Medisinsk ekspert av artikkelen
Nye publikasjoner
Transuretral reseksjon av prostata
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
En manns reproduktive funksjon avhenger ikke bare av livskvaliteten, selvfølelsen, den psyko-emosjonelle og fysiske tilstanden. Noen problemer med sexlivet kan oppstå hos menn i alle aldre, men det finnes også problemer som er svært vanlige blant menn fra 40 år og oppover. Vi snakker om den beryktede prostatitten og prostataadenomet, som ikke bare påvirker en manns seksuelle funksjon negativt, men også skaper en hindring for normal utstrømning av urin fra kroppen. Og siden denne tilstanden skaper merkbart ubehag for det sterkere kjønn og også forårsaker helsetruende tilstander, er behovet for behandling av de ovennevnte patologiene åpenbart, og prostatareseksjon er en av de mest effektive metodene hvis medikamentell behandling ikke gir de forventede resultatene.
Prostata og behandlingsmetoder
Prostata er et av de få indre organene som menn har, men ikke kvinner. Kjertelen er en del av reproduksjonssystemet og er ansvarlig for å produsere en væske som er et næringsmedium for sædceller – mannlig sæd. Prostatas utskillelse blandes med sædceller og sikrer levedyktigheten til de små «rumpetrollene», som gjør at et nytt liv kan bli født.
Prostata (et annet navn på prostatakjertelen) hjelper en mann med å bli far og forårsaker ingen ubehagelige symptomer før den begynner å øke i størrelse. En økning i størrelsen på prostata kan oppstå som følge av en langvarig betennelsesprosess i organet ( prostatitt ). Mange menn har ingen hastverk med å oppsøke lege med problemet sitt, noe som fører til at sykdommen går over i en kronisk form. Og langvarig betennelse i fravær av effektiv behandling fører til spredning av vev i det berørte organet (prostatahyperplasi eller, enklere sagt, prostataadenom).
Prostatitt og prostataadenom er ikke de eneste patologiene der man observerer en økning i organets størrelse. Som vi vet, kan en lignende situasjon observeres ved ukontrollert deling (proliferasjon) av ondartede celler inne i organet. I dette tilfellet snakker vi om onkologi, dvs. en ondartet svulst.
Hvis prostataadenom er en godartet svulst, som under veksten bare komprimerer nærliggende organer, noe som forårsaker forstyrrelser i deres funksjon, er prostatakreft allerede en ondartet prosess, der ikke bare svulsten vokser på grunn av aktiv deling av ondartede celler, men også forgiftning av kroppen med giftige stoffer og død av friske celler.
Men uansett, både prostatitt og prostataadenom eller -karsinom forårsaker en økning i organets størrelse. Og prostatakjertelen er plassert slik at den omgir urinrøret, hvor urin og sædvæske (prostatasekresjon blandet med sædceller) forlater mannskroppen. Det er tydelig at en økning i prostataens størrelse medfører kompresjon av urinrørskanalen. Derfor problemer ikke bare med ereksjon, men også med vannlating.
Hva er trusselen ved en slik situasjon, og hvilke symptomer kan indikere en økning i størrelsen på prostata? Oftest klager menn over vanskeligheter i begynnelsen av vannlatingen, dvs. at de føler seg fulle i blæren, de har et ønske om å urinere, men urinutskillelsen er fraværende eller smertefull. Dessuten oppstår det ganske ofte et behov for å gå på toalettet av et lite behov, men mengden urin som frigjøres er mye mindre enn forventet. Enda verre er det at om natten øker antallet trang til å urinere, samtidig som sannsynligheten for falsk trang også øker.
Hvis urineringen er produktiv, kan mannen bli sittende fast på toalettet i lang tid, siden urinen vil komme ut i en tynn stråle eller til og med i dråper. Over tid kan man observere flere og flere langvarige episoder med hematuri, når det finnes blodpartikler i urinen.
Urinretensjon i kroppen, som en av variantene av stagnasjon, kan føre til irritasjon av blærens vegger og smittsomme og inflammatoriske prosesser i den, dannelse av urinstein ( urolithiasis ), betennelse i nyrene og utvikling av nefrolitiasis, som til slutt fører til nyresvikt ( nyresvikt ).
Som vi kan se, er konsekvensene av prostataforstørrelse ganske alvorlige for menn, så selv før farlige komplikasjoner oppstår, må alt gjøres for å unngå kompresjon av urinrøret. For å stoppe betennelsen som forårsaker at prostata forstørres, brukes medisiner, men hvis det ikke hjelper, er det nødvendig å ty til å fjerne en del av prostata, noe som forårsaker kompresjon av urinrøret, eller til og med hele organet. Denne operasjonen kalles prostatareseksjon. Hvis vi snakker om fullstendig fjerning av prostata, foreskrives radikal reseksjon eller prostatektomi.
Indikasjoner for prosedyren
Siden fjerning av en del av prostata, og spesielt alt vevet, er en alvorlig og ansvarlig operasjon som senere kan påvirke en manns reproduktive funksjon, foreskrives kirurgi kun i alvorlige tilfeller når medikamentell behandling ikke har gitt resultater, og pasientens tilstand gir grunn til bekymring på grunn av mulige eller allerede utviklende komplikasjoner.
Kirurgisk inngrep på prostata er indisert for følgende pasientkategorier:
- menn som lider av kronisk prostatitt, som forårsaker herding av prostatavevet,
- pasienter med kronisk betennelse i prostata, som har steiner inne i organet, i blæren eller i nyrene,
- pasienter med prostataadenom, dvs. benign hyperplasi av prostata, som vanligvis er en konsekvens av prostatitt,
- de som har fått diagnosen prostatakreft eller prostatakreft (for å lindre symptomer og forhindre spredning av den ondartede prosessen).
TUR-kirurgi foreskrives til de som tidligere har hatt åpne operasjoner, pasienter med sykdommer der åpne operasjoner er kontraindisert, og unge menn for hvem det er viktig å opprettholde seksuell funksjon.
Hvilke symptomer, i tillegg til dannelse av steiner, må en pasient ha for at en så radikal metode for behandling av de ovennevnte patologiene skal foreskrives:
- symptomer på urinretensjon (rus, ubalanse i vann og elektrolytt, endring i farge og lukt av utskilt væske, tilstedeværelse av sand i urinen),
- sterke smerter i begynnelsen av vannlatingen,
- økt trang til å urinere, noe av dette førte ikke til urinutskillelse,
- hyppige nattlige turer til toalettet for å urinere, hvorav antallet overstiger antallet på dagtid,
- en langsom og langvarig vannlatingsprosess, når urinen slippes ut i en tynn stråle eller dråpe for dråpe,
- tilstedeværelsen av blod i urinen, registrert over en tidsperiode.
Hvis disse symptomene kan lindres med medisiner, er det ikke nødvendig å fjerne de forstørrede delene av prostata.
Det er viktig å forstå at prostatareseksjon ikke er en komplett metode for å behandle de ovennevnte sykdommene. Det lar deg bare fjerne farlige symptomer på urinretensjon og forhindre komplikasjoner forbundet med det. Og i tilfelle prostatavevshyperplasi bidrar det også til å forhindre at prosessen blir ondartet.
Ved prostatakreft bidrar fjerning av prostata til å unngå metastaser til andre organer hvis det gjøres på et tidlig stadium av sykdommen.
Forberedelse
Operasjoner for å fjerne deler av et organ eller alt dets vev utføres sjelden uten forberedelse, og prostatareseksjon er intet unntak. Hoveddelen av den forberedende prosessen er en fullstendig undersøkelse av pasienten av en terapeut, urolog, androlog, inkludert nødvendige laboratorie- og instrumentstudier.
Obligatoriske tester er:
- klinisk blodprøve og urinprøve,
- detaljert (biokjemisk) blodprøve,
- en blodproppstest kalt koagulogram,
- mikroflorakultur, samt bestemmelse av følsomheten til det identifiserte patogenet for antibiotika (dette er nødvendig fordi et forløb med antiinflammatorisk behandling med antibakterielle midler administreres før operasjonen),
- undersøkelse av biomateriale for syfilis ( blodprøve for RW ), hepatitt, HIV-infeksjon (tester kan tas separat eller som en del av et kompleks som tilbys av mange laboratorier),
I tillegg kan det tas venøst blod for å bestemme blodtype og Rh-faktor. Dette er spesielt viktig hvis disse parameterne ikke har blitt undersøkt tidligere, eller hvis pasienten har gjennomgått en blodtransfusjonsprosedyre.
I tillegg til tester foreskriver terapeuten ultralyd av bekkenorganene ( blære, prostata ), fluorografi eller røntgen av lungene og elektrokardiografi. De to siste studiene er viktige med tanke på innføring av anestesi, som kan være enten lokal (spinal) eller generell. Konsultasjon med en urolog og anestesilege er obligatorisk.
Hvis betennelse i prostata er forårsaket av bakteriell mikroflora, administreres et effektivt antibiotikabehandling på forhånd, noe som vil forhindre spredning av infeksjon under operasjonen og generalisering av den inflammatoriske prosessen.
Hos pasienter med økt blødningsrisiko kan operasjonsdatoen utsettes i 1–3 måneder, hvor det utføres en behandling med kortikosteroider (finacetride, dutasteride, etc.), som er nødvendig for å redusere blodfyllingen i prostatakarene. Dette bør redusere sannsynligheten for en slik komplikasjon som blødning under operasjonen.
Når det gjelder forberedelsene til selve operasjonen, advares pasienten på forhånd om at han 1,5–2 uker før planlagt operasjonsdato må slutte å ta medisiner, spesielt antikoagulantia, som gjør blodet mindre viskøst og kan provosere blødning under reseksjonen. Hvis en person ikke kan nekte medisiner (det finnes viktige medisiner for ulike sykdommer, hvis avbrudd er uakseptabelt), må han varsle legen om dette.
Kvelden før operasjonen må du utføre hygieneprosedyrer, gjøre et rensende klyster og forberede (barbere) kjønnsområdet. Middagen dagen før operasjonen bør være tidlig og ikke tung. Etter klokken 12 om kvelden må du begrense mat- og drikkeinntaket, noe som skyldes behovet for å bruke anestesi.
Før innføring av invasive teknikker foreskrives antibiotikabehandling til alle som et forebyggende tiltak mot smittsom forurensning. Umiddelbart før operasjonen utføres premedikasjon, dvs. innføring av beroligende midler for å forhindre somatovegetative reaksjoner.
Teknikk Transuretral reseksjon av prostata
Siden prostata er et indre mannlig kjønnsorgan og tilgangen til det er begrenset, står pasienten og legen overfor spørsmålet om å velge en kirurgisk metode. Tidligere ble alle operasjoner utført ved hjelp av den suprapubiske metoden (transvesikal adenomektomi), som ble utført nesten ved berøring. Prostatareseksjon er en ganske populær metode for å løse problemet med forstørret prostata, og kirurger praktiserte en gang i tiden å fjerne organet eller dets individuelle deler gjennom et snitt på den fremre bukveggen under generell anestesi, hvoretter såret ble sydd uten å koagulere blodårene.
Det er tydelig at et slikt kirurgisk inngrep innebar en lang rehabiliteringsperiode og hadde en negativ innvirkning på mannens seksuelle funksjoner. I tillegg var det alltid en risiko for postoperativ blødning.
Gradvis, med utviklingen av medisin, begynte man å foretrekke transuretral reseksjon av prostata (TURP) og laparoskopisk metode, som er klassifisert som minimalt invasive og har færre bivirkninger sammenlignet med kirurgisk prostatektomi.
Den laparoskopiske metoden er en innovativ metode. Den ble først diskutert i 2002. I teorien er det den samme kirurgiske operasjonen, men den utføres uten store snitt på kroppen. Tre eller fire punkteringer (ikke mer enn 10 mm) gjøres på bukveggen foran, hvor kirurgiske instrumenter, et videokamera som sender et bilde til en dataskjerm, belysning og luft for forbedret sikt settes inn gjennom trokarer. Kirurgen kontrollerer instrumentene eksternt og overvåker operasjonens fremgang på skjermen. De knuste delene av prostata fjernes gjennom et dreneringsrør som settes inn i en av punkteringene. Operasjonens varighet er omtrent to og en halv time.
Fordelene med den laparoskopiske metoden er:
- muligheten for å fjerne store prostataer (mer enn 120 cm3 ),
- visualisering av kirurgens handlinger, noe som sikrer lavere risiko for skade på sunt vev og ufullstendig fjerning av gjengrodd vev,
- lav risiko for blødning og komplikasjoner under operasjonen,
- relativt lav smerteintensitet,
- kateteret etter laparoskopisk kirurgi plasseres i en kortere periode enn etter inngrep med suprapubisk metode,
- rask tilbakevending til fysisk aktivitet (gåing er tillatt dagen etter operasjonen),
- kortere sykehusopphold sammenlignet med den tradisjonelle metoden,
- fravær av skjemmende store arr,
- lav risiko for reoperasjon,
- nesten fullstendig forsvinning av sykdomssymptomer
- I mange tilfeller var det mulig å unngå urininkontinens etter operasjonen.
Transuretral reseksjon er ikke en ny teknikk. Den har en lang historie. Prototypen av resektoskopet, som TUR-operasjonen utføres med, ble oppfunnet på slutten av 1800-tallet. Vi snakker om Max Nitz-cystoskopet, som ble brukt til å diagnostisere urologiske sykdommer og kauterisere vev som forhindret normal urinstrøm.
Det første resektoskopet ble oppfunnet av Max Stern i 1926. Høydepunktet var den elektriske sløyfen, som senere ble gjentatte ganger forbedret for å håndtere høyfrekvent strøm, noe som ikke bare muliggjorde fjerning av vev, men også samtidig koagulering (forsegling) av blodårer som begynte å blø kraftig. Dette reduserte risikoen for farlige komplikasjoner betydelig.

Transurtral reseksjon av prostata er en spesiell type kirurgi som ikke etterlater spor på pasientens kropp, fordi prosedyren med å sette inn et resektoskop inni ikke krever å lage snitt eller punkteringer på kroppsoverflaten. Faktum er at tilgang til prostata skjer gjennom urinrøret.
Et resektoskop er et rør med en diameter på 7–10 mm og en lengde på omtrent 30 cm med et optisk system (teleskop), ventiler for væske som brukes til å vaske operasjonsområdet, og et sett med instrumenter for fjerning og kauterisering av vev (koagulatorer, løkker, kyretter, elektriske kniver). Som ved laparoskopi kan legen visualisere handlingene sine, i stedet for å skjære ved berøring.
Først føres et resektoskop (gjennom urinrøret) inn i blærehulen, selve organet og området mellom blæren og urinrøret, der prostata befinner seg, undersøkes. Deretter fjernes prostatavevet eller adenomet inni det med en elektrisk sløyfe eller kniv, som fungerer som en gravemaskin, dvs. organet fjernes i deler.
Små deler av prostata går inn i blæren, hvorfra de skylles ut med et spesielt instrument. På slutten av operasjonen undersøker legen hulrommet i blæren og prostata. Hvis det er blødende kar, forsegles de med en koagulator. Når legen er sikker på at det ikke er noen risiko for blødning og alt prostatavev er fjernet fra blæren, fjernes resektoskopet og et rør med en ballong i enden, kalt et Foley-kateter, settes inn i urinrøret i stedet.
Når ballongen er inne i blæren, pumpes væske inn i den, og dermed tamponeres prostata, noe som forhindrer blødning og gir hvile til området der operasjonen ble utført. Det fylte kateteret kan ikke lenger falle ut.
Foley-kateteret har ikke én, men tre utløp, hvorav to gir uavbrutt skylling av blærens indre vev, og den tredje er beregnet for fylling og tømming av ballongen i enden av kateteret. Varigheten av blæreskyllingen avhenger av tilstedeværelsen av blod i den uttømte væsken.
I vårt land har TUR-teknologioperasjoner blitt aktivt utført siden syttitallet av forrige århundre. I starten handlet det om monopolar transuretral reseksjon. Elektroder var plassert i begge ender av reseksjonsløyfen. Spenningen som ble tilført dem varmet opp kniven til 400 grader, noe som gjorde det mulig å samtidig fjerne vev og koagulere kar. Den største ulempen med denne metoden var faren for at strøm skulle passere gjennom hele pasientens kropp under operasjonen. Det er tydelig at en slik operasjon hadde mange kontraindikasjoner, og først og fremst var den forbudt ved kardiovaskulære patologier.
Senere ble teknologien revidert til fordel for en ny metode - bipolar transuretral reseksjon av prostata. Den kjennetegnes av plasseringen av både katoden og anoden i den ene enden av løkken, noe som betyr at strømmen går strengt mellom dem, noe som reduserer risikoen for å forbrenne sunt vev og andre komplikasjoner, og lar menn med hjertesykdom bli kvitt ubehaget forbundet med forstørret prostata, den mest populære og effektive ikke-invasive metoden.
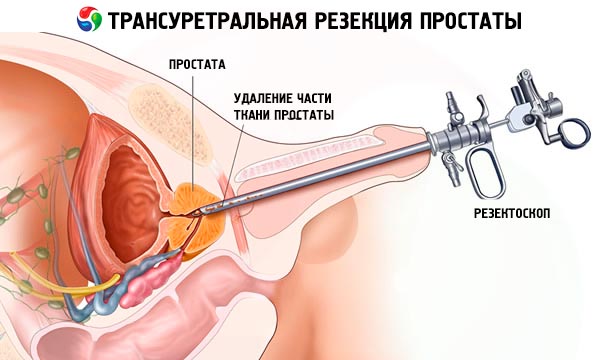
Fordeler med TUR-kirurgi:
- lav blødningsrisiko, fordi karene koagulerer under operasjonen,
- minimalt vevstraume og fravær av snitt,
- evnen til å kontrollere hva som skjer visuelt,
- kort rehabiliteringsperiode,
- minimum kontraindikasjoner,
- evnen til å løse ulike problemer samtidig: fjerning av prostataadenom, kreftbehandling (fjerning av prostata utføres utelukkende i onkologi), fjerning av steiner i blæren, disseksjon av urinrørsstrikturer,
- ingen spor etter kirurgi,
- muligheten for å bruke skånsom anestesi,
- lavere risiko for seksuell dysfunksjon enn ved åpen kirurgi,
- Effektiv behandling for tilbakevendende adenomer.
En enda mer effektiv og trygg moderne metode for behandling av mannlige problemer anses å være laserreseksjon av prostata, som utføres på lignende måte som TUR-kirurgi. Det samme endoskopiske utstyret brukes, men i stedet for en elektrisk sløyfe utføres alle manipulasjoner med en fokusert lysstråle (laser).
Ved hjelp av en laser kan fire typer operasjoner utføres:
- Kontaktlaser (fotoselektiv) fordampning av prostata. Denne operasjonen er en fullstendig analog til den vanlige TUR, men den utføres ved hjelp av en kalium-titanyl-fosfat og litium-triboratlaser. Vevet fjernes lag for lag, men knuses ikke, men fordampes (tørkes). I dette tilfellet koaguleres karene som er berørt av laseren, noe som forhindrer alvorlig blødning. Denne metoden har minimale komplikasjoner, påvirker ikke erektil funksjon og er egnet for behandling av prostatakreft på ethvert stadium.
De eneste ulempene med metoden er den høye kostnaden, den lange varigheten av prosedyren (ca. 2 timer) og mangelen på nødvendig utstyr på offentlige sykehus.
- Laserenukleasjon. Denne metoden regnes som den nyeste (litt over 10 år) og den mest avanserte for organfjerning. Operasjonen bruker endoskopisk utstyr og en holmiumlaser, som kutter de delte prostatalappene i deler som er praktiske for ekstraksjon, i stedet for å gjøre dem om til spon, som ved turbulent rekonvalesensoperasjon. Prostatakapselen blir ikke skadet, og de ekstraherte delene av organet kan brukes til histologisk undersøkelse.
Dette er heller ikke en billig behandlingsmetode. Operasjonen kan vare fra 1 til 2 timer, avhengig av organets størrelse.
- Laserablasjon. Metoden ligner på den forrige, men prostata fjernes ikke fullstendig. De overgrodde delene av prostata nekrotiseres (kauteriseres) under påvirkning av den samme holmiumlaseren. Det døde vevet vil deretter bli utskilt med urinen.
- Interstitiell koagulasjon. Den minst brukte metoden for å redusere størrelsen på prostata ved hjelp av lasersnitt i organet. Snittene må gro i fremtiden, men intensiteten av regenerative prosesser varierer fra mann til mann. Denne metoden brukes ikke for store prostataer.
En stor fordel med enhver operasjon utført med laser er minimeringen av risikoen for blødning og infeksjon i kroppen under operasjonen, samt fraværet av negativ innvirkning på potensen, noe som er svært viktig i behandlingen av unge seksuelt aktive pasienter som drømmer om å få arvinger.
Legens valg av metode for å utføre operasjonen påvirkes ikke så mye av pasientens ønske som av størrelsen på prostata. Dermed utføres abdominal kirurgi når organet er større enn 85 cm³ . Laparoskopi er også mulig når prostata er overdrevent forstørret (mer enn 120 cm³ ). Og ved hjelp av laserenukleasjon er det mulig å fjerne en prostata som har vokst til 200 cm³.
Blant de gjenværende metodene er det kun bipolar TUR som er egnet for å fjerne et stort adenom opptil 120 cm³ . Ved hjelp av en monopolar operasjon er det mulig å fjerne et organ som ikke er større enn 80 cm³ , det samme gjelder laserfordampning. Laserkoagulasjon brukes sjelden og kun for relativt små prostata (30–60 cm³ ).
Kontraindikasjoner til prosedyren
Prostatareseksjon, som enhver annen alvorlig operasjon, har sin egen betydelige liste over absolutte og relative kontraindikasjoner som kan bli et hinder for operasjonen eller utsette den i flere dager eller uker. Derfor utføres ikke kirurgiske inngrep hvis pasienten har forhøyet kroppstemperatur eller blodtrykk, eller akutte infeksjonssykdommer (bakterielle eller virussykdommer). Men operasjonen vil bli planlagt så snart symptomene på sykdommen forsvinner.
Det samme gjelder røyking og bruk av medisiner som påvirker blodkoagulasjonen. Operasjonen vil bli utført 2–3 uker etter at pasienten røyker sin siste sigarett eller slutter å ta antikoagulerende medisiner som er forbudt i dette tilfellet.
Når det gjelder absolutte kontraindikasjoner, utføres ikke kirurgisk inngrep ved onkologiske sykdommer, med unntak av prostatakreft i et tidlig utviklingsstadium. Dette skyldes risikoen for at metastaser sprer seg hematogent, dvs. gjennom blodet. For laserfordampning er prostatakreft i stadium 3 og 4 ikke en kontraindikasjon, mens konvensjonell turbulent respiratorisk kirurgi (TUR) kun utføres ved stadium 1 og 2 av sykdommen.
Bruk av anestesi kan også medføre begrensninger for pasienter med problemer i hjertets eller luftveienes funksjon, spesielt ved utilstrekkelige vitale organers funksjoner. Det største antallet kontraindikasjoner er ved bruk av generell anestesi, som er relevant for den tradisjonelle metoden for å utføre kirurgi med suprapubisk metode og laparoskopi. Turbinoperasjon utføres hovedsakelig under spinalanestesi.
Prostatareseksjon utføres ikke på pasienter over 70 år, hvis kropp, på grunn av fysiologisk slitasje, rett og slett ikke tåler en slik belastning.
Det er også uønsket å utføre abdominalkirurgi på pasienter med endokrine lidelser som hypotyreose ( tyreotoksikose), struma, diabetes mellitus, fedme (disse patologiene er ikke kontraindikasjoner for TUR-kirurgi) på grunn av risikoen for ulike postoperative komplikasjoner. Kirurgi kan nektes menn som lider av alvorlige tarmpatologier og de som har problemer som ikke tillater innføring av endoskopisk utstyr i urinrøret (for TUR). Det er farlig å utføre operasjoner i bekkenområdet og på pasienter som har åreknuter i bekkenområdet.
Det er høy risiko for alvorlig blødning hos pasienter med hemofili, noe som også blir et hinder for fjerning av organer. Laserfordampning gjør det imidlertid mulig å hjelpe personer med blodproppsforstyrrelser, fordi koagulering av blodårer skjer umiddelbart i det øyeblikket de er skadet.
Uansett tas avgjørelsen om muligheten for å utføre en operasjon på hver enkelt pasient av den behandlende legen, som er ansvarlig for sin avgjørelse og livet til den personen som har betrodd sin skjebne i sine hender. Derfor bør man alltid prioritere fagfolk som har tilstrekkelig kunnskap og erfaring på dette området.
Konsekvenser etter prosedyren
Uansett hvilken metode som brukes for å utføre prostatareseksjon, kan ingen lege garantere at operasjonen vil være uten negative konsekvenser. De fleste av dem er etter tradisjonell abdominalkirurgi. Det faktum at den praktisk talt utføres ved berøring krever at kirurgen har god kunnskap om anatomi, en detaljert studie av ultralyddata, orientering i anatomiske strukturer og evnen til å skille friskt vev fra patologisk endret vev uten visuell kontroll. Tross alt, hvis vevet ikke fjernes fullstendig, er det stor risiko for at det begynner å vokse igjen.
Restitusjonsperioden etter åpne operasjoner er alltid lengre og ledsages av merkbart smertesyndrom, som krever bruk av smertestillende midler. Hvis en infeksjon oppsto under operasjonen (og dette ikke kan utelukkes under åpne operasjoner), vil en ekstra antibiotikakur være nødvendig.
En kirurgisk operasjon på vanlig måte innebærer et ganske stort snitt i bukveggen, som vil ta lang tid å gro. Hvis den ferske suturen ikke bearbeides og manipuleres riktig, er det igjen risiko for infeksjon i såret.
En ubehagelig konsekvens av åpen kirurgi er en reduksjon i seksuell lyst. Bruk av andre metoder reduserer sannsynligheten for et slikt utfall, så de anses som mer å foretrekke for unge og middelaldrende pasienter. Fullstendig mangel på ereksjon kan observeres etter fjerning av prostata hvis nervefibrene som er ansvarlige for seksuelle funksjoner ble påvirket under operasjonen. Dette er en irreversibel prosess.
I de fleste tilfeller er nedgangen i seksuell aktivitet midlertidig. Tross alt er enhver operasjon, selv en tilnærmet smertefri en, et traume for kroppen, og den trenger tid for å gjenopprette noen funksjoner. Over tid går alt tilbake til det normale, og mannen fortsetter å leve et fullverdig liv. Hvis dette ikke skjer på lenge, må du gjennomgå ytterligere undersøkelser for å identifisere årsakene til manglende ereksjon.
En ganske vanlig konsekvens av prostatakirurgi, mer typisk for suprapubisk metode og TUR-operasjoner, er retrograd ejakulasjon, der en mann opplever orgasme under ereksjon, men ingen sæd utstøtes. Dette betyr ikke at det ikke er sæd, den utstøtes rett og slett i feil retning (ikke inn i urinrøret, men inn i blæren). Noe sæd kan fortsatt frigjøres under samleie, men mesteparten finnes i urinen, som blir uklar og hvitaktig.
Det skal sies at patologien ikke påvirker tilfredsstillelsen av samleie for begge parter, men det kan være problemer med å bli gravid. Retrograd ejakulasjon behandles på forskjellige måter (medikamentell behandling, refleksologi, fysioterapi, plastisk kirurgi av blære- og urinrørslukkemuskelen, etc.). Men siden brudd på ejakulasjon ikke påvirker sexlivet spesielt, og ønsket om å bli gravid ikke oppstår hver dag, kan du i disse periodene prøve å ha samleie med full blære, noe som ikke vil tillate sædceller å gli forbi inngangen til urinrøret.
Ved delvis fjerning av prostatavev forekommer ikke fullstendig bedring i alle tilfeller. Hyppigheten av tilbakefall kan variere avhengig av operasjonsmetoden. Men selv med en så effektiv behandling som laserreseksjon, er sannsynligheten for tilbakefall omtrent 10 %. Imidlertid må en gjentatt operasjon utføres etter flere år, når organvevet vokser så mye at det begynner å klemme urinrøret.
Komplikasjoner etter prosedyren
Det skal sies at selv metodene med færrest bivirkninger, som inkluderer laparoskopi av prostata, samt fullstendig eller delvis fjerning av prostata med laser, ikke kan forhindre en slik komplikasjon som postoperativ blødning fullstendig. Selv lasereksponering, som muliggjør øyeblikkelig koagulering av kar under operasjonen, utelukker ikke mulige blødninger i den postoperative perioden, etter at nekrotisk vev begynner å skrelle av litt etter litt. Dette er spesielt farlig for personer med blodproppsforstyrrelser.
Det er umulig å utelukke forekomsten av arrdannelser, sammenvoksninger og strikturer på stedet for den fjernede prostataen og i urinrøret. Sistnevnte kan forårsake urinveisforstyrrelser, og lindringen for mannen vil være midlertidig. Deretter vil det være behov for nye operasjoner for å behandle komplikasjoner. Forekomsten av slike komplikasjoner er omtrent 2–5 %.
TUR-syndrom regnes som en ganske farlig komplikasjon ved transuretral kirurgi. Det er forbundet med behovet for å vaske operasjonsområdet under kirurgisk inngrep. Siden det på dette tidspunktet også er skade på karene, kan noe av vannet blandes med blodet og komme inn i sirkulasjonssystemet. Jo mindre prostata og jo kortere operasjonstid, desto lavere er risikoen for en slik komplikasjon, som kan påvirke synsskarphet og forårsake nedsatt bevissthet. I prinsippet hjelper det å ta vanndrivende midler etter operasjonen med å glemme slike symptomer ganske raskt.
Noen ganger er komplikasjoner ikke forårsaket av operasjonens spesifikke omstendigheter, men av kirurgens uforsiktighet eller utilstrekkelige kompetanse. De er vanligvis av inflammatorisk art og forårsakes av skade på ulike organer (urinrør, blære, prostatakapsel, tarmer) under operasjonen.
En annen skammelig komplikasjon som oppstår hos 17–83 % av menn etter prostatareseksjon med ulike metoder er urininkontinens, som er en psykotraumatisk situasjon for en voksen mann. Denne konsekvensen, forbundet med en forstyrrelse av innervasjonen til den ytre uretralsfinkteren, observeres en stund etter operasjonen. Den kan forsvinne av seg selv (et år etter operasjonen synker antallet pasienter med denne komplikasjonen til 5–23 %) eller kreve spesiell behandling.
Hva forårsaker lukkemuskeldysfunksjon? Under åpen abdominal kirurgi, spesielt hvis prostata fjernes fullstendig, er det risiko for skade på nervefibrene som er ansvarlige for sammentrekning av lukkemusklene og blæren. Og under kirurgi med transuretral tilgang strekkes den proksimale lukkemuskelen, som kontrollerer urinstrømmen inn i urinrøret. Likevel kan operasjonen vare 1–2 timer, hvor et rør med stor diameter vil bli satt inn i urinrøret.
Urininkontinens kan observeres hos pasienter etter kirurgi med en hvilken som helst metode, men sannsynligheten for en slik komplikasjon er lavere med laparoskopi. Overvekt og pasientens alder kan spille en viktig rolle i forekomsten av et slikt symptom. Det er en sammenheng mellom hyppigheten av symptomet og størrelsen på prostata, samtidige patologier og episoder med enurese tidligere.
Denne komplikasjonen krever spesiell oppmerksomhet. Og før man tar noen skritt for å eliminere problemet, er det nødvendig å utføre noen diagnostiske undersøkelser for å utelukke patologiens smittsomme natur. Vanligvis tar pasienten en urintest og bakteriekultur for mikroflora, fyller ut et spesielt spørreskjema, der han beskriver alle nyansene ved enurese. I noen tilfeller viser det seg at urininkontinens var en konsekvens av stress, noe som kan inkludere selve operasjonen.
For å bestemme graden av enurese utføres en putetest med absorberende puter. Mengden urin som tapes måles over en time. Hvis den er mindre enn 10 g, indikerer dette en mild grad av inkontinens. Mengden urin mellom 11-50 g indikerer en moderat grad, og over 51 g indikerer en alvorlig patologi.
En nevrologisk undersøkelse, rektal og urodynamisk undersøkelse, uretrocystoskopi og nedadgående cysturetrografi med kontrastmiddel kan være nødvendig for å oppdage uretrastrikturer og fistler.
Behandling av sekundær enurese starter vanligvis seks måneder til et år etter operasjonen, fordi hos de fleste pasienter forsvinner problemet av seg selv i løpet av denne tiden på grunn av kroppens kompensasjonsevner. Hvis normal vannlating ikke returnerer innen denne tiden, er det ikke noe håp om spontan gjenoppretting av lukkemuskelfunksjonen, og ulike behandlingsmetoder må brukes.
Følgende behandlingsstadier for urininkontinens etter prostatareseksjon skilles ut:
- Konservativ terapi, som utføres i et år:
- medikamentell behandling (antikolinerge legemidler som normaliserer lukkemuskelens kontraktile evne),
- terapeutisk trening for å trene bekkenbunnsmusklene,
- elektrisk stimulering av bekkenbunnsmusklene.
- Kirurgisk behandling utføres når langvarig konservativ behandling er ineffektiv:
- Ved mild til moderat inkontinens utføres en minimalt invasiv prosedyre kalt en mannlig slynge, som innebærer å plassere spesielle bånd foran den hengende delen av urinrøret for å gi mekanisk kompresjon av urinrøret for å stoppe urintap mellom vannlatingene.
- Alvorlig enurese behandles ved å implantere en kunstig uretrasfinkter.
- Kirurgi kan også være nødvendig for å fjerne arrvev og sammenvoksninger som negativt påvirker funksjonen til kjønnsorganene, og dette bidrar til å gjenopprette normal urinstrøm.
Det er tydelig at urininkontinens er en svært ubehagelig tilstand som oppstår etter prostatareseksjon, og som krever ganske mye tid for å rette opp situasjonen. Men dette er ikke en grunn til å nekte kirurgisk inngrep, som lar deg løse problemet med urinretensjon i kroppen og komplikasjonene som oppstår over lengre tid. Det er bedre å kurere enurese enn å lide av syke nyrer.
I det minste finnes det alltid et utvalg av metoder for å utføre operasjonen og klinikker med personell på forskjellige nivåer. Ingen hindrer deg i å besøke forskjellige sykehus og medisinske sentre, snakke med leger eller lese anmeldelser på internett fra folk som allerede har gjennomgått operasjonen.
Ta vare på prosedyren
Prostatareseksjon er en operasjon som kan utføres med ulike metoder. Men dette endrer ikke holdningen til det som et kirurgisk inngrep, hvoretter kroppen vil trenge litt tid på å komme seg, fordi noe av vevet har blitt skadet, og funksjonene i kjønnsorganene kan bli svekket. Dette betyr at pasienten må utvise en viss forsiktighet og følge legens instruksjoner for å unngå farlige komplikasjoner.
Uansett metode for operasjonen, etter prosedyren med fullstendig eller delvis fjerning av prostata, settes pasienten inn i et kateter, som har to mål: å tømme urinveiene etter operasjonen og rense blæren fra blod som samler seg der, partikler av nekrotisk vev og mulig infeksjon. Innsetting av et kateter etter prostatareseksjon anses som en obligatorisk prosedyre. En annen ting er at varigheten av kateteret i kroppen varierer med forskjellige kirurgiske metoder.
Pasienter som har gjennomgått tradisjonell åpen kirurgi må tåle kateter i lengste periode. I 7–10 dager kan det komme ut blod fra såret inne i kroppen, noe som krever konstant vask for å forhindre stagnasjon og infeksjon i blæren. I løpet av hele denne tiden vil kateteret være i urinrøret, og fjerne urin og skylle vann ut.
Etter laparoskopi av prostata er katetervarigheten kortere - fra 2 til 4 dager, avhengig av intensiteten av den røde fargen på den uttømte væsken. Hvis væsken blir lys rosa eller ikke har en uvanlig farge, fjernes kateteret.
I denne forbindelse er TUR-kirurgi enda mer behagelig, fordi du vanligvis må tåle et kateter i ikke mer enn 3 dager, og etter laserbehandling med nesten umiddelbar koagulering av kar og minimal infeksjonsrisiko, kan rørene fjernes fra urinrøret etter bare 24 timer.
Etter at kateteret er fjernet, kan pasienten dra hjem, men i noen tilfeller er dette tillatt tidligere. Mens kateteret er i kroppen og etter at rørene er fjernet fra urinrøret, kan mannen føle noe ubehag. Et fremmedlegeme i urinrøret kan forårsake smertefulle spasmer og falsk trang til å urinere. Etter fjerning kan det være en brennende følelse når man går på toalettet av et lite behov, urin har noen ganger et rosa skjær. Slike symptomer regnes ikke som patologiske og forsvinner av seg selv i løpet av en uke.
Etter at kateteret er fjernet, føler menn merkbar lettelse. Det blir mye mer behagelig å urinere, fordi væsken begynner å renne i en sterk strøm. Men man må forstå at de indre organene ikke kan komme seg helt på så kort tid, og blæren må lære seg å fungere normalt igjen. Derfor trenger man ikke å vente til blæren er helt fylt de første dagene etter at kateteret er fjernet. Det anbefales å gå på toalettet hver halvtime, og på den 3.-5. dagen minst én gang hver time, spesielt siden man må drikke mye.
Behovet for at en stor mengde væske skal komme inn i kroppen skyldes ulike årsaker:
- Fra midnatt kvelden før operasjonen har ikke pasienten lov til å spise eller drikke, noe som betyr at det er nødvendig med væskepåfyll. Hvis pasienten føler seg bra, kan de få lov til å drikke så tidlig som 2 timer etter operasjonen, men ikke spise før neste dag.
- lavt væskeinntak gjør urinen mer konsentrert, noe som irriterer blærens vegger og kan forårsake betennelse,
- Det er behov for naturlig skylling av blærehulen etter at kateteret er fjernet, spesielt hvis urinen fortsatt er rosa (nekrotisk vev kan fortsatt skilles ut sammen med urinen en stund etter kauterisering med laser eller strøm; det er også uønsket at de blir værende i kroppen).
Pasienten må drikke mye (vi snakker ikke om alkoholholdige drikker, men om vann, te, kompott), men det vil være noen restriksjoner i maten. I restitusjonsperioden må du gi opp fet, krydret, veldig salt, stekt og røkt mat. Men kokte og dampede retter, eventuelle magre meieriprodukter, og mineralvann uten mineralvann vil bare være gunstige.
Hvis operasjonen ble utført med åpen metode eller laparoskopisk utstyr, forblir sår fra snitt og punkteringer på kroppen, som krever antiseptisk behandling med hydrogenperoksid eller briljantgrønt, utskifting av bandasjer og fjerning av sting etter at såret har grodd godt. Etter en åpen operasjon kan pasienten bli på sykehuset i mer enn en uke, og i løpet av denne tiden overvåkes såret av medisinsk personell. Etter sykehustiden må du selv overvåke sårets heling. Hvis det observeres sterke smerter, foreskriver legen smertestillende midler.
I løpet av denne perioden må mannen begrense sin fysiske aktivitet. I flere dager etter operasjonen vil han ikke få lov til å stå opp av sengen eller belaste bekkenmusklene for mye. I prinsippet er det relevant å begrense fysisk aktivitet (i 1,5 måneder kan man ikke drive med sport, bevege seg aktivt, løfte vekter eller ha sex) for alle typer kirurgi. Men etter laparoskopi kan pasienten stå opp av sengen etter 1–2 dager, og etter ikke-invasive metoder, selv samme dag eller dagen etter operasjonen.
For å forhindre infeksjonskomplikasjoner foreskrives pasienter bredspektret antibiotikabehandling i den postoperative perioden. Varigheten av antibiotikabehandlingen er 1-2 uker. Etter laserbehandling, som minimerer risikoen for infeksjon, er det ikke nødvendig med antibiotika, men legene foretrekker å spille det trygt. I tillegg reduserer antibiotikabehandling risikoen for å utvikle inflammatoriske prosesser, som er svært uhensiktsmessige i restitusjonsperioden.
For å redusere belastningen på bekkenbunnsmusklene og forhindre blødning, må pasientene overvåke avføringen og unngå forstoppelse. De som har fordøyelsesproblemer kan trenge å ta avføringsmidler, som bør foreskrives av behandlende lege. Generelt bør bruk av medisiner i flere dager etter operasjonen avtales med behandlende lege, spesielt hvis vi snakker om medisiner som påvirker blodets egenskaper.
De første dagene etter operasjonen anbefales det ikke å gjøre plutselige bevegelser, hoppe ut av sengen eller sette seg på huk. Men hypodynami vil heller ikke bidra til å gjenopprette organfunksjoner. Etter å ha forlatt sykehuset anbefales det at pasientene tar daglige turer i frisk luft, moderat fysisk aktivitet og gjør spesielle øvelser for å gjenopprette tonen i urinveiene.
En vanlig komplikasjon etter prostatareseksjon er urininkontinens. For å gjenopprette den kontraktile evnen til urinrørslukkmuskelen, må den trenes med spesielle øvelser. Det kan til og med være nødvendig å gjennomgå en spesialisert behandling eller ty til kirurgi for å eliminere konsekvensene.
For at rekonvalesensen skal bli raskere og mer effektiv, må menn følge en sunn livsstil. For mange er dette en flott mulighet til å legge fra seg dårlige vaner og starte et nytt liv.
Tilbakemelding på operasjonen
Menn, med sin iboende stolthet og tilbakeholdenhet, liker ikke spesielt godt å snakke om problemene sine, spesielt når det gjelder seksuell funksjon og det delikate spørsmålet om vannlating. Av denne grunn har de ikke det travelt med å dele sorgen sin med en lege før problemet når et omfang som krever kirurgisk inngrep. Det er også derfor det finnes få anmeldelser av prostatareseksjon på internett. Hvem ville vel fortelle hele verden at de har et så delikat problem som kan påvirke sexlivet deres?!
Noen ganger kan du imidlertid finne innlegg der menn deler resultatene av vennenes behandling. Og tidligere urologpasienter i alderen 65–75 år, som ikke har noe å skamme seg over, kan fortelle deg noe om effektiviteten av kirurgisk behandling.
Det skal sies med en gang at begge snakker entusiastisk om den kirurgiske behandlingsmetoden, og anser den som den mest radikale metoden for å behandle problemet. Til tross for mulige komplikasjoner og nyanser ved operasjonen, er menn som er utmattet av sykdommen klare til å gjøre hva som helst for å bli kvitt smerter og problemer med vannlating. Selv en slik komplikasjon som urininkontinens stopper neppe noen.
Det største antallet positive anmeldelser handler om laserbehandling (laserfordampning), fordi den viser minimal risiko for komplikasjoner som blødning og redusert erektil funksjon, noe som er viktig for unge menn. Og urininkontinens er i dette tilfellet sjelden. Ved laserenukleasjon er risikoen for komplikasjoner i form av urininkontinens, erektil dysfunksjon, retrograd ejakulasjon og mindre blødninger noe høyere og er nær TUR-kirurgi ved bruk av elektrisk sløyfe.
Når det gjelder de høye kostnadene ved turbulent respiratorisk kirurgi og laserbehandling, hevder mange tidligere pasienter at medikamentell behandling over flere år tappet enda mer penger fra lommene deres, til tross for at resultatet var negativt.
Anmeldelser fra pasienter og deres venner bekreftes av legers meninger som bemerker en forbedring i urinutstrømningen og pasientenes generelle tilstand etter noen av operasjonene for behandling av prostata. I prinsippet, hvis alle nødvendige studier utføres og kontraindikasjoner tas i betraktning, tolererer menn operasjonen godt, uansett hvilken metode den ble utført. En annen sak er varigheten av restitusjonsperioden, mulige komplikasjoner og kosmetiske merker på kroppen.
Den mest budsjettmessige operasjonen regnes som suprapubisk operasjon med åpen metode, men den gir også maksimalt antall komplikasjoner og tilbakefall, har et stort antall kontraindikasjoner, og rekonvalesensen tar flere måneder (opptil seks måneder), mens etter andre operasjoner vender mannen helt tilbake til et normalt liv etter 1,5 måneder. Til tross for billigheten, er det få menn som bestemmer seg for å risikere sin ereksjonsfunksjon, som ofte forblir svekket etter åpen kirurgi.
Det er få bivirkninger etter laparoskopisk kirurgi. Urininkontinens går vanligvis over av seg selv innen seks måneder, erektil dysfunksjon kan observeres midlertidig, alvorlig blødning er ekstremt sjelden.
TUR-kirurgi, i likhet med laserbehandling, viser de beste langsiktige resultatene, selv om sannsynligheten for urininkontinens etter urinrørstilgang fortsatt er høy. Det er imidlertid langt færre anmeldelser av komplikasjoner på internett enn takket være leger for god effekt etter operasjonen, noe som indikerer metodens høye effektivitet. Til syvende og sist avhenger mye av pasientens alder (jo eldre pasienten er, desto vanskeligere er det å gjenopprette lukkemuskeltonus), hvor raskt man søker hjelp (størrelsen på prostata øker gradvis, og jo større den er, desto lengre vil operasjonen vare og desto høyere er risikoen for komplikasjoner), egenskapene til mannens kropp og eksisterende patologier.
Prostatareseksjon regnes som en presis anatomisk operasjon og krever høy kompetanse fra legen på dette feltet. Men selv kunnskap om medisin, anatomi og kirurgi vil ikke hjelpe hvis legen ikke vet hvordan man skal håndtere instrumentene som er nødvendige for å utføre en bestemt type operasjon på riktig måte. For at resultatet skal være verdig, og antallet komplikasjoner skal være minimalt, er det nødvendig å ta en ansvarlig tilnærming til valg av klinikk og kirurg som skal utføre operasjonen, fordi menns helse og selvoppfatning som mann i fremtiden avhenger av dette. Risiko er en edel sak, men ikke når det gjelder en persons liv og helse.


 [
[