Medisinsk ekspert av artikkelen
Nye publikasjoner
Goodpastures syndrom: årsaker, symptomer, diagnose, behandling
Sist anmeldt: 12.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Goodpastures syndrom er et autoimmunt syndrom som involverer alveolær lungeblødning og glomerulonefritt forårsaket av sirkulerende anti-GBM-antistoffer. Goodpastures syndrom utvikler seg oftest hos personer med genetisk predisposisjon som røyker sigaretter, men hydrokarboninhalasjon og virusinfeksjoner i luftveiene er mulige tilleggsfaktorer. Symptomer på Goodpastures syndrom inkluderer dyspné, hoste, tretthet, hemoptyse og/eller hematuri. Goodpastures syndrom mistenkes hos pasienter med hemoptyse eller hematuri og bekreftes ved tilstedeværelse av anti-GBM-antistoffer i blodet. Behandling av Goodpastures syndrom inkluderer plasmautskiftning, glukokortikoider og immunsuppressive midler som cyklofosfamid. Prognosen er god hvis behandlingen startes før respirasjons- eller nyresvikt utvikler seg.
Goodpastures syndrom ble først beskrevet av Goodpasture i 1919. Goodpastures syndrom er en kombinasjon av glomerulonefritt og alveolær blødning i nærvær av anti-GBM-antistoffer. Goodpastures syndrom presenterer seg oftest som en kombinasjon av diffus alveolær blødning og glomerulonefritt, men forårsaker noen ganger isolert glomerulonefritt (10–20 %) eller lungepåvirkning (10 %). Menn rammes oftere enn kvinner.
Hva forårsaker Goodpasture syndrom?
Årsaken til sykdommen er ikke nøyaktig fastslått. Det antas en genetisk predisposisjon for Goodpastures syndrom, og markøren anses å være tilstedeværelsen av HLA-DRW2. Det finnes et synspunkt på den mulige rollen til en tidligere virusinfeksjon (hepatitt A-virus og andre virussykdommer), industrielle farer og medisiner (primært D-penicillamin).
Grunnlaget for patogenesen til Goodpastures syndrom er dannelsen av autoantistoffer mot basalmembranene i glomerulære kapillærer i nyrene og alveolene. Disse antistoffene tilhører IgG-klassen, de binder seg til antistoffene i basalmembranene i nærvær av komplementkomponenten C3 med den påfølgende utviklingen av immunbetennelse i nyrene og lungealveolene.
Anti-GBM-antistoffer er rettet mot det ikke-kollagene (NC-1) domenet til 3. kjeden av type IV-kollagen, som finnes i høyest konsentrasjon i basalmembranene i nyre- og lungekapillærer. Eksponering for miljøfaktorer – røyking, virale arterielle infeksiøse...
Det er sannsynligvis en viss fellestrekk mellom autoantigener i basalmembranen i glomerulære kapillærer i nyrene og alveolene. Autoantigenet dannes under påvirkning av den skadelige effekten av den etiologiske faktoren. En ukjent etiologisk faktor skader og modifiserer strukturen til basalmembranene i nyrene og lungene. Utskillelsen av de resulterende nedbrytningsproduktene fra de glomerulære basalmembranene i nyrene bremses og avtar når de er skadet, noe som naturlig skaper forutsetninger for utvikling av autoimmune skader på nyrer og lunger. Det er fortsatt ikke helt kjent hvilken komponent av basalmembranen som blir autoantigenet. For tiden antas det at dette er den interne strukturelle komponenten i den glomerulære basalmembranen i nyren, a3-kjeden av type 4 kollagen.
De dannede immunkompleksene avsettes langs basalmembranene i glomerulære kapillærer, noe som fører til utviklingen av en immuninflammatorisk prosess i nyreglomerulus (glomerulonefritt) og alveolene (alveolitt). Hovedcellene som er involvert i utviklingen av denne immunbetennelsen er T-lymfocytter, monocytter, endotelocytter, polymorfonukleære leukocytter og alveolære makrofager. Samspillet mellom dem skjer via molekylære mediatorer, cytokiner (vekstfaktorer - blodplater, insulinlignende, b-transformerende; interleukin-1, tumornekrosefaktor, etc.). Arakidonsyremetabolitter, frie oksygenradikaler, proteolytiske enzymer og adhesive molekyler spiller en viktig rolle i utviklingen av immunbetennelse.
Aktivering av alveolære makrofager er av stor betydning i utviklingen av alveolitt ved Goodpastures syndrom. I aktivert tilstand utskiller de omtrent 40 cytokiner. Gruppe I-cytokiner (kjemotaksiner, leukotriener, interleukin-8) forbedrer strømmen av polymorfonukleære leukocytter inn i lungene. Gruppe II-cytokiner (vekstfaktorer - blodplater, makrofager) fremmer bevegelsen av fibroblaster inn i lungene. Alveolære makrofager produserer også aktive former for oksygen, proteaser, som skader lungevevet.
Patomorfologi av Goodpastures syndrom
De viktigste patomorfologiske manifestasjonene av Goodpastures syndrom er:
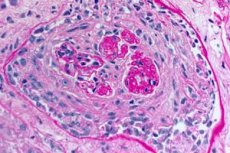
- overveiende skade på mikrosirkulasjonssystemet i nyrer og lunger. I lungene observeres et bilde av venulitt, arteriolitt, kapillaritt med uttalte fenomener av ødeleggelse og proliferasjon; skade på kapillærene observeres hovedsakelig i den interalveolære septa, alveolitt med hemoragisk ekssudat i alveolene utvikler seg. Nyreskade er preget av utvikling av ekstrakapillær proliferativ glomerulonefritt med påfølgende dannelse av hyalinose og fibrose, noe som fører til utvikling av nyresvikt;
- uttalte intraalveolære blødninger;
- utvikling av pulmonal hemosiderose og pneumosklerose av varierende alvorlighetsgrad, som et resultat av utviklingen av alveolitt.
Symptomer på Goodpastures syndrom
Sykdommen presenterer seg oftest med kliniske manifestasjoner av lungepatologi. Hemoptyse er det mest fremtredende symptomet; hemoptyse kan imidlertid være fraværende ved hemorragiske manifestasjoner, og pasienten kan kun presentere seg med infiltrative forandringer på røntgenbilde av thorax eller med et infiltrat og pustevansker og/eller -svikt. Dyspné (primært ved anstrengelse), hoste, uvelhet, redusert arbeidsevne, brystsmerter, feber og vekttap er vanlige. Opptil 40 % av pasientene har makrohematuri, selv om lungeblødning kan komme forut for nyremenifestasjoner med uker til år.
Under hemoptyse kan kortpustethet øke. Svakhet og redusert arbeidsevne er også en bekymring.
Symptomene på Goodpastures syndrom varierer over tid, fra klare lunger ved auskultasjon til knitrende og tørre rasler. Noen pasienter har perifert ødem og blekhet på grunn av anemi.
Under undersøkelsen rettes oppmerksomheten mot blek hud, cyanose i slimhinnene, pastøsitet eller uttalt hevelse i ansiktet, redusert muskelstyrke og vekttap. Kroppstemperaturen er vanligvis forhøyet til febernivåer.
Ved perkussjon av lungene kan en forkortelse av perkussjonslyden bestemmes over omfattende fokus på lungeblødning, men dette observeres sjelden; oftere er det ingen endringer i perkussjonslyden.
Et karakteristisk auskultatorisk tegn på Goodpastures syndrom er tørr og våt hvesing, hvorav antallet øker betydelig under eller etter hemoptyse.
Ved undersøkelse av det kardiovaskulære systemet avdekkes arteriell hypertensjon, muligens en økning i grensen for relativ hjertesløvhet mot venstre, dempede hjertelyder, en myk systolisk bilyd og perikardfriksjonsbilyd oppstår med utvikling av alvorlig nyresvikt. Ved progressiv nyreskade mot bakgrunn av betydelig arteriell hypertensjon kan akutt venstre ventrikkelsvikt med et bilde av hjerteastma og lungeødem utvikles. Vanligvis utvikler denne situasjonen seg i sykdommens terminale stadium.
Som regel manifesterer nyreskade seg senere, etter en viss tid etter utviklingen av lungesymptomer. Karakteristiske kliniske tegn på nyrepatologi er hematuri (noen ganger makrohematuri), raskt progredierende nyresvikt, oliguri, arteriell hypertensjon.
I 10–15 % av tilfellene begynner Goodpastures syndrom med kliniske tegn på nyrepatologi – det kliniske bildet av glomerulonefritt oppstår (oliguri, ødem, arteriell hypertensjon, uttalt blekhet), og deretter kommer symptomer på lungeskade. Mange pasienter kan ha muskelsmerter og artralgi.
Uavhengig av debutvarianter er Goodpastures syndrom i de fleste tilfeller alvorlig, sykdommen utvikler seg jevnt, og alvorlig lunge- og nyresvikt utvikler seg. Forventet levealder for pasienter fra sykdomsdebut varierer fra flere måneder til 1-3 år. Oftest dør pasientene av uremi eller lungeblødning.
Hva plager deg?
Diagnose av Goodpasture syndrom
Diagnosen Goodpastures syndrom krever påvisning av serum-anti-GBM-antistoffer ved indirekte immunofluorescens eller, når tilgjengelig, ved direkte enzymbundet immunosorbentanalyse (ELISA) med rekombinant humant NC-1 a3. Andre serologiske tester, som antinukleære antistoffer (ANA)-testing, brukes til å påvise SLE og antistreptolysin-O-titer for å påvise poststreptokokk glomerulonefritt, som kan være årsaken til mange tilfeller av pulmonalt nyresyndrom. ANCA er positiv (i perifere prøver) i 25 % av tilfellene av Goodpastures syndrom. Nyrebiopsi kan være indisert hvis glomerulonefritt er tilstede (hematuri, proteinuri, røde blodlegemerslam ved urinanalyse og/eller nyresvikt). Raskt progressiv fokal segmental nekrotiserende glomerulonefritt med et progressivt forløp finnes ved biopsi ved Goodpastures syndrom og alle andre årsaker til pulmonalt nyresyndrom. Immunofluorescensfarging av nyre- eller lungevev avslører klassisk lineær avsetning av IgG langs glomerulære eller alveolære kapillærer. Det sees også ved diabetisk nyre og fibrillær glomerulonefritt, en sjelden lidelse som forårsaker pulmonalt-renalt syndrom, men påvisning av GBM-antistoffer ved disse lidelsene er uspesifikk.
Lungefunksjonstester og bronkoalveolær lavage er ikke diagnostiske for Goodpastures syndrom, men kan brukes til å bekrefte diffus alveolær blødning hos pasienter med glomerulonefritt og lungeinfiltrater, men uten hemoptyse. Lavagevæske som forblir hemoragisk etter flere vask kan bekrefte diffust hemoragisk syndrom, spesielt hvis det er en samtidig reduksjon i hematokrit.
 [ 3 ]
[ 3 ]
Laboratoriediagnostikk av Goodpastures syndrom
- Generell blodprøve. Karakteristiske trekk er jernmangelhypokrom anemi, hypokromi, anisocytose, poikilocytose av erytrocytter. Leukocytose, venstreforskyvning av leukocyttformelen og en betydelig økning i ESR observeres også.
- Generell urinanalyse. Protein (graden av proteinuri kan være betydelig), sylindere (granulære, hyaline, erytrocytter), erytrocytter (makrohematuri kan forekomme) finnes i urinen. Etter hvert som kronisk nyresvikt utvikler seg, reduseres den relative urintettheten, og isohyposthenuri utvikles i Zimnitsky-testen.
- Biokjemisk blodprøve. Økte blodnivåer av urea, kreatinin, haptoglobin, seromucoid, a2 og gammaglobuliner, redusert jerninnhold.
- Immunologiske studier. En reduksjon i antall T-lymfocyttsuppressorer kan påvises, sirkulerende immunkomplekser påvises. Antistoffer mot basalmembranen i glomerulære og alveolære kapillærer påvises ved indirekte immunofluorescens eller radioimmunologiske metoder.
- Sputumanalyse. Sputum inneholder mange erytrocytter, hemosiderin og siderofager.
Instrumentell diagnostikk av Goodpastures syndrom
- Røntgenundersøkelse av lungene. Karakteristiske røntgentegn er lungeinfiltrater i rotregionen som sprer seg til de nedre og midtre delene av lungene, samt progressive, symmetriske, bilaterale skylignende infiltrater.
- Studie av funksjonen til ekstern respirasjon. Spirometri avslører en restriktiv type respirasjonssvikt (nedsatt vitalkapasitet), etter hvert som sykdommen utvikler seg, kommer en obstruktiv type respirasjonssvikt (nedsatt FEV1, Tiffeneau-indeks).
- EKG. Tegn på alvorlig myokarddystrofi av anemisk og hypoksisk opprinnelse avsløres (reduksjon i amplituden til T-bølger og ST-intervallet i mange avledninger, oftest i venstre brystavledning). Ved alvorlig arteriell hypertensjon vises tegn på venstre ventrikkels myokardhypertrofi.
- Blodgassanalyse avslører arteriell hypoksemi.
- Undersøkelse av lunge- og nyrebiopsier. En biopsi av lungevevvet (åpen biopsi) og nyrer utføres for endelig bekreftelse av diagnosen hvis det er umulig å stille en nøyaktig diagnose ved bruk av ikke-invasive metoder. Histologisk og immunologisk undersøkelse av biopsiene utføres. Følgende tegn er karakteristiske for Goodpastures syndrom:
- tilstedeværelsen av morfologiske tegn på glomerulonefritt (oftest ekstrakapillær), hemorragisk alveolitt, hemosiderose og interstitiell fibrose;
- deteksjon av lineære avleiringer av IgG og komplementkomponent C3 på basalmembranene i lungealveolene og nyreglomeruli ved bruk av immunofluorescensmetoden.
Diagnostiske kriterier for Goodpasture syndrom
Når man stiller diagnosen Goodpastures syndrom, anbefales det å bruke følgende kriterier.
- En kombinasjon av lungepatologi og nyrepatologi, dvs. hemoptyse (ofte lungeblødning), kortpustethet og symptomer på glomerulonefritt.
- Jevnt progressivt sykdomsforløp med utvikling av respirasjons- og nyresvikt.
- Utvikling av jernmangelanemi.
- Deteksjon under radiografisk undersøkelse av lungene av flere bilaterale skylignende infiltrater mot bakgrunnen av retikulær deformasjon av lungemønsteret.
- Påvisning i blodet av høye titere av sirkulerende antistoffer mot basalmembranen i nyrenes glomeruli og alveoler.
- Påvisning av lineære avleiringer av IgG og komplementkomponent C3 på basalmembranene i glomerulære og alveolære kapillærer.
- Fravær av andre systemiske (unntatt pulmonale og nyre) manifestasjoner.
Differensialdiagnose av Goodpasture syndrom
Goodpastures syndrom må differensieres fra en rekke sykdommer som manifesterer seg ved hemoptyse eller lungeblødning. Det er nødvendig å utelukke onkologiske sykdommer i bronkiene og lungene, tuberkulose, lungeabscesser, bronkiektasi, hjerte- og karsykdommer (som fører til lungeblod og hypertensjon i lungekretsløpet), systemisk vaskulitt og hemoragisk diatese.
Screeningprogram for Goodpasture syndrom
- Generelle blod- og urinprøver.
- Biokjemisk blodprøve: bestemmelse av totalt protein og proteinfraksjoner, kreatinin og urea, transaminaser, seromucoid, haptoglobin, fibrin, jern.
- Sputumanalyse: cytologisk undersøkelse, bestemmelse av siderofager.
- Immunologiske studier: bestemmelse av innholdet av B- og T-lymfocytter, subpopulasjoner av T-lymfocytter, immunoglobuliner, sirkulerende immunkomplekser, antistoffer mot basalmembranene i glomeruli i nyrene og alveolene.
- Røntgenundersøkelse av lungene.
- EKG.
- Spirometri.
- Undersøkelse av lunge- og nyrebiopsier.
Hvilke tester er nødvendig?
Behandling av Goodpastures syndrom
Behandling av Goodpastures syndrom inkluderer daglig eller annenhver dag plasmautskiftning i 2 til 3 uker (4 L plasmautskiftning) for å fjerne anti-GBM-antistoffer, kombinert med intravenøse glukokortikoider (vanligvis metylprednisolon 1 g over minst 20 minutter annenhver dag 3 ganger med prednisolon 1 mg/kg kroppsvekt daglig) og cyklofosfamid (2 mg/kg én gang daglig) i 6 til 12 måneder for å forhindre dannelse av nye antistoffer. Behandlingen kan trappes ned når lunge- og nyrefunksjonen slutter å forbedres. Langtidsdødelighet er relatert til graden av nyresvikt ved sykdomsdebut; pasienter som trenger dialyse tidlig og de med mer enn 50 % halvmåneformede nefroner ved biopsi har overlevelsestider på mindre enn 2 år og trenger ofte dialyse med mindre nyretransplantasjon vurderes. Hemoptyse kan være et godt prognostisk tegn fordi det fører til tidligere oppdagelse av sykdommen; mindretallet av pasienter som er ANCA-positive, responderer bedre på behandling for Goodpastures syndrom. Tilbakefall forekommer i en liten andel tilfeller og er assosiert med fortsatt røyking og luftveisinfeksjon. Hos pasienter med nyresykdom i sluttstadiet som har gjennomgått en nyretransplantasjon, kan sykdommen komme tilbake i transplantatet.
Hva er prognosen for Goodpastures syndrom?
Goodpastures syndrom er ofte raskt progredierende og kan være dødelig med mindre det diagnostiseres og behandles raskt. Prognosen er god når behandlingen startes før respirasjons- eller nyresvikt utvikler seg.
Umiddelbar overlevelse ved lungeblødning og respirasjonssvikt er assosiert med å sikre luftveisåpning; endotrakeal intubasjon og mekanisk ventilasjon anbefales for pasienter med borderline arterielle blodgassnivåer og truende respirasjonssvikt.

