Medisinsk ekspert av artikkelen
Nye publikasjoner
Mantu test
Sist anmeldt: 23.04.2024

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Indikasjoner for Mantoux-prøven
For massetuberkulin-diagnostikk administreres Mantoux-testen med 2 TE til alle barn og ungdom som er vaksinert med BCG, uavhengig av forrige resultat 1 gang per år. Den første Mantoux-testen gis til et barn i en alder av 12 måneder. For barn som ikke er vaksinert med BCG, utføres Mantoux-testen 6 måneder en gang hvert halvår før barnet mottar BCG-vaksinasjon, deretter ved standardmetoden en gang i året.
Mantoux-testen kan også brukes til individuell tuberkulin-diagnostikk. Den utføres under betingelser med barnets helseinstitusjoner eller somatiske og smittsomme sykehus for differensialdiagnose av tuberkulose og andre sykdommer, tilstedeværelse av kroniske sykdommer med sløv, bølgende naturligvis ineffektivitet av konvensjonelle metoder for behandling og tilstedeværelsen av ytterligere risikofaktorer for infeksjon eller tuberkulose sykdom (utsatt for tuberkuløse, manglende vaksinasjoner mot tuberkulose, sosiale risikofaktorer, etc.).
I tillegg er det grupper av barn og ungdom som må gis Mantoux-test 2 ganger i året under betingelsene i det generelle medisinske nettverket:
- pasienter med diabetes mellitus, magesår i mage og tolvfingertarm, blodsykdommer, systemiske sykdommer. HIV-infisert, mottatt langsiktig hormonbehandling (mer enn 1 måned);
- med kroniske uspesifikke sykdommer (lungebetennelse, bronkitt, tonsillitt), subfebril tilstand av uklar etiologi;
- Ikke vaksinert mot tuberkulose, uavhengig av barnets alder;
- barn og ungdom fra sosial risikogrupper som er i institusjoner (hus, sentre, mottakssentre) som ikke har medisinsk rekord (ved opptak til institusjonen, deretter 2 ganger i året i 2 år).
Ved utførelse av individuell tuberkulin diagnostikk brukes terskelen for følsomhet for tuberkulin - den laveste konsentrasjonen av tuberkulin, som kroppen reagerer positivt på. For å bestemme følsomhetsgrensen for tuberkulin, bruk en intradermal Mantoux-test med forskjellige fortynninger av tørrrenset tuberkulin.
Hos barn med mistenkt spesifikk øyeskader for å unngå en fokalreaksjon, er det tilrådelig å starte tuberkulin diagnostikk fra innstillingen av kutane eller intradermale prøver med 0,01 og 0,1 TE.
Kutan tuberkulinprøve (emplastic, salve) nå har mer historisk betydning, de brukes sjelden, hovedsakelig for diagnostisering av tuberkulose i huden, eller i tilfeller der en eller annen grunn kan du ikke bruke den mer vanlige hud og intradermal tuberkulinprøve. Pirke-testen brukes også sjelden.
Graduated skin test (GKP) av Grinchar og Karpilovsky utføres om nødvendig for differensial diagnose, for å avklare arten av tuberkulinallergi og evaluering av behandlingen.
En prøve med subkutan injeksjon av tuberkulin er indikert når det er nødvendig å bestemme aktiviteten til tuberkulose av respiratoriske organer, samt for etiologisk diagnose og bestemmelse av tuberkuloseaktivitet av ekstrapulmonale lokaliseringer.
Mantoux test
Ampullen med tuberkulin tørkes forsiktig med gasbind fuktet med 70% etanol, deretter er ampullens nakke arket med en kniv for å åpne ampullene og bryte av. Tuberkulin fjernes fra ampullen ved hjelp av en sprøyte og en nål, som deretter brukes til å plassere Mantoux-prøven. Ta i sprøyten 0,2 ml av legemidlet (dvs. 2 doser), og løsn løsningen til en etikett på 0,1 ml i en steril bomullspinne. Det er ikke tillatt å løsne løsningen i beskyttelseshetten til nålen eller i luften, da dette kan føre til allergiske reaksjoner hos helsepersonellet. Ampullen med tuberkulin etter åpning er egnet for bruk i ikke mer enn 2 timer, mens den opprettholdes under aseptiske forhold.
Den intradermale testen utføres bare i et prosessrom. Pasienten sitter. På den indre overflaten til den midtre tredjedel av underarmen hud ble behandlet med en oppløsning av 70% etanol, tørket steril bomull, tuberkulin administrert strengt intradermalt, hvilken nål er rettet kuttet opp i de øvre lagene av huden strekkes parallelt til overflaten. Etter innføring av nålhullet i huden, injiseres 0,1 ml tuberkulinløsning (dvs. En dose) fra sprøyten. Plasser gjeninnføring av alkohol ikke er behandlet, fordi risikoen for injeksjonsstedet infeksjon er lav (PPD-L inneholder hinizol). Med riktig teknikk i huden Papuler er formet som en "lemon peel" diameter ikke mindre enn 7-9 mm hvitaktig farge, som snart vil forsvinne.
Mantoux-testen utføres av en spesialutdannet sykepleier. Respons etter 72 timer vurderer legen eller trent sykepleier. Resultatene er oppgitt i registreringsskjemaene: nr. 063 / y (vaksinasjonskart). № 026 / у (medisinsk kort av barnet). № 112 / у (historie utviklingen av barnet). I dette tilfellet, Noter produsent, partinummer, utløpsdato for tuberkulin, dato for testene, innføring av medikamentet inn i den høyre eller venstre underarm, så vel som resultatet av prøven (størrelsen på infiltrat eller papler i millimeter, i fravær av infiltrasjon - mengden av lunger).
Med den riktige organisasjonen av tuberkulin diagnostikk, bør 90-95% av barn og ungdomsbefolkningen i det administrative området dekkes årlig. I organiserte kollektiver utføres massetuberkulin diagnostikk i institusjoner enten av spesialutdannet medisinsk personell eller ved brigade metode, som er å foretrekke. I brigademetoden dannes barnas polyklinikker av brigader - to sykepleiere og en lege. For uorganiserte barn utføres Mantoux-testen i et barns polyklinisk. På landsbygda utføres tuberkulose-diagnostikk av distriktet distriktsdistriktssykehus og feldsher-jordemorestasjoner. Metodisk veiledning tuberkulin diagnostikk utføres av en barnelege av en anti - tuberkulose dispensary (et kabinett). I mangel av en anti-tuberkulose dispensary (kabinett), utføres arbeidet av leder av poliklinisk avdeling for barndom (distriktspediatrikant) i forbindelse med distriktets TB-lege.
Som svar på innføring av tuberkulin i kroppen av en pre-sensitisert person, utvikles en lokal, generell og / eller fokalreaksjon.
- Lokal reaksjon dannes på stedet for innføring av tuberkulin, kan manifestere seg som hyperemi, papula, infiltrere, vesikler, bulla, lymphangitt, nekrose. Den lokale reaksjonen er av diagnostisk betydning for dermal og intradermal administrering av tuberkulin.
- Den generelle reaksjon er karakterisert ved generelle endringer i menneskekroppen, og kan manifestere seg som forverring vesen, feber, hodepine, artralgi, forandringer i blodprøver (monocytopeni, dysproteinemia, en liten akselerasjon av senkning og andre.). Den generelle reaksjonen utvikles ofte med subkutan injeksjon av tuberkulin.
- Fokalreaksjon utvikles hos pasienter med fokus på en spesifikk lesjon - i tuberkulosefokus av forskjellig lokalisering. Ved pulmonell tuberkulose kan fokalreaksjonen forekomme hemoptyse, økt hoste- og katarralsymptomer, økt sputumutslipp, smerte i brystet; med ekstrapulmonal tuberkulose - en økning i inflammatoriske forandringer i sonen av tuberkulose lesjon. Sammen med kliniske manifestasjoner av radiografisk undersøkelse, er det mulig å øke den perifokale betennelsen rundt tuberkulosefokuset. Fokalreaksjon er mer uttalt med subkutan injeksjon av tuberkulin.
Resultatet av Mantoux-testen er evaluert etter 72 timer. Diameteren av papulen eller hyperemi i millimeter måles med en gjennomsiktig linjal. Linjalen er plassert vinkelrett på underarmens akse. For riktig tolkning av resultatene krever ikke bare en visuell vurdering av reaksjon, men palpasjon av injeksjonsstedet tuberkulin, siden mild Papula litt ruvende over huden, og i fravær av hyperemia reaksjon kan betraktes som negative. Med hyperemi som går utover papulen, gjør lett trykk på reaksjonsområdet med tommelen deg til å kortslutte hyperemi og måle bare papulen.
 [3]
[3]
Pirke-testen
Prøven er kutan bruk av tørrrenset tuberkulin, fortynnet til et innhold på 100 tusen TE i 1 ml. En dråpe av denne løsningen av tuberkulin, påført huden, forårsaker hudskarifisering. Resultatet er estimert etter 48-72 timer.
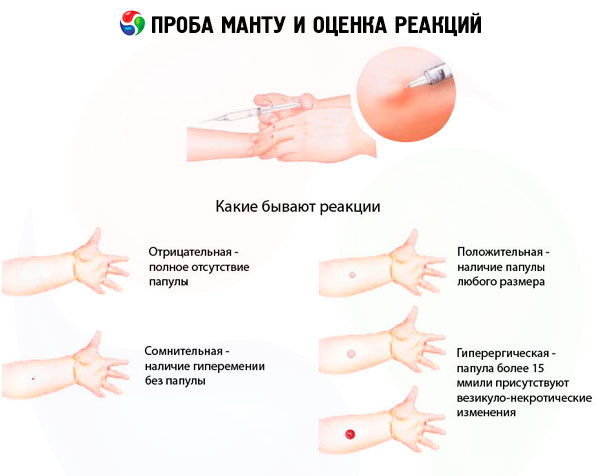
Evaluering av Mantoux testresultater
Resultatene av prøven kan evalueres som følger:
- negativ reaksjon - fullstendig fravær av infiltrering (papules) og hyperemi, er tilstedeværelsen av en stabil reaksjon på 0-1 mm tillatt;
- tvilsom reaksjon - infiltrere (papule) med 2-4 mm størrelse eller hyperemi av en hvilken som helst størrelse uten infiltrering;
- positiv reaksjon - infiltrere (papulus) på 5 mm eller mer, samt vesikler, lymphangitt, screenings (flere papuler av hvilken som helst størrelse rundt stedet for introdusering av tuberkulin):
- svakt positiv - papirstørrelse 5-9 mm:
- middels intensitet - papirstørrelsen er 10-14 mm;
- uttrykt - papirstørrelsen er 15-16 mm;
- hyperergisk - papirstørrelsen er 17 mm og høyere hos barn og ungdom. 21 mm og over hos voksne, samt vesikkel-nekrotiske reaksjoner, lymphangitt, screeninger, uavhengig av papulens størrelse.
I vårt land er hele barnas befolkning utsatt for vaksinering mot tuberkulose ved bestemte tider, ifølge vaksinasjonskalenderen. Etter introduksjonen av BCG-vaksinen utvikler HRT også i kroppen, noe som resulterer i at reaksjoner med 2 TE renset tuberkulin i standard fortynning blir positive - en såkalt post-vaksinasjonsallergi (PVA) utvikler seg. Utseendet til en positiv reaksjon som følge av spontan infeksjon i kroppen regnes som en smittsom allergi (IA). Studie av Mantoux-test resulterer i dynamikk i kombinasjon med data om tidspunkt og hyppighet av BCG-vaksinasjoner. Som regel, i det overveldende flertallet av tilfellene, tillater differensial diagnose mellom PVA og IA.
Positive resultater av Mantoux-testen betraktes som PVA i følgende tilfeller:
- forekomsten av positive og tvilsomme reaksjoner på 2 TE i de første 2 årene etter tidligere vaksinering eller revaksinering av BCG;
- korrelasjon av papulestørrelse etter tuberkulinadministrasjon og postvaccinalstørrelse) tegn på BCG (arr); Papulen opptil 7 mm tilsvarer ribber opp til 9 mm. Og papullen til 11 mm - til arrene over 9 mm.
Resultatet av Mantoux-testen er vurdert som IA (HRT) i følgende tilfeller:
- overgang av en negativ reaksjon på en positiv, ikke forbundet med vaksinering eller revaksinering av BCG. - "sving" av tuberkulinprøver
- en økning i papirstørrelsen med 6 mm eller mer i ett år hos tuberkulin-positive barn og ungdom;
- Gradvis i flere år økte følsomheten for tuberkulin med dannelse av moderate reaksjoner eller uttalte reaksjoner;
- 5-7 år etter BCG-vaksinasjon eller booster fasthet (for 3 år eller mer) vedvarende følsomhet overfor tuberkulin i flukt med ingen tendens til fading - monoton følsomhet overfor tuberkulin;
- Forverring av følsomhet overfor tuberkulin etter en tidligere IA (vanligvis hos barn og ungdom, tidligere observert i en phthisiopaediatrica og mottatt et fullt kurs for forebyggende behandling).
Ifølge resultatene fra massetuberkulin diagnostikk i dynamikken blant barn og ungdom, tildeler følgende kontingenter:
- uinfisert - disse er barn og ungdom som har et årlig negativt Mantoux testresultat, samt ungdommer med PVA;
- Barn og ungdom smittet med mykobakterier tuberkulose.
For tidlig påvisning av tuberkulose og for sin tidlige forebygging er det viktig å registrere øyeblikk av primær infeksjon i kroppen. Dette forårsaker ikke vanskeligheter i overgangen av negative reaksjoner til positive, ikke relatert til vaksinering eller revaksinering av BCG. Slike barn og ungdommer skal sendes til TB-spesialisten for rettidig undersøkelse og forebyggende behandling. Forebyggende spesifikk behandling i 3 måneder i tidlig periode med primær infeksjon forhindrer utvikling av lokale former for tuberkulose. Hittil varierer andelen tuberkulose hos barn og ungdom, identifisert i perioden med "bøyning", fra 15 til 43,2%.
Utviklingen av tuberkulose hos barn og ungdom med økende følsomhet overfor tuberkulin for året med 6 mm og mer har blitt bevist. Det ble foreslått at slike barn og ungdommer også skal behandles forebyggende innen 3 måneder
Økningen i følsomhet for tuberkulin hos et infisert barn før hyperemi viser en høy risiko for å utvikle lokal tuberkulose. Disse pasientene er også utsatt for fisiatrisk konsultasjon med en grundig undersøkelse av tuberkulose og beslutningen om å foreskrive forebyggende behandling.
Barn og ungdom med monotone reaksjoner på tuberkulin i kombinasjon med to eller flere risikofaktorer for tuberkulose er også underlagt fisiatrisk konsultasjon med en grundig undersøkelse av tuberkulose.
Ved tolkning av den følsomme natur av vanskelighetene tuberkulin barna utsettes for forutgående overvåking i gruppe 0, profylakse regnskap med tvungen behandling og forebyggende tiltak i området for pediatrisk (hyposensitization, etterjustering av foci av infeksjon, deworming, oppnåelse av remisjon i kroniske sykdommer) under kontroll av barnet phthisiatrician. Gjentatt undersøkelse i dispenseren utføres etter 1-3 måneder.
Følsomhet studium av tuberkulin hos barn og ungdom med aktive former på tuberkulose, så vel som positiv (i henhold til massen og individuell tuberkulin diagnose i forbindelse med kliniske og radiografiske data) tillates å foreslå en algoritme for overvåking av pasienter, avhengig av arten av tuberkulin følsomhet og tilstedeværelse av risikofaktorer TB sykdom.

