Medisinsk ekspert av artikkelen
Nye publikasjoner
Psoriasisartritt
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Psoriasisartritt er en kronisk inflammatorisk sykdom i ledd, ryggrad og enteser assosiert med psoriasis. Sykdommen tilhører gruppen seronegative spondyloartropatier. Screening av pasienter med tanke på tidlig diagnose utføres av en revmatolog og/eller hudlege blant pasienter med ulike former for psoriasis, og identifiserer aktivt karakteristiske kliniske og radiologiske tegn på skade på ledd og/eller ryggrad og/eller enteser. Ved fravær av psoriasis, ta hensyn til tilstedeværelsen av første- eller andregrads slektninger.
Epidemiologi
Psoriasisartritt regnes som den nest vanligste inflammatoriske leddsykdommen etter revmatoid artritt; den diagnostiseres hos 7–39 % av pasienter med psoriasis.
På grunn av den kliniske heterogeniteten til psoriasisartritt og den relativt lave sensitiviteten til diagnostiske kriterier, er det ganske vanskelig å nøyaktig estimere prevalensen av denne sykdommen. Vurderingen kompliseres ofte av sen utvikling av typiske tegn på psoriasis hos pasienter som lider av inflammatorisk leddsykdom.
Ifølge diverse forfattere er forekomsten av psoriasisartritt 3,6–6,0 per 100 000 innbyggere, og prevalensen er 0,05–1 %.
Psoriasisartritt utvikler seg i alderen 25–55 år. Menn og kvinner rammes like ofte, med unntak av psoriasisspondylitt, som er dobbelt så vanlig hos menn. Hos 75 % av pasientene oppstår leddskade i gjennomsnitt 10 år (men ikke mer enn 20 år) etter at de første tegnene på psoriasishudlesjoner oppstår. Hos 10–15 % går psoriasisartritt forut for utviklingen av psoriasis, og hos 11–15 % utvikler den seg samtidig med hudlesjoner. Det bør bemerkes at det hos de fleste pasienter ikke er noen sammenheng mellom alvorlighetsgraden av psoriasis og alvorlighetsgraden av den inflammatoriske prosessen i leddene, bortsett fra tilfeller av samtidig forekomst av to sykdommer.
Fører til psoriasisartritt
Årsakene til psoriasisartritt er ukjente.
Rollen til traumer, infeksjoner og nevrofysisk overbelastning diskuteres som miljøfaktorer. 24,6 % av pasientene rapporterte traumer ved sykdomsdebut.
 [ 11 ]
[ 11 ]
Patogenesen
Det antas at psoriasisartritt oppstår som et resultat av komplekse interaksjoner mellom interne faktorer (genetiske, immunologiske) og miljøfaktorer.
Genetiske faktorer
Mange studier indikerer en arvelig predisposisjon for utvikling av både psoriasis og psoriasisartritt: mer enn 40 % av pasienter med denne sykdommen har førstegradsslektninger som lider av psoriasis, og antallet tilfeller av disse sykdommene øker i familier med identiske eller toeggede tvillinger.
Til dags dato er det identifisert sju PSORS-gener som er ansvarlige for utviklingen av psoriasis, og disse er lokalisert i følgende kromosomale loci: 6p (gen PSORS1), 17q25 (gen PSORS2), 4q34 (gen PSORS3), lq (gen PSORS4), 3q21 (gen PSORS5), 19p13 (gen PSORS6), 1p (gen PSORS7).
Resultatene av immunogenetisk fenotyping av pasienter med psoriasisartritt er motstridende. Populasjonsstudier har funnet en økt frekvens av deteksjon av genene til det viktigste histokompatibilitetskomplekset HLA: B13, B17, B27, B38, DR4 og DR7. Hos pasienter med psoriasisartritt og med radiografiske tegn på sakroiliitt, oppdages HLAB27 oftere. I den polyartikulære, erosive formen av sykdommen - HLADR4.
Det er også verdt å merke seg de ikke-HLA-assosierte genene som er inkludert i regionen av det viktigste histokompatibilitetskomplekset, spesielt genet som koder for TNF-a. Ved studier av polymorfismen til TNF-a-genet ble det funnet en pålitelig kobling mellom allelene til TNF-a-308, TNF-b+252 og erosiv psoriasisartritt. Ved tidlig sykdom har dette faktum prognostisk betydning for den raske utviklingen av destruktive forandringer i leddene, og bærerskap av TNF-a-238 hos representanter for den kaukasiske befolkningen anses som en risikofaktor for utvikling av sykdommen.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Immunologiske faktorer
Psoriasis og psoriasisartritt regnes som sykdommer forårsaket av forstyrrelser i T-celleimmuniteten. Hovedrollen gis til TNF-α, et viktig proinflammatorisk cytokin som regulerer betennelsesprosesser ved hjelp av ulike mekanismer: genuttrykk, migrasjon, differensiering, celleproliferasjon, apoptose. Det har blitt funnet at keratocytter ved psoriasis mottar et signal om økt proliferasjon når T-lymfocytter frigjør ulike cytokiner, inkludert TNF-α,
Samtidig finnes det høye nivåer av TNF-a i selve psoriasisplakkene. Det antas at TNF-a fremmer produksjonen av andre inflammatoriske cytokiner, som IL-1, IL-6, IL-8, samt granulocytt-makrofag-kolonistimulerende faktor.
Følgende kliniske manifestasjoner er assosiert med en høy konsentrasjon av TNF-α i blodet hos pasienter med psoriasisartritt:
- feber;
- entesopatier;
- osteolyse;
- utseendet av destruktive forandringer i leddene:
- iskemisk nekrose.
Ved tidlig psoriasisartritt påvises IL-10, TNF-α og matriksmetalloproteinaser i forhøyede konsentrasjoner i cerebrospinalvæsken. Det er vist en direkte korrelasjon mellom nivåene av TNF-α, matriksmetalloproteinase type 1 og markører for brusknedbrytning. Intensiv infiltrasjon av T- og B-lymfocytter, spesielt CD8+ T-celler, ble påvist i synovialbiopsiprøver fra pasienter. De påvises også på steder der sene fester seg til bein i et tidlig stadium av betennelse. CD4 T-celler produserer andre cytokiner: IL-2, interferon y, lymfotoksin a, som påvises i cerebrospinalvæsken og synovium hos pasienter med denne sykdommen. Hyppige sporadiske tilfeller av psoriasis ved HIV-infeksjon er et av bevisene på CD8/CD4-cellers deltakelse i patogenesen til psoriasisartritt.
Nylig har spørsmålet om årsakene til økt ombygging av beinvev ved psoriasisartritt i form av resorpsjon av fingrenes terminale falanger, dannelse av store eksentriske ledderosjoner og en karakteristisk "blyant-i-kopp"-deformasjon blitt diskutert. Under beinvevsbiopsi ble et stort antall multinukleære osteoklaster funnet i resorpsjonssonene. For å transformere osteoklastforløperceller til osteoklaster kreves to signalmolekyler: det første er makrofagkolonistimulerende faktor, som stimulerer dannelsen av makrofagkolonier, som er osteoklastforløpere, og det andre er RANKL-proteinet (reseptoraktivator av NF-кВ-ligand), som utløser prosessen med deres differensiering til osteoklaster. Sistnevnte har en naturlig antagonist, osteoprotegerin, som blokkerer de fysiologiske reaksjonene til RANKL. Det antas at mekanismen for osteoklastogenese kontrolleres av forholdet mellom aktiviteten til RANKL og osteoprotegerin. Normalt bør de være i likevekt; Når RANKL/osteoprotegerin-forholdet forstyrres i RANKLs favør, oppstår ukontrollert osteoklastdannelse. I synovialbiopsier av pasienter med psoriasisartritt ble det påvist en økning i RANKL-nivået og en reduksjon i osteoprotegerinnivået, og i blodserumet en økning i nivået av sirkulerende CD14-monocytter, forløpere til osteoklaster.
Mekanismen bak periostitt og ankylose ved psoriasisartritt er ennå ikke klar; det antydes at transformerende vekstfaktor b, vaskulær endotelvekstfaktor og benmorfogent protein er involvert. Økt uttrykk av transformerende vekstfaktor b ble funnet i synovium hos pasienter med psoriasisartritt. I et dyreforsøk fremmet benmorfogent protein (spesielt type 4), som virket sammen med vaskulær endotelvekstfaktor, beinvevsproliferasjon.
Symptomer psoriasisartritt
De viktigste kliniske symptomene på psoriasisartritt:
- psoriasis i huden og/eller neglene;
- ryggmargsskade;
- skade på korsryggleddet;
- entesitt.
Psoriasis i hud og negler
Psoriatiske hudlesjoner kan være begrensede eller utbredte; noen pasienter opplever psoriasiserytrodermi.
Hovedlokaliseringen av psoriasisplakk:
- hodebunn;
- området rundt albue- og kneleddene;
- navleområdet;
- aksillære områder; o intergluteal fold.
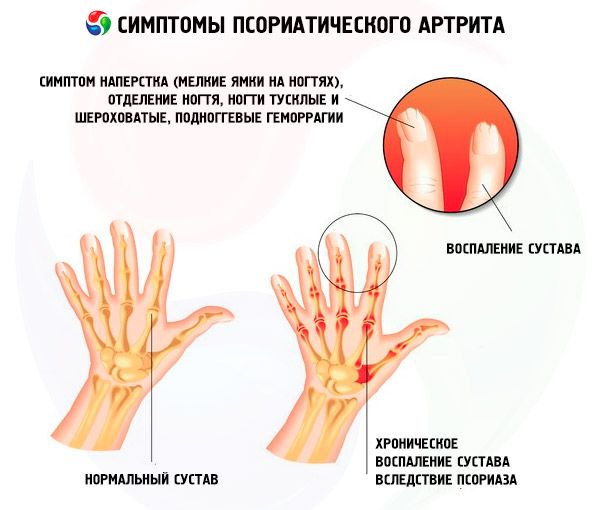
En av de vanligste manifestasjonene av psoriasis, i tillegg til utslett på huden på overkroppen og hodebunnen, er neglepsoriasis, som noen ganger kan være den eneste manifestasjonen av sykdommen.
Kliniske manifestasjoner av neglepsoriasis er varierte. De vanligste er:
- fingerbøl psoriasis;
- onykolyse:
- subunguale blødninger, som er basert på papillomatose av papillene med utvidede terminale kar (synonym subungual psoriasis erytem, "oljeflekker");
- subungual hyperkeratose.
Perifer psoriasisartritt
Sykdomsutbruddet kan være både akutt og gradvis. Hos de fleste pasienter er sykdommen ikke ledsaget av morgenstivhet, i lang tid kan den være begrenset og lokalisert i ett eller flere ledd, for eksempel:
- interfalangeale ledd i hender og føtter, spesielt de distale;
- metakarpofalangeal;
- metatarsofalangeal;
- kjeveledd;
- håndledd;
- ankel;
- albue;
- kne.
Sjeldnere kan psoriasisartritt debutere med skade på hofteleddene.
Ofte er nye ledd involvert asymmetrisk, i hendenes ledd, tilfeldig (kaotisk). Karakteristiske tegn på perifer leddbetennelse:
- affeksjon av de distale interfalangeale leddene i hender og føtter med dannelse av en "reddikformet" deformitet; o daktylitt;
- aksial psoriasisartritt med periartikulære fenomener (samtidig skade på tre ledd på én finger: metakarpofalangeale eller metatarsofalangeale, proksimale og distale interfalangeale ledd med en særegen cyanotisk-lilla farge av huden over de berørte leddene).
Hos 5 % av pasientene observeres en mutilerende (osteolytisk) form – «visittkortet» til psoriasisartritt. Utvortes manifesteres dette ved forkorting av fingre og tær på grunn av resorpsjon av de terminale falangene. I dette tilfellet observeres flere multidireksjonelle subluksasjoner av fingrene, og et symptom på «løshet» i fingeren oppstår. Osteolyse påvirker også håndleddsbeinene, interfalangeale ledd i hender og føtter, styloidprosesser i ulna og hodene på kjeveleddene.
Daktylitt finnes hos 48 % av pasienter med psoriasisartritt, hvorav mange (65 %) har tær involvert, med påfølgende dannelse av radiografiske tegn på ødeleggelse av leddflatene. Det antas at daktylitt utvikler seg både på grunn av betennelse i fleksorsenene og som et resultat av betennelse i interfalangeale, metatarsofalangeale eller metakarpofalangeale/metatarsofalangeale ledd i én finger. Kliniske manifestasjoner av akutt daktylitt:
- sterke smerter;
- hevelse, ødem i hele fingeren;
- smertefull begrensning av mobilitet, hovedsakelig på grunn av fleksjon.
I kombinasjon med periartikulære fenomener danner den aksiale inflammatoriske prosessen i leddene en "pølseformet" deformasjon av fingrene. Daktylitt kan også være ikke bare akutt, men også kronisk. I dette tilfellet observeres fortykkelse av fingeren uten smerte og rødhet. Vedvarende daktylitt uten tilstrekkelig behandling kan føre til rask dannelse av fleksjonskontrakturer i fingrene og funksjonelle begrensninger i hender og føtter.
Spondylitt
Forekommer hos 40 % av pasienter med psoriasisartritt. Ofte er spondylitt asymptomatisk, mens isolerte spinalskader (uten tegn på perifer leddbetennelse) er svært sjeldne: de forekommer hos bare 2–4 % av pasientene. Endringene er lokalisert i korsbenets ledd, ryggradens ligamentapparat med dannelse av syndesmofytter og paravertebrale ossifikasjoner.
Kliniske manifestasjoner ligner på Bechterews sykdom. Karakteristiske smerter med inflammatorisk rytme og stivhet er smertefulle, og disse kan forekomme i hvilken som helst del av ryggraden (thorax, lumbal, cervikal, sakral region). Hos de fleste pasienter fører ikke endringer i ryggraden til betydelige funksjonsforstyrrelser. Imidlertid utvikler 5 % av pasientene et klinisk og radiologisk bilde av typisk Bekhterevs sykdom, helt opp til dannelsen av en "bambuspinne".
Entesitt (entesopati)
Eptese er festestedet for leddbånd, sener og leddkapsel til bein, mens entesitt er en hyppig klinisk manifestasjon av psoriasisartritt, manifestert av betennelse på festestedene for leddbånd og sener til bein med påfølgende resorpsjon av subkondralt bein.
De vanligste lokaliseringene av entesitt:
- den bakre-øverste overflaten av calcaneus direkte på festestedet for akillessenen;
- festestedet for plantaraponeurosen til den nedre kanten av hælknokkelen;
- tibial tuberøsitet;
- festestedet til rotatormansjettmusklene i skulderen (i mindre grad).
Enteser fra andre lokaliseringer kan også være involvert:
- 1. kostokondrale artikulasjon høyre og venstre;
- 7. kostokondral artikulasjon høyre og venstre;
- Posterosuperior og anterosuperior iliac-spinals;
- Bekkenkammen;
- Tornutprosessen i den 5. korsvirvelen.
Radiologisk manifesterer entesitt seg som periostitt, erosjoner og osteofytter.
Hvor gjør det vondt?
Skjemaer
Det finnes fem hovedkliniske varianter av psoriasisartritt.
- Psoriasisartritt i de distale interfalangeale leddene i hender og føtter.
- Asymmetrisk mono-/aligoartritt.
- Mutilerende psoriasisartritt (osteolyse av leddflatene med utvikling av forkorting av fingre og/eller føtter).
- Symmetrisk polyartritt («revmatoidlignende» variant).
- Psoriatisk spondylitt.
Fordeling i de spesifiserte kliniske gruppene utføres på grunnlag av følgende kjennetegn.
- Overveiende skade på de distale interfalangeale leddene: mer enn 50 % av det totale leddtallet består av de distale interfalangeale leddene i hender og føtter.
- Oligoartritt/polyartritt: affeksjon av færre enn 5 ledd defineres som oligoartritt, 5 eller flere ledd som polyartritt.
- Mutilerende psoriasisartritt: påvisning av tegn på osteolyse (radiologisk eller klinisk) ved undersøkelsestidspunktet.
- Psoriatisk spondylartritt: inflammatoriske smerter i ryggraden og lokalisering i en av de tre seksjonene - lumbal, thorakal eller cervikal, redusert mobilitet i ryggraden, påvisning av radiologiske tegn på sakroiliitt, inkludert isolert sakroiliitt.
- Symmetrisk polyartritt: mer enn 50 % av de berørte leddene (parede små ledd i hender og føtter).
Diagnostikk psoriasisartritt
Diagnosen stilles basert på påvisning av psoriasis i hud og/eller negler hos pasienten eller dennes nære slektninger (i henhold til pasienten), karakteristiske lesjoner i perifere ledd, tegn på skade på ryggraden, korsbenets ledd og entesopatier.
Når man intervjuer en pasient, er det nødvendig å fastslå hva som gikk forut for sykdommen, spesielt om det var plager fra mage-tarmkanalen eller urogenitallet, øynene (konjunktivitt), noe som er nødvendig for differensialdiagnose med andre sykdommer i gruppen seronegative spondyloartropatier, spesielt med reaktiv postenterokolitisk eller urogen betennelse i leddene, Reiters sykdom (sekvens av leddaffeksjon, tilstedeværelse av plager fra ryggraden, korsbenets ledd).
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Klinisk diagnose av psoriasisartritt
Under inspeksjonen, vær oppmerksom på:
- tilstedeværelsen av hudpsoriasis på et karakteristisk sted:
- hodebunnen, bak ørene:
- navleområdet:
- perinealområdet:
- intergluteal fold;
- armhulene;
- og/eller tilstedeværelse av psoriasis på leppene.
Ved undersøkelse av leddene avsløres karakteristiske tegn på psoriasisartritt:
- daktylitt;
- betennelse i de distale interfalangeale leddene.
Palper senefestestedene.
Tilstedeværelsen eller fraværet av kliniske tegn på sakroiliitt bestemmes av direkte eller lateralt trykk på vingene til iliacbenene, og ryggradens mobilitet bestemmes.
Tilstanden til de indre organene vurderes i samsvar med generelle terapeutiske regler.
Laboratoriediagnostikk av psoriasisartritt
Det finnes ingen spesifikke laboratorietester for psoriasisartritt.
Dissosiasjon mellom klinisk aktivitet og laboratorieparametere observeres ofte. RF er vanligvis fraværende. Samtidig påvises RF hos 12 % av pasienter med psoriasisartritt, noe som skaper visse vanskeligheter med diagnosen, men ikke er en grunn til å revurdere diagnosen.
Analyse av cerebrospinalvæske gir ikke spesifikke resultater; i noen tilfeller oppdages høy cytose.
Aktiviteten til perifer leddbetennelse ved psoriasisartritt vurderes ut fra antall smertefulle og betente ledd, nivået av CRP, alvorlighetsgraden av leddsmerter og sykdommens aktivitet.
Instrumentell diagnostikk av psoriasisartritt
Røntgenundersøkelsesdata av hender, føtter, bekken og ryggrad er til stor hjelp i diagnosen, da de avslører karakteristiske tegn på sykdommen, som for eksempel:
- osteolyse av leddflater med dannelse av forandringer av typen "blyant i glass";
- store eksentriske erosjoner;
- resorpsjon av fingrenes terminale falanger;
- beinproliferasjoner:
- asymmetrisk bilateral sakroiliitt:
- paravertebrale ossifikater, syndesmofytter.
Ulike forfattere har foreslått varianter av klassifiseringskriterier som tar hensyn til de mest slående manifestasjonene av psoriasisartritt, for eksempel:
- bekreftet psoriasis i hud eller negler hos pasienten eller dennes slektninger;
- asymmetrisk perifer psoriasisartritt med overveiende skade på leddene i underekstremitetene:
- hofte,
- kne.
- ankel,
- metatarsofalangeal,
- tarsale ledd,
- interfalangeale ledd i tærne.
- distal interfalangeal leddsykdom,
- tilstedeværelse av daktylitt,
- betennelsessmerter i ryggraden,
- sykdom i sakroiliakleddet,
- entesopatier;
- radiografiske tegn på osteolyse;
- tilstedeværelsen av beinproliferasjoner;
- fraværet av Den russiske føderasjon.
I 2006 foreslo International Psoriatic Arthritis Study Group CASPAR-kriteriene (Classification Criteria for Psoriatic Arthritis) som diagnostiske kriterier. Diagnosen kan stilles ved inflammatorisk leddsykdom (lesjoner i ryggraden eller entesene) og minst tre av de følgende fem tegnene.
- Tilstedeværelse av psoriasis, historie med psoriasis eller familiehistorie med psoriasis.
- Tilstedeværelsen av psoriasis er definert som en psoriasislesjon i huden eller hodebunnen bekreftet av en hudlege eller revmatolog.
- Sykehistorie med psoriasis kan innhentes fra pasienten, familielegen, hudlegen eller revmatologen. En familiehistorie med psoriasis er definert som tilstedeværelse av psoriasis hos første- eller andregradsslektninger (avhengig av pasienten).
- Typiske psoriasislesjoner på negleplatene: onykolyse, "fingerbøl-tegn" eller hyperkeratose - registrert under fysisk undersøkelse.
- Negativt RF-testresultat ved bruk av annen metode enn latekstest: fastfase-ELISA eller nefelometri er å foretrekke.
- Daktylitt på undersøkelsestidspunktet (definert som hevelse i hele fingeren) eller en historie med daktylitt registrert av en revmatolog.
- Radiografiske tegn på beinproliferasjon (ossifikasjon av leddkanter), unntatt osteofyttdannelse, på røntgenbilder av hender og føtter.
Indikasjoner for konsultasjon med andre spesialister
Psoriasisartritt er ofte forbundet med sykdommer som:
- hypertensjon;
- iskemisk hjertesykdom;
- diabetes mellitus.
Hvis tegn på de ovennevnte sykdommene oppstår, må pasientene konsultere de aktuelle spesialistene: kardiolog, endokrinolog.
Ved utvikling av tegn på progressiv ødeleggelse og deformasjon av håndleddene, iskemisk nekrose i støtteleddene (hofte, kne), er konsultasjon med en ortopedisk kirurg indisert for å avgjøre om endoproteser skal utføres,
Eksempel på diagnoseformulering
- Psoriasisartritt, monoartritt i kneleddet, moderat aktivitet, stadium II, funksjonell insuffisiens 2. Psoriasis, begrenset form.
- Psoriasisartritt, kronisk asymmetrisk polyartritt med overveiende skade på føttenes ledd, høy aktivitet, stadium III, funksjonell insuffisiens 2.
- Psoriasisspondylitt, asymmetrisk bilateral sakroiliitt, stadium 2 på høyre side, stadium 3 på venstre side. Paravertebral ossifikasjon på nivå med Th10-11. Psoriasis er utbredt, neglepsoriasis.
For å bestemme aktivitet, radiografisk stadium og funksjonell insuffisiens brukes i dag de samme metodene som for revmatoid artritt.
Hva trenger å undersøke?
Hvordan undersøke?
Differensiell diagnose
I motsetning til revmatoid artritt er psoriasisartritt karakterisert av fravær av uttalt stivhet i morgenleddene, symmetrisk leddskade, hyppig skade på de distale interfalangeale leddene i hender og føtter, og fravær av RF i blodet.
Erosiv slitasjegikt i de distale interfalangeale leddene i hendene med reaktiv synovitt kan også ligne psoriasisartritt (distal form). Som regel er imidlertid ikke slitasjegikt ledsaget av inflammatoriske forandringer i blodet, tegn på ryggmargsskade (inflammatoriske smerter i noen del av ryggraden), psoriasis i hud og negler. I motsetning til Bechterews sykdom er psoriasis spondyloartritt ikke ledsaget av betydelige funksjonsforstyrrelser, ofte asymptomatisk, sakroiliitt er asymmetrisk, ofte sakte progredierende, grove paravertebrale ossifikasjoner oppdages på røntgenbilder av ryggraden.
Psoriasisartritt byr på visse differensieringsvansker, dersom sistnevnte oppstår ved keratodermi i håndflater og fotsåler, samt negleskader. Differensiering av disse sykdommene bør baseres på hudlesjonens art, samt på det kronologiske forholdet mellom forekomsten av leddbetennelse og akutt urogenital og tarminfeksjon. Ved psoriasisartritt er utslettet vedvarende. Pasienter har ofte hyperurikemi, noe som krever utelukkelse av gikt. Diagnostisk hjelp kan gis ved undersøkelse av cerebrospinalvæske og vevsbiopsi (hvis det er tophi) for å påvise urinsyrekrystaller.
Hvem skal kontakte?
Behandling psoriasisartritt
Målet med terapien er tilstrekkelig effekt på de viktigste kliniske manifestasjonene av psoriasisartritt:
- psoriasis i hud og negler;
- spondylitt;
- daktylitt;
- entesitt.
Indikasjoner for sykehusinnleggelse
Indikasjoner for sykehusinnleggelse er:
- komplekse differensialdiagnostiske tilfeller;
- poly- eller oligoartikulære leddlesjoner;
- tilbakevendende psoriasisartritt i kneleddene; behov for injeksjon i leddene i underekstremitetene;
- valg av DMARD-behandling;
- utføre terapi med biologiske midler;
- vurdering av tolerabiliteten til tidligere foreskrevet behandling.
Ikke-medikamentell behandling for psoriasisartritt
Bruk av et sett med terapeutiske øvelser både på sykehus og hjemme er spesielt viktig for pasienter med psoriasisspondylitt for å redusere smerte, stivhet og øke generell mobilitet.
For pasienter med lav aktivitet anbefales spabehandling med hydrogensulfid- og radonbad.
Medikamentell behandling av psoriasisartritt
Standardbehandling for psoriasisartritt inkluderer NSAIDs, DMARDs og intraartikulære GC-injeksjoner.
NSAIDs
Diklofenak og indometacin brukes hovedsakelig i gjennomsnittlige terapeutiske doser. Nylig har selektive NSAIDs blitt mye brukt i praktisk revmatologi for å redusere bivirkninger fra mage-tarmkanalen.
Systemiske glukokortikosteroider
Det finnes ingen bevis for deres effektivitet basert på resultater fra kontrollerte studier av psoriasisartritt, bortsett fra ekspertvurderinger og beskrivelser av individuelle kliniske observasjoner. Bruk av glukokortikosteroider anbefales ikke på grunn av risikoen for forverring av psoriasis.
Intraartikulær administrering av glukokortikosteroider brukes ved den mono-oligoartikulære formen av psoriasisartritt, samt for å redusere alvorlighetsgraden av sakroiliittsymptomer ved å administrere glukokortikosteroider i sakroiliakaleddene.
Grunnleggende antiinflammatoriske legemidler
Sulfasalazin: effektiv mot symptomer på leddbetennelse, men hemmer ikke utviklingen av radiografiske tegn på leddødeleggelse, vanligvis godt tolerert av pasienter, foreskrevet i en dose på 2 g/dag.
Metotreksat: To placebokontrollerte studier er utført. Én viste effekten av intravenøs pulsmetotreksat i en dose på 1–3 mg/kg kroppsvekt, en annen viste effekten av metotreksat i en dose på 7,5–15 mg/uke oralt, og en tredje viste en høyere effekt av metotreksat i en dose på 7,5–15 mg/uke sammenlignet med ciklosporin A i en dose på 3–5 mg/kg. Metotreksat hadde en positiv effekt på de viktigste kliniske manifestasjonene av psoriasisartritt og psoriasis, men hemmet ikke utviklingen av radiografiske tegn på leddødeleggelse.
Da metotreksat ble brukt i høye doser, døde én pasient av benmargsaplasi.
Ciklosporin: Ingen placebokontrollerte studier er utført. Kontrollerte sammenlignende studier av ciklosporin i en dose på 3 mg/kg per dag og andre DMARDs har vist en positiv effekt på de kliniske manifestasjonene av leddbetennelse og psoriasis, vurdert ved den samlede vurderingen av aktiviteten til psoriasisartritt av legen og pasienten (gjennomsnittlig totaleffekt). Med en oppfølgingsperiode på 2 år ble det observert at progresjonen av radiografiske tegn på leddskade avtok.
Leflunomid: Legemidlets effekt ble demonstrert i en internasjonal dobbeltblind kontrollert studie. Leflunomid hadde en positiv effekt på forløpet av psoriasisartritt, basert på antall smertefulle og hovne ledd, en global vurdering av sykdomsaktivitet utført av lege og pasient. Hos 59 % av pasientene ble det oppnådd forbedring som et resultat av behandlingen i henhold til kriteriene for terapieffektivitet PsARC (Psoriatic Arthritis Response Criteria). Hovedindikatorene for livskvalitet ble forbedret, og alvorlighetsgraden av psoriasis ble redusert (svak totaleffekt). Samtidig bremset leflunomid utviklingen av destruktive forandringer i leddene.
Legemidlet foreskrives oralt i en dose på 100 mg/dag de første tre dagene, deretter 20 mg/dag.
Gullsalter og aminokinolinmedisiner (hydroksyklorokin, klorokin) er ineffektive mot psoriasisartritt.
TNF-α-hemmere
Indikasjoner for bruk av TNF-α-hemmere: manglende effekt av DMARD-behandling, i kombinasjon eller separat, i tilstrekkelige terapeutiske doser:
- konstant høy" sykdomsaktivitet (antall smertefulle ledd er mer enn tre, antall hovne ledd er mer enn tre, daktylitt telles som ett ledd);
- akutt daktylitt;
- generalisert entesopati;
- psoriasisspondylitt.
Effekten av infliximab ved psoriasisartritt er bekreftet av multisenter-, placebokontrollerte, randomiserte studier, IMPACT og IMPACT-2 (Infliximab Multinational Psoriatic Arthritis Controlled Trial), som inkluderte mer enn 300 pasienter.
Infliximab administreres i en dose på 3–5 mg/kg i kombinasjon med metotreksat eller som monoterapi (ved intoleranse eller kontraindikasjoner for bruk av metotreksat) i henhold til standardregime.
Algoritmen for behandling av psoriasisartritt avhenger av kliniske manifestasjoner. Rekkefølgen for forskrivning av hovedgruppene av legemidler.
- Perifer psoriasisartritt:
- NSAIDs;
- DMARD-er;
- intraartikulær administrering av glukokortikosteroider;
- TNF-hemmere og (infliximab).
- Psoriasis i hud og negler:
- steroidsalver;
- PUVA-terapi;
- systemisk bruk av metotreksat;
- systemisk bruk av ciklosporin;
- TNF-α-hemmere (infliximab).
- Psoriatisk spondylitt:
- NSAIDs;
- injeksjon av glukokortikosteroider i sakroiliakaleddene;
- pulsbehandling med glukokortikosteroider;
- TNF-α-hemmere (infliximab).
- Daktylitt:
- NSAIDs;
- intraartikulær eller periartikulær administrering av glukokortikosteroider;
- TNF-α-hemmere (infliximab).
- Entesitt:
- NSAIDs;
- periartikulær administrering av glukokortikosteroider;
- TNF-α-hemmere (infliximab).
Kirurgisk behandling av psoriasisartritt
Kirurgiske behandlingsmetoder er nødvendige ved destruktive skader på store støtteledd (kne- og hofteledd, hånd- og fotledd) med uttalte funksjonsforstyrrelser. I disse tilfellene utføres endoproteser i hofte- og kneledd, rekonstruktive operasjoner på hender og føtter. Vedvarende inflammatoriske prosesser i kneleddene er en indikasjon for kirurgisk eller artroskopisk synovektomi.
Omtrentlige perioder med arbeidsuførhet
Uførhetsvarigheten ved psoriasisartritt er 16–20 dager.
Videre forvaltning
Etter utskrivelse fra sykehuset bør pasienten være under tilsyn av en revmatolog og hudlege på bostedsstedet for å overvåke toleransen og effektiviteten av behandlingen, raskt behandle forverring av inflammatoriske prosesser i leddene og vurdere behovet for biologisk behandling.
Hva bør en pasient vite om psoriasisartritt?
Ved de første tegnene på betennelse i leddene bør en pasient med psoriasis oppsøke revmatolog. Hvis du har fått diagnosen psoriasisartritt, men får tilstrekkelig og rettidig behandling, kan du opprettholde aktivitet og arbeidskapasitet i mange år. Valget av behandlingsprogram avhenger av sykdommens kliniske form, aktiviteten til den inflammatoriske prosessen i ledd og ryggrad, og tilstedeværelsen av samtidige sykdommer. Under behandlingen bør du strebe etter å følge alle anbefalingene fra revmatologen og hudlegen, og oppsøke lege regelmessig for å overvåke effektiviteten og toleransen til alle foreskrevne legemidler.
Mer informasjon om behandlingen
Medisiner
Prognose
Hvis psoriasisartritt utvikler seg raskt, ledsaget av forekomst av erosive forandringer med betydelig svekkelse av leddfunksjonen, spesielt i tilfelle en mutilerende form av sykdommen eller utvikling av iskemisk nekrose av store (støttende) ledd, vil prognosen for sykdommen være alvorlig.
Den kombinerte standarddødeligheten blant pasienter er høyere enn i befolkningen med et gjennomsnitt på 60 % og er 1,62 (1,59 hos kvinner og 1,65 hos menn).
 [ 50 ]
[ 50 ]

