Medisinsk ekspert av artikkelen
Nye publikasjoner
Undersøkelse av hjernenerver. Par II: synsnerven (n. opticus)
Sist anmeldt: 07.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
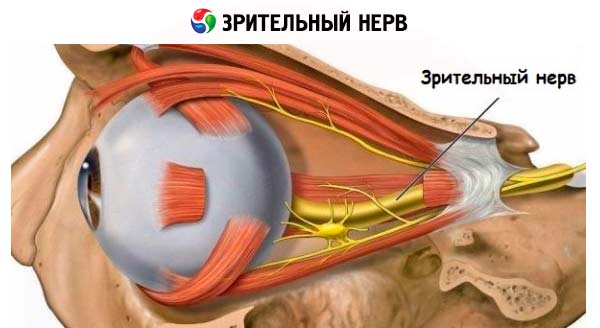
Synsnerven leder visuelle impulser fra øyets netthinne til cortex i occipitallappen.
Ved innsamling av anamnese avgjøres det om pasienten har noen endringer i synet. Endringer i synsskarphet (avstand eller nær) er en øyeleges ansvar. Ved forbigående episoder med tåkesyn, begrensede synsfelt, fotopsier eller komplekse synshallusinasjoner er en detaljert undersøkelse av hele den visuelle analysatoren nødvendig. Den vanligste årsaken til forbigående synshemming er migrene med visuell aura. Synsforstyrrelser er oftest representert ved lysglimt eller glitrende sikksakk (fotopsier), flimring, tap av en del av eller hele synsfeltet. Den visuelle auraen ved migrene utvikler seg 0,5–1 time (eller mindre) før hodepineanfallet og varer i gjennomsnitt 10–30 minutter (ikke mer enn 1 time). Hodepine ved migrene oppstår senest 60 minutter etter at auraen er over. Synshallusinasjoner som fotopsier (glimt, gnister, sikksakk) kan representere auraen ved et epileptisk anfall i nærvær av et patologisk fokus som irriterer cortex i området med kalkarinfuren.
Synsskarphet og studiet av det
Synsskarphet bestemmes av øyeleger. For å vurdere synsskarphet på avstand brukes spesielle tabeller med sirkler, bokstaver og tall. Standardtabellen som brukes i Ukraina inneholder 10–12 rader med tegn (optotyper), hvis størrelse avtar fra topp til bunn i en aritmetisk progresjon. Synet undersøkes fra en avstand på 5 m, og bordet skal være godt opplyst. Normen (synsskarphet 1) er en slik synsskarphet der forsøkspersonen er i stand til å skille optotypene til den 10. (telle fra toppen) linjen fra denne avstanden. Hvis forsøkspersonen er i stand til å skille tegnene til den 9. linjen, er synsskarpheten 0,9, den 8. linjen - 0,8, osv. Med andre ord, å lese hver påfølgende linje ovenfra og ned indikerer en økning i synsskarphet på 0,1. Nærsynsskarphet kontrolleres ved hjelp av andre spesielle tabeller eller ved å be pasienten lese tekst fra en avis (normalt kan liten avisskrift skilles fra en avstand på 80 cm). Hvis synsskarpheten er så dårlig at pasienten ikke kan lese noe på avstand, begrenser de seg til å telle fingrene (legens hånd er plassert i nivå med pasientens øyne). Hvis dette også er umulig, blir pasienten bedt om å avgjøre om han er i et mørkt eller opplyst rom. Redusert synsskarphet ( amblyopi ) eller fullstendig blindhet (amaurose) oppstår når netthinnen eller synsnerven er skadet. Ved slik blindhet forsvinnerpupillens direkte reaksjon på lys (på grunn av avbrudd i den afferente delen av pupillrefleksbuen), men pupillens reaksjon som respons på belysning av det friske øyet forblir intakt (den efferente delen av pupillrefleksbuen, representert av fibrene i den tredje hjernenerven, forblir intakt). Sakte progressivt synstap observeres når synsnerven eller chiasmen komprimeres av en svulst.
Tegn på brudd
Forbigående kortvarig synstap på ett øye (forbigående monokulær blindhet, eller amaurosis fugax - fra latin «flyktig») kan skyldes en forbigående forstyrrelse av blodtilførselen til netthinnen. Det beskrives av pasienten som et «teppe som faller fra topp til bunn» når det oppstår, og som et «stigende teppe» når det snur. Synet gjenopprettes vanligvis i løpet av få sekunder eller minutter. Akutt og progressiv reduksjon i synet over 3–4 dager, deretter gjenopprettet i løpet av få dager til uker og ofte ledsaget av øyesmerter, er karakteristisk for retrobulbær nevritt. Plutselig og vedvarende synstap oppstår ved brudd i beinene i den fremre skallegropen i området rundt synskanalen; ved vaskulære lesjoner i synsnerven og temporal arteritt. Når bifurkasjonssonen til basilararterien blokkeres og et tosidig infarkt i occipitallappene utvikler seg med skade på de primære synssentrene i begge hjernehalvdelene, oppstår «tubulært» syn eller kortikal blindhet. «Tubulært» syn er forårsaket av bilateral hemianopsi med bevaring av sentralt (makula) syn i begge øyne. Bevaring av synet i et smalt sentralt synsfelt forklares med det faktum at den makulaprojeksjonssonen ved polen av occipitallappen forsynes med blod fra flere arterielle bassenger, og ved infarkt i occipitallappene forblir den oftest intakt. Synsskarpheten hos disse pasientene er noe redusert, men de oppfører seg som om de var blinde. «Kortikal» blindhet oppstår ved insuffisiens av anastomoser mellom de kortikale grenene av de midtre og bakre hjernearteriene i områdene av occipital cortex som er ansvarlige for sentralt (makula) syn. Kortikal blindhet er preget av bevaring av pupillereaksjoner på lys, siden synsbanene fra netthinnen til hjernestammen ikke er skadet. Kortikal blindhet med bilateral skade på occipitallappene og parieto-occipitalområdene kan i noen tilfeller kombineres med fornektelse av denne lidelsen, akromatopsi, apraksi av konjugerte øyebevegelser (pasienten kan ikke rette blikket mot et objekt som befinner seg i den perifere delen av synsfeltet) og manglende evne til å visuelt oppfatte et objekt og berøre det. Kombinasjonen av disse lidelsene kalles Balints syndrom.
Synsfelt og studiet av dem
Synsfeltet er det området i rommet som et ubevegelig øye ser. Synsfeltenes integritet bestemmes av tilstanden til hele synsbanen (synsnerver, synsbane, optisk stråling, det kortikale synsområdet, som ligger i kalkarinfuren på den mediale overflaten av occipitallappen). På grunn av refraksjon og kryssing av lysstråler i linsen og overgangen av synsfibre fra de samme halvdelene av netthinnen til chiasmen, er høyre hjernehalvdel ansvarlig for integriteten til venstre halvdel av synsfeltet i hvert øye. Synsfelt vurderes separat for hvert øye. Det finnes flere metoder for omtrentlig vurdering.
- Vekselvis vurdering av individuelle synsfelt. Legen sitter overfor pasienten. Pasienten dekker det ene øyet med håndflaten og ser på legens neserygg med det andre øyet. En hammer eller viftende fingre beveges langs omkretsen fra bak pasientens hode til midten av synsfeltet, og pasienten blir bedt om å notere øyeblikket hammeren eller fingrene dukker opp. Undersøkelsen utføres vekselvis i alle fire kvadranter av synsfeltet.
- "Trussel"-metoden brukes i tilfeller der det er nødvendig å undersøke synsfeltene til en pasient som ikke har talekontakt (afasi, mutisme, osv.). Legen, med en skarp "truende" bevegelse (fra periferien til midten), bringer de utstrakte fingrene på hånden nærmere pasientens pupillen og observerer dens blinking. Hvis synsfeltet er intakt, blunker pasienten som svar på at fingeren nærmer seg. Alle synsfeltene til hvert øye undersøkes.
De beskrevne metodene er relatert til screening; synsfeltdefekter oppdages mer nøyaktig ved hjelp av en spesiell enhet - en perimeter.
Tegn på brudd
Monokulære synsfeltdefekter er vanligvis forårsaket av patologi i øyeeplet, netthinnen eller synsnerven – med andre ord, skade på synsbanene før kryssingen (kiasme) forårsaker en synsfeltforstyrrelse i bare ett øye, lokalisert på den berørte siden. Binokulære synsfeltdefekter (hemianopsi) kan være bitemporale (begge øyne har temporalt synsfeltstap, dvs. høyre øye har det høyre, venstre øye har det venstre) eller homonyme (hvert øye har samme synsfeltstap – enten venstre eller høyre). Bitemporale synsfeltdefekter oppstår ved lesjoner i området der optiske fibre krysser hverandre (for eksempel skade på chiasmen i onyxoj og hypofysen). Homonyme synsfeltdefekter oppstår når synsbanen, optisk stråling eller visuell cortex påvirkes, dvs. når synsbanen over chiasmen påvirkes (disse defektene oppstår i synsfeltene motsatt av lesjonen: hvis lesjonen er i venstre hjernehalvdel, påvirkes høyre synsfelt i begge øyne, og omvendt). Skade på temporallappen resulterer i defekter i de homonyme øvre kvadrantene i synsfeltene (kontralateral øvre kvadrant anopsi), og skade på isselappen resulterer i defekter i de homonyme nedre kvadrantene i synsfeltene (kontralateral nedre kvadrant anopsi).
Konduksjonssynsfeltdefekter er sjelden assosiert med endringer i synsskarphet. Selv med betydelige perifere synsfeltdefekter kan sentralsynet bevares. Pasienter med synsfeltdefekter forårsaket av skade på synsbanene over chiasmen er kanskje ikke klar over deres tilstedeværelse, spesielt i tilfeller av parietallapsskade.
 [ 1 ]
[ 1 ]
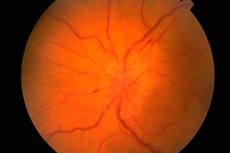
Fundus og undersøkelse av den
Fundus undersøkes med et oftalmoskop. Tilstanden til synsnervehodet (papillen) (den første, intraokulære delen av synsnerven som er synlig under oftalmoskopi), netthinnen og funduskarene vurderes. De viktigste egenskapene til fundus er fargen på synsnervehodet, klarheten i kantene, antall arterier og vener (vanligvis 16–22), tilstedeværelsen av venøs pulsering, eventuelle abnormiteter eller patologiske forandringer: blødninger, ekssudat, forandringer i blodåreveggene i området med den gule flekken (makula) og i periferien av netthinnen.
Tegn på brudd
Ødem i synsskiven kjennetegnes av utbuling (skiven stikker ut over netthinnens nivå og stikker inn i øyeeplets hulrom), rødhet (karene på skiven er kraftig utvidet og fylt med blod); skivens grenser blir uklare, antallet netthinnekar øker (mer enn 22), venene pulserer ikke, blødninger er tilstede. Bilateral ødem i synsskiven ( kongestiv papilla i synsnerven ) observeres med økt intrakranielt trykk (volumprosess i kraniehulen, hypertensiv encefalopati, etc.). Synsskarpheten påvirkes vanligvis ikke i utgangspunktet. Hvis økningen i intrakranielt trykk ikke elimineres i tide, avtar synsskarpheten gradvis og blindhet utvikler seg på grunn av sekundær atrofi av synsnerven.
Tetthet i synsnervehodet må differensieres fra inflammatoriske forandringer (papillitt, optikusnevritt ) og iskemisk optikusnevropati. I disse tilfellene er forandringene i hodet ofte ensidige, smerter i øyeepletområdet og redusert synsstyrke er typiske. Blekhet i synsnervehodet i kombinasjon med redusert synsstyrke, innsnevring av synsfeltene og reduserte pupillereaksjoner er karakteristisk for synsnerveatrofi, som utvikler seg ved mange sykdommer som påvirker denne nerven (inflammatoriske, dysmetabolske, arvelige). Primær synsnerveatrofi utvikler seg med skade på synsnerven eller chiasmen, mens hodet er blekt, men har klare grenser. Sekundær synsnerveatrofi utvikler seg etter ødem i synsnervehodet, og hodets grenser er i utgangspunktet uklare. Selektiv blekhet i den temporale halvdelen av synsskiven kan observeres ved multippel sklerose, men denne patologien kan lett forveksles med en variant av den normale tilstanden til synsskiven. Pigmentær degenerasjon av netthinnen er mulig ved degenerative eller inflammatoriske sykdommer i nervesystemet. Andre viktige patologiske funn for en nevrolog under undersøkelse av fundus inkluderer arteriovenøst angiom i netthinnen og kirsebærpitsymptomet, som er mulig ved mange gangliosidoser og er karakterisert ved tilstedeværelsen av en hvit eller grå avrundet lesjon i makula, i midten av hvilken det er en kirsebærrød flekk. Opprinnelsen er assosiert med atrofi av netthinnens ganglionceller og gjennomskinnelighet av den vaskulære membranen gjennom den.

