Medisinsk ekspert av artikkelen
Nye publikasjoner
HPV 16 onkogen type: hvordan det manifesterer seg, behandling med medisiner og folkemedisiner
Sist anmeldt: 06.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
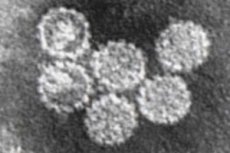
Alle hundre og femti stammer av humant papillomavirus (HPV) har en digital betegnelse. Hvis de fleste av dem forårsaker vekst av vorter på forskjellige deler av kroppen og tilhører HPV-serotyper med lav risiko for malignitet, regnes HPV type 16 (og mer enn et dusin stammer) som kreftfremkallende og defineres som en høyrisikoserotype.
Struktur HPV type 16
Papillomavirusets ikosaedriske nukleokapsidet inneholder fragmenter av dobbelttrådet DNA, og for replikasjonen av dette trenger viruset fremmede proteiner. HPV får tilgang til dem ved å trenge inn i menneskeceller gjennom endocytose av cellereseptoren, og danner skallet sitt fra proteiner i cellemembraner. Samtidig er virus type 16 preget av integrering i cellegenomet, og penetrering inn i kjernen er en nødvendig betingelse for replikasjon. Men hvis en persons immunitet er sterk nok, forblir viruset i cellen i den såkalte episomale formen.
Replikasjon av HPV 16 skjer i epidermis, nærmere bestemt i basalcellene i det lagdelte plateepitel i hudens stratum corneum og cellene i det ikke-keratiniserende plateepitel i slimhinnene, hvor prosessen med cellulær mitose og migrasjon stadig pågår. En gunstig faktor for dette viruset er åpenbart også den løsere intercellulære matrisen i epitelet i kjønnsorganene, perineum og perianalområdet, samt lokal økt luftfuktighet.
I tillegg er cellene i det overfladiske epitelet i de angitte områdene ofte utsatt for mikrotraumer (skramme), og mange spesialister er sikre på at HPV 16-skade og aktivering bare skjer når epitelbarrieren er skadet. Dessuten, som en opportunistisk infeksjon, utnytter HPV det faktum at cellulær immunitet kan svekkes betydelig av bakterier som ofte er tilstede i det anogenitale området, spesielt når klamydia eller ureaplasma og HPV 16 kombineres, samt andre virusinfeksjoner, som herpesvirus.
HPV-indusert patogenese av malignitet består av interaksjonen mellom primære virale onkoproteiner E6 og E7 med kjernene i anti-onkogenceller (tumorsuppressorproteinene p53 og pRb), noe som fører til at disse cellene brytes ned og slutter å utføre sin beskyttende funksjon. Deretter begynner den neoplastiske prosessen: cellesyklusen endres, kontrollen over celleveksten går tapt, hastigheten på proliferasjonen øker, og mutasjoner oppstår i cellestrukturer. Til syvende og sist fører dette til utvikling av dysplasi eller tumor.
Patogenesen
HPV er et epiteliotropisk DNA-virus med direkte virkning, det vil si at når virionet trenger inn i en epitel- eller slimhinnecelle, integreres det i det menneskelige cellegenomet og kombineres med det, og danner en spesiell latent form. I denne formen kan det forbli i celler i svært lang tid uten å forårsake noen symptomer (for mer informasjon, se nedenfor – i avsnittet om patogenese).
HPV-infeksjon er svært vanlig, men hos 80–90 % av mennesker klarer immunforsvaret å takle det på egenhånd, og en person mistenker kanskje ikke engang at han var smittet med dette viruset.
Men noen ganger avslører viruset sin tilstedeværelse åpenlyst. Mer enn 30 stammer påvirker slimhinnene i urogenitaltrakten og epidermis i det anogenitale området. Dermed kan lavrisikoserotyper (HPV 6, 11, 42, 43 og 44) forårsake kjønnsvorter, ofte i det perianale området; de kan også provosere frem utviklingen av respiratorisk papillomatose. Og serotypene med høyest risiko – HPV 16, 18, 31, 45 – er assosiert med livmorhalsskader med høy sannsynlighet for å utvikle seg til livmorhalskreft.
Derfor er det tydelig hvordan HPV 16 overføres: det er seksuelt overførbart, det vil si seksuelt (inkludert alle typer seksuell kontakt). Dessuten overføres latent HPV, selv uten ytre tegn, også til en seksuell partner. Og ubeskyttet sex øker sannsynligheten for infeksjon med 75 %. Som regel kan to tredjedeler av personer som har seksuell kontakt med en partner som er infisert med papillomaviruset utvikle kjønnsvorter innen to til tre måneder.
Hvordan overføres HPV 16?
Selv om samleie ikke er den eneste måten HPV kan spres på: alle serotypene er ekstremt smittsomme og kan overføres ved kontakt med infiserte slimhinner eller hud. Antagelig kan infeksjonen spre seg fra en del av kroppen til en annen: gynekologer mener at viruset først kan påvirke livmorhalsen og deretter spre seg til skjeden og vulva.
Et naturlig spørsmål oppstår: overføres HPV 16 gjennom spytt? Virus assosiert med godartede og ondartede lesjoner i hud og slimhinner forårsaker papillomer i munnhulen, og i minst 90 % av tilfellene er HPV type 16 involvert i utviklingen av kreft i munnhulen - plateepitelkarsinom i halsen. Derfor mener virologer at spytt kan spille en viss rolle i overføringen av infeksjon. Selv om spesialister fra American Cancer Society hevder at dette viruset ikke spres gjennom noen biologiske væsker.
De viktigste risikofaktorene for HPV 16-infeksjon inkluderer svekket immunitet, tidlig seksuell aktivitet, flere seksuelle partnere, redusert pH (forsuring) i kroppen og tilstedeværelse av betennelsessykdommer i kjønnsområdet. Røyking og langvarig bruk av p-piller reduserer også resistens mot papillomavirus.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Inkubasjonstid
Inkubasjonsperioden etter infeksjon med dermatotrope HPV-serotyper – med manifestasjon som papillomer eller kjønnsvorter – varierer fra flere uker til et år. De fleste vorter oppstår imidlertid etter to til tre måneder.
Med onkogene papillomavirus er alt mye mer komplisert. Inkubasjonsperioden for HPV 16 – for tegn på ondartet transformasjon av livmorhalsceller som begynner å dukke opp – er ganske lang. Studier har vist at den gjennomsnittlige inkubasjonsperioden fra den først oppdagede HPV 16 til den diagnostiserte lavdifferensiert dysplasi (intraepitelial neoplasi) i livmorhalsen er 5 år, og til cervical carcinoma in situ – 12–15 år.
Det antas at dette viruset kan forbli latent eller vedvarende enda lenger, noe som øker sannsynligheten for å smitte seksuelle partnere gjennom hele livet. Og hvor lenge folk lever med HPV 16 avhenger av om det manifesterer seg, provoserer utviklingen av kreft eller ikke. Men selve tilstedeværelsen av dette viruset - med asymptomatisk eller subklinisk tilstedeværelse i kroppen - påvirker ikke forventet levealder på noen måte.
Det er viktig å huske på den utbredte latente bæreren av HPV 16, som bare kan oppdages ved delvis genotyping ved bruk av polymerasekjedereaksjon – når pasienten tar en kjønnssykdomstest. I slike tilfeller, ifølge flere utenlandske studier, kan det positive resultatet av asymptomatisk tilstedeværelse av viruset være 27–44 %.
Epidemiologi
Ifølge noen anslag vil 50 til 80 % av menn og kvinner i seksuelt aktiv alder bli smittet med HPV før eller siden …
Ifølge de nyeste WHO-dataene er to tredjedeler av alle tilfeller av precancerøse patologiske tilstander og livmorhalskreft forårsaket av HPV-type 16 og 18. Og eksperter fra American Cancer Society sier at denne typen virus oppdages hos 90 % av pasientene med denne diagnosen.
CDC-statistikken gir følgende offisielle tall: i USA forekommer det 6,2 millioner nye infeksjoner med alle typer HPV årlig; for tiden er 79 millioner amerikanere smittet med papillomaviruset, hvorav 20 millioner er smittet med HPV 16-viruset, og dette er personer i reproduktiv alder. Opptil 20 % av pasienter med kjønnsvorter og kondylomer har andre seksuelt overførbare sykdommer.
Forekomsten av HPV 16 hos kvinner (omtrent 18 %) er dobbelt så høy som hos menn (8 %).
Ifølge Journal of Virology blir omtrent 12 000 amerikanere i alderen 15 til 24 år smittet med HPV hver dag. Av disse er omtrent 0,1 % HPV type 16.
Dette viruset (i kombinasjon med HPV 31) er også i 23–25 % av tilfellene en utløsende faktor for en undergruppe av plateepitelkarsinomer i munn og svelg.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ]
Symptomer
Hvis papillomaviruset ikke manifesterer seg hos folk flest, er det ingen symptomer på HPV 16. Når en vedvarende infeksjon aktiveres, ser de første tegnene oftest ut som godartet epitelial neoplasi - papillomer og kondylomer. Spisse kondylomer i forskjellige størrelser og former hos kvinner kan vises på de ytre kjønnsorganene, i skjeden, på livmorhalsen, i perineum, utsiden og innsiden av anus.
Sykdommer forårsaket av HPV 16
Gynekologer gjør pasientene sine oppmerksomme på at utflod med HPV 16 hos kvinner bare forekommer i tilfeller av aktivering og utvikling av sykdommer (se nedenfor), og utflodens art avhenger av mange tilleggsfaktorer. Og en latent infeksjon fører aldri til forekomst av patologisk vaginal utflod.
Lokalisering av spisse kondylomer hos menn: på forhuden og penishodet, på pungen, i urinrøret, rundt og inne i anus. Kondylomer kan også oppstå på slimhinnen i munnhulen, nesesvelget eller strupehodet.
Konsekvensene og komplikasjonene av HPV 16 i klinisk praksis er definert som sykdommer forårsaket av HPV 16. Og dette samsvarer med medisinens patogenetiske prinsipper. I tillegg er seksuallivet med HPV 16 hos både kvinner og menn ofte vanskelig og kan opphøre på grunn av alvorlige helseproblemer.
Dermed kan HPV 16 hos kvinner føre til utvikling av slike patologier som:
- cervikal erosjon;
- endocervisitt;
- cervikal dysplasi;
- livmorhalskreft;
- vulvakreft;
- vaginal kreft;
- analkreft (oftest funnet hos HIV-smittede personer);
- leukoplaki i munnhulen (inkludert proliferativ vorteaktig leukoplaki);
- plateepitelkarsinom i halsen (orofaryngeal kreft).
HPV 16 hos menn kan provosere frem utviklingen av:
- urogenitale og anale papillomer;
- kondylomer i endetarmen;
- plateepitelkarsinom i penis;
- vorteaktig (verrucous) karsinom i penis;
- penis hudkreft - Bowens sykdom;
- erytroplasi av Queyrat;
- plateepitelkreft i analregionen (blant pasienter med denne onkologiske sykdommen er det største antallet personer med immunsviktsyndrom og homofile).
En av de vanligste HPV 16-lesjonene hos menn er også svulster som oppstår ved tungeroten, på bakveggen av strupehodet og på mandlene i svelget.
HPV 16 hos barn oppstår som et resultat av overføring fra mor under fødsel, men utvikling av tilhørende kjønnssykdommer er sjelden. Fravær av tegn utelukker imidlertid ikke asymptomatisk latent infeksjon, siden viruset kan skjule seg i flere tiår.
Oftest manifesterer seg nederlaget for denne typen HPV i slimhinnene hos nyfødte som papillomer i luftrøret, bronkiene og lungene - respiratorisk papillomatose. Disse papillomene kan også vokse på stemmebåndene og forårsake laryngeal papillomatose.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
HPV 16 og graviditet
HPV-infeksjon reduserer ikke fruktbarheten og påvirker ikke direkte evnen til å bli gravid, og gynekologer gir et bekreftende svar på spørsmålet om det er mulig å bli gravid med HPV 16.
Det er sant at når en virusinfeksjon forårsaker endringer i livmorhalsen, bør de behandles. Dette gjelder både planlagt normal unnfangelse og IVF for HPV type 16. Leger anbefaler å utsette graviditeten til behandlingen er fullført.
Det er også nødvendig å ta hensyn til det faktum at – på bakgrunn av fysiologisk betinget immunsuppresjon og økt blodstrøm og antall kar i kjønnsområdet – kan kjønnsvorter under graviditet (spesielt mellom uke 12 og 14) vokse raskere og forårsake irritasjon eller andre symptomer (hevelse, smerte, svie, blødning, problemer med vannlating).
Risikoen for å overføre HPV til et barn er ekstremt lav, og rett og slett på grunn av virusets tilstedeværelse hos en gravid kvinne, anbefales ikke keisersnitt. Derfor er svaret på spørsmålet – er det mulig å føde med HPV 16 – også bekreftende.
Diagnostikk
Påvisning av papillomavirus i kroppen, det vil si diagnose av HPV 16, er kun mulig ved hjelp av mikrobiologiske molekylære metoder.
HPV-tester omfatter en kvalitativ test utført ved å undersøke et vaginalt eller livmorhalsutstryk (tatt av en gynekolog) ved hjelp av polymerasekjedereaksjon - HPV PCR; samtidig gjøres en kvantitativ analyse for HPV 16 - PCR/HPV VCR.
Normene for HPV type 16 er relative, siden virusmengden til HPV 16 bestemmes av det numeriske uttrykket av antall levende virioner (mer presist, kopier av HPV-DNA eller markører av deres genomer - Lg), per 105 ( 100 tusen) celler av biologisk materiale. Jo høyere antallet er, desto høyere er infeksjonsaktiviteten og virusmengden:
- viruskonsentrasjonen (dvs. sannsynligheten for onkologi med utvikling av den diagnostiserte patologien) er svært høy – 5 Lg og høyere;
- antallet virus har klinisk betydning (i diagnosen av en etiologisk relatert sykdom) – varierer fra 3 til 5 Lg;
- lav viruskonsentrasjon – under 3 Lg;
PCR-genotypingsmetoden identifiserer den spesifikke typen papillomavirus, dvs. DNA-et bestemmes i sammenligning med referanseprøver (standardprøver). Testen kan betegnes PCR HPV 16/DNA HPV 16. Det biologiske materialet for denne analysen er et skrap fra slimhinnen i livmorhalsen eller dens kanal. Betydningen er at det onkogene viruset kan bestemmes før PAP-testen (Papanicolaou-utstryk) kan oppdage eventuelle unormale celler i livmorhalsen.
Behandling
Det første og viktigste spørsmålet er om HPV type 16 kan behandles? Det andre og også viktige spørsmålet er hva man skal gjøre med HPV 16?
Det finnes ingen radikal terapi for papillomaviruset, siden det ennå ikke finnes noe som kan kvitte kroppen med dets tilstedeværelse, og bare sykdommer der denne typen HPV er involvert i utviklingen kan behandles.
I 2012 ble det publisert europeiske retningslinjer for behandling av anogenitale vorter (condylomata acuminata), og det ble understreket at kun kirurgisk behandling (kirurgisk fjerning av papillomer og kondylomer) gir et positivt resultat hos nesten alle pasienter.
I tillegg til kirurgisk reseksjon av neoplasi, brukes maskinvaremetoder: radiobølgeeksisjon, diatermokoagulasjon, laserablasjon, kryodestruksjon. Les mer i materialet - Fjerning av kjønnsvorter
Og kauterisering av erosjon med HPV 16 utføres på samme måte som i fravær av denne infeksjonen, se - Kauterisering av cervikal erosjon
Algoritmer og eksisterende ordninger for behandling av HPV 16 inkluderer medikamentell behandling. Nedenfor er de viktigste legemidlene som oftest brukes i klinisk praksis i dag.
For å redusere den onkogene belastningen og aktivere cellulær immunitet (T-lymfocytter, makrofager, dendritiske celler, etc.), foreskrives immunmodulatorer for HPV 16 - legemidler som inneholder interferon eller dets analoger.
Legemidlet Alloferon eller Allokin alfa stimulerer syntesen av endogene leukocytter α-, β- og γ-interferoner. Det administreres subkutant - 1 mg annenhver dag. Totalt gis slike injeksjoner for HPV 16 ikke mer enn ni ganger (oftest er de begrenset til seks injeksjoner), men om nødvendig, etter en pause, kan behandlingsforløpet gjentas. Dette legemidlet brukes ikke til barn, gravide og ammende kvinner, samt i nærvær av autoimmune sykdommer.
Det immunmodulerende legemidlet Isoprinosin (andre handelsnavn er Pranobex, Groprinosin, Inosine, Novirin) foreskrives to tabletter (0,5 g hver) tre ganger daglig i to til fire uker. Legemidlet kan forårsake bivirkninger som redusert appetitt, hodepine og leddsmerter, kvalme, magesmerter og tarmlidelser. Kontraindikasjoner inkluderer kronisk nyresvikt, blærestein, graviditet og amming.
Cycloferon (Neovir) induserer produksjonen av interferoner på grunn av virkningen av akridoneddiksyre. Det er tilgjengelig i form av tabletter, injeksjonsvæske og liniment. Tablettene brukes en eller to ganger daglig (før måltider) i tre uker. En injeksjonskur (intravenøst eller intramuskulært) foreskrives for alvorlige lesjoner, vanligvis én injeksjon per dag. Legemidlet brukes ikke ved levercirrose og graviditet. Linimentet brukes lokalt: ved inndrypping i urinrøret eller skjeden.
Midlene som forbedrer immuniteten inkluderer også Polyoxidonium (Azoximerbromid) - lyofilisat for fremstilling av en løsning (for intramuskulær og intravenøs administrering), vaginale stikkpiller -
Voksne (unntatt gravide) får injeksjoner mot HPV 16 to ganger i uken eller annenhver dag (én injeksjon i en enkeltdose på 6 mg). For barn bestemmes dosen av Polyoxidonium til 0,1 mg per kilogram vekt; administrert én gang daglig, er behandlingsforløpet 7–10 injeksjoner. Vaginale stikkpiller brukes om kvelden (før leggetid - én stikkpille per dag i ti dager).
Men legemidlet Amiksin brukes til å forebygge influensa og redusere symptomene på akutte luftveisinfeksjoner, men er ikke foreskrevet for DNA-virus.
Panavir stikkpiller, gel og injeksjonsløsning inneholder potetspireekstrakt: produktet er deklarert som et antiviralt og samtidig immunmodulerende middel (ikke registrert i Den internasjonale farmakopéen).
Kosttilskuddet Promisan med grønn te-ekstrakt, som ifølge beskrivelsen anbefales for forebygging av kreft, samt Indinol (indol-3-karbinol), som inneholder indolderivater utvunnet fra brokkoli, regnes ikke som legemidler.
Utvortes - for små overfladiske anogenitale kondylomer - bruk Podofyllotoksin-løsning (Podofilox, Condyline), samt Keravort-krem (Imiquimod) - én gang daglig annenhver dag (om natten), i en måned; hvis gjentatte behandlingskurer er nødvendige, bør det tas en pause. Begge legemidlene er kontraindisert for barn og gravide.
Et veldig vanlig middel for lokal bruk er vaginale og rektale stikkpiller for HPV 16:
Genferon (med α2-interferon) – én stikkpille intravaginalt (for menn – rektalt);
Viferon (med interferon, vitamin C og E);
Vitaferon (med interferon og vitamin C), etc. Mer informasjon i artikkelen - Stikkpiller for HPV
Men vaginalkapsler (ikke stikkpiller) i Polygynax er beregnet for behandling av candidiasis og bakterielle infeksjoner i skjeden; de er ubrukelige mot virus.
Folkebehandling av HPV 16
Hva anbefales ved folkebehandling av HPV 16? Hvitløk- og jodforgiftning av kondylomer; smøring med propolis-tinktur med tilsetning av fersk løkjuice; påføring med en konsentrert løsning av natron eller tinktur av grønn valnøttskall på parafin.
Det hevdes at utvortes påført hydrogenperoksid mot HPV 16 eller 10 % vandig ammoniakkløsning (ammoniakk) kan hjelpe.
Du kan også prøve urtebehandling, for eksempel å smøre vorter med celandine (fersk juice) 5–6 ganger om dagen. Og siden forskere har identifisert den immunregulerende aktiviteten og evnen til å øke interferonsyntese hos en av lakrisartene – Glycyrrhiza uralensis – anbefaler de å ta et vandig ekstrakt av roten til denne planten. I tillegg inneholder lakris glykyrrhizinsyre, som stopper veksten av patogene bakterier og virus.
Forebygging HPV type 16
Forebygging er bedre enn kur. Derfor bør seksualundervisning være korrekt, og seksuell kontakt bør være ordnet og beskyttet...
Heldigvis finnes det en vaksine mot HPV 16 og 18: Gardasil (produsert av Merck) og Cervarix (GlaxoSmithKline). Disse antivirale vaksinene er effektive i å blokkere HPV-penetrering inn i livmorhalsepitelet ved å generere HPV-spesifikke nøytraliserende antistoffer. Men dessverre kan de ikke ødelegge viruset som allerede har penetrert. Se også – Vaksinasjon mot humant papillomavirus (HPV)
Leger anbefaler å vaksinere jenter i alderen 9–13 år og unge kvinner opptil 26 år. Ved utgangen av 2012 var HPV-vaksinasjon innført i 45 land. Og i 2013 begynte Australia å vaksinere tenåringsgutter.
Men det er viktig å innse at vaksinen ikke vil forhindre alle tilfeller av livmorhalskreft. Så voksne kvinner bør absolutt gjennomgå gynekologiske screeningundersøkelser.
Prognose
Å ha HPV type 16 betyr ikke at du har kreft: Opptil 90 % av personer som er smittet med HPV med høy eller lav risiko, blir kvitt infeksjonen innen omtrent to år.
I 30 % av tilfellene hos kvinner går kjønnsvorter spontant tilbake innen fire til seks måneder. Det er ikke helt klart om denne immunmedierte tilbakegangen eliminerer infeksjonen eller bare undertrykker den i lang tid. Men uansett slutter viruset å manifestere seg.
Imidlertid kan hver nyervervede infeksjon vedvare som en uhelbredelig livslang sykdom, noe som fører til en betydelig økning i den langsiktige risikoen for kreft for pasienter og deres seksuelle partnere. Mange av disse HPV 16-relaterte kreftformene blir kanskje ikke tydelige før flere tiår senere.
Spørsmålet oppstår: hvordan leve et normalt liv med HPV 16? Leger anbefaler å overvåke helsen din og opprettholde immuniteten.

