Medisinsk ekspert av artikkelen
Nye publikasjoner
Cervikal dysplasi
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
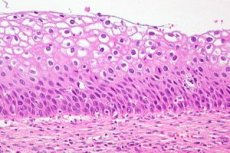
Cervikal dysplasi er en tydelig endring i antall og morfologisk struktur av celler i individuelle sektorer av slimhinnen i livmorhalsen. Denne tilstanden i epitelet anses som farlig på grunn av den høye risikoen for å utvikle en onkologisk prosess, men med rettidig diagnose og behandling er patologien reversibel. Livmorhalskreft er den tredje vanligste sykdommen hos kvinner. I følge statistikk samlet inn av WHO, diagnostiseres cervikal dysplasi som en precancerøs patologi årlig hos mer enn 40 millioner representanter for det mer rettferdige kjønn. I moderne gynekologisk praksis erstattes cervikal dysplasi som diagnose med definisjonen - CIN (Cervikal intraepitelial neoplasi), eller cervikal intraepitelial neoplasi.
 [ 1 ]
[ 1 ]
Fører til cervikal dysplasi
Ifølge de nyeste WHO-dataene er 90 % av årsakene til cervikal dysplasi forbundet med en virusinfeksjon. Oftest er det HPV - humant papillomavirus, DNA fra dette viruset påvises i nesten alle studier, uavhengig av alvorlighetsgraden av cervikal dysplasi. Etiologisk sett kan imidlertid CIN også provoseres av andre faktorer, inkludert følgende sykdommer, tilstander og omstendigheter:
- Humant papillomavirus (HPV)
- HSV-2 (HSV2) - herpes simplex-virus, type 2
- Cytomegalovirus (CMV) - cytomegalovirus
- Gardinella, en anaerob bakteriell infeksjon (Gardnerella vaginalis)
- Vaginal candidiasis (Candida spp.)
- Urogenital infeksjon - mykoplasmose (Mycoplasma hominis)
- Klamydia (Chlamydia trachomatis)
- Langvarig bruk av hormonelle prevensjonsmidler
- Promiskuøse seksuelle forhold, vilkårlig valg av seksuelle partnere
- Begynne seksuell aktivitet før tilstrekkelig seksuell modenhet (12–14 år)
- Historien om genetisk onkofaktor
- Immunsvikt, inkludert HIV
- cellegiftbehandling
- Fordøyelsessykdommer forbundet med underernæring, mangel på mikroelementer og essensielle vitaminer
- Hyppige fødsler eller tvert imot aborter
- Usunne vaner - røyking, alkoholavhengighet
- Antisosial livsstil, utilstrekkelig nivå av grunnleggende hygiene
Det skal bemerkes at cervikal dysplasi oftest er assosiert med kjønnssykdommer – seksuelt overførbare sykdommer, og den ledende blant dem er humant papillomavirus – papillomavirus. Dette er den vanligste årsaken til precancerøse sykdommer hos kvinner, så det er verdt å vurdere det mer detaljert.
HPV er delt inn i følgende kategorier i henhold til graden av risiko for å utvikle kreft:
- Spisse kondylomer, vorter, ikke-kreftfremkallende natur
- Lav onkogen risiko (onkogen serotype 14-art)
- Høy risiko for å utvikle kreft
Faren ved slike etiologiske faktorer ligger i den asymptomatiske utviklingen av sykdommen. Det er nesten umulig å legge merke til utviklingen av patologi uten regelmessige gynekologiske undersøkelser. Mer enn 10 år kan gå fra infeksjonsdebut til stadiet med åpenbar onkologisk prosess. Infeksjon truer mange kvinner, men de som faller inn i risikokategorien er mest utsatt for den. Dette er kvinner som fører en fri livsstil i seksuell forstand, så vel som de som ikke bruker prevensjon når de bytter seksualpartnere. I tillegg er kvinner som er uaktsomme med hensyn til eventuelle inflammatoriske prosesser i urogenital sfære i faresonen for å bli smittet med HPV. En liten andel av infeksjonene forekommer i tilfeller av traumatiske skader på livmorhalsen under svangerskapsavbrudd.
En interessant versjon av årsakene som bidrar til utviklingen av cervikal dysplasi ble fremsatt av den amerikanske gynekologen Polikar. «Ugressteorien» forklarer CIN på denne måten:
- Epitellaget på livmorhalsen er en slags jord
- Virus og bakterier kan komme inn i «jorden» og forårsake endringer i vevsceller.
- For at "frøene" skal begynne å vokse og provosere frem patologi, trenger de visse forhold.
- Betingelser for patologisk vekst av "frø" er varme, fuktig miljø, skitt, lys
- Følgende faktorer spiller en rolle i betingelsene for utvikling av patologisk vekst:
- immunsvikt
- vitaminmangel og mikronæringsstoffmangel
- manglende overholdelse av hygieneregler
- dårlige vaner
- genetisk faktor
Hypotesen til legen fra University of California er ennå ikke avvist, men den er ikke akseptert som et aksiom, men kliniske observasjoner indikerer en viss pålitelighet av "ukrudtsteorien". Kvinner som ble diagnostisert med cervikal dysplasi ble behandlet på legens klinikk. Hos 45 % av dem, etter å ha sluttet å røyke, mottatt normal vitaminrik ernæring og immunmodulatorer, ble resultatene av PAP-tester og histologiske skrapinger forbedret. 25 % av pasientene var fullstendig kurert for HPV etter et år.
Patogenesen
Cervikal dysplasi er patogenetisk sett oftest assosiert med infeksjon med humant papillomavirus, det humane papillomaviruset. I praksis hos gynekologiske onkologer er det vanlig å vurdere to typer virusinfeksjonsutvikling:
- Det første stadiet – DNA-et fra papillomaviruset er allerede i cellen, men trenger ikke inn i kromosomet (episomal tilstand). Denne typen infeksjon anses som reversibel og lett kurerbar når det gjelder behandling.
- Det andre stadiet, når papillomavirusets DNA allerede er i cellegenomet. Denne infeksjonsvarianten kan kalles det første skrittet mot utvikling av patologisk transformasjon av celler. Samtidig induseres fødselen av et spesifikt østrogen (16α-ONE1) med en aggressiv utviklingsform, som har en kreftfremkallende effekt. Dette er ideelle forhold for dannelsen av en tumorprosess.
Generelt sett er patogenesen til cervikal dysplasi assosiert med transformasjonen av vevets cellestruktur. Livmorhalsens epitelvev har visse egenskaper:
- Struktur (4 lag)
- Standarder for cellekjerners størrelse
- Mobilkontaktmodus
Epitelvev kan også ha ulik struktur avhengig av plasseringen. Endocervixen ligger inne i livmoren, det er kjertelvev (ettrads sylindrisk epitel). Det ytre laget av epitelet (vaginalt) er et flatt epitel med mange lag (SPE). Lagene i det flerlags epitelet er delt inn i følgende typer:
- Initial, germinal (basale lavt differensierte celler)
- Laget som er i stand til aktivt å dele og multiplisere seg er det parabasale laget.
- Et mellomliggende, taggete lag av differensierte celler med tydelig uttrykt cytoplasma. Dette er det beskyttende laget i epitelet.
- Laget som kan flasse av er overfladisk. Dette laget er utsatt for keratinisering.
Patogenetisk sett er cervikal dysplasi oftest assosiert med en forstyrrelse i strukturen til basal- og parabasallagene (hyperplasi). Endringene påvirker følgende prosesser:
- Delingen av kjerner, deres størrelser og konturer er forstyrret
- Cellene er dårlig differensierte.
- Den normale lagdelingen av epitelet er forstyrret
Patologien kan utvikle seg over årene inntil integriteten til basalmembranen er kompromittert, noe som igjen fører til livmorhalskreft (invasiv form).
For tiden, takket være regelmessige screeningsprogrammer (gynekologiske undersøkelser), har de fleste kvinner muligheten til å stoppe utviklingen av atypiske celler i tidlige stadier. Mild og moderat cervikal dysplasi behandles med hell og er ikke en livstruende sykdom. Alvorlig dysplasi er oftest forbundet med at pasienter fra risikogruppen nekter å overholde reglene for forebyggende undersøkelse og tilstrekkelig behandling.
Symptomer cervikal dysplasi
Symptomer på CIN er preget av deres "hemmelighet". Cervikal dysplasi er farlig fordi den oppstår uten åpenbare, merkbare kliniske manifestasjoner. Det er nesten umulig å se det kliniske bildet i tide uten undersøkelse, spesielt i de tidlige stadiene av sykdommen. Patologien utvikler seg absolutt asymptomatisk hos 10-15 % av kvinnene, resten av pasientkategorien har muligheten til å stoppe prosessen takket være regelmessige undersøkelser av den behandlende gynekologen.
Det skal bemerkes at CIN sjelden forekommer som en uavhengig sykdom; den er vanligvis ledsaget av bakterielle og virusinfeksjoner:
- HPV
- Kolpitt
- Klamydia
- Herpesinfeksjon
- Cervisitt
- Leukoplaki
- Adneksitt
- Candidiasis
Symptomer på cervikal dysplasi er kanskje ikke de sanne årsakene til selve CIN-prosessen; tegn er vanligvis forårsaket av samtidige sykdommer og kan være som følger:
- Kløe i skjeden
- Brennende følelse
- Utflod som ikke er typisk for en sunn tilstand, inkludert blod
- Smerter under samleie
- Trekkesmerter i nedre del av magen
- Synlige kondylomer, papillomer
Cervikal dysplasi er ikke en onkologisk sykdom, men på grunn av det latente kliniske bildet anses den som ganske farlig, utsatt for progresjon, og i alvorlig form kan den føre til livmorhalskreft. Derfor anses den viktigste måten å raskt oppdage asymptomatiske endringer i livmorhalsens epitelbelegg å være undersøkelse og diagnose.

Første tegn
Latent forløp av CIN er et karakteristisk klinisk bilde for alle typer cervikal dysplasi.
De første tegnene som kan manifestere sykdommen er mest sannsynlig forbundet med tilstedeværelsen av tegn på tilhørende patologier eller initialt provoserende faktorer.
Cervikal dysplasi er oftest etiologisk forårsaket av HPV-infeksjon.
Ifølge statistikk er hver niende innbygger på planeten bærer av en av de 100 variantene av humant papillomavirus. Mange typer HPV forsvinner av seg selv på grunn av immunsystemets aktivitet, noen av dem er utsatt for tilbakefall og kan manifestere seg som følger:
- Vorter i kjønnsområdet (de oppdages under en gynekologisk undersøkelse)
- Spisse kondylomer er synlige utvekster med taggete kanter i skjeden og analområdet. Indre kondylomer er kun synlige under en undersøkelse på legekontoret.
- Av og til lett blødning etter samleie, spesielt midt i den månedlige syklusen
- Utflod som er uvanlig i farge, lukt eller konsistens
- Uregelmessig månedlig syklus
De første tegnene kan være fraværende, alt avhenger av typen HPV og immunsystemets beskyttende egenskaper. Dette er en alvorlig trussel, siden cervikal dysplasi kan fortsette som en skjult prosess i mange år. Den slettede klinikken for CIN som en risikofaktor kan bare forhindres ved hjelp av undersøkelser og screening. Leger anbefaler at alle kvinner etter 18 år oppsøker en gynekolog og gjennomgår diagnostikk - både klinisk og instrumentell, laboratoriemessig.
 [ 15 ]
[ 15 ]
Utflod ved cervikal dysplasi
Utflod som kan tyde på cervikal dysplasi oppdages oftest under undersøkelse i en gynekologisk stol eller ved uttak av materiale til cytologi. En viss mengde slim kan frigjøres fra livmorhalskanalen. Dens egenskaper og karakteristikker bestemmes ikke av selve CIN, men snarere av samtidige, assosierte infeksjoner, oftest bakterielle eller virale. Utflod med cervikal dysplasi kan også være assosiert med erosive prosesser. Litt mer detaljert om de spesifikke tegnene på utflod:
- Rikelig, hvit og tykk utflod i form av flak og har en karakteristisk lukt. Dette er tegn på kolpitt, som kan følge med cervikal dysplasi.
- Sparsom utflod blandet med blod eller puss kan være et tegn på erosive prosesser, spesielt hvis de oppstår etter samleie.
- Utflod ledsaget av kløe, smerte og svie er et tegn på en virus- eller bakteriell infeksjon, oftest assosiert med kjønnssykdommer (seksuelt overførbare sykdommer).
- Utflod, hvis mengde øker i andre halvdel av syklusen, med akutt kløe, svie - et symptom på genital herpes. Dette er igjen en faktor som fremkaller cervikal dysplasi.
- Blodig utflod, kraftig eller sparsom, er et farlig tegn. CIN i tredje stadium er ikke så mye preget av smerte som av egenskapene til væsken som skilles ut fra skjeden.
For å bestemme årsaken til utfloden er uansett ikke én undersøkelse nok, bakteriologisk kultur, cytologi og andre laboratorietester er nødvendig. Hvis du går gjennom alle diagnostiske stadier i tide, kan prosessen stoppes i den innledende fasen og forhindre utviklingen av patologiske transformasjoner i cellene i cervikale epitel.
Smerter ved cervikal dysplasi
Smerter ved cervikal intraepitelial neoplasi er et truende symptom som kan bety at cervikal dysplasi allerede har utviklet seg til stadium III. CIN i de to første stadiene regnes som en bakgrunnssykdom og er ikke relatert til onkologiske prosesser. Som regel forekommer dysplasi uten merkbare kliniske tegn, det kan være mindre symptomer (utflod, kløe) som er karakteristiske for samtidige sykdommer.
I hvilke tilfeller kan smerte oppstå ved cervikal dysplasi?
- Alle betennelsesprosesser assosiert med bekkenorganene - PID:
- Akutt endometritt - smertene er ledsaget av feber og frysninger
- Ooforitt, ensidig eller tosidig, er ofte av infeksiøs opprinnelse (mykose, candida, alt relatert til kjønnssykdommer). Betennelse i eggstokkene forårsaker smerter i nedre del av magen, ofte med utflod.
- Endometritt i den akutte fasen - smerter i nedre del av magen
- Myometritt - smerter, oppblåsthet, feber
- Salpingitt manifesterer seg med smertefulle symptomer på slutten av menstruasjonssyklusen
- Adnexitt i subakutt eller akutt forløp av prosessen er ledsaget av sterke smerter
PID - betennelser forbundet med bekkenorganene er etiologisk forårsaket av infeksjoner, virus og bakterielle lesjoner. Det er denne "basen" som anses som gunstig for utvikling av cervikal dysplasi som en konsekvens av en avansert sykdom.
- Cervikal dysplasi, som utvikler seg til stadium III, når to tredjedeler av epitellagene er utsatt for endringer. Smertesymptomet varer ganske lenge, er av en trekkende natur, ofte med utflod (blod, lukt, atypisk konsistens). Smerter kan oppstå selv uten stressfaktor, i hvile, og er sjelden skjærende eller akutte. I slike tilfeller stilles en foreløpig diagnose - livmorhalskreft, som krever spesifisering (lokalisering av prosessen, grad av skade)
Smerter i CIN er oftest en klinisk manifestasjon av faktorer som fremkaller dysplasi. Disse inkluderer først og fremst virusinfeksjoner (HPV) og nesten hele spekteret av seksuelt overførbare sykdommer (STD).
Hvor gjør det vondt?
Stages
Moderne utøvere bruker en ny klassifisering utviklet av WHO. Cervikal dysplasi er definert som CIN av tre grader, avhengig av alvorlighetsgraden av prosessen:
- Endringene i cellestrukturen er små. Dette er lavgradig dysplasi eller CIN I. Diagnosen må avklares med laboratorietester og screeningundersøkelse.
- Epitelets cellestruktur er utsatt for uttalt transformasjon. Dette er cervikal dysplasi av moderat alvorlighetsgrad eller CIN II.
- Det typiske bildet for CIN III er synlige patologiske forandringer i to tredjedeler av epitellagene. Cellenes morfologi og funksjoner er tydelig svekket, dette stadiet diagnostiseres som alvorlig (alvorlig CIN). Dette er kanskje ikke kreft ennå, men diagnosen defineres som grensen mellom karsinom in situ og en avansert form for onkologi.
Cervikal dysplasi bør ikke forveksles med en annen nosologi - erosjon. I følge ICD 10-klassifiseringen er erosjon en defekt i epitellaget, registrert i klasse XIV under kode N 86. Den terminologiske definisjonen av "cervikal dysplasi" ble vedtatt tilbake i 1953, og deretter ble denne termen godkjent på den første kongressen for eksfoliativ cytologi i 1965. Ti år senere, i 1975, ble et nytt internasjonalt forum holdt (II. kongress om patologiske endringer i cervikale livmorhalssykdommer).
Det ble besluttet å kalle cervikal dysplasi for Cervikal intraepitelial neoplasi (CIN) eller CIN. Cervikal intraepitelial neoplasi som diagnose ble delt inn i tre grader:
- 1. grad – mild.
- 2. grad – moderat.
- Grad 3 – alvorlig, karsinom in situ (initielt, preinvasivt stadium) lagt til.
I den allment aksepterte klassifiseringen ICD 10 registreres diagnosen cervikal dysplasi som følger:
1. Klasse XIV, kode N87
- N87.0 – mild cervikal dysplasi, CIN grad I.
- N87.1 – moderat cervikal dysplasi, cervikal intraepitelial neoplasi (CIN) grad II.
- N87.2 – åpenbar cervikal dysplasi NOS (CIN ikke spesifisert andre steder), ikke klassifisert andre steder. Denne koden ekskluderer CIN grad III.
- N87.9 – CIN – uspesifisert cervikal dysplasi.
Karsinom in situ betegnes med koden D06 eller som cervikal intraepitelial neoplasi (CIN) grad III.
Komplikasjoner og konsekvenser
Konsekvensene av CIN er direkte relatert til det diagnostiserte stadiet av sykdommen. Generelt sett tar de fleste kvinner vare på helsen sin og besøker regelmessig lege for forebyggende undersøkelser. Dette påvirker risikoen for malign dysplasi betydelig. Ifølge statistikk takler 95 % av det rettferdige kjønn under tilsyn av en gynekolog en slik lidelse som cervikal dysplasi.
Diagnostikk cervikal dysplasi
Dysplasi er en karakteristisk transformasjon av cellevevet i cervikalepitelet. Følgelig er diagnostikk rettet mot å bestemme endringer i strukturen til endocervikale celler.
Diagnosen CIN (cervikal dysplasi) stilles ut fra 7 tegn som bestemmer morfologien til cellestrukturen:
- Hvor mye øker størrelsen på cellekjernen?
- Endringer i formen på kjernen.
- Hvordan fargetettheten til kjernen øker.
- Kjernepolymorfisme.
- Kjennetegn ved mitoser.
- Tilstedeværelse av atypiske mitoser.
- Fravær eller bestemmelse av modning.
Differensiell diagnose
Cervikal dysplasi krever nøye undersøkelse, og differensialdiagnose er obligatorisk.
Differensialdiagnostikk er nødvendig fordi epitellaget i livmorhalsen har en lagdelt struktur. I tillegg består selve livmorhalsen av et lite lag med muskelvev, den inneholder også bindevev, blod- og lymfekar, og til og med nerveender. En så kompleks struktur av livmorhalsen krever avklaring hvis legen tviler på diagnosen, spesielt ved dysplastiske prosesser.
Cervikal dysplasi, hva kan det forveksles med?
Differensialdiagnose bør utelukke følgende sykdommer:
- Cervikal erosjon under graviditet, forårsaket av en endring i hormonstyring og noen endringer i visse cellulære lag. For prosessen med å føde et foster anses slike endringer som normale.
- Erosive prosesser, defekter i epitelvevet – ekte erosjon. Traumer på slimhinnen kan være forårsaket av hva som helst – tamponger, alkaliske midler, medikamentell behandling, intrauterin prevensjon, instrumentelle prosedyrer uten riktig opplæring og kvalifikasjoner fra legen. Det hender at erosjon oppstår som en uunngåelig konsekvens av et planlagt kirurgisk inngrep. Lymfocytter, plasmaceller og andre cellulære elementer kan vises under et mikroskop, noe som indikerer begynnelsen på celletransformasjon. Imidlertid, i kombinasjon med andre undersøkelseskriterier, kan alt dette heller utelukke dysplasi og bekrefte erosiv skade.
- Cervisitt av infeksiøs etiologi. Dette er en inflammatorisk prosess i epitellaget på livmorhalsen, noe som er ganske vanlig. Faktum er at epitelet i prinsippet er svært følsomt og mottakelig for påvirkning av flere faktorer. Et infeksiøst agens kan provosere frem betennelse i de to første vevslagene. Klamydia påvirker som regel sylindriske celler, samt gonokokker. Andre infeksjoner kan føre til en pseudotumorprosess eller sårdannelse. Differensialdiagnostikk bør avklare og skille nosologier, helst bestemme typen patogen som forårsaker infeksiøs betennelse.
- Sykdommer (kjønnssykdommer) som overføres gjennom ubeskyttet samleie. Trichomoniasis gir et bilde som nesten på alle måter ligner på cervikal dysplasi.
- Veneriske sykdommer (syfilis), Treponemapallidum gir et bilde av epitelskader som ligner på dysplastiske forandringer.
- Herpesinfeksjoner. Sykdommen krever spesifisering av type og type herpes.
- Hyperplasi (polyplignende vekst).
- Cervikale polypper – type og art (fibrøse, inflammatoriske, pseudosarkomatøse, vaskulære og andre).
- Leukoplaki.
- Resterende fragmenter av Wolffian-kanalen.
- Cervikal atrofi på grunn av lave østrogennivåer.
- Plateepitelpapillom som en godartet svulst.
- Hyperkeratose.
- Endometriose.
- Protozoale infeksjoner (amebiasis).
- Cervikal dysplasi er i de fleste tilfeller forårsaket av HPV (papillomavirus), men det krever også spesifisering av type og art.
Differensialundersøkelse er et klassisk sett med prosedyrer innen gynekologi:
- Innsamling av pasientens anamnese og klager.
- Undersøkelse, blant annet ved hjelp av medisinske speil.
- Cytologi.
- Kolposkopi som angitt.
- Innsamling av materiale for histologi – biopsi.
- I tillegg er transvaginal ultralyd, PCR-analyse og generelle og detaljerte blod- og urintester mulige.
Hvem skal kontakte?
Behandling cervikal dysplasi
Behandling av cervikal dysplasi begynner etter at en kvinne har fullført alle diagnostiske stadier. Faktorene som fremkaller dysplastiske patologier er forskjellige, så en nøyaktig vurdering av patogenet - et virus, en infeksjon - er ikke bare viktig, men kan noen ganger redde pasientens liv. Livmorhalskreft hos kvinner er fortsatt på listen over de vanligste onkologiske sykdommene. Å oppdage det i tide, å stoppe det på et tidlig stadium - dette er hovedoppgaven ved behandling av cervikal dysplasi.
Behandling innebærer å løse et veldig spesifikt problem – å eliminere årsaken som forårsaket patologiske endringer i epitelceller. Oftest provoseres transformasjonen av cellevev av virus, og den første plassen blant dem er okkupert av humant papillomavirus. I tillegg gir ikke aldersrelaterte hormonelle endringer, kroniske inflammatoriske sykdommer, kokinfeksjoner og mange andre årsaker så lett opp. En kvinne som har fått diagnosen cervikal dysplasi, bør være forberedt på en ganske lang behandlingsperiode, noe som virkelig vil gjøre henne frisk.
La oss vurdere hvilke metoder som brukes i behandlingen av endocervikal dysplasi:
- Konservativ (tar medisiner i henhold til kurset og regimet bestemt av legen).
- Kirurgisk (lokal kirurgisk inngrep, fullverdig operasjon, avhengig av patologiens utviklingsstadium).
- Ytterligere behandlingsmetoder (fysioterapi, urtemedisin).
- Alternative metoder for behandling av cervikal dysplasi, som ikke er bekreftet verken klinisk eller statistisk, vil derfor kun bli omtalt nedenfor som en oversiktsbeskrivelse.
Generelt kan terapien beskrives som følger:
- Eliminering av årsaken til sykdommen og obligatorisk fjerning av dysplasisektoren:
- Kauterisering av området (laserbehandling).
- Kryodestruksjon.
- Elektrokoagulasjonsmetode.
- Langvarig medikamentell behandling (immunmodulatorer, vitaminbehandling).
- Kirurgisk behandling (konisering) eller fjerning av det skadede området ved hjelp av en radiokirurgisk kniv.
Taktisk og strategisk planlegging av behandling av cervikal dysplasi avhenger direkte av alvorlighetsgraden av patologien.
- Den første alvorlighetsgraden er medikamentell behandling som aktiverer og støtter immunforsvaret. Dysplasi nøytraliseres ofte etter behandling, dette gjelder spesielt etter eliminering av patogenet - HPV.
Behandlingsplan:
- Kontinuerlig observasjon av pasienten i ett til to år etter at diagnosen er avklart.
- Regelmessig screening av epiteltilstanden (cytologi).
- Immunmodulatorer, inntak av viktige mikroelementer – selen, folsyre, B-vitaminer, vitamin E, A, C.
- Parallell behandling av samtidige patologier i det urogenitale systemet.
- Behandling av områder av livmorhalsen som er skadet av dysplasi ved bruk av kjemiske koaguleringsmidler (vagotyl).
- Anbefalinger for sunt kosthold og livsstil.
- Valg av adaptive prevensjonsmetoder som ekskluderer hormonelle legemidler.
- Observasjon av en endokrinolog.
- Andre alvorlighetsgrad:
- Metoder for kauterisering.
- Kryoterapimetoder (kryodestruksjon).
- Laserbehandling.
- Behandling med radiobølgeterapi.
- Konisering (eksisjon av det berørte området av epitelvev).
Kirurgisk behandling av cervikal dysplasi utføres den andre dagen etter slutten av menstruasjonssyklusen for å forhindre patologisk proliferasjon av endometriet. I tillegg leges små sår etter operasjonen lettere på disse dagene.
- Den tredje alvorlighetsgraden er en alvorlig diagnose. Behandlingen bestemmes i samarbeid med en onkolog.
En kort oversikt over behandlingsmetoder med fordeler og noen ulemper:
- Etsning.
- Fordelen er tilgjengelighet, både når det gjelder teknologi og kostnad.
- Ulempen er at det ikke er noen teknologisk mulighet til å kontrollere kvaliteten på kauteriseringen og dybden av penetrasjonen av den elektriske sløyfen.
- Kryometode (destruksjon ved bruk av ultralave temperaturer):
- Det er ingen dype arr etter inngrepet; metoden er egnet for unge kvinner som ikke har født.
- Ulempen er komplikasjoner, midlertidige men ubehagelige, i form av kraftig utflod etter inngrepet. Det bør også tas i betraktning at pasienten etter kryofrysing må avstå fra samleie i 1,5–2 måneder.
- Laserbehandling:
- Den spesifikke «fordampningen» av det berørte området av epitelet etterlater praktisk talt ingen spor, ingen arr, prosedyren er svært presis.
- Nærliggende områder av livmorhalsen kan bli påvirket av laseren og kan bli brent.
- Radiobølgeterapi:
- Metoden anses å være lavtraumatisk, presis og smertefri. Ingen rehabilitering eller behandlingsrestriksjoner er nødvendig etter radiobølgebehandling. Tilbakefall er så godt som ikke-eksisterende.
- Ulempen kan betraktes som den høye kommersielle kostnaden ved prosedyren.
- Konisering:
- Ingen spesifikke kriterier for konisk fjerning av vev kan anses som en fordel eller ulempe. I alle tilfeller av bruk av skalpell vil sår bli igjen, metoden er traumatisk, men i moderne praksis utfører gynekologer konisering med laser. Lasereksisjon er mye mer effektiv og forårsaker ikke langvarig blødning. Konisering som behandling for cervikal dysplasi foreskrives kun om nødvendig, og det er umulig å bruke en mer skånsom metode.
Generelt er behandling av cervikal dysplasi delt inn i flere stadier:
- Generelt – legemidler for normalisering av epitelvevets tilstand (ortomolekylær terapi) – essensielle vitaminer (betakaroten, B-vitaminer, askorbinsyre, folsyre, oligomere proatocyanidiner, PUFA – flerumettede fettsyrer, selen, enzymterapi. Denne kategorien inkluderer også et spesielt kosthold.
- Medikamentell behandling - immunmodulatorer og cytokiner for å nøytralisere virus og smittestoffer.
- Lokal terapi – kjemisk kauterisering (koagulasjon).
- Behandling med kirurgi.
- Fytoterapi
Medisiner
Cervikal dysplasi behandles vellykket i de fleste tilfeller, forutsatt at diagnostiske tiltak utføres i tide. Medisiner kan foreskrives som et tilleggstrinn i terapien; den grunnleggende behandlingen av CIN anses å være metoder for å fjerne epitelvev, området og laget der den patologiske prosessen utvikler seg. Imidlertid er konservativ behandling med medisiner også inkludert i komplekset av terapeutiske tiltak. Først og fremst er det behov for medisiner for å nøytralisere aktiviteten til den vanligste årsaken til dysplastiske forandringer - HPV. I tillegg kan et viktig kriterium for valg av medisiner være kvinnens alder og hennes ønske om å opprettholde fruktbarheten.
Legemidler som brukes i behandlingen av CIN har som mål å oppnå følgende mål:
- Antiinflammatoriske medisiner (etiotropisk terapi). Behandlingsregimet velges avhengig av etiologi og sykdomsstadium.
- Legemidler fra kategorien hormonelle legemidler for å gjenopprette normal funksjon av det endokrine systemet.
- Immunmodulatorer.
- Legemidler og midler som bidrar til å normalisere vaginal mikrobiocenosen (mikrofloraen).
Dermed er medisinene som kan foreskrives i den konservative behandlingsfasen alle typer immunmodulatorer, et nøye utvalgt kompleks av vitaminer og mikroelementer. Gynekologer tildeler folsyre, en gruppe vitaminer - A, E, C, selen, hovedrollen.
Mer informasjon om hvilke medisiner som kan foreskrives for cervikal dysplasi:
Legemidler som stimulerer immunforsvaret |
Interferon-alfa 2 Isoprinosin Prodigiosan |
Aktiverer produksjonen av immunceller som er i stand til å motstå virusinfeksjoner. Beskytt cellene mot penetrering av bakterier og virus Styrker alle kroppens beskyttende funksjoner som helhet |
Vitaminpreparater, mikroelementer |
Folsyre Retinol (vitamin A) Vitamin C, E Selen |
Folsyre er foreskrevet som et middel for å motvirke ødeleggelsen av epitelvevsceller. Vitamin A hjelper epitelceller med å gjennomgå delingsprosessen normalt. E-vitamin fungerer som en kraftig antioksidant. Vitamin C regnes som et klassisk middel for å styrke kroppens forsvar. Selen fungerer også som en antioksidant og hjelper endocervikale vevsceller med å regenerere og gjenopprette seg etter konisering, kauterisering og andre terapeutiske prosedyrer. |
Lignende behandlingsregimer for cervikal dysplasi brukes i nesten alle land som anser seg selv som utviklede. Gynekologer prøver å unngå alvorlige kirurgiske inngrep så lenge som mulig når de diagnostiserer CIN, men medisiner er ikke alltid i stand til å effektivt påvirke den patologiske prosessen med celledegenerasjon. Derfor er det i 65–70 % av tilfellene nødvendig å fjerne en del av cervikalvevet, og deretter foreskrive en vedlikeholdskur med medisiner.
Det skal bemerkes at legen også kan utføre antibakteriell, antiviral behandling, som regel skjer dette når cervikal dysplasi allerede har utviklet seg til mer alvorlige stadier. Generelt brukes ikke medisiner som en separat behandlingsstrategi for CIN.
Kirurgisk behandling av cervikal dysplasi
Kirurgisk behandling av cervikal dysplasi er den mest brukte metoden. Valg av behandling for CIN avhenger av mange faktorer – pasientens alder, stadium av dysplasi, samtidige patologier, størrelsen på det skadede epitelet. En avventende behandlingsstrategi er kun passende når cervikal dysplasi diagnostiseres som moderat, dvs. alvorlighetsgrad i stadium I.
Moderne kirurgisk behandling inkluderer flere grunnleggende teknikker:
- Eksisjon og dens varianter: løkkeelektrokoagulasjon, radioeksisjon, diatermoelektrisk metode for vevsfjerning, elektrokonisering.
- Ødeleggelse av et atypisk område av epitelet ved bruk av kuldeeksponering – kryokonisering, kryodestruksjon.
- Laserfordampning (også laserkonisering eller kauterisering).
- Eksisjon av sonen for atypisk transformasjon av epitelceller – knivkonisering.
- Fjerning av livmorhalsen - amputasjon.
Under hvilke forhold er det tilrådelig å utføre kirurgisk behandling av cervikal dysplasi?
- Den beste perioden for fjerning av et patologisk endret område av epitelet anses å være follikulærfasen i den månedlige syklusen (fase I). På dette tidspunktet, etter prosedyren, forbedres vevsregenerering på grunn av det økte innholdet av østrogener.
- Hvis operasjonen utføres raskt, er det nødvendig å bestemme nivået av humant koriongonadotropin (hCG) for å utelukke mulig graviditet. Dette er spesielt viktig når operasjonen er planlagt for den andre fasen av menstruasjonssyklusen.
- Kirurgisk inngrep er uunngåelig når cervikal dysplasi diagnostiseres i stadium III. På denne måten kan risikoen for malignitet – utvikling av onkopatologi – minimeres.
- Ved påvisning av HPV (papillomavirus) er de mest effektive metodene laserfjerning av transformerte celler eller diatermokoagulasjon.
Mer om kirurgiske behandlingsmetoder for CIN:
- Destruksjon. Som regel bruker gynekologer en kald metode - kryodestruksjon ved bruk av kryogen (flytende nitrogen). Denne teknologien ble først testet i 1971, og siden den gang har effektiviteten blitt bekreftet klinisk og statistisk av nesten alle leger i verden. Kryometoden brukes på den 7.-10. dagen i den månedlige syklusen og krever ikke spesifikk forberedelse. Det er imidlertid noen kontraindikasjoner for bruken:
- smittsomme sykdommer i den akutte fasen.
- tydelige områder med arrvev i livmorhalsen.
- akutt betennelsesprosess i skjeden.
- cervikal dysplasi som utvikler seg til stadium III.
- kronisk endometriose.
- svulstprosessen i eggstokkene.
- uklare grenser for det patologisk endrede området av livmorhalsen.
- svangerskap.
- starten av menstruasjonen.
Etter kryodestruksjon opplever mange pasienter blodig, ganske rikelig utflod, noe som anses som en akseptabel norm i en viss postoperativ periode. Teknikkens effektivitet er nær 95 %, avhengig av den foreløpige diagnosen og pasientens individuelle egenskaper. Tilbakefall er mulig ved feilaktig bestemmelse av stadium av cervikal dysplasi.
- Diatermokoagulasjon er en av de vanligste metodene for kirurgisk behandling av cervikal dysplasi. I hovedsak er dette en metode for kauterisering som bruker to typer elektroder - store og små (i form av en løkke). Strømmen tilføres punktvis og med lav spenning, noe som muliggjør en ganske målrettet prosedyre. Nyansen ved teknikken er at det ikke er noen måte å regulere dybden av kauteriseringen på, men med omfattende detaljert diagnostikk kan denne oppgaven overvinnes. Komplikasjoner - arr, vevsnekrose, mulig utvikling av endometriose. I følge statistikk kan omtrent 12 % av pasientene falle inn i kategorien av de som lider av slike konsekvenser.
- Laserfordampning og laserkonisering. Fordampning har vært kjent for gynekologer siden 80-tallet av forrige århundre, metoden var veldig populær, men er fortsatt ganske dyr. Stråling, CO2- metoden er en målrettet ødeleggelse av atypiske celler. Teknologien er effektiv, nesten blodløs, men som andre kirurgiske metoder har den sine bivirkninger:
- Det er mulig å brenne nærliggende vev.
- manglende evne til å utføre histologi etter operasjonen.
- behovet for fullstendig immobilisering av pasienten (immobilitet ved hjelp av generell anestesi).
- risiko for smerter etter inngrepet.
- Gynekologer bruker radiobølgemetoden som et alternativ til andre metoder. Teknologien har ennå ikke fått offisiell godkjenning fra det internasjonale medisinske miljøet, siden det ikke finnes nok kliniske og statistiske data. Akkurat som ultralydbehandling har RVT (radiobølgeterapi) blitt lite studert med tanke på komplikasjoner og effektivitet.
- Konisering av livmorhalsen med skalpell (knivkonisering). Til tross for fremveksten av mer moderne teknikker, er konisering med skalpell fortsatt en av de vanligste metodene for behandling av livmorhalsinfeksjon (CIN). Gynekologer fjerner en seksjon av atypiske celler ved hjelp av kaldknivmetoden, samtidig som de tar vev til biopsi. Komplikasjoner og ulemper med teknologien - mulig blødning, risiko for traumer på omkringliggende vev, langvarig regenerering.
- Fjerning av livmorhalsen eller deler av den (amputasjon) utføres strengt i henhold til indikasjoner, når cervikal dysplasi diagnostiseres som uttalt (stadium III). Operasjonen utføres på sykehus, og generell anestesi er indisert. En slik radikal metode er nødvendig for å minimere risikoen for å utvikle livmorhalskreft.
Sex med cervikal dysplasi
Cervikal dysplasi er ikke en kontraindikasjon for intime forhold. Sex med cervikal dysplasi er mulig, men det er visse betingelser og regler.
Avholdenhet er indisert etter kirurgi (kirurgisk behandling av cervikal dysplasi):
- Laserkauterisering (eller radiobølgemetode).
- Alle typer konisering (kryodestruksjon, ved bruk av laser eller elektrisk sløyfe).
- Fjerning av deler av eller hele livmorhalsen (amputasjon).
Hvorfor bør du begrense seksuell kontakt?
- 1-2 måneder etter kauterisering gjenopprettes epitelvevet, regenerering tar tid. I løpet av denne perioden trenger kvinnen spesielle forhold - et spesielt kosthold, daglig rutine, og bruk av vaginale tamponger er også forbudt. Avholdenhetsperioden bestemmes av metoden, pasientens tilstand og stadiet av cervikal dysplasi.
- Fjerning av en del av livmorhalsen er en ganske alvorlig prosedyre. Etter den er det nødvendig å utelukke intime forhold i minst 4-5 uker. Konisering regnes som et mer alvorlig kirurgisk inngrep sammenlignet med fordampning eller kauterisering, så avholdenhet fra sex kan vare opptil to måneder.
- Fjerning (amputasjon) av livmorhalsen krever minst 2 måneders avholdenhet fra samleie. Avholdenhetsperioden bestemmes individuelt, men man bør huske på de alvorlige helsekonsekvensene ved brudd på avholdenhetsregimet.
Årsakene til at sex er utelukket etter operasjonen er ganske forståelige:
- Såroverflaten er svært sårbar, inkludert for infeksjoner. I tillegg forsinker samleie prosessen med vevsregenerering betydelig.
- Intimt liv i den tiden blødning er mulig etter operasjonen er tvilsomt som sådan.
- Seksuell kontakt etter operasjon kan ytterligere traumatisere cervikalepitelet og provosere tilbakefall av dysplasi.
- Det er risiko for reinfeksjon med smittsomme agenser hvis partneren ikke gjennomgikk behandling sammen med kvinnen.
- Sex i den postoperative perioden kan forårsake skade på helingsområdet, noe som kan føre til blødning.
- For en kvinne er intime forhold etter fjerning av det skadede området av livmorhalsen svært smertefullt og forårsaker ubehag.
Hvis cervikal dysplasi behandles konservativt, er sex med en partner ikke forbudt, men du må konsultere gynekologen din. Det anbefales ikke å inngå forhold med ukjente partnere, selvfølgelig er hyppige bytter av partnere utelukket. En kvinne må også være ekstremt oppmerksom på sin egen helse, spesielt hvis det oppstår atypisk utflod eller smerter etter samleie. Dette kan være det første tegnet på en akselererende patologisk prosess.
Solbrenthet ved cervikal dysplasi
Bruning og gynekologisk sykdom er uforenlige. Cervikal dysplasi regnes som en pre-onkologisk sykdom. En slik diagnose er imidlertid ikke en dødsdom, men antyder forebyggende og beskyttende tiltak.
En av faktorene som fremkaller kreft, inkludert livmorhalskreft, kan være overdreven soling. Dysplasi i den innledende fasen kan behandles med hell, men utviklingen kan fremkalles av solstråler og solarium. Dette skyldes at virus, bakterier og smittestoffer, som ofte er årsaken til CIN, reagerer godt på varme, og det er et nesten ideelt miljø for dem. I tillegg vil mange timer på stranden ikke gi huden en vakker skygge så mye, da det vil redusere kroppens beskyttende funksjoner, for ikke å nevne solslag eller heteslag. Svekkelse av immunforsvaret er en sikker måte å starte utviklingen av infeksjoner og relaterte patologier. UV-stråler er bare nyttige på et bestemt tidspunkt, i en normal dose og bare for helt friske mennesker. Overskuddet av dem har en negativ effekt på cellestrukturen, og cervikal dysplasi er bare en atypisk deling av epitelceller. I tillegg kan ultrafiolett stråling trenge dypt nok inn i hudlagene og aktivere "sovende" onkologiske prosesser, noe som forårsaker genetisk svikt.
Soling med cervikal dysplasi kan kun skje dersom behandlende lege har gitt tillatelse til det og spesifikt har foreskrevet en solingsrutine. Denne regelen gjelder også for besøk i solarium. Selv med CIN i et mildt, innledende stadium, bør du ikke eksperimentere og risikere din egen helse. Husk at ifølge statistikk er livmorhalskreft den tredje vanligste onkopatologien hos kvinner. Solen vil vente, du kan sole deg når sykdommen er over. Denne tiden kommer vanligvis 12–16 måneder etter vellykket behandling og regelmessig undersøkelse av lege.
Mer informasjon om behandlingen
Forebygging
Cervikal dysplasi er en alvorlig diagnose, tilstanden til epitelvevet har en truende tendens til onkopatologi. Derfor bør forebygging være omfattende og regelmessig. Livmorhalskreft, som en av risikoene for å utvikle CIN, starter med precancerøse gynekologiske sykdommer. En av de mest effektive metodene for forebygging på dette området anses å være systematisk screening. I 2004 godkjente det internasjonale gynekologesamfunnet en resolusjon om en total screeningundersøkelse av alle kvinner, fra 20-25 år. Undersøkelser anbefales å utføres minst hvert 2. år frem til klimakterieperioden (50-55 år). Deretter foreskrives forebyggende screening hvert 3.-5. år, selv om pasienter kan gjennomgå det oftere på eget forespørsel.
Programmet for forebygging av cervikal dysplasi gjør det mulig å identifisere områder med patologisk endret epitel i tidlige stadier og iverksette tiltak i tide for å stoppe dem. Det er verdt å merke seg at screening ikke er en 100 % måte å forhindre utviklingen av HPV (papillomavirus), det kan bare stoppes ved vaksinasjon.
Vaksiner er effektive mot alle onkogene infeksjons- og virusagenser, og anbefales for kvinner i reproduktiv alder. Slike tiltak, sammen med regelmessig cytologi, reduserer antallet tilfeller av livmorhalskreft betydelig og redder tusenvis av liv generelt.
Dermed består forebygging av cervikal dysplasi, eller rettere sagt, dens transformasjon til stadium III, av følgende tiltak:
- Rettidig besøk hos gynekologen, minst én gang i året.
- Omfattende behandling av alle smittsomme eller virale patogener.
- Sunt kosthold og livsstil generelt. Å gi opp skadelige vaner - røyking, alkoholmisbruk, promiskuøse seksuelle forhold.
- Overholdelse av grunnleggende regler for personlig hygiene.
- Bruk av bomullsundertøy, avslag på fasjonable eksperimenter med syntetiske thongs og andre "herligheter" som ofte fører til betennelsesprosesser.
- Prevensjon som en barriere mot infeksjoner, spesielt kjønnssykdommer (seksuelt overførbare sykdommer).
- Vaksinasjon mot papillomavirus.
- Regelmessig screening av livmor, livmorhals og bekkenorganer (PAP-test, cytologi, biopsi hvis indisert).
Anbefalinger for forebygging av utvikling av dysplastiske patologier for kvinner i ulike aldersgrupper:
- Den første forebyggende undersøkelsen bør finne sted senest i alderen 20–21 år (eller i det første året etter debut av seksuelt forhold).
- Hvis Pap-testen er negativ, bør man foreta et forebyggende besøk hos gynekologen minst annethvert år.
- Hvis en kvinne over 30 år har normale Pap-tester, må hun fortsatt oppsøke lege minst hvert tredje år.
- Kvinner over 65-70 år kan droppe besøk hos gynekolog og undersøkelser hvis cytologiresultatene er normale. Forebyggende screening bør fortsettes ved hyppige positive Pap-tester opptil 50-55 år.
I mange utviklede land finnes det utdanningsprogrammer for befolkningen som utfører forklarende arbeid om krefttrusselen og forebygging av den. Verken programmer eller pålegg på myndighetsnivå kan imidlertid erstatte sunn fornuft og ønsket om å bevare sin egen helse. Derfor bør forebygging av livmorhalskreft og dysplastiske forandringer være en bevisst og frivillig sak, og enhver fornuftig kvinne bør forstå viktigheten av forebyggende undersøkelser og gjennomgå dem regelmessig for å unngå alvorlige konsekvenser.
Prognose
Cervikal dysplasi er ennå ikke kreft, en slik diagnose indikerer bare risikoen for malignitet i den patologiske prosessen. Ifølge statistikk havner omtrent 25–30 % av pasientene som nektet kompleks behandling og regelmessige undersøkelser på onkoklinikken. Det finnes andre tall, mer optimistiske. 70–75 % (noen ganger mer) blir fullstendig kurert ved hjelp av diagnostikk, et nøye utvalgt behandlingsforløp, inkludert radikale metoder, og gjennomgår deretter kun forebyggende undersøkelser. Det er tydelig at det overveldende flertallet av kvinner fortsatt er mer oppmerksomme på sin egen helse og har overvunnet sykdommen med hell.
For å gjøre informasjonen mer overbevisende, vil vi formulere prognosen for cervikal dysplasi på følgende måte:
- Hver tredje pasient som fikk diagnosen CIN opplevde ikke symptomer på sykdommen. Dysplasi ble oppdaget ved en tilfeldighet under en rutinemessig undersøkelse hos lege.
- Moderne medisin er i stand til å bekjempe livmorhalskreft, forutsatt at patologien i epitelforingen i livmorhalsen oppdages i tide.
- Kirurgisk behandling for diagnose av cervikal dysplasi er indisert i 80–85 % av tilfellene.
- Tilbakefall av dysplastiske prosesser er mulig i 10–15 % av tilfellene selv etter vellykket behandling. De oppdages vanligvis under forebyggende undersøkelser 1,5–2 år etter operasjonen.
- Gjentakelsen av utviklingen av patologi kan forklares ved unøyaktig eksisjon av området med atypiske celler eller i tilfelle persistens av papillomaviruset.
- Under graviditet kan stadium I dysplasi nøytraliseres gjennom kraftig omstrukturering av kvinnens hormonelle, immunologiske og andre systemer.
- Cervikal dysplasi forstyrrer ikke naturlig fødsel og er ikke en streng indikasjon for keisersnitt.
- Med CIN i moderat stadium er prognosen mer enn gunstig. Bare 1 % av pasientene fortsetter behandlingen på grunn av transformasjonen av patologien til stadium II og III.
- 10–15 % av kvinner med stadium II cervikal dysplasi fortsetter kompleks terapi på grunn av utviklingen av prosessen til stadium III (dette skjer innen 2–3 år).
- Overgangen fra dysplasi til stadium III og til livmorhalskreft observeres hos 25–30 % av kvinnene som ikke har fått behandling, og hos 10–12 % av pasientene som har gjennomgått et fullstendig behandlingsforløp.
- Mer enn 75–80 % av kvinner som får diagnosen CIN tidlig, blir helt friske innen 3–5 år.
Cervikal dysplasi, som er en asymptomatisk prosess som utvikler seg ganske sakte, er fortsatt en vanskelig, men overkommelig oppgave for gynekologer. Dette problemet løses spesielt vellykket forutsatt at kvinnen forstår alvoret i sykdommen og bevisst gjennomgår forebyggende undersøkelser i tide, inkludert hele det nødvendige settet med diagnostiske tester. Cervikal dysplasi er ikke onkologi, men fortsatt det første alarmsignalet om en trussel. Risikoen er lettere å forebygge og nøytralisere helt i begynnelsen av utviklingen.

