Medisinsk ekspert av artikkelen
Nye publikasjoner
Gastroøsofageal reflukssykdom og graviditet
Sist anmeldt: 12.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Gastroøsofageal reflukssykdom (GERD) er en kronisk tilbakevendende sykdom forårsaket av en forstyrrelse i den motoriske evakueringsfunksjonen til organene i den gastroøsofageale sonen, og karakterisert ved spontan eller regelmessig tilbakevendende refluks av mage- eller tolvfingertarminnhold inn i spiserøret, noe som fører til skade på den distale spiserøret med utvikling av erosive-ulcerøse, katarrale og/eller funksjonelle forstyrrelser.
Epidemiologi
Halsbrann, hovedsymptomet på gastroøsofageal reflukssykdom, forekommer hos omtrent 50 % av gravide kvinner, og ifølge noen studier når det 80 %. [ 1 ] Omtrent 25 % av gravide kvinner opplever halsbrann daglig. [ 2 ] Halsbrann er et så vanlig problem for gravide kvinner at både pasientene selv og mange fødselsleger anser det som en normal manifestasjon av graviditet som ikke krever spesiell oppmerksomhet.
Omtrent 17 % av gravide kvinner opplever halsbrann og oppstøt samtidig.[ 3 ] Nylig er forekomsten av reflukssymptomer i tredje trimester rapportert å være rundt 25 %, og alvorlighetsgraden av halsbrann øker jevnt gjennom hele svangerskapet.[ 4 ],[ 5 ]
Kroppsmasseindeks før graviditet, vektøkning under siste graviditet eller rase påvirker ikke hyppigheten av forekomsten og alvorlighetsgraden av symptomet. Utvikling av halsbrann i første graviditet øker risikoen for tilbakefall i senere graviditeter.
Halsbrann er ofte en konsekvens av en forverring av tidligere eksisterende GERD. Vår erfaring viser at av 55 gravide kvinner med refluksøsofagitt bekreftet endoskopisk, utviklet bare 10 (18,2 %) sykdommen for første gang i livet under graviditeten. Et annet synspunkt er at de fleste kvinner begynner å klage over halsbrann først når det faktisk forverrer livskvaliteten deres og forårsaker betydelig angst, dvs. mye senere enn det faktisk viser seg.
Fører til GERD i svangerskapet
GERD under graviditet er sannsynligvis forårsaket av redusert trykk i den nedre spiserørssfinkteren på grunn av økte østrogen- og progesteronnivåer hos mor under graviditeten. Hormonelle endringer under graviditet kan også redusere magemotilitet, noe som fører til økt tømmingstid for magesekken og økt risiko for GERD.
Patogenesen
Forekomsten av GERD under graviditet er multifaktoriell, og involverer både hormonelle og mekaniske faktorer. Det er ofte et resultat av en progressiv reduksjon i trykket i den nedre øsofaguslukkemuskelen på grunn av en gradvis økning i sirkulerende østrogen og progesteron.[ 8 ] Det laveste trykket i den nedre øsofaguslukkemuskelen oppstår ved 36 ukers svangerskap.[ 9 ] Andre faktorer som også kan spille en rolle i GERD inkluderer økt intragastrisk trykk på grunn av en forstørret livmor og endringer i gastrointestinal motilitet på grunn av ineffektiv øsofagusmotilitet med lengre tømningstider.[ 10 ]
Symptomer GERD i svangerskapet
Symptomene på gastroøsofageal reflukssykdom under graviditet er nesten de samme som de utenfor. Hovedsymptomet er halsbrann, som vanligvis utvikler seg etter å ha spist, spesielt etter å ha spist store, fet, stekt og krydret matvarer, manifestert av en brennende følelse i brystområdet og/eller oppstøt. [ 11 ] Noen kvinner foretrekker å spise én gang om dagen for å unngå halsbrann, noe som kan føre til betydelig vekttap. Halsbrann varer fra flere minutter til timer, gjentas mange ganger om dagen og intensiveres i horisontal stilling, når man snur seg fra den ene siden til den andre. Noen gravide legger merke til at halsbrann plager mer på venstre side. I tillegg fremprovoserer det å bøye kroppen fremover, for eksempel for å ta på eller feste sko ("snøre"-symptomet), at det oppstår.
I noen tilfeller, for å lindre halsbrann som oppstår om natten under søvn, blir pasienten tvunget til å stå opp, gå rundt i rommet en stund og drikke litt vann. Noen kvinner må sove sittende i en stol. Følelsen av halsbrann er ledsaget av en smertefull følelse av melankoli og nedtrykthet. Mot bakgrunn av langvarig halsbrann kan det oppstå smerter bak brystbenet, odynofagi og raping. Ofte stråler smerten ut til bakhodet, det interscapulare rommet og intensiveres under eller umiddelbart etter å ha spist. Noen ganger opplever pasienter med halsbrann økt spyttproduksjon.
Under graviditet bør den primære diagnosen av gastroøsofageal reflukssykdom derfor baseres på sykdommens kliniske manifestasjoner, siden følsomheten og spesifisiteten til et slikt symptom som halsbrann, som oppstår etter å ha spist eller når pasienten ligger på ryggen, når 90 %.
Fysisk undersøkelse kan avsløre moderat ømhet ved palpasjon i den epigastriske regionen.
Forverring av GERD (gastroøsofageal reflukssykdom) og refluksøsofagitt observeres oftere i andre halvdel av svangerskapet. I første trimester er halsbrann og forverring av GERD ofte provosert av tidlig toksikose - oppkast hos gravide. Derfor, hvis oppkast oppstår på slutten av svangerskapet (de siste 6-7 ukene), bør ikke dette symptomet ignoreres, da oppkast kan være et tegn på en brokk i spiserørets mellomgulvåpning eller utvikling av komplikasjoner.
Hva plager deg?
Skjemaer
I 2002, på verdenskongressen for gastroenterologer i Los Angeles, ble en ny klinisk klassifisering av gastroøsofageal reflukssykdom vedtatt, hvor følgende skilles ut:
- ikke-erosiv (eller endoskopisk negativ) form av sykdommen (NERD), dvs. GERD uten tegn på øsofagitt; denne definisjonen gjelder tilfeller der en pasient med manifestasjoner av sykdommen, primært halsbrann, som oppfyller de kliniske kriteriene for gastroøsofageal reflukssykdom, ikke hadde skade på spiserørets slimhinne;
- erosiv-ulcerøs (eller endoskopisk positiv) form av sykdommen, inkludert komplikasjoner i form av magesår og spiserørsstrengninger;
- Barretts øsofagus (metaplasi av stratifisert plateepitel til søyleepitel i den distale øsofagus som en konsekvens av gastroøsofageal reflukssykdom. Isoleringen av denne sykdomsformen skyldes det faktum at denne formen for metaplasi regnes som en precancerøs tilstand. Til dags dato er det ingen tilfeller av sykdommen hos gravide beskrevet i litteraturen).
Komplikasjoner og konsekvenser
Komplikasjoner av GERD under graviditet, inkludert sårdannelse, blødning og spiserørsstriktur, er sjeldne, kanskje fordi varigheten av øsofagitt hos gravide kvinner er relativt kort.
Diagnostikk GERD i svangerskapet
Diagnosen GERD under graviditet stilles på grunnlag av klager, anamnese og resultater av instrumentell undersøkelse.
Røntgenundersøkelse brukes ikke hos gravide på grunn av mulig skadelig effekt på fosteret; pH-metri kan brukes, men behovet for bruken er tvilsomt.
Øsofagogastroduodenoskopi
Esophagogastroduodenoskopi (EGDS) er den foretrukne metoden for å diagnostisere GERD (gastroøsofageal reflukssykdom), spesielt komplikasjonene. Selv om metoden er byrdefull for moren, setter dens sikkerhet for fosteret, høye informasjonsinnhold, muligheten for nøyaktig diagnose og differensialdiagnose av sykdommer den på førsteplass blant instrumentelle metoder for å diagnostisere patologi i den øvre fordøyelseskanalen hos gravide kvinner. Etter å ha begynt å bruke endoskopi i hastesituasjoner, kom vi til konklusjonen om behovet for å bruke den i rutinemessig undersøkelse av gravide kvinner med passende indikasjoner.
Indikasjoner for EGDS:
- akutt øsofagus-gastrisk blødning;
- mistanke om skade eller perforasjon av spiserøret, magesekken eller tolvfingertarmen; mistanke om tilstedeværelse av et fremmedlegeme;
- for å bekrefte eller utelukke en tumorprosess;
- akutte anfall av magesmerter, vedvarende dyspeptiske plager i kombinasjon med smerter i øvre del av magen med negative resultater av ultralydundersøkelse av mageorganene;
- mistanke om alvorlig peptisk øsofagitt, øsofagusstriktur;
- hos gravide kvinner med levercirrose for å utelukke eller bekrefte tilstedeværelsen av åreknuter i spiserøret.
Planlagt fibroendoskopi er kontraindisert for gravide kvinner med deformasjon av cervikotorakalcolumna, uttalt kyfose, skoliose eller lordose; øsofagusstenose, hvis størrelse er mindre enn endoskopets diameter; stivhet i svelget; stor struma; overdreven oppkast hos gravide kvinner; nefropati, eklampsi eller preeklampsi; placenta previa, høy myopi. Istmisk-cervikal insuffisiens i kombinasjon med trusselen om svangerskapsavbrudd kan utpekes som en relativ kontraindikasjon.
En annen trygg og svært informativ instrumentell metode for å diagnostisere GERD hos gravide er ultralyd. Et pålitelig ekografisk tegn på en brokk er en økning i diameteren av tverrsnittet av fordøyelseskanalen på nivå med spiserørets åpning i mellomgulvet med mer enn 1,58 +/– 0,18 cm, og ultralydtegn på gastroøsofageal refluks er utvidelse av abdominal spiserør innen 9 minutter fra starten av ekkokontrastundersøkelsen og en økning i diameteren av spiserøret med mer enn 0,35 +/– 0,06 cm.
Hvilke tester er nødvendig?
Hvem skal kontakte?
Behandling GERD i svangerskapet
Grunnlaget for behandling av GERD (halsbrann) er maksimal styrking av beskyttende faktorer mot refluks og svekkelse av den aggressive syre-peptiske faktoren, som bør starte med å følge anbefalinger for livsstilsendringer og kosthold. [ 12 ]
Livsstil (se tabell ) og kostholdsendringer bør vurderes som førstelinjebehandling under graviditet. Hvis halsbrann er alvorlig nok, bør behandlingen imidlertid startes etter konsultasjon med lege (anbefalingsnivå C). [ 13 ], [ 14 ]
En kvinne bør unngå stillinger som fremmer halsbrann. Hvis det ikke er noen kontraindikasjoner, sov med hodeenden hevet (den bør heves i en vinkel på 15°, "høye" puter alene er ikke nok). [ 15 ] Det er ekstremt uønsket å ligge i en skråstilt stilling over lengre tid, bli tvunget til å ligge i sengen med hodeenden senket, utføre gymnastiske øvelser forbundet med magespenninger, bruke stramme belter, korsetter. [ 16 ] Det er nødvendig å unngå forstoppelse hvis den utvikler seg, siden enhver belastning fører til en økning i intraabdominalt trykk, frigjøring av surt mageinnhold i spiserøret og forekomst av halsbrann.
Etter å ha spist, bør du ikke legge deg ned - det er bedre å sitte eller til og med stå: dette fremmer raskere evakuering av mat fra magen.
Det anbefales å spise små porsjoner (5–7 ganger daglig) i små porsjoner. En kvinne bør unngå overspising. Det anbefales å inkludere alkalisk mat i kostholdet ("matsyreneutraliserende midler"): melk, fløte, rømme, cottage cheese, dampede proteinomeletter, kokt kjøtt, fisk, fjærkre, smør og vegetabilsk olje, hvitt brød. Grønnsaksretter og tilbehør bør kokes eller moses. Det er bedre å bake epler. Det anbefales ikke å spise fett stekt kjøtt, fjærkre, fisk, røkt mat, sterke sauser og krydder, sure fruktjuicer og kompotter, grønnsaker som inneholder grov fiber (hvitkål, reddik, pepperrot, løk, hvitløk), sopp, svartbrød, sjokolade, kullsyreholdige og brusende drikker, varm te, svart kaffe. [ 17 ]
Ved mindre halsbrann kan disse tiltakene være helt tilstrekkelige. Ved alvorlig halsbrann og andre symptomer på gastroøsofageal reflukssykdom (GERD), er det nødvendig å diskutere alle positive og mulige negative aspekter ved medikamentell behandling med pasienten.
Medikamentell behandling av GERD under graviditet
Ulike farmakologiske tiltak er tilgjengelige for å kontrollere symptomer, men de potensielle risikoene for pasienten, fosteret og det nyfødte barnet bør diskuteres med pasienten. Den kritiske teratogene perioden under graviditet er fra dag 31 (i en 28-dagers menstruasjonssyklus) til dag 71 fra siste menstruasjon. Eksponering for et potensielt teratogent middel før denne perioden resulterer vanligvis i et alt-eller-ingenting-utfall (enten fosterdød eller anomalifri overlevelse); derfor bør eventuelle farmakologiske midler som ikke er absolutt nødvendige utsettes til perioden med potensiell teratogenisitet er over. Derfor bør den valgte behandlingen for GERD under graviditet minimere de potensielle risikoene. Behandlingsalternativene bør derfor følge en trinnvis tilnærming (grad C-anbefaling). [ 18 ], [ 19 ] I denne tilnærmingen er det første trinnet livsstilsendring. Hvis det ikke er noen respons eller plagsomme symptomer vedvarer, igangsettes farmakologisk behandling, startende med syrenøytraliserende midler, deretter histamin-2-reseptorantagonister (H2RA-er) og til slutt protonpumpehemmere (PPI-er) (tabell).[ 20 ]
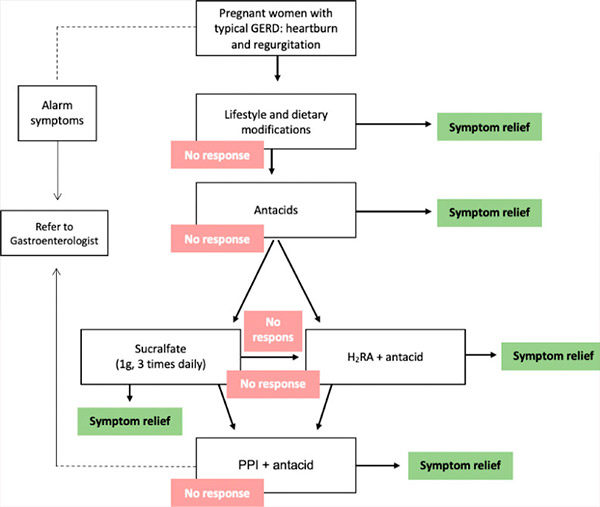
Stegvis tilnærming til behandling av GERD under graviditet. GERD = gastroøsofageal reflukssykdom, H2RA = histamin-2-reseptorantagonist, PPI = protonpumpehemmer.
Dessverre har ikke legemidlene som brukes til å behandle GERD (gastroøsofageal reflukssykdom) blitt testet i randomiserte kontrollerte studier hos gravide kvinner. De fleste anbefalingene for bruk av disse er basert på kasusrapporter og kohortstudier utført av legemiddelselskaper eller på anbefalinger fra det amerikanske mat- og legemiddeltilsynet (FDA).
Tradisjonelle behandlinger for GERD (gastroøsofageal reflukssykdom) inkluderer syrenøytraliserende midler, sukralfat, prokinetika, H2-histaminreseptorblokkere og protonpumpehemmere. FDA har delt alle medisiner som brukes under graviditet inn i fem sikkerhetskategorier: A, sterk, C, D og X, basert på deres systemiske tilgjengelighet og absorpsjon, samt rapporter om medfødte misdannelser hos mennesker og dyr.
Syrenøytraliserende midler
Syrenøytraliserende midler er en av de mest foreskrevne (brukte) medisingruppene for gravide kvinner, nest etter jerntilskudd. Omtrent 30–50 % av gravide kvinner tar dem for å behandle halsbrann og andre reflukssymptomer.
Syrenøytraliserende midler som inneholder aluminium, kalsium og magnesium har ikke vist seg å være teratogene i dyrestudier og anbefales som førstelinjebehandling for halsbrann og sure oppstøt under graviditet.[ 21 ] Høye doser og langvarig bruk av magnesiumtrisilikat har vært assosiert med nefrolitiasis, hypotensjon og pustevansker hos fosteret, og bruk av dette midlet anbefales ikke under graviditet. Syrenøytraliserende midler som inneholder bikarbonat anbefales heller ikke på grunn av risikoen for metabolsk acidose og væskeoverbelastning hos mor og foster. Det har også vært tilfeller av melke-alkalisyndrom hos gravide kvinner som tar daglige doser større enn 1,4 g elementært kalsium utvunnet fra kalsiumkarbonat.[ 22 ]
Det foretrukne valget av syrenøytraliserende midler for behandling av GERD under graviditet er kalsiumholdige syrenøytraliserende midler i vanlige terapeutiske doser, gitt den gunstige effekten av denne behandlingen i å forebygge hypertensjon og preeklampsi (anbefalingsnivå A). [ 23 ]
En systematisk oversikt fant at kalsiumtilskudd er effektive for å forebygge hypertensjon og preeklampsi. Konsensus anbefaler bruk av kalsiumholdige syrenøytraliserende midler gitt deres begrensede bivirkninger. Imidlertid kan overdrevent inntak av kalsiumkarbonat føre til melk-alkalisyndrom; kalsiumkarbonatholdige syrenøytraliserende midler har sannsynligvis ikke en signifikant effekt på den nyfødte.[ 24 ] I likhet med kalsiumholdige syrenøytraliserende midler resulterte magnesiumsulfat i en 50 % reduksjon i risikoen for eklampsi og dermed en reduksjon i mødredødelighet i en randomisert, placebokontrollert studie.[ 25 ]
Bruk av syrenøytraliserende midler som inneholder magnesiumbikarbonat eller trisilikat anbefales ikke under graviditet (anbefalingsnivå C).
Bikarbonatholdige syrenøytraliserende midler kan forårsake væskeoverbelastning hos fosteret og moren og metabolsk alkalose. Høye doser og langvarig bruk av magnesiumtrisilikat har vært assosiert med fosterets respiratoriske distress, hypotensjon og nefrolitiasis.[ 26 ]
Syrenøytraliserende legemidler deles vanligvis inn i absorberbare (systemiske, løselige) og ikke-absorberbare (ikke-systemiske, uløselige). Absorberbare legemidler inkluderer magnesiumoksid, kalsiumkarbonat og natriumbikarbonat. Sistnevnte brukes ofte i hverdagen for å bli kvitt halsbrann, men er ikke egnet for langvarig systematisk bruk. For det første, til tross for natrons evne til raskt å lindre halsbrann, er effekten kortvarig, og siden karbondioksid dannes når det interagerer med magesaft, som har en uttalt magesaftproduserende effekt, frigjøres nye porsjoner saltsyre igjen, og halsbrann gjenopptas snart med fornyet kraft. For det andre kan natrium som finnes i natron, absorbert i tarmen, føre til forekomst av ødem, noe som er ekstremt uønsket for gravide kvinner.
Ikke-absorberbare syrenøytraliserende midler inkluderer basisk magnesiumkarbonat, aluminiumfosfat og aluminiumhydroksid. De er svært effektive og har få bivirkninger, og kan foreskrives til gravide uten frykt for å utsette mor og foster for spesiell risiko. Dyrestudier har vist fraværet av teratogene effekter av magnesium-, aluminium- og kalsiumholdige syrenøytraliserende midler. I dag anses de fleste av dem som trygge og er akseptable for bruk i gjennomsnittlige terapeutiske doser av gravide kvinner. Videre finnes det observasjoner som viser at kvinner som tok magnesiumoksid hadde graviditetskomplikasjoner som nefropati og eklampsi sjeldnere. Det har imidlertid blitt bemerket at magnesiumsulfat kan føre til forsinket fødsel og svakhet i fødselen, og utvikling av kramper. Derfor bør magnesiumholdige syrenøytraliserende midler utelukkes i de siste ukene av svangerskapet.
Når vi snakker om syrenøytraliserende midler, kan vi ikke unngå å nevne de populære medisinene i landet vårt, som inkluderer de viktigste vismutnitrat (Vikalin, Roter, Bismofalk) og kolloidalt vismutsubcitrat (De-Nol), som ikke bare har en syrenøytraliserende, men også en cytobeskyttende effekt, og som ikke bør brukes under graviditet på grunn av mangel på informasjon om mulige bivirkninger av vismutsalter på fosteret. Vismutpreparater er klassifisert som kategori C av FDA.
Legemidler som har en beskyttende effekt på slimhinnen
Sukralfat
Hos pasienter som har vedvarende GERD-symptomer til tross for bruk av syrenøytraliserende midler, kan sukralfat (1 g oral tablett 3 ganger daglig) være det neste farmakologiske alternativet (anbefalingsnivå C).[ 27 ]
Sukralfat absorberes sakte, noe som gjør det trygt å bruke under graviditet og amming. Dyrestudier har vist at det er trygt mot teratogene effekter ved doser som er 50 ganger høyere enn de som brukes hos mennesker, og FDA har klassifisert det som «klasse B».[ 28 ]
Bare én prospektiv studie har vurdert resultatene av denne behandlingen. Flere kvinner i sukralfatgruppen opplevde lindring av halsbrann og oppstøt sammenlignet med gruppen som fikk livsstilsendring (90 % vs. 43 %, P < 0,05).
H2-histaminreseptorblokkere
Hvis symptomene vedvarer med syrenøytraliserende midler alene, kan H2-blokkere kombineres med syrenøytraliserende midler (anbefalingsnivå B). H2-blokkere gitt i kombinasjon med syrenøytraliserende midler bør vurderes som tredjelinjebehandling for GERD under graviditet.[ 29 ]
Selv om H2-blokkere har blitt brukt mindre og mindre de siste årene for å behandle GERD (gastroøsofageal reflukssykdom) i den generelle befolkningen, er de den mest foreskrevne legemiddelklassen som brukes til å behandle halsbrann hos gravide kvinner som ikke har respondert på livsstilsendringer og syrenøytraliserende midler. Alle fire legemiddelklassene (cimetidin, ranitidin, famotidin og nizatidin) er FDA-graviditetskategori B-legemidler.
Cimetidin
Det har blitt brukt i klinisk praksis i over 25 år. I løpet av denne tiden har det blitt samlet betydelig erfaring med bruken av det i ulike pasientgrupper, inkludert gravide kvinner. Samtidig er legemidlet ganske trygt i henhold til FDA-klassifiseringen, siden det ikke øker risikoen for medfødte misdannelser. Noen eksperter mener imidlertid at det ikke bør foreskrives til gravide kvinner, siden cimetidin kan føre til feminisering av nyfødte gutter.
Ranitidin
Legemidlets effekt hos gravide kvinner har blitt spesifikt studert. En dobbeltblind, placebokontrollert, crossover-studie [10] sammenlignet effekten av ranitidin tatt én eller to ganger daglig med placebo hos gravide kvinner med GERD-symptomer (gastroøsofageal reflukssykdom) som ikke hadde hatt noen effekt av syrenøytraliserende behandling. Tjue kvinner fikk etter 20 ukers svangerskap 150 mg ranitidin to ganger daglig, eller 150 mg én gang daglig om kvelden, eller placebo. Dosering to ganger daglig var effektiv, og ingen bivirkninger eller negative graviditetsutfall ble observert. [ 30 ]
Det finnes også spesifikk statistikk, inkludert materiale basert på generalisering av individuelle tilfeller av ranitidinbruk på ulike stadier av svangerskapet. Samtidig ble det ikke registrert bivirkninger av legemidlet.
Eksperimentelle studier utført på rotter og kaniner viste ingen tegn til nedsatt fertilitet eller fostertoksisitet, selv når ranitidin ble administrert i en dose som var 160 ganger høyere enn anbefalt for mennesker.
Flere studier har vært viet til sikkerheten ved bruk av ranitidin i første trimester av svangerskapet. En prospektiv kohortstudie utført i 1996, som inkluderte 178 kvinner som tok H2-blokkere (71 % fikk foreskrevet ranitidin, 16 % fikk cimetidin, 8 % fikk famotidin og 5 % fikk nizatidin) og 178 kvinner fra kontrollgruppen som ikke tok noen medisiner (i samme alder, med lignende indikasjoner i anamnesen angående alkoholforbruk og røyking), bekreftet legemidlenes sikkerhet. Dermed ble medfødte misdannelser observert i 2,1 % av tilfellene hos pasienter som tok H2-blokkere mot 3 % i sammenligningsgruppen.
Lignende data ble innhentet i den svenske Medical Strength Registry Study i 1998: 6 (3,8 %) tilfeller av medfødte misdannelser ble registrert blant 156 nyfødte hvis mødre tok ranitidin under graviditeten. Og de kombinerte tallene for Storbritannia og Italia gir et risikonivå for medfødte misdannelser forbundet med bruk av legemidlet lik 1,5.
Fraværet av teratogene eller toksiske effekter under eksperimentelle forhold og dataene innhentet i klinikken viser at ranitidin er trygt under graviditet, selv i første trimester, og det er den eneste H2-blokkeren med dokumentert effekt hos gravide kvinner.
Famotidin
Det finnes få studier på bruk av famotidin under graviditet. Eksperimentelle studier på rotter og kaniner indikerer ingen fostertoksiske eller teratogene effekter. I den tidligere siterte Michigan Medicaide-studien ble det funnet medfødte misdannelser hos 2 (6,1 %) av 33 nyfødte hvis mødre tok famotidin i første trimester av svangerskapet (sammenlignet med det predikerte ett tilfellet). Antallet tilgjengelige observasjoner er imidlertid for lite til å trekke noen endelige konklusjoner.
Nizatidin
Sikkerhetsdata for nizatidin under graviditet er også begrenset. Eksperimentelle studier støtter ikke tilstedeværelsen av en mulig embryo- eller fostertoksisk effekt, og den eneste rapporten i litteraturen gjelder et vellykket graviditetsutfall hos en kvinne som tok nizatidin fra 14. til 16. svangerskapsuke. Det bør bemerkes at mens nizatidin opprinnelig ble klassifisert av FDA som kategori C, ble det nylig omklassifisert til kategori B.
Prokinetikk
Prokinetika (metoklopramid, domperidon, cisaprid) gir betydelig symptomlindring sammenlignbar med bruk av H2-blokkere ved milde former for GERD (gastroøsofageal reflukssykdom), men de er betydelig mindre effektive i å helbrede erosive og ulcerøse lesjoner i spiserørets slimhinne. Metoklopramid er klassifisert av FDA som kategori B, og cisaprid som kategori C. Kun metoklopramid brukes hos gravide kvinner.
Metoklopramid
Metoklopramid, som er en dopaminreseptorblokker, øker tonusen i den nedre øsofaguslukkemuskelen og reduserer dermed gastroøsofageal refluks, forbedrer kinetikken og dermed selvrensingen av spiserøret, og forbedrer magesekkens evakueringsfunksjon. Hos gravide kvinner er hovedindikasjonen for bruk kvalme og oppkast under graviditet. Eksperimentelle studier har vist sikkerheten ved bruk under graviditet hos forsøksdyr. Ingen medfødte misdannelser eller toksiske lesjoner hos nyfødte på grunn av bruk av metoklopramid er registrert hos mennesker. Samtidig registrerte en Michigan Medicaide-studie 10 tilfeller av medfødte misdannelser (hvorav 8 var forventede) (5,2 %) hos 192 nyfødte hvis mødre tok metoklopramid i første trimester. Metoklopramid er klassifisert av FDA som kategori B.
Protonpumpehemmere
Hvis H2-blokkere i kombinasjon med syrenøytraliserende midler ikke gir tilstrekkelig kontroll over symptomalvorlighetsgraden, anbefales det å bruke PPI-er i tillegg til syrenøytraliserende midler som redningsmedisiner ved gjennombrudds-GERD (anbefalingsnivå C). [ 31 ]
Protonpumpehemmere (PPI-er) er den mest effektive legemiddelklassen som brukes til å behandle både endoskopisk negativ og positiv gastroøsofageal reflukssykdom. Selv om PPI-er er mer effektive enn H2-blokkere i behandling av GERD, brukes de ikke like ofte hos gravide kvinner. Derfor er sikkerhetsdata for denne klassen av terapeutiske midler under graviditet enda mer begrensede. Den rådende oppfatningen er at PPI-er kun bør brukes under graviditet hos pasienter med endoskopisk bekreftet alvorlig eller komplisert GERD som ikke responderer på H2-blokkere.
Tilgjengelige PPI-legemidler inkluderer omeprazol, esomeprazol, lansoprazol, dekslansoprazol, rabeprazol og pantoprazol. Fra et sikkerhetsperspektiv klassifiserer FDA omeprazol som et klasse C-legemiddel på grunn av potensiell føtal toksisitet (basert på dyrestudier), mens andre PPI-er er klassifisert som klasse B.[ 32 ]
Omeprazol
Omeprazol er klassifisert av FDA i legemiddelkategori C fordi det ved humane doser forårsaker doseavhengig embryonal/fosterdød hos rotter og kaniner uten teratogene effekter.
På den annen side finnes det informasjon i litteraturen om sikkerheten til omeprazol.
Det finnes også flere prospektive studier som bekrefter sikkerheten til PPI-er, og spesielt omeprazol, hos gravide kvinner.
Og den generaliserte verdenserfaringen tillot selskapet AstraZeneca å tillate bruk av det originale legemidlet omeprazol (Losec MAPS) under graviditet, og oppga i instruksjonene for medisinsk bruk at "resultatene av studiene viste fravær av bivirkninger av omeprazol på helsen til gravide kvinner, fosteret eller nyfødt. Losek MAPS kan brukes under graviditet."
Lansoprazol
Eksperimentelle studier utført på drektige rotter og kaniner har vist at lansoprazol i doser som er henholdsvis 40 og 16 ganger høyere enn de som anbefales for mennesker, ikke har en negativ effekt på fertiliteten og ikke er fostertoksisk.
Data om sikkerheten ved klinisk bruk av legemidlet hos kvinner i svangerskapsperioden er begrenset. Den sikreste løsningen på problemet er å unngå bruk av legemidlet under graviditet, spesielt i første trimester, men hvis det er behov for lansoprazolbehandling eller slik behandling ble utført i de tidlige stadiene av svangerskapet, ser risikoen for fosteret ut til å være svært liten.
Rabeprazol, pantoprazol, esomeprazol
I følge informasjonen fra produsentene indikerer eksperimentelle data innhentet på rotter og kaniner at det er trygt å bruke disse legemidlene under graviditet. Det finnes imidlertid ingen informasjon i litteraturen om bruk av disse legemidlene hos mennesker, så det er bedre å unngå bruk av rabeprazol, pantoprazol og esomeprazol i behandlingen av GERD (gastroøsofageal reflukssykdom) hos gravide kvinner.
Bruk av rabeprazol under graviditet er ikke studert hos mennesker. Basert på dyredata for rabeprazol og humane data for andre PPI-er, forventes det imidlertid at rabeprazol er trygt å bruke under graviditet.[ 33 ]
Forebygging av aspirasjonssyndrom under fødsel
Gravide kvinner har høy risiko for magesyreaspirasjon under fødsel, spesielt hvis fødselen utføres under anestesi. Mendelsons syndrom eller syreaspirasjonssyndrom er den vanligste årsaken til obstetrisk sykelighet og dødelighet fra anestesi. Derfor er det så viktig å forebygge denne komplikasjonen under fødsel. Ved å oppsummere dataene innhentet av ulike forskere, kan vi konkludere med at fra et sikkerhetssynspunkt for barnet er den mest berettigede metoden for å forebygge syreaspirasjonssyndrom under fødsel eller kirurgisk løsning administrering av H2-histaminreseptorblokkere, spesielt ranitidin. En rekke studier som beviser dette faktum, indikerer at når man forskriver legemidlet til kvinner i fødsel, ble det ikke registrert noen negativ effekt på hyppigheten og styrken av rier, fosterets hjertefrekvens eller Apgar-score. I tillegg ble det ikke observert noen negativ effekt på surheten i magesaften hos nyfødte innen 24 timer etter fødselen. For å forebygge syreaspirasjonssyndrom under fødsel eller keisersnitt er det også akseptabelt å foreskrive PPI-er, noe som fremgår av konklusjonene fra FDA-eksperter.
Konklusjon
Med tanke på all informasjonen som presenteres i dette kapittelet, kan følgende algoritme for behandling av GERD (gastroøsofageal reflukssykdom) hos gravide kvinner foreslås. I milde tilfeller kan det være tilstrekkelig med kostholdsforskrifter og overholdelse av livsstilsanbefalinger.
Hvis det ikke er noen effekt, bør medikamentell behandling startes med administrering av syrenøytraliserende midler (1 terapeutisk dose 3 ganger daglig 1 time etter måltider og den 4. gangen om kvelden) eller sukralfat (1 g 3 ganger daglig).
Hvis denne terapeutiske tilnærmingen ikke er effektiv, kan H2-histaminreseptorblokkere foreskrives (én gang daglig om kvelden, etter middag) etter en grundig diskusjon av problemet med pasienten, inkludert sikkerhetsprofilen til de anbefalte legemidlene. Ifølge de fleste forskere er ranitidin i en dose på 150 mg/dag (én gang om kvelden, etter måltider) trygt.
PPI-er er reservepreparater for behandling av alvorlige og kompliserte tilfeller av GERD (gastroøsofageal reflukssykdom) etter foreløpig EGDS. Tilsynelatende bør man foretrekke den originale omeprazolen, som har den beste sikkerhetsprofilen av alle PPI-er. Det er naturligvis å foretrekke å ikke foreskrive antisekretoriske legemidler i første trimester av svangerskapet.
Kirurgisk behandling av GERD (gastroøsofageal reflukssykdom) utføres ikke under graviditet.
Behandling av GERD under amming
Selv om hovedsymptomene på GERD vanligvis forsvinner kort tid etter fødselen, fortsetter noen kvinner å oppleve reflukssymptomer, spesielt halsbrann, i postpartumperioden og trenger medisinsk behandling.
Det er fastslått at de fleste systemiske legemidlene som brukes i behandlingen av GERD (gastroøsofageal reflukssykdom) skilles ut i morsmelk og kan påvirke barnets utvikling negativt. Sikkerheten ved bruk av legemidler under amming, så vel som hos gravide, er basert på eksperimentelle data og litteratur om bruk av dem av ammende mødre.
Ikke-absorberbare syrenøytraliserende midler (aluminiumhydroksid, magnesiumtrisilikat) akkumuleres ikke i morsmelk og anses derfor som trygge.
Alle H2-blokkere skilles ut i morsmelk, så teoretisk sett kan de påvirke surhetsgraden i mageinnholdet hos nyfødte negativt, hemme legemiddelmetabolismen og stimulere sentralnervesystemet. I 1994 klassifiserte American Academy of Pediatrics ranitidin og famotidin som trygge legemidler for amming, med famotidin som mer å foretrekke fordi det har lavere evne til å akkumuleres i morsmelk. Det er bedre å ikke foreskrive nizatidin til kvinner under amming, siden effekten er dårlig studert.
På samme måte er det lite kunnskap om utskillelsen av PPI-er i morsmelk og deres sikkerhet for spedbarnet. PPI-er ser ut til å gå over i melk fordi de har en relativt lav molekylvekt. Den eneste publiserte studien om bruk av omeprazol under amming antyder at det er trygt å bruke hos mennesker. En eksperimentell studie på rotter viste at legemidlet resulterte i en nedgang i vektøkningen hos rotteunger. Gitt det begrensede antallet observasjoner, anbefales derfor ikke PPI-er til bruk under amming. Kvinner med alvorlig GERD som trenger kronisk antisekretorisk behandling, bør enten slutte å amme og fortsette behandlingen, eller bruke legemidler fra andre klasser.
Derfor er det under graviditet og amming bedre å foretrekke legemidler hvis virkning har blitt godt studert i mange år fremfor nye legemidler for behandling av GERD. Kun streng kontroll av legens inntak av legemidler hos gravide kvinner og forsiktig behandling vil redusere risikoen for mulige bivirkninger til et minimum.
Forebygging
Består av å følge et generelt «regime» og kostholdstiltak utviklet for pasienter som lider av GERD.

