Medisinsk ekspert av artikkelen
Nye publikasjoner
Polycystisk ovariesyndrom.
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
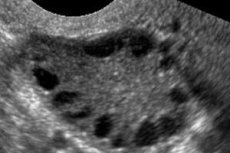
Polycystisk ovariesyndrom er en multifaktoriell heterogen patologi karakterisert av menstruasjonsforstyrrelser, kronisk anovulasjon, hyperandrogenisme, cystiske forandringer i eggstokkene og infertilitet. Polycystisk ovariesyndrom er karakterisert av moderat fedme, uregelmessig menstruasjon eller amenoré, og symptomer på androgenoverskudd (hirsutisme, akne). Eggstokkene inneholder vanligvis mange cyster. Diagnosen er basert på graviditetstester, hormonnivåer og undersøkelse for å utelukke en viriliserende svulst. Behandlingen er symptomatisk.
Fører til polycystisk ovariesyndrom
Polycystisk ovariesyndrom er en vanlig endokrin patologi i reproduksjonssystemet, som forekommer hos 5–10 % av pasientene. Den er karakterisert ved anovulasjon og overskudd av androgener av ukjent etiologi. Eggstokkene kan være normale i størrelse eller forstørrede, med en glatt, fortykket kapsel. Som regel inneholder eggstokkene mange små, 26 mm follikulære cyster; noen ganger forekommer store cyster som inneholder atretiske celler. Østrogennivåene øker, noe som fører til økt risiko for endometriehyperplasi og til slutt endometriekreft. Androgennivåene er ofte forhøyede, noe som øker risikoen for metabolsk syndrom og hirsutisme.
 [ 13 ]
[ 13 ]
Patogenesen
Kvinner med polycystisk ovariesyndrom (PCOS) har unormaliteter i androgen- og østrogenmetabolismen, og nedsatt androgensyntese. Sykdommen er ledsaget av høye serumkonsentrasjoner av androgenhormoner som testosteron, androstendion, dehydroepiandrosteronsulfat og (DHEA-S). Imidlertid kan normale androgennivåer noen ganger bestemmes.
PCOS er også assosiert med insulinresistens, hyperinsulinemi og fedme. Hyperinsulinemi kan også føre til undertrykkelse av SHBG-syntese, som igjen kan forsterke androgene egenskaper.
I tillegg er insulinresistens ved PCOS assosiert med adiponectin, et hormon som skilles ut av adipocytter som regulerer lipidmetabolisme og blodsukkernivåer.
Økte androgennivåer er ledsaget av en økning i den stimulerende effekten av luteiniserende hormon (LH) som skilles ut av den fremre hypofysen, noe som fører til vekst av thecacellene i eggstokkene. Disse cellene øker igjen syntesen av androgener (testosteron, androstendion). På grunn av et redusert nivå av follikkelstimulerende hormon (FSH) i forhold til LH, kan ikke de granulære eggstokkcellene aromatisere androgener til østrogener, noe som fører til en reduksjon i østrogennivåer og påfølgende anovulasjon.
Noe bevis tyder på at pasienter har en funksjonsnedsettelse av cytokrom P450c17, 17-hydroksylase, som hemmer androgenbiosyntesen.
Polycystisk ovariesyndrom er et genetisk heterogent syndrom. Studier av familiemedlemmer med PCOS viser autosomal dominant arv. Nylig har en genetisk sammenheng mellom PCOS og fedme blitt bekreftet. En variant av FTO-genet (rs9939609, som predisponerer for generell fedme) er signifikant assosiert med mottakelighet for utvikling av PCOS. Polymorfismer av 2p16-locuset (2p16.3, 2p21 og 9q33.3) assosiert med polycystisk ovariesyndrom har blitt identifisert, samt genet som koder for reseptoren for luteiniserende hormon (LH) og humant koriongonadotropin (hCG).
Symptomer polycystisk ovariesyndrom
Symptomer på polycystisk ovariesyndrom begynner i puberteten og avtar med tiden. Regelmessig menstruasjon i en periode etter menark utelukker diagnosen polycystisk ovariesyndrom. Undersøkelse avslører vanligvis rikelig med slim i livmorhalsen (som gjenspeiler høye østrogennivåer). Diagnosen polycystisk ovariesyndrom kan mistenkes hvis en kvinne har minst to typiske symptomer (moderat fedme, hirsutisme, uregelmessig menstruasjon eller amenoré).
Den vanligste kombinasjonen av kliniske symptomer er:
- menstruasjonsforstyrrelser (oligomenoré, dysfunksjonell livmorblødning, sekundær amenoré);
- anovulasjon;
- infertilitet;
- hirsutisme;
- forstyrrelse i fettmetabolismen (fedme og metabolsk syndrom);
- diabetes;
- obstruktiv søvnapnésyndrom.
Hva plager deg?
Diagnostikk polycystisk ovariesyndrom
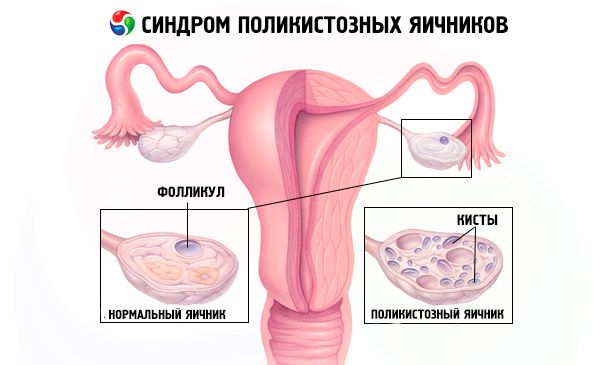
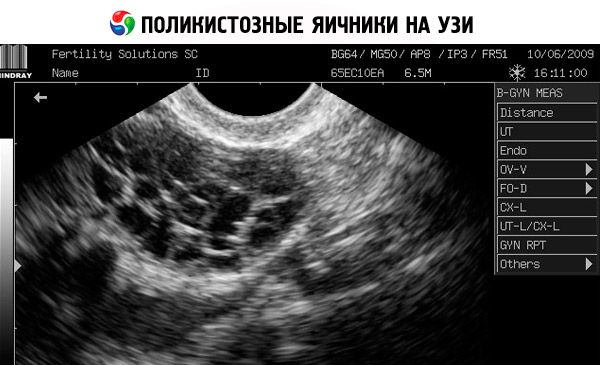
Diagnosen stilles ved å utelukke graviditet (graviditetstest) og undersøke østradiol, FSH, TSH og prolaktin i blodserumet. Diagnosen bekreftes med ultralyd, som avdekker mer enn 10 follikler i eggstokken; folliklene finnes vanligvis i periferien og ligner en perlekjede. Hvis det observeres follikler i eggstokkene og hirsutisme, bør testosteron- og DHEAS-nivåene bestemmes. Patologiske nivåer vurderes som ved amenoré.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Historie og fysisk undersøkelse
Ved nøye innsamling av anamnese identifiseres arvelige faktorer for utvikling av polycystisk ovariesyndrom. Under undersøkelsen beregnes kroppsmasseindeks og midje-hofte-forhold (normalt ≤ 0,8) for å diagnostisere overvekt og fedme.
Polycystisk ovariesyndrom er karakterisert ved polymorfisme av kliniske og laboratorietegn.
Spesielle diagnostiske metoder for polycystisk ovariesyndrom
En hormonundersøkelse er obligatorisk på 3.–5. dag av den menstruasjonslignende reaksjonen: blodnivåene av LH, FSH, prolaktin, testosteron, binyreandrogener - DHEAS, 17-hydroksyprogesteron bestemmes. Polycystisk ovariesyndrom er karakterisert ved en høy LH/FSH-indeks -> 2,5–3 (på grunn av en økning i LH-nivåer) og hyperandrogenisme.
For å avklare kilden til hyperandrogenisme utføres en ACTH-test for differensialdiagnostikk med hyperandrogenisme forårsaket av en mutasjon i genet som koder for 21-hydroksylase-enzymet i binyrene (diagnose av latente og latente former for adrenogenital syndrom). Teknikk: Klokken 9 om morgenen tas blod fra kubitalvenen, deretter administreres 1 mg av legemidlet synacthen-depot intramuskulært, og etter 9 timer tas blodprøven igjen. Konsentrasjonen av kortisol og 17-hydroksyprogesteron bestemmes i begge blodporsjoner, deretter beregnes en koeffisient ved hjelp av en spesiell formel, hvis verdier ikke bør overstige 0,069. I disse tilfellene er testen negativ, og kvinnen (eller mannen) er ikke bærer av 21-hydroksylase-genmutasjonen.
Difenintesten utføres for å oppdage sentrale former for polycystisk ovariesyndrom og muligheten for behandling med nevrotransmitterlegemidler. Testteknikk: den initiale konsentrasjonen av LH og testosteron bestemmes i blodet, deretter tas difenin 1 tablett 3 ganger daglig i 3 dager, hvoretter konsentrasjonen av disse samme hormonene bestemmes i blodet igjen. Testen anses som positiv hvis nivået av LH og testosteron synker.
- Ultralyd av kjønnsorganene avslører forstørrede eggstokker (10 cm3 eller mer), flere follikler opptil 9 mm i diameter, fortykkelse av eggstokkstroma og fortykkelse av kapselen.
- I tillegg, hvis det er mistanke om insulinresistens, utføres en glukosetoleransetest for å bestemme insulin- og glukosenivåer før og etter trening.
- Ved mistanke om binyrebarkgenerasjon av polycystisk ovariesyndrom, anbefales genetisk veiledning og HLA-genotyping.
- Hysterosalpingografi.
- Laparoskopi.
- Evaluering av ektefellens sædcellefruktbarhet.
I november 2015 ga American Association of Clinical Endocrinologists (AACE), American College of Endocrinology (ACE) og Androgen Excess and PCOS Society (AES) ut nye retningslinjer for diagnostisering av PCOS. Disse retningslinjene er:
- Diagnostiske kriterier for PCOS må inkludere ett av følgende tre kriterier: kronisk anovulasjon, klinisk hyperandrogenisme og polycystisk ovariesykdom.
- I tillegg til kliniske funn bør serumnivåer av 17-hydroksyprogesteron og anti-Müllersk hormon måles for å diagnostisere PCOS.
- Fritt testosteronnivå er mer følsomt for å oppdage androgenoverskudd enn totalt testosteronnivå.
Hva trenger å undersøke?
Hvem skal kontakte?
Behandling polycystisk ovariesyndrom
Kvinner med anovulatoriske menstruasjonssykluser (historie med fraværende eller uregelmessig menstruasjon og ingen tegn til progesteronproduksjon), ingen hirsutisme og intet ønske om å bli gravid, får et periodisk progesteron (f.eks. medroksyprogesteron 5 til 10 mg oralt én gang daglig i 10 til 14 dager hver måned i 12 måneder) eller p-piller for å redusere risikoen for endometriehyperplasi og kreft og for å redusere sirkulerende androgennivåer.
Kvinner med polycystisk ovariesyndrom med anovulatoriske sykluser, med hirsutisme og som ikke planlegger graviditet, behandlingen er rettet mot å redusere hirsutisme og regulere serumtestosteron- og DHEAS-nivåer. Kvinner som ønsker å bli gravide gjennomgår infertilitetsbehandling.
Behandling av infertilitet ved polycystisk ovariesyndrom utføres i to trinn:
- Fase 1 - forberedende;
- Fase 2 – stimulering av eggløsning.
Terapi i forberedelsesfasen avhenger av den kliniske og patogenetiske formen for polycystisk ovariesyndrom.
- Ved polycystisk ovariesyndrom og fedme anbefales det å foreskrive medisiner som bidrar til å redusere insulinresistens: det foretrukne legemidlet er metformin, tatt oralt med 500 mg 3 ganger daglig i 3–6 måneder.
- Ved ovarieformen av polycystisk ovariesyndrom og høye LH-nivåer brukes legemidler som bidrar til å redusere følsomheten til hypothalamus-hypofysesystemet for fullstendig undertrykkelse av eggstokkfunksjonen (serumøstradiolnivå < 70 pmol/l):
- buserelinspray, 150 mcg i hvert nesebor 3 ganger daglig fra den 21. eller 2. dagen i menstruasjonssyklusen, kur 1–3 måneder, eller
- buserelin depot intramuskulært 3,75 mg én gang hver 28. dag fra den 21. eller 2. dagen i menstruasjonssyklusen, kur 1–3 måneder, eller
- leuprorelin subkutant 3,75 mg én gang hver 28. dag fra den 21. eller 2. dagen i menstruasjonssyklusen, kur 1–3 måneder, eller
- triptorelin subkutant 3,75 mg én gang hver 28. dag eller 0,1 mg én gang daglig fra den 21. eller 2. dagen i menstruasjonssyklusen, kur 1–3 måneder.
Det spiller i prinsippet ingen rolle fra hvilken dag (21. eller 2.) i menstruasjonssyklusen GnRH-agonister foreskrives, men forskrivning fra den 21. dagen er å foretrekke, siden det i dette tilfellet ikke dannes cyster på eggstokkene. Når det forskrives fra den andre dagen i syklusen, sammenfaller aktiveringsfasen før undertrykkelsesfasen i GnRH-agonistens virkningsmekanisme med follikulærfasen i syklusen og kan forårsake dannelse av cyster på eggstokkene.
Alternative legemidler:
- etinyløstradiol/dienogest oralt 30 mcg/2 mg én gang daglig fra 5. til 25. dag i menstruasjonssyklusen, kur 3–6 måneder eller
- etinyløstradiol/cyproteronacetat oralt 35 mcg/2 mg én gang daglig fra 5. til 25. dag i menstruasjonssyklusen, kur 3–6 måneder.
- I den binyreformen av polycystisk ovariesyndrom er administrering av glukokortikoidlegemidler indisert:
- deksametason oralt 0,25–1 mg én gang daglig, kur 3–6 måneder, eller
- metylprednisolon oralt 2–8 mg én gang daglig, kur 3–6 måneder, eller
- prednisolon oralt 2,5–10 mg én gang daglig, kur 3–6 måneder.
- For den sentrale formen av polycystisk ovariesyndrom brukes antikonvulsiva:
- difenin 1 tablett oralt 1-2 ganger daglig;
- karbamazepin oralt 100 mg 2 ganger daglig, kur 3–6 måneder.
I andre trinn utføres eggløsningsstimulering.
Valg av legemidler og deres administreringsskjemaer bestemmes under hensyntagen til kliniske og laboratoriedata. Under eggløsningsinduksjon utføres nøye ultralyd og hormonell overvåking av den stimulerte syklusen.
Det er uakseptabelt å indusere eggløsning med noen medisiner uten ultralydmonitorering. Det er upassende å starte eggløsningsinduksjon ved cystiske formasjoner i eggstokkene med en diameter på > 15 mm og en endometrietykkelse på > 5 mm.
Eggløsningsinduksjon med klomifen er indisert hos unge kvinner med kort sykdomshistorie og tilstrekkelige østrogennivåer (serumøstradiol < 150 pmol/l) og lave LH-nivåer (> 15 IE/l).
Klomifen foreskrives oralt 100 mg én gang daglig fra 5. til 9. dag i menstruasjonssyklusen til samme tid på dagen.
En kontrollultralyd utføres på syklusens 10. dag, hvor diameteren til den dominerende follikkelen og tykkelsen på endometriet vurderes. Undersøkelser utføres annenhver dag, i periovulatorisk periode - daglig. Det er ikke syklusdagen som betyr noe, men størrelsen på den ledende follikkelen: hvis diameteren er mer enn 16 mm, er det nødvendig å utføre en ultralyd daglig til den når en størrelse på 20 mm.
Alternative behandlingsregimer (med uttalt antiøstrogen effekt):
Skjema 1:
- klomifen oralt 100 mg 1 gang daglig fra 5. til 9. dag i menstruasjonssyklusen på samme tid av dagen +
- etinyløstradiol (EE) oralt 50 mcg 2 ganger daglig fra den 10. til den 15. dagen i menstruasjonssyklusen eller
- østradiol oralt 2 mg 2 ganger daglig fra den 10. til den 15. dagen i menstruasjonssyklusen.
Skjema 2:
- klomifen oralt 100 mg 1 gang daglig fra 3. til 7. dag i menstruasjonssyklusen på samme tid av dagen +
- menotropiner intramuskulært 75–150 IE én gang daglig til samme tid fra 7.–8. dag i menstruasjonssyklusen eller
- follitropin alfa intramuskulært 75–150 IE én gang daglig til samme tid, fra 7.–8. dag i menstruasjonssyklusen.
Eggløsningsinduksjon med klomifensitrat er ikke indisert i følgende situasjoner:
- ved hypoøstrogenisme (serumøstradiolnivå < 150 pmol/l);
- etter forbehandling med GnRH-agonister (som et resultat av redusert følsomhet i hypothalamus-hypofyse-ovariesystemet, utvikles hypoøstrogenisme);
- hos kvinner i høy reproduktiv alder, med lang sykdomshistorie og høye LH-nivåer i serum (> 15 IE/L). Det er upassende å øke klomifendosen til 150 mg/dag under gjentatte stimuleringskurer, da den negative perifere antiøstrogene effekten øker.
Det anbefales ikke å gjennomføre mer enn 3 påfølgende kurer med klomifenstimulering. Hvis behandlingen er ineffektiv, bør gonadotropiner brukes.
Stimulering av eggløsning med gonadotropiner er indisert ved fravær av tilstrekkelig follikulogenese etter stimulering med klomifen, ved en uttalt perifer antiøstrogen effekt og utilstrekkelig østrogenmetning. Det kan utføres både hos unge pasienter og i sen reproduktiv alder.
Valgfrie legemidler:
- menotropiner intramuskulært 150–225 IE én gang daglig fra 3.–5. dag i menstruasjonssyklusen samtidig, kur 7–15 dager eller
- urofollitropin intramuskulært 150–225 IE én gang daglig fra 3.–5. dag i menstruasjonssyklusen samtidig, kur 7–15 dager.
Alternative legemidler (ved høy risiko for å utvikle ovarielt hyperstimuleringssyndrom):
- follitropin alfa intramuskulært 100–150 IE én gang daglig fra 3.–5. dag i menstruasjonssyklusen, samtidig, kur 7–15 dager. Induksjon av eggløsning med gonadotropiner ved bruk av GnRH-analoger er indisert ved polycystisk ovariesyndrom med høye nivåer av LH i blodserum (> 15 IE/L).
Valgfrie legemidler:
- buserelin i form av en spray på 150 mcg i hvert nesebor 3 ganger daglig fra den 21. dagen i menstruasjonssyklusen eller
- buserelin depot intramuskulært 3,75 mg én gang på den 21. dagen i menstruasjonssyklusen;
- leuprorelin subkutant 3,75 mg én gang på den 21. dagen i menstruasjonssyklusen;
- triptorelin subkutant 3,75 mg én gang på den 21. dagen i menstruasjonssyklusen eller 0,1 mg én gang daglig fra den 21. dagen i menstruasjonssyklusen +
- menotropiner intramuskulært 225–300 IE én gang daglig fra 2.–3. dag i den påfølgende menstruasjonssyklusen samtidig.
Alternative legemidler (ved høy risiko for å utvikle ovarielt hyperstimuleringssyndrom):
- menotropiner intramuskulært 150–225 IE én gang daglig fra 2.–3. dag i menstruasjonssyklusen samtidig eller
- follitropin alfa intramuskulært 150–225 IE én gang daglig fra 2.–3. dag i menstruasjonssyklusen samtidig +
- ganirelix subkutant 0,25 mg én gang daglig, fra 5.–7. dag med gonadotropinbruk (når den dominerende follikkelen når en størrelse på 13–14 mm);
- cetrorelix subkutant 0,25 mg én gang daglig, fra 5.–7. dag med gonadotropinbruk (når den dominerende follikkelen når en størrelse på 13–14 mm).
Induksjon av eggløsning hos pasienter i sen reproduktiv alder (med svak ovariell respons på gonadotrope legemidler).
Valgfrie legemidler:
- menotropiner intramuskulært 225 IE én gang daglig fra 3. til 5. dag i menstruasjonssyklusen samtidig +
- triptorelin subkutant 0,1 mg én gang daglig fra den andre dagen i menstruasjonssyklusen.
Alternative legemidler:
- triptorelin subkutant 0,1 mg én gang daglig fra den andre dagen i menstruasjonssyklusen +
- follitropin alfa intramuskulært 200–225 IE én gang daglig fra 3. til 5. dag i menstruasjonssyklusen samtidig.
I alle ordninger som bruker gonadotropiner, vurderes dosen av sistnevnte tilstrekkelig ut fra dynamikken i follikkelveksten (normalt 2 mm/dag). Ved langsom follikkelvekst økes dosen med 75 IE, ved for rask vekst reduseres den med 75 IE.
I alle skjemaer, dersom det er en moden follikkel som måler 18–20 mm og endometrietykkelsen er minst 8 mm, stoppes behandlingen og humant koriongonadotropin administreres intramuskulært i en enkeltdose på 10 000 IE.
Etter at eggløsningen er bekreftet, støttes lutealfasen av syklusen.
Valgfrie legemidler:
- dydrogesteron oralt 10 mg 1–3 ganger daglig, kur 10–12 dager eller
- Progesteron oralt 100 mg 2–3 ganger daglig, eller vaginalt 100 mg 2–3 ganger daglig, eller intramuskulært 250 mg 1 gang daglig, kur 10–12 dager. Alternativt legemiddel (ved fravær av symptomer på ovariell hyperstimulering):
- humant koriongonadotropin intramuskulært 1500–2500 IE én gang daglig på dag 3,5 og 7 av lutealfasen.
Andre medisiner som brukes i behandling av PCOS:
- Antiandrogener (f.eks. spironolakton, leuprolid, finasterid).
- Hypoglykemiske legemidler (f.eks. metformin, insulin).
- Selektive østrogenreseptormodulatorer (f.eks. klomifensitrat).
- Aknemedisiner (f.eks. benzoylperoksid, tretinoinkrem (0,02–0,1 %)/gel (0,01–0,1 %)/løsning (0,05 %), adapalenkrem (0,1 %)/gel (0,1 %, 0,3 %)/løsning (0,1 %), erytromycin 2 %, clindamycin 1 %, natriumsulfetamid 10 %).
Bivirkninger av behandlingen
Ved bruk av klomifen utvikler de fleste pasienter en perifer antiøstrogen effekt, som består i en forsinket endometrievekst bak follikkelveksten og en reduksjon i mengden cervical mucus. Ved bruk av gonadotropiner, spesielt humant menopausalt gonadotropin (menotropiner), kan ovarielt hyperstimuleringssyndrom (OHSS) utvikles. Ved bruk av rekombinant FSH (follitropin alfa) er risikoen for ovarielt hyperstimuleringssyndrom lavere. Ved bruk av behandlingsregimer som inkluderer GnRH-agonister (triptorelin, buserelin, leuprorelin) øker risikoen for ovarielt hyperstimuleringssyndrom, og bruk av GnRH-agonister kan forårsake symptomer på østrogenmangel - hetetokter, tørr hud og slimhinner.
Prognose
Effektiviteten av infertilitetsbehandling ved polycystisk ovariesyndrom avhenger av de kliniske og hormonelle egenskapene til sykdomsforløpet, kvinnens alder, tilstrekkeligheten av forberedende behandling og riktig valg av eggløsningsinduksjonsregime.
Hos 30 % av unge kvinner med kort sykdomshistorie kan graviditet oppnås etter forberedende behandling uten eggløsningsinduksjon.
Effektiviteten av eggløsningsstimulering med klomifen overstiger ikke 30 % per kvinne; 40 % av pasienter med polycystisk ovariesyndrom er klomifenresistente.
Bruk av menotropiner og urofollitropin muliggjør graviditet hos 45–50 % av kvinnene, men disse legemidlene øker risikoen for å utvikle ovarielt hyperstimuleringssyndrom.
De mest effektive er ordningene som bruker GnRH-agonister, som gjør det mulig å unngå "parasittiske" LH-topper: opptil 60 % av svangerskapene per kvinne. Ved bruk av disse legemidlene er det imidlertid høyest risiko for komplikasjoner - alvorlige former for ovarielt hyperstimuleringssyndrom, flerlingegraviditet. Bruk av GnRH-antagonister er ikke mindre effektiv, men er ikke forbundet med høy risiko for ovarielt hyperstimuleringssyndrom.
 [ 34 ]
[ 34 ]

