Medisinsk ekspert av artikkelen
Nye publikasjoner
Kreft i livmorkroppen
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Ondartede svulster i livmoren inkluderer: kreft, sarkom, mesodermale svulster og koriokarinom. Kreft i livmoren betyr kreft i endometriet (livmorslimhinnen). Livmorkreft er en hormonavhengig svulst, dvs. den er forårsaket av endokrine-metabolske forstyrrelser, og er ofte kombinert med livmormyom, endometrioid sykdom og hyperplasi av eggstokkvev.
Epidemiologi
Livmorkreft er en utbredt ondartet svulst. Den er nummer to i gruppen onkologiske sykdommer hos kvinner. Det er den fjerde vanligste krefttypen, etter bryst-, lunge- og tykktarmskreft. Livmorkreft forekommer hovedsakelig hos pasienter etter overgangsalderen med blødninger; det oppdages i 10 % av tilfellene i denne perioden av livet. Diagnostiske feil hos kvinner i denne alderen skyldes feil vurdering av blodig utflod, noe som ofte forklares med klimakterial dysfunksjon.
Fører til livmorkreft
En spesiell plass i utviklingen av livmorkreft inntar bakgrunnstilstander (kjertelhyperplasi, endometriepolypper) og precancerøse tilstander (atypisk hyperplasi og adenomatose) i livmorslimhinnen.
 [ 9 ]
[ 9 ]
Risikofaktorer
Risikogruppen omfatter kvinner som har høy sannsynlighet for å utvikle en ondartet svulst i nærvær av visse sykdommer og tilstander (risikofaktorer). Risikogruppen for å utvikle livmorkreft kan omfatte:
- Kvinner i perioden med etablert overgangsalder med blodig utflod fra kjønnsorganene.
- Kvinner med fortsatt menstruasjonsfunksjon etter 50 år, spesielt med livmorfibroider.
- Kvinner i alle aldre som lider av hyperplastiske prosesser i endometriet (tilbakevendende polypose, adenomatose, kjertelcystisk hyperplasi av endometriet).
- Kvinner med nedsatt fett- og karbohydratmetabolisme (fedme, diabetes) og hypertensjon.
- Kvinner med ulike hormonelle forstyrrelser som forårsaker anovulasjon og hyperøstrogenisme (Stein-Leventhal syndrom, nevroendokrine sykdommer etter fødsel, myom, adenomyose, endokrin infertilitet).
Andre faktorer som bidrar til utviklingen av livmorkreft:
- Østrogen erstatningsterapi.
- Polycystisk ovariesyndrom.
- Ingen fødselshistorie.
- Tidlig menstruasjon, sen overgangsalder.
- Alkoholmisbruk.
Symptomer livmorkreft
- Leukoré. Er det tidligste tegnet på livmorkreft. Leukoré er tynn og vannaktig. Blod slutter seg ofte til denne utfloden, spesielt etter fysisk anstrengelse.
- Kløe i de ytre kjønnsorganene. Kan forekomme hos pasienter med livmorkreft på grunn av irritasjon fra utflod fra skjeden.
- Blødning er et sent symptom som oppstår som følge av svulstforfall og kan manifestere seg som utflod i form av kjøttlignende «klatter», flekker eller rent blod.
- Smerte - kramper i naturen, som utstråler til underekstremitetene, oppstår når utflod fra livmoren er forsinket. Dødelig smerte, verkende i naturen, spesielt om natten, indikerer spredning av prosessen utover livmoren og forklares med kompresjon av nerveplexusene i det lille bekkenet av svulstinfiltrat.
- Dysfunksjon i tilstøtende organer på grunn av svulstvekst i blæren eller endetarmen.
- Disse pasientene kjennetegnes av fedme (sjelden vekttap), diabetes og hypertensjon.
Hvor gjør det vondt?
Hva plager deg?
Stages
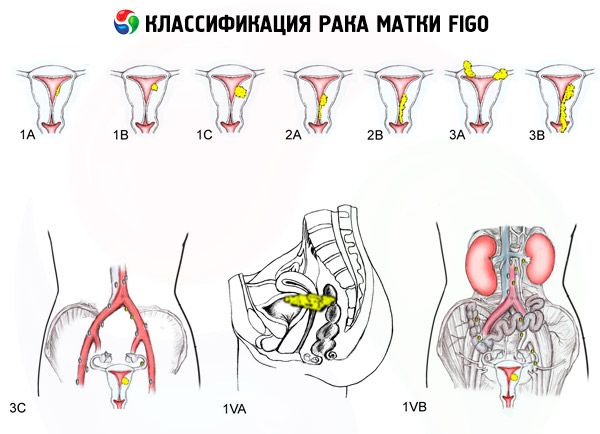
For tiden brukes flere klassifiseringer av livmorkreft i klinisk praksis: 1985-klassifiseringen, den internasjonale FIGO-klassifiseringen og TNM.
 [ 18 ]
[ 18 ]
FIGO-klassifisering av livmorkreft etter stadier
Omfanget av lesjonen
- 0 - Pre-endometriumkarsinom (atypisk kjertelhyperplasi av endometriet)
- 1 - Svulsten er begrenset til livmorkroppen, regionale metastaser oppdages ikke
- 1a - Tumoren er begrenset til endometriet
- 1b - Invasjon i myometriet opptil 1 cm
- 2 - Svulsten påvirker livmorens kropp og livmorhals, regionale metastaser er ikke bestemt
- 3 - Svulsten strekker seg utover livmoren, men ikke utover bekkenet
- 3a - Svulsten infiltrerer livmorens serøse organer og/eller det er metastaser i livmorvedhengene og/eller i bekkenets regionale lymfeknuter.
- 3b - Svulsten infiltrerer bekkenvevet og/eller det er metastaser til skjeden
- 4 - Svulsten strekker seg utover bekkenet og/eller det er invasjon av blæren og/eller endetarmen
- 4a - Tumor invaderer blære og/eller endetarm
- 4b - Tumor av en hvilken som helst grad av lokal og regional spredning med påviselige fjernmetastaser
Internasjonal klassifisering av livmorkreft i henhold til TNM-systemet
- T0 - Primærsvulst er ikke oppdaget
- Tis - Preinvasivt karsinom
- T1 - Tumoren er begrenset til livmorkroppen
- T1a - Livmorhulen er ikke mer enn 8 cm lang
- T1b - Livmorhulen er mer enn 8 cm lang
- T2 - Svulsten har spredt seg til livmorhalsen, men ikke utover livmoren
- T3 - Svulsten har spredt seg utenfor livmoren, men forblir i bekkenet
- T4 - Svulsten strekker seg inn i slimhinnen i blæren, endetarmen og/eller strekker seg utover bekkenet
N - regionale lymfeknuter
- Nx - Utilstrekkelige data for å vurdere statusen til regionale lymfeknuter
- N0 - Ingen tegn til metastase til regionale lymfeknuter
- N1 - Metastaser i regionale lymfeknuter
M - fjerne metastaser
- Mx - Utilstrekkelige data for å bestemme fjernmetastaser
- M0 - Ingen tegn på metastaser
- M1 - Det er fjerne metastaser
G - histologisk differensiering
- G1 - Høy grad av differensiering
- G2 - Gjennomsnittlig differensieringsgrad
- G3-4 - Lav grad av differensiering
Skjemaer
Det finnes begrensede og diffuse former for livmorkreft. I den begrensede formen vokser svulsten som en polypp, tydelig avgrenset fra den upåvirkede slimhinnen i livmoren; i den diffuse formen sprer kreftinfiltrasjonen seg til hele endometriet. Svulsten opptrer oftest i området rundt fundus og tubalvinkler i livmoren. Omtrent 80 % av pasientene har adenokarsinom med varierende grad av differensiering, hos 8–12 % har det adenoakantom (adenokarsinom med benign plateepiteldifferensiering), som har en gunstig prognose.
Mindre vanlige svulster med dårligere prognose inkluderer kjertelcellekarsinom, der plateepitelkomponenten ligner på plateepitelkarsinom, men prognosen er dårligere på grunn av tilstedeværelsen av en udifferensiert kjertelkomponent.
Plateepitelkarsinom har, i likhet med klarcellekarsinom, mye til felles med lignende svulster i livmorhalsen, forekommer hos eldre kvinner og er preget av et aggressivt forløp.
Udifferensiert kreft er vanligere hos kvinner over 60 år og forekommer mot bakgrunn av endometrieatrofi. Den har også en ugunstig prognose.
En av de sjeldne morfologiske variantene av livmorkreft er serøs-papillær kreft. Morfologisk har den mye til felles med serøs eggstokkreft, den er preget av et ekstremt aggressivt forløp og et høyt potensial for metastase.
Diagnostikk livmorkreft
Gynekologisk undersøkelse. Under undersøkelse ved hjelp av speil avklares tilstanden til livmorhalsen og utfloden fra livmorhalskanalen - utfloden tas til cytologisk undersøkelse. Under vaginal (rektovaginal) undersøkelse rettes oppmerksomhet mot livmorens størrelse, tilstanden til vedhengene og parauterint vev.
Aspirasjonsbiopsi (cytologi av aspirat fra livmorhulen) og undersøkelse av aspirasjonsvæske fra livmorhulen og livmorhalskanalen. Sistnevnte utføres i postmenopausal alder hvis det ikke er mulighet for aspirasjonsbiopsi og diagnostisk utskrapning.
Cytologisk undersøkelse av vaginale utstryk tatt fra bakre fornix. Denne metoden gir et positivt resultat i 42 % av tilfellene.
Til tross for den lille prosentandelen positive resultater, kan metoden brukes mye i polikliniske settinger, eliminerer traumer og stimulerer ikke svulstprosessen.
Separat diagnostisk curettage av livmorhulen og livmorhalskanalen, under hysteroskopikontroll. Det anbefales å ta skrap fra områder der precancerøse prosesser oftest forekommer: området rundt det ytre og indre os, samt tubalvinklene.
Hysteroskopi. Metoden bidrar til å identifisere kreftprosessen på steder som er vanskelige å få tilgang til for utskrapning, og gjør det mulig å identifisere lokalisering og utbredelse av svulstprosessen, noe som er viktig for valg av behandlingsmetode og for påfølgende overvåking av effektiviteten av strålebehandlingen.
Tumormarkører. For å bestemme den proliferative aktiviteten til endometriekarsinomceller er det mulig å bestemme monoklonale antistoffer Ki-S2, Ki-S4, KJ-S5.
For å oppdage fjerne metastaser anbefales det å utføre røntgen av brystet, ultralyd og computertomografi av bukorganene og retroperitoneale lymfeknuter.
Ultralydundersøkelse. Nøyaktigheten til ultralyddiagnostikk er omtrent 70 %. I noen tilfeller er kreftknuten praktisk talt umulig å skille fra livmormuskelen når det gjelder akustiske egenskaper.
Computertomografi (CT). Utføres for å utelukke metastaser i livmorvedhengene og primære multiple eggstokktumorer.
Magnetisk resonansavbildning (MR). MR ved livmorkreft gjør det mulig å bestemme den nøyaktige lokaliseringen av prosessen, skille mellom stadium I og II og III og IV, samt bestemme dybden av invasjonen i myometriet og skille stadium I av sykdommen fra resten. MR er en mer informativ metode for å bestemme forekomsten av prosessen utenfor livmoren.
Hva trenger å undersøke?
Hvem skal kontakte?
Behandling livmorkreft
Når man velger en behandlingsmetode for pasienter med livmorkreft, må man ta hensyn til tre hovedfaktorer:
- alder, pasientens generelle tilstand, alvorlighetsgraden av metabolske og endokrine forstyrrelser;
- den histologiske strukturen til svulsten, graden av differensiering, størrelse, lokalisering i livmorhulen og forekomsten av svulstprosessen;
- institusjonen der behandlingen skal utføres (ikke bare legens onkologiske utdanning og kirurgiske ferdigheter er viktige, men også institusjonens utstyr).
Bare ved å ta hensyn til faktorene ovenfor kan prosessen iscenesettes riktig og behandles tilstrekkelig.
Omtrent 90 % av pasienter med livmorkreft gjennomgår kirurgisk behandling. Vanligvis utføres fjerning av livmoren med vedheng. Etter åpning av bukhulen utføres revisjon av bekkenorganene og bukhulen, samt retroperitoneale lymfeknuter. I tillegg tas det prøver fra Douglas-rommet for cytologisk undersøkelse.
Kirurgisk behandling av livmorkreft
Omfanget av kirurgisk behandling bestemmes av prosessens stadium.
Stadium 1a: Hvis bare endometriet er påvirket, uavhengig av svulstens histologiske struktur og graden av differensiering, utføres en enkel fjerning av livmoren med vedheng uten ytterligere behandling. Med fremveksten av endoskopiske kirurgiske metoder har ablasjon (diatermokoagulasjon) av endometriet blitt mulig på dette stadiet av sykdommen.
Stadium 1b: ved overfladisk invasjon, lokalisering av en liten svulst, høy grad av differensiering i den øvre bakre delen av livmoren, utføres en enkel ekstirpasjon av livmoren med vedheng.
Ved invasjon opptil 1/2 av myometriet, G2- og G3-differensieringsgrader, store tumorstørrelser og lokalisering i nedre deler av livmoren, er fjerning av livmoren med vedheng og lymfadenektomi indisert. Ved fravær av metastaser i lymfeknutene i det lille bekkenet, utføres endovaginal intrakavitær bestråling etter operasjonen. Hvis lymfadenektomi ikke er mulig etter operasjonen, bør ekstern bestråling av det lille bekkenet utføres med en total fokal dose på 45–50 Gy.
Ved stadium 1b-2a G2-G3; 2b G1 utføres fjerning av livmoren med vedheng og lymfadenektomi. Ved fravær av metastaser i lymfeknuter og ondartede celler i peritonealvæsken, ved grunn invasjon, bør endovaginal intrakavitær bestråling utføres etter operasjonen. Ved dyp invasjon og lav grad av tumordifferensiering utføres strålebehandling.
Trinn 3: Det optimale operasjonsvolumet bør vurderes som fjerning av livmoren med vedheng med lymfadenektomi. Hvis det oppdages metastaser i eggstokkene, er det nødvendig å resektere det større omentum. Deretter utføres ekstern bestråling av det lille bekkenet. Hvis det oppdages metastaser i de para-aorta lymfeknutene, anbefales det å fjerne dem. I tilfeller der det ikke er mulig å fjerne metastatisk endrede lymfeknuter, er det nødvendig å utføre ekstern bestråling av dette området. I stadium IV utføres behandlingen i henhold til en individuell plan, med bruk av kirurgisk behandling, strålebehandling og kjemohormonell behandling om mulig.
Cellegiftbehandling
Denne typen behandling utføres hovedsakelig ved en utbredt prosess, autonome svulster (hormonelt uavhengige), samt når det oppdages et tilbakefall av sykdommen og metastaser.
For tiden er cellegiftbehandling for livmorkreft fortsatt palliativ, siden selv med tilstrekkelig effektivitet av noen legemidler, er virkningsvarigheten vanligvis kort - opptil 8-9 måneder.
Kombinasjoner av legemidler som førstegenerasjons (cisplatin) eller andregenerasjons (karboplatin) platinaderivater, adriamycin, cyklofosfamid, metotreksat, fluorouracil, fosfamid, etc. brukes.
Blant de mest effektive legemidlene, som gir en fullstendig og delvis effekt i mer enn 20 % av tilfellene, er doksorubicin (adriamycin, rastocin, etc.), farmarubicin, platinmedisiner av første og andre generasjon (platidiam, cisplatin, platimitt, platinol, karboplatin).
Den største effekten – opptil 60 % – oppnås ved en kombinasjon av adriamycin (50 mg/m² ) og cisplatin (50–60 mg/m² ).
Ved utbredt livmorkreft, tilbakefall og metastaser, både ved monokjemoterapi og i kombinasjon med andre legemidler, kan taxol brukes. Ved monoterapi brukes taxol i en dose på 175 mg/m² som en 3-timers infusjon hver 3. uke. Med en kombinasjon av taxol (175 mg/m² ), cisplatin (50 mg/m² ) og epirubicin (70 mg/m² ) øker effekten av behandlingen betydelig.
Hormonbehandling
Hvis svulsten har spredt seg utenfor livmoren innen operasjonstidspunktet, løser ikke lokal regional kirurgi eller strålebehandling hovedproblemet med behandlingen. Det er nødvendig å bruke cellegift- og hormonbehandling.
Til hormonbehandling brukes oftest progestogener: 17-OPC, depo-provera, provera, farlugal, depostat, megace i kombinasjon med eller uten tamoksifen.
Ved metastatisk prosess, og ved ineffektivitet av progestinbehandling, anbefales det å foreskrive Zoladec.
Enhver organbevarende behandling kan kun utføres i en spesialisert institusjon med betingelser for grundig diagnostikk både før og under behandlingen. Det er nødvendig å ha ikke bare diagnostisk utstyr, men også høyt kvalifisert personell, inkludert morfologer. Alt dette er nødvendig for rettidig oppdagelse av behandlingsineffektivitet og påfølgende kirurgi. I tillegg er konstant dynamisk overvåking nødvendig. Muligheter for organbevarende hormonbehandling av minimal endometriekreft hos unge kvinner som bruker progestogener: 17-OPK eller depo-provera i kombinasjon med tamoksifen. Ved moderat grad av differensiering brukes en kombinasjon av hormonbehandling og cellegiftbehandling (cyklofosfamid, adriamycin, fluorouracil eller cyklofosfamid, metotreksat, fluorouracil).
Hormonbehandling anbefales å foreskrive til pasienter med høy eller moderat grad av tumordifferensiering. Ved høy grad av tumordifferensiering, overfladisk tumorinvasjon i myometriet, tumorlokalisering i fundus eller øvre 2/3 av livmoren. Pasienter under 50 år, ingen metastaser - hormonbehandling administreres i 2-3 måneder. Hvis det ikke er noen effekt, er det nødvendig å bytte til cellegift.
Mer informasjon om behandlingen
Forebygging
Forebygging av livmorkreft består i å identifisere høyrisikogrupper. Disse gruppene av mennesker bør gjennomgå regelmessige gynekologiske undersøkelser med cytologisk kontroll av endometriet. Hvis en kvinne får diagnosen precancerøse sykdommer og konservativ behandling er ineffektiv, bør hun gjennomgå kirurgisk behandling.

