Medisinsk ekspert av artikkelen
Nye publikasjoner
Meningiom i hjernen
Sist anmeldt: 29.06.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
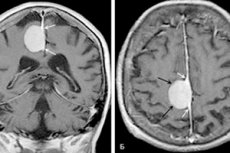
En veldefinert, hesteskoformet eller sfærisk svulst som utvikler seg ved bunnen av dura mater er et meningiom i hjernen. Neoplasmen ligner en særegen knute, som ofte smelter sammen med duraskjeden. Den kan være både godartet og ondartet, med lokalisering i en hvilken som helst del av hjernen. Den finnes oftest i hjernehalvdelene.
Behandling av patologien er kompleks og kombinert: den inkluderer en kombinasjon av strålebehandling, stereotaktisk strålebehandling (kirurgi) og kirurgisk reseksjon. [ 1 ]
Epidemiologi
I nesten ni av ti tilfeller er hjernehinnehinnebetennelse godartet, men mange eksperter klassifiserer det som en relativt ondartet formasjon på grunn av dets ugunstige forløp og utbredte tegn på kompresjon av hjernestrukturer.
Virkelig ondartet meningiom er mindre vanlig, men kjennetegnes av et aggressivt forløp og økt sannsynlighet for tilbakefall selv etter kirurgisk reseksjon.
Vanligvis påvirker meningiom i hjernen:
- De store hjernehalvdelene;
- En stor occipital åpning;
- Temporalbenets pyramide;
- Vingene til kileskriftbenet;
- Det tentoriale hakket;
- Parasagittal sinus;
- Den pontocerebellare vinkelen.
I de aller fleste tilfeller har meningiomer en kapsel. Cyster dannes som regel ikke. Den gjennomsnittlige diameterstørrelsen på neoplasmen varierer fra et par millimeter til 150 millimeter eller mer.
Når svulsten vokser mot hjernestrukturene, øker trykket på hjernesubstansen ganske raskt. Når det patologiske fokuset vokser mot kraniebeina, vokser det inn i skallen med ytterligere fortykkelse og forvrengning av beinstrukturene. Noen ganger vokser neoplasmen samtidig i alle retninger.
Totalt sett utgjør meningiomer omtrent 20 % av alle tilfeller av svulster i hodet. Forekomsten av spesifikt meningiom i hjernen er anslått til å være omtrent 3 tilfeller per hundre tusen innbyggere. Risikoen for å utvikle patologi øker over tid: sykdommens topp inntreffer mellom 40 og 70 år, hos kvinner litt oftere enn hos menn. I barndommen forekommer det bare i 1 % av alle pediatriske svulster i sentralnervesystemet.
I de fleste tilfeller forekommer meningiomer i hjernen enkeltvis. Multippel utvikling forekommer hos omtrent 10 % av pasientene. [ 2 ]
Fører til hjernehinneblødning
I mange tilfeller tilskriver eksperter utviklingen av hjernehinnehinnekreft til en genetisk defekt i kromosom 22. Denne defekten er spesielt vanlig hos pasienter med nevrofibromatose type II, en autosomal dominant arvelig sykdom.
Det er også en bekreftet korrelasjon mellom tumorigenese og aktive hormonelle endringer hos kvinner. Brå endringer i hormonbakgrunnen forekommer under graviditet, med utbruddet av overgangsalderen, med kreft i brystkjertlene, etc. Det er bemerket at hos kvinnelige pasienter som får diagnosen meningiomer, akselererer veksten med utbruddet av graviditeten.
Blant andre provoserende faktorer fremhever forskere:
- Hodetraume (traumatisk hjerneskade);
- Eksponering for stråling (ioniserende stråling, røntgenstråler);
- Eksponering for giftige stoffer (rus).
Det finnes ingen enkeltstående årsak til utviklingen av svulstprosessen. Spesialister hælder til teorien om multifaktoriell forekomst av patologi. [ 3 ]
Risikofaktorer
Eksperter har identifisert flere faktorer som kan øke risikoen for hjernehinnehindekreft.
- Arvelig predisposisjon. Det er vitenskapelig bevist at en defekt i kromosom 22 er involvert i mulig utvikling av svulster. Et slikt brudd forekommer hos personer med genet for nevrofibromatose, noe som forårsaker høy sannsynlighet for meningiomer hos personer som lider av denne arvelige patologien. Gendefekten blir en faktor i utviklingen av meningiomer hos annenhver pasient.
- Alderspredisposisjon. Meningeom i hjernen diagnostiseres hos 3 % av eldre pasienter (over 50–60 år). Sykdommen er praktisk talt uvanlig hos barn.
- Kvinnelig kjønn. Hormonelle endringer – spesielt de som oppstår under graviditet eller mot bakgrunn av brystkreftbehandling – kan påvirke utviklingen av svulstprosessen i hjernen.
- Eksterne negative påvirkninger – som hodeskader, strålingseffekter, ruspåvirkning.
Patogenesen
Meningeom er en svulst (for det meste godartet) som stammer fra araknoendotelvevet i dura mater. Det patologiske fokuset dannes oftere på hjerneoverflaten, men finnes noen ganger i andre områder av hjernen. I mange tilfeller er det latent og kan være et tilfeldig funn under CT eller MR.
Under påvirkning av provoserende faktorer begynner hjernens meningiom å vokse kraftig. En enkelt nodulær formasjon dannes, som gradvis forstørres og presser på de omkringliggende strukturene og fortrenger dem. Multisentrisk utvikling av neoplasma fra flere foci er ikke utelukket.
I følge makroskopiske kjennetegn har menigiom en avrundet konfigurasjon, noen ganger hesteskoformet. Den patologiske nodulen er hovedsakelig sammenvokst med duraskjeden, tett, og i mange tilfeller er det en kapsel. Størrelsen på formasjonen varierer - fra et par millimeter til 1,5 eller flere desimeter. Fargeskyggen på fokalseksjonen er fra gråaktig til gråaktig-gulaktig. Cystiske inneslutninger er vanligvis fraværende.
Meningeom i hjernen er oftere godartet og vokser sakte. Men selv i dette tilfellet kan ikke nidus alltid fjernes kvalitativt. Det er ikke utelukket at det kan forekomme tilbakefall og malignitet i svulsten: i en slik situasjon akselererer noden veksten og spirer inn i omkringliggende vev, inkludert hjerne- og beinstrukturer. På bakgrunn av malignitet sprer metastaser seg i hele kroppen.
Symptomer hjernehinneblødning
Meningeom av liten størrelse eksisterer lenge uten noen åpenbare manifestasjoner. Legene bemerker imidlertid at selv når symptomer oppstår, er det nesten umulig å diagnostisere svulstprosessen basert kun på pasientens klager: det kliniske bildet av patologien er uspesifikt. Blant de vanligste manifestasjonene: langvarige smerter i hodet, generell svakhet, lammelse, synshemming, taleforstyrrelser.
Spesifisiteten til symptomene avhenger av plasseringen av svulstfokuset.
- Frontallappens meningiom er preget av tilbakevendende epileptiske anfall, smerter i hodet, svakhet i armer og ben, talevansker og begrenset synsfelt.
- Frontallappens meningiom er preget av hyppige epileptiske anfall, svakhet i armer og ben, smerter i hodet, psyko-emosjonelle lidelser, forverring av intellektuelle evner, alvorlig apati, emosjonell ustabilitet, tremor, sløv affekt.
- Meningeom i kileskriftkammen manifesterer seg med øyebule, synshemming, okulomotorisk lammelse, epileptiske anfall, hukommelsessvekkelse, psyko-emosjonelle forstyrrelser og hodesmerter.
- Cerebellært meningiom presenterer seg ofte med uregelmessige og ukoordinerte bevegelser, økt intrakranielt trykk, stemme- og svelgeforstyrrelser.
- Når meningiom er lokalisert i pontocerebellarvinkelen, observeres hørselstap, svekkelse av ansiktsmuskulaturen, svimmelhet, motorisk ukoordinasjon og diskoordinasjon, økt intrakranielt trykk, vokale og svelgeforstyrrelser.
- Når den tyrkiske salen og luktestrengen er påvirket, oppdages ofte anosmi, psyko-emosjonelle forstyrrelser, hukommelses- og synsforstyrrelser, euforiske tilstander, nedsatt konsentrasjon og urininkontinens.
Første tegn
På bakgrunn av den overveiende langsomme veksten av neoplasmen, oppdages ikke de første symptomene umiddelbart, men først når de omkringliggende strukturene komprimeres direkte av tumorfokus eller hevelse. De første symptomene er uspesifikke. De kan være:
- Hodesmerter (kjedelige, konstante, trykkende);
- Psyko-emosjonell ustabilitet, plutselige humørsvingninger;
- Atferdsforstyrrelser;
- Vestibulære forstyrrelser, svimmelhet;
- Plutselig forverring av syn, hørsel;
- Hyppig kvalme, uavhengig av matinntak.
Etter en stund utvides det kliniske bildet. Det finnes:
- Parese og lammelse (ensidig);
- Taledysfunksjon (vansker med taleproduksjon, stamming, etc.);
- Anfall;
- Psykisk svekkelse;
- Hukommelsessvekkelse;
- Koordinasjons- og orienteringsforstyrrelser.
Stages
Avhengig av det histologiske bildet kan meningiom i hjernen ha flere stadier eller grader av malignitet:
- Grad I omfatter godartede, gradvis utviklende svulster som ikke vokser inn i nærliggende vev. Slike meningiomer kjennetegnes av et relativt gunstig forløp og har ikke en tendens til å komme tilbake. De forekommer i 80–90 % av tilfellene. Godartede meningiomer klassifiseres videre avhengig av cellestrukturen. Neoplasmer er dermed meningoteliale, fibrøse, blandede, angiomatøse, psammomatøse, mikrocystiske, sekretoriske, luminale, metaplastiske, kordoidale og imfoplasmocytiske.
- Grad II inkluderer atypiske foci karakterisert av mer aggressiv utvikling og en tendens til tilbakefall. I noen tilfeller observeres infiltrativ vekst i hjernevev. Meningeomer av andre grad er igjen atypiske, kordoidale og luminale. Slike neoplasmer forekommer i omtrent 18 % av tilfellene.
- Grad III inkluderer ondartede meningiomer av tre kategorier: papillære, anaplastiske og rhabdoide. Alle er preget av et aggressivt forløp med infiltrativ vekst, metastase og høy forekomst av tilbakefall. Slike foci er imidlertid relativt sjeldne - omtrent 2 % av tilfellene.
Skjemaer
I henhold til de lokale manifestasjonene av meningiom i hjernen kan deles inn i følgende typer:
- Falx meningiom er en nidus som spirer ut fra sigdutløpet. Klinikken er preget av krampeanfall (epileptisk), mulig lammelse av lemmer og dysfunksjon i bekkenorganene.
- Atypisk meningiom som tilsvarer malignitet grad 2. Det er karakterisert av nevrologiske symptomer og rask vekst.
- Anaplastisk meningiom er en ondartet patologisk nodul.
- Forstenet neoplasma - manifestert av en sterk følelse av tretthet, svakhet i lemmer, svimmelhet.
- Parasagittal neoplasma - ledsaget av anfall, parestesier, intrakraniell hypertensjon.
- Frontallappens lesjoner er preget av psykiske og emosjonelle lidelser, nedsatt konsentrasjon, hallusinasjoner, depressive tilstander.
- Konveksital temporal sone svulst - manifestert av hørsels- og taleforstyrrelser, tremor.
- Obstruert parietal meningiom - ledsaget av forekomst av tanke- og orienteringsproblemer.
- Meningoteliomatøs neoplasma - preget av langsom vekst og utseendet av primære fokale symptomer.
- Tyrkisk sadeltuberkelnodul er et godartet fokus som manifesterer seg med ensidig synsfunksjonsnedsettelse og chiasmalt syndrom (optisk atrofi og bitemporal hemianopsi).
Komplikasjoner og konsekvenser
Sannsynligheten for bivirkninger og komplikasjoner av hjernehinnehinnebetennelse avhenger av mange faktorer. Hos pasienter som har gjennomgått kirurgisk fjerning av svulsten, er sjansene for fullstendig helbredelse mye høyere. Men å nekte kirurgi, hvis indisert, fører i de fleste tilfeller til et uopprettelig utfall: pasientens tilstand kan gradvis forverres til døden.
Behandlingens suksess er nært knyttet til kvaliteten på det kirurgiske inngrepet og den postoperative rehabiliteringsperioden. Hastigheten pasienten vender tilbake til et normalt liv med påvirkes også av:
- Fravær av patologier i det kardiovaskulære systemet;
- Fravær av diabetes mellitus;
- Eliminering av dårlige vaner;
- Nøyaktig oppfyllelse av legens anbefalinger.
I noen tilfeller, selv etter kirurgisk reseksjon av svulstfokuset, oppstår tilbakefall etter en tid:
- Meningeomer med atypisk forløp kommer tilbake i 40 % av tilfellene;
- Maligne meningiomer kommer tilbake i nesten 80 % av tilfellene.
Foci lokalisert i området rundt kileformet bein, tyrkisk sal og sinus kavernøs er mer utsatt for "retur" av tumorprosessen etter behandling. Tilbakefall av neoplasmer dannet i kraniehvelvet er mye sjeldnere. [ 4 ]
Diagnostikk hjernehinneblødning
Meningeom i hjernen oppdages hovedsakelig ved hjelp av diagnostiske strålebehandlingsteknikker.
MR - magnetisk resonansavbildning - bidrar til å oppdage svulstprosesser av enhver lokalisering. I løpet av diagnostikken bestemmes primært strukturen til hjernesubstansen, tilstedeværelsen av patologiske foci og soner med unormal blodsirkulasjon, samt vaskulære neoplasmer, inflammatoriske og posttraumatiske lidelser i hjernemembranene.
For differensialdiagnose og vurdering av størrelsen på den patologiske nodulen brukes MR med injeksjon av kontrastmiddel. Meningeomer har ofte en såkalt "duralhale", et lineært område med kontrastforsterkning som strekker seg utenfor grensene til tumorbasen. Utseendet til en slik "hale" skyldes ikke infiltrasjon, men reaktive endringer i membranene som ligger nær tumoren.
CT - computertomografi - hjelper med å finne ut om kraniebenene er involvert i den patologiske prosessen, om det er forkalkninger eller områder med indre blødninger, noe som ikke alltid er synlig på MR. Hvis det er indisert, er det mulig å bruke boluskontrast - intravenøs injeksjon av røntgenkontrastmiddel med en spesiell sprøyte.
Laboratorietester er hovedsakelig representert ved slike blodprøver:
- Generell analyse - bidrar til å vurdere det totale antallet blodplater, røde blodlegemer, hvite blodlegemer og andre blodlegemer, noe som bidrar til å identifisere en inflammatorisk eller anemisk prosess;
- Biokjemisk analyse - lar deg bestemme blodets kjemiske sammensetning;
- Studie av kreftmarkører.
Om nødvendig foreskrives ytterligere instrumentell diagnostikk:
- Elektroencefalografi (registrerer hjerneaktivitet);
- Angiografi (avslører intensiteten av blodtilførselen til svulstfokuset);
- Positronemisjonstomografi (PET hjelper med å oppdage tilbakefall av neoplasma).
Differensiell diagnose
Under differensialdiagnostikk av hjernesvulstprosesser er det nødvendig å ta hensyn til ulike faktorer, inkludert generell diagnostisk og epidemiologisk. Magnetisk resonansavbildning regnes som studien "nummer 1". I løpet av diagnostiske tiltak er det absolutt nødvendig å ta hensyn til:
- Hyppigheten av patologier (1/3 - gliale svulster, 1/3 - metastatiske foci, 1/3 - andre neoplasmer);
- Pasientens alder (barn har større sannsynlighet for å få leukemier og lymfomer, anaplastiske svulster og teratomer, samt kraniofaryngeomer, medulloblastomer og ependymomer; hos voksne pasienter finnes glioblastomer og astrocytomer, meningeomer og schwannomer hovedsakelig; hos eldre pasienter diagnostiseres meningeomer, glioblastomer og metastatiske svulster oftere);
- Lokalisering (supratentoriell, infratentoriell, intraventrikulær, sellar-parasellar, cerebellopontin vinkel, etc.);
- Type spredning (langs ryggmargen - oligodendrogliom, ependymom, medulloblastom, lymfom; til motsatt hemisfære - glioblastom, astrocytom med lav differensiering; med involvering av cortex - oligodendrogliom, gangliogliom);
- Funksjoner ved den indre strukturen (forkalkning er mer karakteristisk for oligodendrogliom og kraniofaryngeom, men forekommer også i 20 % av meningiomer);
- Diffusjon (tydelige diffusjonsvektede fokus på MR er typiske for abscesser, epidermoide cystiske masser, akutt hjerneslag; tumorprosesser har lavt signal på diffusjonsvektet MR av hjernen).
Hvem skal kontakte?
Behandling hjernehinneblødning
Behandlingsskjemaet for hjernehinnehinnekreft foreskrives i henhold til et individuelt program, med tanke på størrelsen og plasseringen av svulsten, eksisterende symptomer, vekstintensitet og pasientens alder. Oftest tyr leger til en av de tre hovedteknikkene: observasjonstaktikk, kirurgisk reseksjon og strålebehandling.
Observasjonstaktikk brukes på meningiomer som vokser sakte, ikke mer enn 1-2 mm per år. Pasienter med slike neoplasmer bør gjennomgå årlig diagnostisk magnetisk resonansavbildning:
- Hvis det er en liten node, uten eller med milde symptomer og bevart livskvalitet;
- Hvis patologien oppdages hos en eldre person mot bakgrunn av sakte progressive symptomer.
Kirurgisk behandling regnes som hovedformålet med fjerning av meningiom. Kirurgi er obligatorisk hvis nidus er lokalisert på et tilgjengelig sted, vekk fra funksjonelt viktige områder i hjernen. Om mulig vil kirurgen forsøke å fjerne svulsten fullstendig for å forhindre tilbakefall i fremtiden, og samtidig gjenopprette (bevare) nervesystemets funksjonalitet. Dessverre er ikke denne muligheten alltid til stede. Hvis for eksempel fokuset er lokalisert ved bunnen av hodeskallen eller vokser inn i venøse bihuler, avbrytes fullstendig reseksjon på grunn av den høye sannsynligheten for alvorlige komplikasjoner. I en slik situasjon utfører kirurgen en delvis eksisjon for å redusere kompresjon av hjernestrukturer. Deretter behandles pasientene obligatorisk med radiokirurgi og strålebehandling.
Gammakniv-radiokirurgi er indisert for alle pasienter med primært meningiom, uavhengig av plasseringen av den patologiske noden, samt for pasienter med gjenværende svulster etter ufullstendig reseksjon eller bestråling (hvis den maksimale størrelsen på fokuset ikke overstiger 30 mm). Gammakniv er mer egnet for påvirkning på formasjoner med plassering i dype hjernestrukturer, vanskelig tilgjengelige for konvensjonell kirurgisk inngrep. Metoden brukes også på pasienter som ikke tåler konvensjonell kirurgi. Radiokirurgi stopper veksten av meningiom ved å ødelegge DNA-et og tromberisere det ernæringsmessige vaskulære nettverket. Denne behandlingen er effektiv i mer enn 90 % av tilfellene.
"Fordeler" med Gamma Knife-behandling:
- De omkringliggende hjernestrukturene påvirkes ikke;
- Det er ikke nødvendig å legge pasienten inn på sykehus;
- Metoden er ikke-invasiv, så det er ingen risiko for infeksjon eller blodtap;
- Det er ikke behov for generell anestesi;
- Det er ikke behov for en lang restitusjonsperiode.
Konvensjonell strålebehandling er indisert for pasienter med flere eller store meningiomer og innebærer bruk av ioniserende stråling. Avhengig av indikasjonen skilles det mellom røntgenbehandling, β-terapi, γ-terapi, proton- og nøytroneksponering. Den terapeutiske effekten er basert på skaden på tumor-DNA i aktivt prolifererende celler, noe som fører til deres død.
Kjemoterapi for godartet meningiom i hjernen er upassende og brukes praktisk talt ikke. Denne metoden foreskrives imidlertid ved ondartede neoplasmer som en hjelpeeffekt for å bremse veksten og forhindre spredning av den patologiske prosessen til dypt hjernevev.
I tillegg foreskrives symptomatisk behandling for å lindre pasientens tilstand og forbedre blodsirkulasjonen i hjernen.
Medisiner
Som en preoperativ forberedelse administreres pasienter med cerebral meningiom legemidler for å stabilisere blodtrykket. Hvis det ikke foreligger hypothalamus-hypofysekriser, administreres Proroxan 0,015-0,03 g tre ganger daglig eller Butyroxan 0,01-0,02 g tre ganger daglig under blodtrykksmåling (det er viktig å overvåke pasientens tilstand, da et kraftig fall i blodtrykket, bradykardi, besvimelse og hjerterytmeforstyrrelser er mulig). Ved vedvarende forhøyet blodtrykk anbefales Prazosin 0,5-1 mg tre ganger daglig. Det er en syntetisk vasodilatator, og mulige bivirkninger inkluderer dyspné, ortostatisk blodtrykkssenking og hevelse i bena.
Med tanke på graden av binyrebarksvikt utføres hormonbehandling med kortison, hydrokortison og prednisolon. Før operasjonen administreres hydrokortison 50 mg hver 8. time til pasientene (også administrert rett før inngrepet, underveis og i flere dager etter, i individuelle doser).
Hvis indisert, brukes skjoldbruskkjertelhormoner og kjønnshormoner. For profylakse startes behandling med cefalosporiner dagen før inngrepet. Tradisjonelt er det Ceftriaxone 1-2 g opptil to ganger daglig intramuskulært, med fortsatt behandling i fem dager etter operasjonen. Ved utvikling av inflammatoriske prosesser (meningoencefalitt) foreskrives antibiotikabehandling, tatt i betraktning det identifiserte patogenet, i to uker, og pasienter med immunsvikttilstander - i 3 eller flere uker. Parenteral administrering av penicilliner, fluorokinoloner, cefalosporiner av tredje generasjon, glykopeptider er mulig.
Hvilke vitaminer kan ikke tas med meningiom i hjernen?
Det daglige inntaket av vitaminer i kroppen til kreftpasienter er spesielt viktig. For personer som er svekket av svulstprosesser, er nyttige stoffer livsviktige, og de bør ikke bare tilføres med mat, men ofte i form av spesielle medisiner - tabletter eller injeksjoner. Beslutningen om behovet for ytterligere tilførsel av vitaminer tas av den behandlende legen. I de fleste tilfeller er vitaminbehandling indisert for å øke kroppens forsvar, aktivere restitusjonsprosesser og styrke immunforsvaret, svekket av stråling eller kirurgi. I tillegg reduserer vitaminer ofte bivirkningene av medikamentell behandling.
De fleste vitaminpreparater har bare en positiv effekt på kroppen – forutsatt at den foreskrevne doseringen følges. Noen vitaminleger anbefaler imidlertid forsiktighet og bør ikke tas uten resept fra lege. Vi snakker om slike legemidler:
- Alfa-tokoferol (vitamin E);
- Metylkobalamin (vitamin B12 );
- Tiamin ( B1 );
- Folsyre ( B9 ).
Krever forsiktighet ved inntak av vitamin A og D3, samt multivitaminpreparater som inneholder jern.
Rehabilitering
Kirurgisk reseksjon av meningiom i hjernen er en ganske alvorlig operasjon. Selv om inngrepet utføres perfekt, er det svært viktig å gjennomføre rehabiliteringsperioden riktig for å sikre full bedring uten risiko for tilbakefall av svulsten.
Det er en rekke forbud å huske på etter operasjonen:
- Du kan ikke drikke alkoholholdige drikker;
- Du kan ikke reise med fly (med mindre legen din godkjenner det);
- Ikke gå i badstue og sauna, bruk solarium eller sol deg i perioden med aktiv sol;
- For første gang bør du ikke delta i aktive idretter som innebærer økt stress;
- Du bør unngå skandaler, krangler og andre situasjoner som kan påvirke sentralnervesystemet og blodtrykket negativt.
Rehabiliteringsprogrammet utvikles individuelt for hver pasient. Under restitusjonsprosessen kan opplegget endres, avhengig av den eksisterende dynamikken. Ved ødem og gjenværende smertesyndrom kan fysioterapi brukes. Ved parese av lemmene, foreskrives massasje og manuell terapi for å forbedre blodsirkulasjonen og lymfestrømmen, øke nevromuskulær ledning og følsomhet. Terapeutisk trening bidrar til å gjenopprette tapte funksjoner, danne refleksforbindelser og stabilisere arbeidet til det vestibulære apparatet.
Forebygging
Ifølge eksperter har mange kreftsykdommer en sammenheng med menneskelig ernæring. For eksempel er preferanse for rødt kjøtt assosiert med ulike typer kreft. Alkoholholdige drikker, røyking, inntak av lavkvalitets- og unaturlig mat har også en negativ innvirkning.
Leger anbefaler:
- Hold en balanse mellom kaloriinntak og fysisk aktivitet;
- For å opprettholde normal kroppsvekt;
- Å være fysisk aktiv;
- I kostholdet bør du foretrekke frukt, grønnsaker og grønnsaker, unngå ferdigmat og rødt kjøtt;
- Begrens alkoholforbruket.
Tilstrekkelig og tilstrekkelig nattesøvn er også viktig for å styrke kroppens evne til å motstå utviklingen av onkologi. Kvalitetssøvn bidrar til normalisering av hormontilstanden og stabilisering av de viktigste vitale prosessene. Samtidig fører søvnmangel til økt stressnivå og forstyrrelser i sunne rytmer, noe som kan føre til utvikling av hjernehinnehinnem.
For forebyggende formål anbefales det sterkt å ikke glemme å gjennomgå regelmessige undersøkelser og besøke leger i tide.
Prognose
Hvis godartet meningiom i hjernen oppdages i tide uten å spire inn i nærliggende vev, kan prognosen anses som gunstig. De fleste pasienter blir helt friske. I omtrent 3 % av tilfellene er det tilbakefall av patologien. Atypiske svulster er utsatt for tilbakefall hos nesten 40 % av pasientene, og ondartede svulster - hos 75–80 % av pasientene.
Spesialister skiller mellom et femårskriterium for gjenvekst av meningiomer, som avhenger av hvor det patologiske fokuset er lokalisert. Neoplasmer lokalisert nær kranialhvelvet har minst tendens til tilbakefall. Noe oftere tilbakevendende svulster i området rundt den tyrkiske salen, enda oftere - lesjoner nær kileformet bein (innen fem år vokser 34 % av slike meningiomer igjen). Foci lokalisert nær vingene på kileformet bein og sinus kavernøs er mest utsatt for tilbakefall (60–99 %).
Utfallet av sykdommen avhenger direkte av en ansvarlig holdning til egen helse og rettidig henvisning til leger.
Alkohol for meningiom i hjernen
Uansett hvor hjernehinnehinnetemet befinner seg, bør alle pasienter som får diagnosen glemme alkoholholdige drikker. Alkoholholdige drikker bør ikke kombineres med noen form for kreft, inkludert godartede. Alkohol er også kontraindisert hos pasienter som gjennomgår cellegiftbehandling. Selv en liten mengde alkoholholdig drikke kan forårsake alvorlige konsekvenser, helt opp til pasientens død.
Årsakene til dette forbudet er som følger:
- Immunforsvaret lider, det er gunstige forhold for utvikling av sopp-, mikrobiell eller virusinfeksjon;
- Kroppen bærer en ekstra belastning og bruker energi på å eliminere alkoholforgiftning, i stedet for å lede dem til å bekjempe svulstprosessen;
- Bivirkningene av cellegiftene forsterkes;
- Lever og nyrer utsettes for økt belastning, og risikoen for lever- og nyresvikt øker;
- Økt risiko for metastase;
- Forverrer pasientens velvære betydelig, forverrer symptomene.
I noen tilfeller kan alkohol oppveie effektene som tidligere ble oppnådd under cellegiftbehandling, så det er viktig for meningiompasienter å unngå alkohol fullstendig.
Uførhet
Hvorvidt en uførhetserstatning kan tilkjennes avhenger av en rekke faktorer:
- Malignitet eller godartethet av neoplasmen;
- Muligheten, faktumet og kvaliteten (fullstendigheten) av det kirurgiske inngrepet;
- Hvis det har vært en gjentakelse;
- Arten og graden av funksjonsforstyrrelser, tilstedeværelsen av funksjonshemming;
- Fra sosiale kriterier som alder, yrke.
Den første funksjonshemmingsgruppen tildeles dersom pasienten har stabile eller økende hjernesykdommer, begrensninger når det gjelder egenomsorg, bevegelse osv.
Den andre gruppen er indisert for personer som er operert for godartet, ondartet eller metastatisk svulst med ugunstig rehabiliteringsprognose eller med moderat, men permanent funksjonshemming.
Den tredje gruppen er tildelt pasienter med moderat svekkelse av hjernefunksjon, noe som forhindrer tilstrekkelig orientering, kognitive evner, mobilitet og arbeidsaktivitet.
Hvis meningiom i hjernen ikke har uttalte symptomer, og pasientens arbeidsevne etter behandling er bevart, er det ikke mulig å tildele en uførhetsgruppe.

