Medisinsk ekspert av artikkelen
Nye publikasjoner
Leukoplaki i livmorhalsen
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
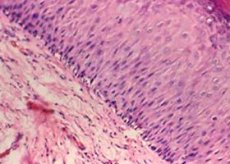
Blant de mange gynekologiske patologiene inntar cervikal leukoplaki en spesiell posisjon. Faktorene som forårsaker denne sykdommen er ennå ikke fullstendig avklart.
Hva er farlig med cervikal leukoplaki? Hvorfor oppstår denne patologien og hvordan bli kvitt den? Vi vil snakke om dette og mye mer i denne artikkelen.
Fører til cervikal leukoplaki
Ifølge vitenskapelig forskning kan det være mange årsaker til leukoplaki. Disse inkluderer tidligere infeksjoner i kroppen, immunforstyrrelser, hormonelle forstyrrelser, ukvalifisert behandling av livmorhalssykdommer, traumer på livmorhalsen under fødsel eller kunstige aborter, og andre faktorer.
Det antas at risikoen for å utvikle leukoplaki hos en kvinne med menstruasjonsforstyrrelse eller med en inflammatorisk patologi i reproduktive organer er flere ganger høyere enn hos andre.
Utviklingen av sykdommen kan utløses av kjønnsinfeksjoner, viruslesjoner (inkludert herpes), promiskuøst sexliv. Risikofaktorer inkluderer også ulike medisinske prosedyrer: prosedyren for diatermokoagulasjon av erosjoner, utskrapning, installasjon av spiralformet prevensjonsmiddel.
Symptomer cervikal leukoplaki
Enkel leukoplaki i livmorhalsen har ingen karakteristiske symptomer: patologien oppdages vanligvis under en gynekologisk undersøkelse. Noen typer leukoplaki har imidlertid noen tegn som, hvis de oppdages, kan brukes til å mistenke utviklingen av sykdommen.
En sunn livmorhals har et epitelbelegg, som all hud. Dette belegget er imidlertid ikke i stand til å keratinisere, noe som gjør at livmorhalsen kan strekke seg under fødselen. Hvis vevet keratiniserer, er dette en patologi og kalles leukoplaki.
Fokal leukoplaki i livmorhalsen er en patologi der en flat lesjon oppstår, på nivå med slimhinnen. Et slikt område kan bare oppdages under en kolposkopiprosedyre. Dette er den gunstigste formen for leukoplaki, siden strukturelle abnormiteter bare observeres i det overfladiske vevet. Lesjonen kan forekomme isolert eller i en gruppe.
Omfattende leukoplaki i livmorhalsen kan spre seg til andre deler av kjønnsorganene: slik spredning observeres ofte i skjedehvelvingene. Omfattende patologi er nær malignitet, den kan kombineres med arrforandringer og hypertrofi av livmorhalsen. Denne formen for leukoplaki kan være ledsaget av alvorlig kløe (spesielt om natten under søvn), smerter og ubehag under samleie, forekomst av mikrosprekker i huden og en følelse av tetthet.
Tynn leukoplaki i livmorhalsen kjennetegnes av forekomsten av de tynneste skjellene på overflaten av epitelet (en slags tynne filmer), som kanskje ikke blir lagt merke til selv under en forebyggende undersøkelse. For å diagnostisere denne formen for patologi kan det være nødvendig med ytterligere laboratorietester.
Det er også mulig å utvikle en vorteform av sykdommen, som oppstår som en konsekvens av enkel leukoplaki. Denne komplikasjonen manifesterer seg i form av klare, flakete områder med keratinisering, som ligner vorter i utseende.
Cervikal leukoplaki og graviditet
Leukoplaki oppdaget under graviditet påvirker ikke direkte svangerskapsprosessen, embryoutviklingen og provoserer ikke dannelsen av patologier hos fosteret. Imidlertid eksisterer det fortsatt en viss fare for kvinnen selv: sykdommen kan forverres og forårsake utvikling av mer komplekse tilstander, inkludert degenerasjon til en ondartet prosess. Dette forenkles av en reduksjon i immunitet, en endring i hormonbalansen under graviditet, samt fødsel, der livmorhalsvevet utsettes for alvorlig mekanisk påvirkning, strekking og skade.
Hvis leukoplaki i livmorhalsen ble oppdaget før graviditet eller under planleggingsprosessen, er det selvfølgelig nødvendig å bli kvitt sykdommen før graviditet, selv om patologien ikke påvirker selve unnfangelsesprosessen. Før IVF er leukoplaki underlagt obligatorisk forbehandling.
Hvis sykdommen ikke behandles, kan konsekvensene av cervikal leukoplaki være alvorlige: først og fremst er dette utseendet til atypiske celler, som er begynnelsen på den ondartede transformasjonen av prosessen.
Hvor gjør det vondt?
Hva plager deg?
Diagnostikk cervikal leukoplaki
Omfattende diagnostikk av cervikal leukoplaki kan omfatte klinisk, cytologisk og kolposkopisk undersøkelse. Legen kan foreskrive morfologisk, bakteriologisk og bakterioskopisk analyse individuelt. De mest indikative i dette tilfellet anses å være morfologiske studier og kolposkopi.
Kolposkopimetoden gir en mulighet til å vurdere lesjonens art og omfang, undersøke den generelle tilstanden til epitelvevet i skjeden og livmorhalsen. Et kolposkop er det samme mikroskopet, men med større forstørrelse, som er i stand til å undersøke de minste endringene i vevsstrukturen.
Under kolposkopi er det mulig å utføre den såkalte Schiller-testen – en smertefri test som kan bidra til adekvat diagnose. Kjernen i metoden er å farge overflaten av livmorhalsen med 3 % Lugols løsning (løsningen består av kaliumjodid, rent jod og destillert vann). Denne metoden lar deg bestemme fraværet av glykogen i det integumentære epitelet, noe som indikerer atypiske og ikke-standardiserte områder av epitelvev. Som et resultat av farging blir sunt vev brunt-mørkt, og de berørte områdene endrer ikke farge.
Tidlig diagnose av sykdommen kan stilles på grunnlag av spesielle utstryk fra cervikalt epitelvev.
Den cytologiske prøven tas med en spesiell spatel eller børste. Samtidig tas det utstryk fra området av livmorhalsen som ligger nærmere skjeden, samt fra den nedre delen av livmorhalskanalen. Ved flat leukoplaki avslører slike tester keratin, grupper av overflateepitelceller og et stort antall dyskeratocytter.
En biopsi av livmorhalsen ved leukoplaki innebærer fjerning av en prøve av overflateepitel fra det berørte området, etterfulgt av cytologisk og histologisk undersøkelse. Samtidig er det mulig å vurdere omfanget av patologien, sjekke for tilstedeværelse av degenerasjon og malignitet i vev. I tilfeller der histologisk analyse bekrefter dysplasi av overflatebelegget, kan sykdommen diagnostiseres som et precancerøst stadium av prosessen. Biopsiprosedyren utføres under lokalbedøvelse ved hjelp av et elektrokoagulasjonssystem.
Nylig har metoden mikrokolpohysteroskopi blitt brukt med hell for en grundig undersøkelse av livmorhalsvevet og livmorhalskanalen. Denne prosedyren er smertefri, den gir en mulighet til samtidig å vurdere tilstanden til overflatebelegget, bestemme tilstedeværelsen av atypisk vev og utføre en målrettet biopsi.
Makroskopisk fremstår leukoplaki som hvitaktige plakk i forskjellige former og størrelser, plassert mot bakgrunnen av et uendret epitellag.
Keratinisering av plateepitel er en konsekvens av økt funksjonell aktivitet av epitelceller, som er fraværende under normale epitelforhold.
Det histologiske bildet av leukoplaki er preget av:
- proliferasjon av celler i det lagdelte plateepitelet;
- dens ujevne fortykkelse på grunn av en betydelig økning i antall mellomliggende (subulære) celler);
- akantose;
- ufullstendig keratinisering;
- fullstendig keratinisering av epitelet (parakeratose);
- lymfocytisk infiltrasjon av stroma.
Bakgrunnsprosesser inkluderer leukoplaki uten tegn på atypi av epitelceller.
Leukoplaki og papillom utgjør en spesiell form for livmorhalssykdom - dyskeratose.
 [ 13 ]
[ 13 ]
Hva trenger å undersøke?
Hvilke tester er nødvendig?
Differensiell diagnose
Når man skiller mellom cervikale patologier, er det nødvendig å være oppmerksom på typen skadet vev. Dette kan være epitelvev, bindevev eller muskelvev. Tilstedeværelsen av trofiske og innervasjonsforstyrrelser spiller også en rolle.
Cervikal dysplasi og leukoplaki er lignende patologier som ikke har noe karakteristisk klinisk bilde. Det latente forløpet av prosessen, fraværet av smerte og ytre tegn på sykdommen utgjør en fare for videre progresjon av patologien, samt ondartet degenerasjon av celler. Kombinert forløp av disse sykdommene forekommer også, noe som uansett krever komplekse terapeutiske tiltak.
Leukoplaki og cervikal erosjon har også noen lignende tegn. Erosjon er imidlertid en defekt som oftest forårsakes av kjemiske stoffer (vaskemidler eller medisiner, aggressive stoffer), mekanisk skade. Med denne sykdommen vil det berørte cervikale området være ødematøst og sterkt hyperemisk, med tegn på blødning. I tillegg kan det være klager over tilstedeværelsen av mindre blodig utflod, spesielt etter samleie.
Hvem skal kontakte?
Behandling cervikal leukoplaki
I dag er det foreslått mange metoder for behandling av cervikal leukoplaki. Imidlertid kan den beste effekten bare oppnås med en omfattende tilnærming til behandling, ved bruk av flere metoder for terapeutisk intervensjon samtidig. Dette kan være medikamentell og laserterapi, kuldebehandling og diatermokoagulasjon, og andre metoder.
I tilfeller der leukoplaki oppdages mot bakgrunn av inflammatoriske sykdommer i de indre kjønnsorganene, er det første trinnet å eliminere den inflammatoriske reaksjonen. For dette formålet foreskrives antibiotika (vanligvis bredspektret), samt antitrichomonale, soppdrepende, antivirale og antiklamydiale legemidler, i henhold til indikasjoner, og sammenligner forskrivningen av slike legemidler med resultatene av bakterioskopi eller tester for tilstedeværelse av virus og klamydia.
Det anbefales ikke å foreskrive legemidler som påvirker metabolske prosesser i vev og stimulerer dem. Slike legemidler (aloe vera, fibrillar, plasmol, havtorn, nyper) kan øke proliferasjonen og bidra til utviklingen av dysplasi.
Kjemisk koagulasjon er svært populær og effektiv. Denne metoden innebærer bruk av et legemiddel som solkovagin - en kjemisk forbindelse av syrer av organisk og uorganisk opprinnelse, som fungerer som et koaguleringsmiddel for rent sylindrisk epitel, uten å påvirke sunt vev. Denne typen terapi er smertefri og ødelegger effektivt endret vev. I følge statistikk er pasientenes restitusjon som følge av bruk av slik behandling omtrent 75 %.
Kauterisering av cervikal leukoplaki brukes ganske ofte, men denne metoden har flere negative bivirkninger. Disse inkluderer utvikling av implantasjonsendometriose, risiko for blødning under avstøtning av koagulert vev, muligheten for tilbakefall eller forverring av kronisk eggstokkbetennelse, menstruasjonsforstyrrelser, lang helbredelsesperiode og risiko for gjentatt vevsskade.
De mest effektive metodene som for tiden brukes for å bekjempe leukoplaki inkluderer kryoterapi og laserterapi.
Kuldebehandling (kryoterapi) fremmer nekrose av berørte vev ved eksponering for lave temperaturer. Prosedyren utføres ved kontakt, vanligvis én gang, i to til fem minutter. Metoden er smertefri, effekten av slik behandling er opptil 95 %. Den eneste ulempen med denne metoden er muligheten for tilbakefall av sykdommen, oftest rammer den pasienter med ulike menstruasjonsforstyrrelser.
Laserbehandling av cervikal leukoplaki er en mer moderne og vellykket brukt metode. De store fordelene med denne prosedyren inkluderer kontaktløshet, smertefrihet og aseptisitet ved slik behandling. Laserbehandling muliggjør rask og blødningsfri koagulering av skadet vev, noe som skaper tilstrekkelig sårbeskyttelse mot penetrering av bakteriell flora. Laserbehandling utføres vanligvis poliklinisk, uten anestesi, på 5.-6. dag i menstruasjonssyklusen. Rett før prosedyren behandles livmorhalsen med Lugols løsning, som muliggjør nøyaktig bestemmelse av det endrede vevet som er gjenstand for laserbehandling.
Hvis patologien er utbredt, kan laserterapi foreskrives i flere stadier, med gradvis koagulering av de berørte områdene. Endelig helbredelse skjer vanligvis innen tre til fem uker, avhengig av omfanget av den patologiske lesjonen.
Kirurgisk fjerning av cervikal leukoplaki utføres på et sent stadium av prosessen, ledsaget av hypertrofiske og deformative forandringer i livmorhalsen. Operasjonen kan omfatte kniv- eller laserkonisering, amputasjon av livmorhalsen med påfølgende plastisk kirurgi og rekonstruksjon av organet. Dette er en radikal operasjon som kun brukes i ekstreme tilfeller.
Radiobølgebehandling av cervikal leukoplaki kan anbefales til unge nullipare med omfattende manifestasjoner av sykdommen. Dette er en relativt ny prosedyre som utføres kontaktløst ved bruk av radiobølger som fungerer som en slags skalpell. Kjernen i metoden er som følger: en spesiell elektrode settes inn i livmorhalskanalen, som produserer høyfrekvente utladninger. Under påvirkning av disse utladningene ser det ut til at vevene som er berørt av patologien fordamper på grunn av den høye temperaturen. Metoden anses som ganske skånsom, og restitusjonen etter behandling er relativt rask og smertefri.
Medisinske eksperter fraråder på det sterkeste bruk av folkemedisiner for leukoplaki i livmorhalsen. Leukoplaki er en sykdom som kan degenerere til en ondartet patologi, og det er ekstremt uklokt å utsette kvalifisert behandling med en slik diagnose. Forsøk på å kurere sykdommen på egenhånd kan ikke bare forårsake skade, men også gi deg muligheten til å gå glipp av tiden du kan bli kvitt patologien. I tillegg forverrer bruk av vevirriterende infusjoner, bruk av tamponger og skylling, som kan forårsake mekanisk skade på vev, vanligvis situasjonen og føre til komplikasjoner av sykdommen. Livmorhals leukoplaki er ikke et tilfelle når bruk av folkemetoder er passende.
I løpet av hele behandlingsperioden og opptil 45 dager etter den anbefales ikke samleie og bruk av kjemiske prevensjonsmidler.
Medisiner
Forebygging
Forebyggende tiltak består først og fremst av rettidig behandling av inflammatoriske sykdommer i reproduksjonssystemet, samt hormonell ubalanse og forstyrrelser i menstruasjonssyklusen. Kvinner som tidligere har gjennomgått diatermokoagulasjons- eller kryoterapiprosedyrer i livmorhalsen av en eller annen grunn, bør regelmessig oppsøke lege for en kolposkopisk forebyggende undersøkelse.
Forebyggende tiltak inkluderer et stabilt sexliv, bruk av prevensjon hvis du ikke ønsker å bli gravid, og regelmessige legebesøk for en medisinsk undersøkelse.
Hvis du er utsatt for inflammatoriske patologier i reproduktive organer, bør du følge disse reglene:
- unngå stressende situasjoner, hypotermi, overarbeid;
- følg reglene for personlig hygiene;
- bruk undertøy av høy kvalitet laget av naturlige stoffer;
- gjennomgå kostholdet ditt, fjern alkohol, krydret mat, sylteagurk og søtsaker;
- røyking forbudt.
Inkluder flere vitaminer i kostholdet ditt: dette vil støtte immunforsvaret ditt og forhindre at sykdommen utvikler seg.
Prognose
Forutsatt at du kontakter legen din i tide, kan prognosen for sykdommen være gunstig. Hvis graviditet utvikler seg etter nylig behandling for leukoplaki, er det nødvendig å kontinuerlig overvåke tilstanden til livmorhalsen.
Cervikal leukoplaki er en sykdom som er vanskelig å diagnostisere. Imidlertid gjør rettidig oppdagelse av patologien det mulig å kurere sykdommen uten farlige konsekvenser for kvinnens liv og helse.

