Medisinsk ekspert av artikkelen
Nye publikasjoner
Scarlatina
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
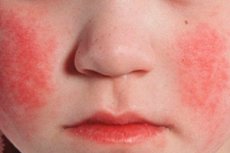
Epidemiologi
Reservoaret og smittekilden er pasienter med betennelse i mandlene, skarlagensfeber og andre kliniske former for respiratorisk streptokokkinfeksjon, samt friske bærere av gruppe A-streptokokker. Pasienten er farligst for andre frem til 3. sykdomsuke. Bærerskap av gruppe A-streptokokker er utbredt i befolkningen (15–20 % av den friske befolkningen); mange av bærerne skiller ut patogenet over en lang periode (måneder og år).
Skarlagensfeber overføres via aerosol (luftbåren) og kontakt (mat- og husholdningskontakt). Smitte skjer gjennom nær, langvarig kontakt med en syk person eller smittebærer.
Den naturlige mottakeligheten for skarlagensfeber er høy. Skarlagensfeber forekommer hos personer som ikke har antitoksisk immunitet når de er infisert med toksigene stammer av streptokokker som produserer erytrogene toksiner av typene A, B og C. Postinfeksjonell immunitet er typespesifikk; ved infeksjon med streptokokker av type A fra en annen serovar er en andre infeksjon mulig.
Skarlagensfeber er utbredt, men er mer vanlig i regioner med moderat og kaldt klima. Fra 1994 til 2002 var flertallet av tilfellene barn (96,4 %). Forekomsten av skarlagensfeber blant bybefolkninger er betydelig høyere enn blant innbyggere på landsbygda. Det generelle nivået og dynamikken i langsiktig og månedlig forekomst av skarlagensfeber bestemmes hovedsakelig av forekomsten av førskolebarn i organiserte grupper. Hvert år blir barn som går i barnehager syke 3–4 ganger oftere enn barn som vokser opp hjemme. Denne forskjellen er mest uttalt i gruppen barn i de to første leveårene (6–15 ganger), mens den er mindre merkbar blant barn i alderen 3–6 år. De høyeste andelene av friske bærere er observert blant disse samme gruppene. Andelen skarlagensfeberfokus med ett tilfelle av sykdommen i førskoleinstitusjoner var 85,6 %.
Forekomsten av skarlagensfeber har en uttalt sesongmessighet høst-vinter-vår. Sesongmessig forekomst utgjør 50–80 % av tilfellene som registreres i løpet av et år. Minimumsforekomsten observeres fra juli til august; maksimumsforekomsten – fra november til desember og fra mars til april. Tidspunktet for den sesongmessige økningen i forekomsten påvirkes avgjørende av dannelsen eller fornyelsen av en organisert gruppe og dens størrelse. Avhengig av gruppens størrelse, egenskapene ved dens dannelse og funksjon (store fritidssentre for barn, militære enheter, etc.), øker forekomsten av streptokokkinfeksjon etter 11–15 dager, og den maksimale forekomsten observeres 30–35 dager etter at gruppen er dannet. I førskoleinstitusjoner registreres en økning i forekomsten vanligvis etter 4–5 uker, og maksimal forekomst er i den 7.–8. uken fra det øyeblikket gruppen er dannet. I organiserte grupper, som fornyes én gang i året, observeres en enkelt sesongmessig økning i skarlagensfeber. Ved dobbel fornyelse observeres en dobbel sesongmessig økning i forekomsten, noe som er spesielt karakteristisk for militære organisasjoner.
Særegenheter ved epidemiologi av skarlagensfeber inkluderer periodiske økninger og fall i forekomsten. Sammen med intervaller på 2–4 år observeres lengre tidsintervaller (40–45 år) med en påfølgende betydelig økning i antall tilfeller. Som regel registreres tre store sykluser med økning og fall i forekomsten i løpet av et hundreårsintervall. I de senere årene har den laveste forekomsten som er karakteristisk for den interepidemiske perioden blitt nådd (50–60 per 100 000 av befolkningen).
Ifølge N.I. Nisevich (2001) hadde oppdagelsen av antibiotika og deres utbredte bruk en betydelig innvirkning på forløpet og utfallet av skarlagensfeber på midten av 1900-tallet.
Utviklingen av forløpet av skarlagensfeber i det 20. århundre avhengig av behandlingen som gis
År |
Komplikasjoner, % |
Dødelighet, % |
Behandling |
1903 |
66 |
22.4 |
Symptomatisk |
1910 |
60 |
13,5 |
- |
1939 |
54 |
4.3 |
Sulfonamider |
1940 |
54 |
2,3 |
Sulfonamider |
1945 |
53 |
0,44 |
Penicillinbehandling for alvorlige former |
1949 |
28,7 |
0 |
Penicillinbehandling for alle pasienter |
1953 |
4.4 |
0 |
Obligatorisk penicillinbehandling for alle pasienter og samtidig booking av avdelinger |
Patogenesen
Patogenet kommer inn i menneskekroppen gjennom slimhinnen i svelget og nesesvelget; i sjeldne tilfeller er infeksjon mulig gjennom slimhinnen i kjønnsorganene eller skadet hud (ekstrabukkal skarlagensfeber). Et inflammatorisk-nekrotisk fokus dannes på stedet for bakteriell adhesjon. Utviklingen av infeksiøst-toksisk syndrom er forårsaket av inntreden av erytrogen toksin (Dicks toksin) i blodomløpet, samt virkningen av peptidglykanet i streptokokkcelleveggen. Som et resultat av toksinemia oppstår generalisert utvidelse av små kar i alle organer, inkludert hud og slimhinner, og et karakteristisk utslett oppstår. Som et resultat av produksjon og akkumulering av antitoksiske antistoffer under utviklingen av den infeksjonelle prosessen og deres binding av toksiner, svekkes symptomene på rus og utslettet forsvinner gradvis. Samtidig oppstår moderate tegn på perivaskulær infiltrasjon og ødem i dermis. Epidermis er mettet med ekssudat, og epidermiscellene blir keratiniserte, noe som fører til avskalling av huden etter at skarlagensfeberutslettet avtar. Den store plateformen av peeling i de tykke lagene av epidermis på håndflatene og fotsålene kan forklares med bevaringen av en sterk forbindelse mellom de keratiniserte cellene i disse områdene.
Komponenter i streptokokkcelleveggen (gruppe A polysakkarid, peptidglykan, M-protein) og ekstracellulære produkter (streptolysiner, hyaluronidase, DNAase, etc.) forårsaker utvikling av DTH-reaksjoner, autoimmune reaksjoner, dannelse og fiksering av immunkomplekser, forstyrrelser i hemostasesystemet. I mange tilfeller kan de betraktes som årsaken til myokarditt, glomerulonefritt, arteritt, endokarditt og andre immunopatologiske komplikasjoner. Fra lymfeformasjonene i slimhinnen i orofarynx kommer patogener inn i de regionale lymfeknutene gjennom lymfekarene, hvor de akkumuleres, ledsaget av inflammatoriske reaksjoner med nekrose og leukocyttinfiltrasjon. Påfølgende bakteriemi kan føre til at mikroorganismer kommer inn i ulike organer og systemer og danner purulent-nekrotiske prosesser i dem (purulent lymfadenitt, mellomørebetennelse, lesjoner i beinvevet i tinningregionen, dura mater, tinningbihulene, etc.).
Symptomer skarlagensfeber
Inkubasjonsperioden for skarlagensfeber er 1–10 (vanligvis 2–4) dager. Skarlagensfeber klassifiseres etter type og alvorlighetsgrad. Typisk skarlagensfeber med feberforgiftningssyndrom, sår hals og utslett regnes som skarlagensfeber. Atypisk skarlagensfeber – svidd, ekstrafaryngeal (brannsår, sår, postpartum), samt de mest alvorlige formene – hemorragisk og hypertoksisk. I henhold til alvorlighetsgrad skilles det mellom milde, moderate og alvorlige former. Typiske symptomer på skarlagensfeber er først og fremst en akutt debut. I noen tilfeller, allerede i de første timene av sykdommen, stiger temperaturen til høye tall, frysninger, svakhet, uvelhet, hodepine, takykardi oppstår, noen ganger – magesmerter og oppkast. Ved høy feber i de første dagene av sykdommen er pasientene opphisset, euforiske, mobile eller omvendt trege, apatiske, døsige. Det bør understrekes at kroppstemperaturen kan være lav i det moderne forløpet av skarlagensfeber.
Helt fra starten av klager pasientene over symptomer på sår hals ved svelging. Ved undersøkelse er det lys diffus hyperemi i mandlene, buene, drøvelen, den myke ganen og bakveggen i svelget ("flammende svelg"). Hyperemi er mer uttalt enn ved vanlig katarral tonsillitt, og er kraftig begrenset der slimhinnen går over i den harde ganen.
Follikulær eller lakunær tonsillitt kan utvikle seg: mukopurulent, fibrinøs eller nekrotisk plakk opptrer på forstørrede, kraftig hyperemiske og løse mandler i form av separate små eller, sjeldnere, dype og utbredte foci. Regional lymfadenitt utvikler seg samtidig: de fremre cervikale lymfeknutene er tette og smertefulle ved palpasjon. Tungen er dekket med en gråhvit plakk, og innen 4.-5. dag av sykdommen klarner den opp, får en lys rød farge med et bringebærskjær ("bringebær"-tunge); papillene på tungen er hypertrofiert. I alvorlige tilfeller av skarlagensfeber observeres også en lignende "bringebær"-farge på leppene. På dette tidspunktet begynner symptomene på tonsillitt å gå tilbake, men de nekrotiske plakkene forsvinner mye saktere. Fra det kardiovaskulære systemet bestemmes takykardi mot bakgrunnen av en moderat økning i blodtrykket.
Skarlagensfebereksantem mot bakgrunn av hyperemi i huden oppstår på den 1.-2. dagen av sykdommen. Utslettet er et viktig diagnostisk tegn på sykdommen. Først vises små punktelementer på huden i ansiktet, nakken og overkroppen, deretter beveger utslettet seg raskt til bøyeflatene på lemmene, sidene av brystet og magen, og innsiden av lårene. I mange tilfeller er hvit dermografi tydelig uttrykt. Et viktig tegn på skarlagensfeber er fortykkelsen av utslettet i form av mørkerøde striper på steder med naturlige folder, for eksempel i albuen, lysken (Pastias symptom) og aksillære områder. Noen ganger finnes det rikelig med sammenflytende små punktelementer, noe som skaper et bilde av kontinuerlig erytem. I ansiktet er utslettet lokalisert på de lyse hyperemiske kinnene, i mindre grad - på pannen og tinningene, mens den nasolabiale trekanten er fri for utslettelementer og er blek (Filatovs symptom). Når man trykker på huden i håndflaten, forsvinner utslettet i dette området midlertidig (håndflatesymptom). På grunn av økt skjørhet i karene kan små petekkier finnes i området rundt leddfoldene, samt på steder der huden er utsatt for friksjon eller komprimert av klær. I tillegg til punktformede, vises individuelle miliære elementer i form av små, knappenålshodestore bobler fylt med gjennomsiktig eller uklar væske. Endotelsymptomer (Rumpel-Leede-turniquet, "gummistrikk", Konchalovsky-symptom) er positive.
Sammen med det typiske skarlagensfeberutslettet kan små vesikler og makulopapulære elementer observeres. Utslettet kan oppstå sent, først på 3.-4. sykdomsdag, eller være fraværende. Innen 3.-5. dag forbedres pasientens helse, temperaturen begynner å gradvis synke, utslettet blir blekt, forsvinner gradvis og ved slutten av 1.-2. uke erstattes det av fint skjellete (på håndflatene og fotsålene - storskala) avskalling av huden.
Utslettets intensitet og tiden det tar før det forsvinner varierer. Noen ganger, ved et mildt tilfelle av skarlagensfeber, forsvinner det sparsomme utslettet innen få timer etter at det dukker opp. Alvorlighetsgraden og varigheten av hudavskallingen er direkte proporsjonal med hvor mye det foregående utslettet har.
Den toksisk-septiske formen regnes som en typisk form for skarlagensfeber. Symptomer på skarlagensfeber hos voksne av denne typen oppdages sjelden. Karakteristisk er en rask debut med hypertermi, rask utvikling av vaskulær insuffisiens (dempede hjertelyder, blodtrykksfall, trådpuls, kalde ekstremiteter), blødninger på huden. I de påfølgende dagene oppstår komplikasjoner av infeksiøs-allergisk (skade på hjerte, ledd, nyrer) eller septisk (lymfadenitt, nekrotisk betennelse i mandlene, mellomørebetennelse, etc.) type.
Ekstrafaryngeal (ekstrabukkal) skarlagensfeber
Infeksjonsportalen er stedet for hudlesjoner (brannskader, sår, fødselskanal, streptoderma foci, osv.). Utslettet har en tendens til å spre seg fra stedet der patogenen ble introdusert. I denne sjeldne formen av sykdommen er det ingen inflammatoriske forandringer i orofarynx og cervikale lymfeknuter. Lymfadenitt oppstår nær infeksjonens inngangsportal.
Latente former for skarlagensfeber. Ofte funnet hos voksne. Karakterisert av svak rus, katarrhal betennelse i orofarynx, sparsomt, blekt, raskt forsvinnende utslett. Hos voksne er et alvorlig sykdomsforløp mulig - toksisk-septisk form.
Hva plager deg?
Komplikasjoner og konsekvenser
Patogenesen av komplikasjoner er basert på tre faktorer: allergi, reinfeksjon og superinfeksjon. De vanligste komplikasjonene inkluderer purulent og nekrotisk lymfadenitt, purulent mellomørebetennelse, bihulebetennelse, purulent artritt, samt komplikasjoner av infeksiøs-allergisk genese, mer vanlig hos voksne - diffus glomerulonefritt, myokarditt, synovitt.
Indikasjoner for konsultasjon med andre spesialister
- Øre-nese-hals-spesialist (ørebetennelse, bihulebetennelse).
- Kirurg (purulent lymfadenitt).
- Revmatolog (purulent lymfadenitt).
Diagnostikk skarlagensfeber
Klinisk diagnose av skarlagensfeber er basert på følgende data:
- akutt sykdomsutbrudd, feber, rusmiddel;
- akutt katarral, katarral-purulent eller nekrotisk betennelse i mandlene;
- rikelig, punktformet utslett i hudens naturlige folder.
Laboratoriediagnostikk av skarlagensfeber registrerer følgende endringer:
- nøytrofil leukocytose med venstreforskyvning, økt ESR;
- rikelig vekst av beta-hemolytiske streptokokker når man sår materiale fra infeksjonsstedet på blodagar;
- økning i antistofftitre mot streptokokkantigener: M-protein, A-polysakkarid, streptolysin O, etc.
Renkultur av patogenet er praktisk talt ikke isolert på grunn av det karakteristiske kliniske bildet av sykdommen og den utbredte spredningen av bakterier hos friske individer og pasienter med andre former for streptokokkinfeksjon. For ekspressdiagnostikk brukes RCA, som bestemmer streptokokkantigenet.
Hva trenger å undersøke?
Hvilke tester er nødvendig?
Differensiell diagnose
Skarlagensfeber må differensieres fra meslinger, røde hunder, pseudotuberkulose og medikamentell dermatitt.
Meslinger er preget av en katarralperiode (konjunktivitt, fotofobi, tørrhoste), Belsky-Filatov-Koplik-flekker, iscenesatt utseende av utslett, stort makulopapuløst utslett mot en bakgrunn av blek hud.
Ved røde hunder er rusmiddelet svakt uttrykt eller fraværende; forstørrelse av de bakre cervikale lymfeknutene er karakteristisk; et lite flekkete utslett på en bakgrunn av blek hud, mer rikelig på ryggen og ekstensorflatene på ekstremitetene.
Ved medikamentindusert sykdom er utslettet mer rikelig nær leddene, på magen og baken. Polymorfisme i utslettet er karakteristisk: sammen med punktutslett opptrer papulært og urtikarielaktig. Andre kliniske tegn på skarlagensfeber er fraværende: betennelse i mandlene, lymfadenitt, rus, karakteristisk utseende på tungen, etc. Stomatitt forekommer ofte.
Ved pseudo-tuberkulose observeres ofte tarmdysfunksjon, magesmerter og leddsmerter. Utslettselementene er grovere og lokalisert mot en lys bakgrunn. Fortykkelse av utslettet på hender og føtter ("hansker", "sokker"), i ansiktet, inkludert nasolabialtrekanten, kan observeres. Lever og milt er ofte forstørret.
Når fibrinøse avleiringer oppdages, og spesielt når de strekker seg utover mandlene, bør differensialdiagnostikk av skarlagensfeber utføres med difteri.
Hvem skal kontakte?
Behandling skarlagensfeber
Skarlagensfeber behandles hjemme, bortsett fra i alvorlige og kompliserte tilfeller. Pasienten må holde sengen i 7 dager. Foretrukket legemiddel er benzylpenicillin i en dose på 15–20 tusen U/kg per dag (5–7 dager). Alternative legemidler er makrolider (erytromycin 250 mg fire ganger daglig eller 500 mg to ganger daglig) og førstegenerasjons cefalosporiner (cefazolin 50 mg/kg per dag). Behandlingsforløpet er 5–7 dager. Hvis det er kontraindikasjoner for disse legemidlene, brukes semisyntetiske penicilliner og linkosamider. Hjemme bør tabletter (fenoksymetylpenicillin, erytromycin) foretrekkes. Gurgling med en 1:5000 furacilinløsning, kamille-, ringblomst- og eukalyptusinfusjoner foreskrives. Vitaminer og antihistaminer er indisert i normale terapeutiske doser. Symptomatisk behandling av skarlagensfeber brukes i henhold til indikasjoner.
Forebygging av superinfeksjon og reinfeksjon sikres ved å overholde passende antiepidemisk regime på avdelingen: pasienter legges inn på sykehus i små avdelinger eller bokser, isoleres hvis komplikasjoner oppstår; det er ønskelig å fylle avdelingene samtidig.
Klinisk undersøkelse
Poliklinisk overvåking av de som er friskmeldte utføres i en måned etter utskrivelse fra sykehuset. Etter 7–10 dager utføres en klinisk undersøkelse og kontrollprøver av urin og blod, og EKG tas hvis indisert. Ved påvisning av patologi kreves en ny undersøkelse etter 3 uker, hvoretter pasienten fjernes fra poliklinikkregisteret. Ved påvisning av patologi overføres den friskmeldte pasienten til observasjon hos revmatolog eller nefrolog.
Medisiner
Forebygging
Ved skarlagensfeber er følgende pasienter underlagt obligatorisk sykehusinnleggelse:
- med alvorlige og moderate former for infeksjon;
- fra barneinstitusjoner med døgnåpent opphold for barn (barnehjem, barnehjem, internatskoler, sanatorier osv.);
- fra familier med barn under 10 år som ikke har hatt skarlagensfeber;
- fra familier der det er personer som jobber i førskoleinstitusjoner, kirurgiske og fødeavdelinger, barnesykehus og -klinikker, melkekjøkken, hvis det er umulig å isolere dem fra den syke personen;
- når riktig hjemmebehandling ikke er mulig.
En pasient med skarlagensfeber utskrives fra sykehuset etter klinisk bedring, men ikke tidligere enn 10 dager etter sykdomsdebut.
Prosedyre for innleggelse av personer som har hatt skarlagensfeber og betennelse i mandlene på barneinstitusjoner
- Rekonvalesenter blant barn som går på førskoleinstitusjoner og de to første klassetrinnene på skolene har lov til å komme inn i dem 12 dager etter klinisk bedring.
- Ytterligere 12-dagers isolasjon av barn med skarlagensfeber fra lukkede barneinstitusjoner etter utskrivelse fra sykehus i samme institusjon er tillatt dersom det er forhold for pålitelig isolering av rekonvalesenter.
- Rekonvalesenter fra gruppen av dekreterte yrker overføres til en annen jobb i 12 dager fra det øyeblikket de klinisk er friske, hvor de ikke vil være epidemisk farlige.
- Pasienter med betennelse i mandlene fra et utbrudd av skarlagensfeber, identifisert innen syv dager fra datoen for registrering av siste tilfelle av skarlagensfeber, er ikke innlagt på ovennevnte institusjoner i 22 dager fra sykdomsdatoen (det samme gjelder pasienter med skarlagensfeber).
Når tilfeller av skarlagensfeber registreres i en førskoleinstitusjon, settes gruppen der pasienten er funnet i karantene i 7 dager fra det øyeblikket den siste pasienten med skarlagensfeber ble isolert. Termometri, undersøkelse av svelg og hud hos barn og ansatte er obligatorisk i gruppen. Hvis det oppdages høy temperatur eller symptomer på akutt sykdom i de øvre luftveiene hos noen av barna, anbefales det å isolere dem umiddelbart fra andre. Alle personer som har vært i kontakt med pasienter og har kroniske inflammatoriske sykdommer i nesesvelget, desinfiseres med tomicid i 5 dager (skylling eller vanning av svelget fire ganger daglig før måltider). I rommet der pasienten er til stede, utføres regelmessig desinfeksjon med en 0,5 % kloraminløsning; tallerkener og sengetøy kokes regelmessig. Sluttdesinfeksjon utføres ikke.
Barn som går i førskolegrupper og de to første klassetrinnene, som ikke har hatt skarlagensfeber og har vært i kontakt med en syk person hjemme, har ikke adgang til barnehagen i 7 dager fra siste kontakt med den syke personen. Ved påvisning av akutte luftveisinfeksjoner (betennelse i mandlene, faryngitt osv.) undersøkes barna for utslett og suspenderes fra undervisningen (med varsel fra den lokale legen). De får adgang til barnehagen etter at de er friskmeldt og har fremlagt en attest for antibiotikabehandling. Personer med godkjente yrker som har vært i kontakt med den syke personen har lov til å jobbe, men de settes under medisinsk observasjon i 7 dager for å raskt oppdage skarlagensfeber eller betennelse i mandlene.


 [
[