Medisinsk ekspert i artikkelen
Nye publikasjoner
Medikamentindusert trombocytopeni: årsaker, symptomer, diagnose og behandling
Sist oppdatert: 30.03.2026

Vi har strenge retningslinjer for kildekode og lenker kun til anerkjente medisinske nettsteder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk fagfellevurderte studier. Merk at tallene i parentes ([1], [2] osv.) er klikkbare lenker til disse studiene.
Hvis du mener at noe av innholdet vårt er unøyaktig, utdatert eller på annen måte tvilsomt, kan du velge det og trykke Ctrl + Enter.
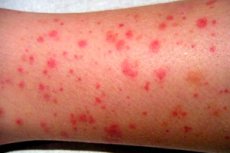
Legemiddelindusert trombocytopeni er en reduksjon i antall blodplater i blodet som utvikles etter inntak av et legemiddel på grunn av blodplatedestruksjon, hemming av produksjonen av disse i benmargen, eller, sjeldnere, en kombinasjon av flere mekanismer. Det er ikke en enkelt sykdom, men en gruppe legemiddelrelaterte tilstander som deler et felles utfall: blodplatenivåene blir for lave for sikker hemostase. [1]
Moderne klinisk praksis deler medikamentindusert trombocytopeni inn i minst to hovedformer. Den første er immunindusert, når medikamentet utløser dannelsen av antistoffer mot blodplater eller danner komplekser med dem. Den andre er ikke-immunindusert, når medikamentet undertrykker benmargen og reduserer blodplateproduksjonen, slik det skjer med noen antitumorregimer. [2]
Heparinindusert trombocytopeni inntar en spesiell plass. Dette er også en medikamentindusert tilstand, men den skiller seg ut ved at den ikke bare er forbundet med risiko for blødning, men paradoksalt nok også med høy risiko for trombose. Derfor krever det generelle temaet medikamentindusert trombocytopeni alltid en egen diskusjon av heparin som en klinisk unik variant. [3]
Problemet er fortsatt presserende fordi medikamentindusert trombocytopeni ofte oppdages sent. Hos voksne innlagt på sykehus kan det utgjøre opptil 10 % av tilfellene av akutt trombocytopeni, spesielt hos pasienter med polyfarmasi, infeksjoner, kreft og intensivbehandling. Manglende gjenkjenning av årsaken fører til fortsatt bruk av det forårsakende legemidlet, en ytterligere nedgang i blodplatetallet og økt risiko for alvorlig blødning eller trombose. [4]
Det viktigste praktiske prinsippet er enkelt: det er ikke bare blodplatetallet som må behandles, men den underliggende årsaken til fallet. For å gjøre dette må legen raskt svare på fire spørsmål: er blodplatetallet virkelig lavt? Hvilken medisin er mest sannsynlig årsaken? Er det tegn på blødning? Er det en situasjon som ligner heparinindusert trombocytopeni med trombose? [5]
| Hovedoppgave | Hva betyr dette i praksis? |
|---|---|
| Medikamentindusert trombocytopeni er ikke en enkeltstående nosologi | Det finnes flere årsaker og mekanismer |
| Det finnes immune og ikke-immune former | Taktikk avhenger av mekanismen |
| Heparinvarianten er spesiell | Risikoen for trombose kan oppveie risikoen for blødning |
| Gjenkjenningshastighet er viktig | Fortsatt bruk av det forårsakende legemidlet forverrer prognosen. |
| Det viktigste første trinnet | Mistenk en sammenheng med stoffet i tide |
Tabellen er satt sammen basert på moderne oversikter og kliniske retningslinjer. [6]
Kode i henhold til ICD-10 og ICD-11
Den internasjonale klassifiseringen av sykdommer, 10. revisjon, har ikke en spesifikk, smal kategori spesifikt for medikamentindusert trombocytopeni i basisversjonen. Den nærmeste kategorien er D69.5 Sekundær trombocytopeni, som indikerer at årsaken kan kodes ytterligere som en ekstern årsak, om ønskelig. I en rekke nasjonale kliniske modifikasjoner, som ICD-10-CM, brukes D69.59 Annen sekundær trombocytopeni ofte for medikamentinduserte tilfeller, og enda mer detaljerte koder kan finnes for individuelle heparinvarianter. [7]
Den internasjonale klassifiseringen av sykdommer, 11. revisjon, har gjort kodingen mer presis. Den inkluderer den direkte koden 3B64.12 Legemiddelindusert trombocytopenisk purpura, som dekker både trombocytopenisk purpura på grunn av legemiddeltoksisitet, som cytostatika eller immunsuppressiva, og idiosynkratisk legemiddelindusert trombocytopeni, som den som er forbundet med kinin eller tiazider. Dette er en mer praktisk og presis kategori for klinisk praksis. [8]
Det er viktig å forstå at faktisk sykehuskoding ikke bare avhenger av det internasjonale klassifiseringssystemet, men også av den lokale versjonen av klassifiseringen, krav til betalingssystemet og den bekreftede varianten av medikamentindusert trombocytopeni. Derfor kan koden i journalene til to pasienter med lignende kliniske presentasjoner avvike hvis den ene bekreftes å ha generell sekundær trombocytopeni, mens den andre har en spesifikk heparinimmunvariant. [9]
Fra et klinisk perspektiv spiller dette ikke så stor rolle for selve behandlingen som for nøyaktig dokumentasjon, epidemiologiske registre og kontinuitet. Hvis medisineringsmekanismen er uklar, kan pasienten få samme legemiddel igjen i fremtiden og oppleve en gjentatt alvorlig reaksjon. Derfor er nøyaktig dokumentasjon i epikrisen en del av forebyggingen av tilbakefall. [10]
| Klassifiseringssystem | Kode | Praktisk kommentar |
|---|---|---|
| Internasjonal klassifisering av sykdommer, 10. revisjon | D69.5 | Bred rubrikk for sekundær trombocytopeni |
| ICD-10-CM | D69,59 | Brukes ofte i tilfeller der det ikke er heparin forårsaket av legemidler |
| Internasjonal klassifisering av sykdommer, 11. revisjon | 3B64.12 | Direkte kode for medikamentindusert trombocytopenisk purpura |
| Nasjonale modifikasjoner av ICD-10 | Variabel | For heparinvarianter kan det være separate avklaringer |
Tabellen gjenspeiler moderne koding i grunnleggende og klinisk modifiserte systemer. [11]
Epidemiologi
Medikamentindusert trombocytopeni regnes som en relativt sjelden komplikasjon i den generelle befolkningen, men for sykehus og intensivavdelinger er den mye viktigere enn den totale forekomsten antyder. Klassiske epidemiologiske estimater for immunmedisinindusert trombocytopeni er omtrent 1–2 tilfeller per 100 000 mennesker per år, mens nyere kilder ofte siterer et nærmere tall på omtrent 10 tilfeller per 1 million mennesker per år. [12]
Denne sjeldenheten er misvisende. I praksis på sykehus kan medikamentindusert trombocytopeni utgjøre opptil 10 % av akutte episoder med trombocytopeni hos voksne innlagt på sykehus, spesielt hos pasienter som får flere medisiner samtidig. Dette skyldes ikke bare det store antallet medisiner, men også den hyppige bruken av antibiotika, hepariner, antineoplastiske midler og immunmodulatorer på sykehus. [13]
Problemet er enda mer uttalt blant eldre innlagte pasienter. I en studie fra 2024 av eldre innlagte pasienter forekom trombocytopeni i 22,6 % av tilfellene totalt, hvor medikamentrelaterte tilfeller utgjorde 25,3 % av de identifiserte årsakene til trombocytopeni. Dette betyr ikke at en fjerdedel av alle eldre pasienter er medikamentrelaterte, men det viser hvor ofte medisiner er involvert i etiologien til allerede identifiserte blodplatenedganger. [14]
Heparinindusert trombocytopeni er den mest kjente og klinisk farlige undertypen. Moderne oversikter og metaanalytiske data viser at forekomsten avhenger av typen heparin og den kliniske konteksten, og varierer vanligvis fra omtrent 0,2 % til 5,0 %; risikoen med lavmolekylære hepariner er nesten 10 ganger lavere enn med ufraksjonert heparin. [15]
Nye legemiddelklasser endrer også bildet. Immun trombocytopeni assosiert med immunkontrollpunkthemmere er fortsatt et sjeldent, men godt beskrevet problem hos kreftpasienter. Nåværende oversikter anslår forekomsten til omtrent 0,2 %–2,8 %, og hundrevis av rapporter har samlet seg i legemiddelovervåkningsdatabaser, spesielt for nivolumab og pembrolizumab [16].
| Epidemiologisk indikator | Karakter |
|---|---|
| Immunmedisinindusert trombocytopeni i den generelle befolkningen | omtrent 1–2 per 100 000 per år |
| Alternativ sen vurdering | omtrent 10 per 1 million per år |
| Andelen akutte trombocytopenier på sykehus | opptil 10 % |
| Hyppighet av heparinindusert trombocytopeni | omtrent 0,2 %–5,0 % |
| Relativ risiko med lavmolekylære hepariner | nesten 10 ganger lavere enn med ufraksjonert |
| Immun trombocytopeni sekundært til immunkontrollpunktshemmere | omtrent 0,2 %–2,8 % |
Tabellen oppsummerer de mest stabile moderne estimatene. [17]
Årsaker
Begrepet «legemiddelindusert trombocytopeni» dekker en rekke årsaker. Noen legemidler utløser immunforsvarets ødeleggelse av blodplater. Andre hemmer dannelsen av dem i benmargen. Andre igjen forårsaker trombocytopeni gjennom indirekte mekanismer, som trombose, massivt blodplateforbruk eller immunreaksjoner med en tendens til samtidig å redusere blodplater og danne blodpropper. [18]
Immunformen utvikler seg oftest plutselig og er alvorlig. De vanligst rapporterte legemidlene i denne gruppen inkluderer kinin og kinidin, trimetoprim med sulfametoksazol, vankomycin, rifampicin, karbamazepin, ibuprofen, oksaliplatin, ceftriakson og glykoprotein 2b/3a-hemmere som abciximab, eptifibatid og tirofiban. Nåværende databaser og oppdaterte gjennomganger av legemiddelovervåking bekrefter at listen over mistenkte legemidler nå overstiger 300 navn. [19]
Den ikke-immune formen er oftere assosiert med benmargssuppresjon. Dette er spesielt karakteristisk for antitumorbehandlinger, noen immunsuppressive midler og noen antiinfeksjonsmedisiner. I denne situasjonen synker ikke blodplatetallet fordi antistoffer aktivt ødelegger dem, men fordi benmargen midlertidig eller permanent produserer færre av dem. [20]
Heparinindusert trombocytopeni er en separat enhet. Immunvarianten utvikler seg etter eksponering for heparin på grunn av antistoffer mot blodplatefaktor 4/heparinkomplekset og er primært farlig på grunn av trombose. Det finnes også en mildere, ikke-immun, tidlig heparinassosiert form, som vanligvis ikke fører til alvorlige komplikasjoner og går over uten spesifikk behandling. [21]
Til slutt har sekundær immun trombocytopeni assosiert med immunterapi mot kreft i de senere år i økende grad blitt tilskrevet medikamentinduserte årsaker. Dette er ikke den vanligste tilstanden, men den er spesielt viktig fordi den kan avbryte effektiv antitumorbehandling og kreve en kompleks balanse mellom å kontrollere den autoimmune komplikasjonen og fortsette kreftbehandlingen. [22]
| Hovedmekanismen | Typiske legemiddelgrupper |
|---|---|
| Immunødeleggelse av blodplater | Kinin, vankomycin, trimetoprim med sulfametoksazol, rifampicin, ceftriakson, karbamazepin |
| En rask immunrespons av en spesiell type | Abciximab, eptifibatid, tirofiban |
| Benmargssuppresjon | Cytostatika, noen immunsuppressiva, noen antibiotika |
| Immunform med trombose | Hepariner |
| Immunform mot bakgrunnen av moderne onkoterapi | Immunkontrollpunktshemmere |
Tabellen er basert på vurderinger, oppdateringer av legemiddelovervåking og registre over godkjente legemidler.[23]
Risikofaktorer
En av de viktigste risikofaktorene er polyfarmasi. Jo flere medisiner en pasient tar samtidig, desto vanskeligere er det å oppdage årsaken i tide, og desto større er sjansen for at trombocytopeni virkelig er medikamentindusert. Dette er grunnen til at problemet er spesielt akutt på sykehus, intensivavdelinger, onkologiske avdelinger og hos eldre pasienter med flere kroniske sykdommer. [24]
Arten av legemiddeleksponeringen er også viktig. Klassisk immunindusert legemiddelindusert trombocytopeni starter vanligvis 5–10 dager etter den første vanlige dosen av et nytt legemiddel. Ved gjentatt eksponering kan reaksjonen oppstå innen timer, fordi immunsystemet gjenkjenner legemidlet raskere. For abciximab og noen fibaner er et kraftig fall i blodplatetallet mulig etter første administrering. [25]
For heparinindusert trombocytopeni er risikoen høyere med ufraksjonert heparin enn med lavmolekylært heparin, og avhenger av den kliniske konteksten. En høyere risiko er beskrevet i kirurgiske scenarioer, spesielt etter større inngrep, og ved lengre heparineksponering. Selv små doser heparin og kateterskylling eliminerer ikke denne reaksjonen fullstendig. [26]
Høyere alder alene utløser ikke en immunrespons, men den øker den generelle sannsynligheten for medikamentindusert trombocytopeni på grunn av økt antall medisiner, komorbiditeter, infeksjoner og lever- og nyredysfunksjon. Disse tilstandene kompliserer også diagnosen, ettersom en enkelt person kan ha flere mulige årsaker til lave blodplater. [27]
Kreftpasienter danner en egen risikogruppe. De kan oppleve cytostatisk undertrykkelse av megakaryocytter, immunreaksjoner på moderne antitumormedisiner og ytterligere trombocytopeniske faktorer assosiert med infeksjoner, benmargsmetastaser og ernæringsmangler. Derfor krever medikamentindusert trombocytopeni hos kreftpasienter nesten alltid en mer omfattende differensialdiagnose enn hos en generelt frisk person. [28]
| Risikofaktor | Hvorfor er det viktig? |
|---|---|
| Polyfarmasi | Flere potensielle forårsakende legemidler |
| Nylig lansering av et nytt legemiddel | Typisk tidsvindu for immunform |
| Gjentatt eksponering for samme stoff | Kan forårsake et raskere og mer alvorlig tilbakefall |
| Ufraksjonert heparin | Høyere risiko for immun heparinform |
| Alderdom | Mer komorbiditet og medikamentkombinasjoner |
| Onkologisk behandling | Både immun- og myelosuppressive mekanismer er mulige |
Tabellen gjenspeiler de viktigste praktiske risikofaktorene. [29]
Patogenese
Immunindusert trombocytopeni er oftest assosiert med såkalte medikamentavhengige antistoffer. Disse antistoffene binder seg til blodplater bare i nærvær av et spesifikt legemiddel eller dets metabolitt. Som et resultat fjernes blodplater raskt fra blodet, og blodplatetallet faller kraftig, noen ganger til ekstremt lave nivåer. [30]
Flere mekanismer for immunresponsen er beskrevet. Oversikter fremhever haptenlignende reaksjoner, immunkomplekser, autoantistoffinduksjon, reaksjoner mot blodplate-legemiddelkomplekser og spesifikke varianter for glykoprotein t2 b og t3 a antagonister. Derfor kan det samme kliniske fenomenet – blodplatenedgang – forekomme gjennom forskjellige immunologiske veier. [31]
Ikke-immune former utvikler seg annerledes. Her undertrykker legemidlet den megakaryocytiske avstamningen i benmargen eller har en toksisk effekt på stamceller, noe som resulterer i redusert blodplateproduksjon. Disse variantene er oftere dose- og varighetsavhengige og har mindre sannsynlighet for å resultere i et plutselig immunforsvarskollaps. [32]
Heparinindusert trombocytopeni har en unik patogenetisk profil. Antistoffer mot blodplatefaktor 4/heparinkomplekset reduserer ikke bare blodplatetallet, men aktiverer også blodplater, monocytter og koagulasjon. Dette er grunnen til at pasienten samtidig opplever en reduksjon i blodplater og en økt risiko for venøs og arteriell trombose. Dette er en av grunnene til at den heparininduserte formen ikke kan behandles på samme måte som vanlig blødende trombocytopeni. [33]
Ved immun trombocytopeni forårsaket av immunkontrollpunkthemmere er mekanismen ennå ikke fullstendig klarlagt, men det anses klinisk som en autoimmun komplikasjon av kreftbehandling. Ikke bare trombocyttødeleggelse, men også den generelle immunforstyrrelsen som er karakteristisk for denne legemiddelklassen, står i forgrunnen. [34]
| Mekanisme | Hva skjer |
|---|---|
| Legemiddelavhengige antistoffer | Blodplater ødelegges raskt i nærvær av legemidlet |
| Immunkomplekser | En kombinasjon av legemidler og antistoffer skader blodplater. |
| Autoimmun induksjon | Legemidlet fremkaller antistoffer selv utenfor sin direkte tilstedeværelse |
| Myelosuppresjon | Benmarg produserer færre blodplater |
| Heparin immunmekanisme | Blodplater reduseres ikke bare, men aktiveres også, noe som fører til trombose. |
Tabellen oppsummerer de viktigste patogenetiske variantene. [35]
Symptomer
Det kliniske bildet avhenger først og fremst av alvorlighetsgraden av blodplatenedgangen og mekanismen bak trombocytopeni. Ved nivåer over 50 × 10⁹ per liter er mange pasienter asymptomatiske. I området 20–50 × 10⁹ per liter er hudmanifestasjoner som petekkier, purpura og ekkymoser vanligere. Ved nivåer under 10 × 10⁹ per liter øker risikoen for alvorlig spontan blødning kraftig. [36]
Den klassiske immunmedikamentinduserte trombocytopenien har ofte en akutt debut. Plutselige blåmerker, petekkier, neseblødning, blødende tannkjøtt og noen ganger blod i urinen eller avføringen er typiske. En gjennomgang av immunmedikamentindusert trombocytopeni understreker at nadir ofte er under 20 × 10⁹ per liter, og klinisk signifikant blødning er vanligere enn i mange andre trombocytopenivarianter.[37]
Symptomer på heparinindusert trombocytopeni kan være paradoksale. Blødning er ikke alltid det dominerende symptomet. Det er mye viktigere å være oppmerksom på ny trombose, hudnekrose på injeksjonsstedet, smerter og hevelse i ekstremiteten, plutselig kortpustethet, fingeriskemi eller andre tegn på vaskulær okklusjon forbundet med et fall i blodplatetall etter eksponering for heparin. [38]
Med myelosuppressive varianter er ikke debuten like rask. Blodplater avtar sammen med andre cellelinjer eller mot bakgrunn av et allerede forventet cytostatisk forløp. Slike pasienter kan oppleve en kombinasjon av blødning, svakhet, infeksjoner og anemi, fordi problemet ikke er begrenset til blodplater alene. [39]
Til slutt, hos noen pasienter er det første tegnet ikke betydelig blødning, men rett og slett et nytt laboratorieresultat. Dette gjelder spesielt for tidlig oppdagelse på sykehus. Selv en asymptomatisk reduksjon i blodplater bør imidlertid ikke ignoreres hvis den sammenfaller med nylig oppstart av en ny medisin, da tilstanden raskt kan forverres. [40]
| Graden av blodplatereduksjon | Typiske manifestasjoner |
|---|---|
| Mer enn 50 × 10⁹ per liter | Ofte er det ingen symptomer |
| 20–50 × 10⁹ per liter | Petekkier, purpura, ekkymose |
| Mindre enn 20 × 10⁹ per liter | Alvorlig blødning i huden og slimhinnen |
| Mindre enn 10 × 10⁹ per liter | Høy risiko for alvorlig spontan blødning |
| Heparin immunform | Trombose er mulig selv uten blødning |
Tabellen er basert på generelle terskler for klinisk betydning av trombocytopeni og legemiddelformspesifisiteter.[41]
Klassifisering, former og stadier
Det finnes ikke noe enkelt, universelt stadiesystem for medikamentindusert trombocytopeni. Dette er viktig å si rett ut for å unngå det feilaktige inntrykket av at sykdommen følger standardstadier som kreft. Klinisk er det mer praktisk å klassifisere den etter mekanisme, alvorlighetsgrad og tilstedeværelse av blødning eller trombose. [42]
Basert på mekanismen skilles det mellom immunmediert trombocytopeni, ikke-immun myelosuppressiv trombocytopeni, heparinindusert trombocytopeni og sjeldnere sekundære immunvarianter assosiert med moderne immunmedierte behandlinger. Dette skillet er nyttig fordi det direkte påvirker behandlingsbeslutninger: i noen tilfeller bør legemidlet seponeres og observasjon utføres, mens i andre tilfeller bør alternativ antikoagulasjon igangsettes umiddelbart. [43]
Klinisk alvorlighetsgrad vurderes vanligvis basert på blodplatetall og forekomst av blødning. Det er ofte praktisk å snakke om mild, moderat, alvorlig og svært alvorlig trombocytopeni. Men enda viktigere er tilstedeværelsen av symptomer: en pasient med et blodplatetall på 35 × 10⁹ per liter og ingen blødning kan være mindre farlig enn en pasient med et lignende nivå og melena eller nevrologiske symptomer. [44]
En egen klinisk klassifisering basert på sannsynlighet finnes for den heparininduserte formen. Det første stadiet bruker 4T-skalaen, som vurderer alvorlighetsgraden av blodplatenedgangen, tidspunktet for debut, tilstedeværelsen av trombose og andre mulige årsaker. Dette er ikke en klassifisering for all medikamentindusert trombocytopeni, men den har blitt standarden for initial risikostratifisering spesifikt for den heparininduserte formen. [45]
Basert på sykdomsforløpet kan man også skille mellom akutte og langvarige varianter. Den klassiske immunmedisineringsformen utvikler seg vanligvis akutt og begynner å bli frisk innen få dager etter at behandlingen med det forårsakende legemidlet er avsluttet. Hvis blodplatetallet ikke blir friskt, er det behov for ytterligere undersøkelser, og diagnosen bør revurderes. [46]
| Tilnærming til klassifisering | Alternativer |
|---|---|
| Etter mekanisme | Immun, myelosuppressiv, heparin, sekundær immun mot bakgrunnen av immunterapi |
| Etter alvorlighetsgrad | Lett, moderat, tung, veldig tung |
| Rundt klinikken | Uten blødning, med blødning, med trombose |
| Etter tid | Akutt, langvarig |
| For heparinform | Lav, middels og høy klinisk sannsynlighet i henhold til 4T-skalaen |
Tabellen gjenspeiler den praktiske kliniske klassifiseringen. [47]
Komplikasjoner og konsekvenser
Den mest åpenbare komplikasjonen er blødning. Risikoen avhenger av blodplatenivåer, komorbiditeter, antikoagulantia, alder og lesjonens plassering. Ved svært lavt blodplatetall er neseblod, gastrointestinal blødning, livmorblødning, bløtvevsblødning og i sjeldne tilfeller intrakraniell blødning mulig. [48]
Legemiddelindusert trombocytopeni er imidlertid ikke alltid ensbetydende med blødning. Den heparininduserte formen er primært farlig på grunn av trombose. I en moderne kohort fra 2025, i bekreftede tilfeller av heparinindusert trombocytopeni, ble påfølgende venøse tromboemboliske komplikasjoner observert hos 23 %, arterielle komplikasjoner hos 9 %, større blødninger hos 12,6 % og dødelighet hos 18 %. Disse tallene viser tydelig den samlede faren her. [49]
En annen viktig konsekvens er forsinkelse eller avlysning av livreddende behandling. Antibiotika må seponeres hos pasienter med alvorlige infeksjoner, immunbasert antitumorbehandling hos kreftpasienter og heparin hos pasienter med høy trombotisk risiko. Dermed er trombocytopeni i seg selv farlig ikke bare direkte, men også fordi den forstyrrer den opprinnelige behandlingsstrategien. [50]
Ved myelosuppressive former går komplikasjoner ofte utover bare blødning. De kan omfatte forsinkelser i cellegiftbehandling, dosereduksjoner, redusert intensitet av onkologisk behandling og forverret tumorkontroll. Derfor anses medikamentindusert trombocytopeni innen onkologi som en komplikasjon som ikke bare påvirker sikkerheten, men også effektiviteten av antitumorprogrammer. [51]
Et separat langtidsproblem er gjentatt eksponering for det forårsakende legemidlet. Legemiddelavhengige antistoffer kan vedvare over lengre tid, og gjentatt administrering av det samme legemidlet forårsaker noen ganger et raskere og mer alvorlig tilbakefall. Derfor, etter bekreftet legemiddelindusert trombocytopeni, blir riktig utskriving, advarsel til pasienten og registrering av allergi- eller legemiddelhistorie en del av forebyggende behandling. [52]
| Komplikasjon | I hvilke former er det spesielt viktig? |
|---|---|
| Alvorlig blødning | Immun ikke-heparinform, alvorlig myelosuppresjon |
| Trombose | Heparinindusert trombocytopeni |
| Seponering av nødvendig medisinering | Alle skjemaer |
| Forsinkelse i behandlingen av den underliggende sykdommen | Spesielt onkologiske og smittsomme scenarier |
| Tilbakefall ved ny administrering | Immun doseringsform |
Tabellen gjenspeiler de viktigste kliniske implikasjonene. [53]
Når du skal oppsøke lege
Hvis blåmerker, petekkier, blødende tannkjøtt, neseblødning eller en blodprøve uventet avslører en reduksjon i blodplater etter oppstart av en ny medisin, er det viktig å oppsøke legehjelp raskt, men uten forsinkelse. Det er spesielt viktig å informere legen din om den nøyaktige startdatoen for alle nye medisiner, inkludert antibiotika, smertestillende, urtemedisiner og kininholdige drikker. Uten denne tidslinjen blir diagnosen ofte forsinket. [54]
Umiddelbar evaluering er nødvendig hvis det er slimhinneblødning, blod i urinen, svart avføring, blodig oppkast, økende blåmerker, alvorlig svakhet eller menoragi. Disse tegnene indikerer at trombocytopeni allerede er klinisk signifikant og kan kreve sykehusinnleggelse, spesielt hvis blodplatetallet faller raskt. [55]
En separat nødsituasjon er nylig eksponering for heparin og en samtidig reduksjon i blodplatetall eller ny trombose. I dette tilfellet kan man ikke vente på "bekreftelse senere", fordi immun heparinindusert trombocytopeni er tidssensitiv. Hvis den kliniske sannsynligheten er middels eller høy, bør legen umiddelbart vurdere å stoppe heparin og bytte til ikke-heparin antikoagulasjon. [56]
Øyeblikkelig hjelp er nødvendig ved nevrologiske symptomer, hemoptyse, massiv gastrointestinal blødning, alvorlig kortpustethet, smerter og hevelse i ekstremiteten, kalde fingre eller bevissthetstap. Avhengig av mekanismen kan dette enten være alvorlig blødning eller en trombotisk komplikasjon av heparinformen. [57]
| Situasjon | Hastverk |
|---|---|
| Nytt laboratorieresultat viser fall i blodplater etter medisinering | Rask planlagt behandling |
| Petekkier, purpura, neseblod, blødende tannkjøtt | Hastevurdering |
| Kontakt med heparin og ny trombose | Haster |
| Blod i urin, avføring, oppkast | Haster |
| Nevrologiske symptomer eller alvorlig kortpustethet | Haster |
Tabellen oppsummerer den kliniske rutinen. [58]
Diagnostikk
Diagnosen starter med å bekrefte tilstedeværelsen av trombocytopeni. I en stabil poliklinisk setting er det første trinnet å utelukke pseudotrombocytopeni: for dette tas blodprøven på nytt inn i et heparin- eller natriumsitratrør, og blodplatene telles på nytt. Denne artefakten kan fremstå som et farlig fall i blodplater, selv om det faktisk skyldes celleklumping i røret. [59]
Neste trinn er en svært grundig medikamenthistorie. Det er nødvendig å identifisere alle reseptbelagte medisiner, smertestillende midler, antibiotika, dråper, urtete, kosttilskudd, medisiner mottatt på sykehuset, og noen ganger til og med drikker og matvarer som inneholder kinin. En praktisk gjennomgang av immunmedisinindusert trombocytopeni understreker at en fullstendig anamnese er det viktigste diagnostiske verktøyet, fordi spesifikke laboratorietester ikke alltid er tilgjengelige og er tidkrevende. [60]
Grunnleggende tester inkluderer fullstendig blodtelling, perifert blodutstryk, koagulasjonsprofil og lever- og nyrefunksjonstester. En omfattende tilnærming til trombocytopeni krever også å avgjøre om blodplater er isolert, om andre cytopenier er tilstede, og om det er tegn på hemolyse, mikrotrombose, sepsis eller benmargssvikt. Ved akutt trombocytopeni trenger noen pasienter sykehusinnleggelse på dette stadiet. [61]
Ved mistanke om heparinindusert heparinemi brukes en trinnvis algoritme. Først beregnes 4T-skåren, deretter, hvis sannsynligheten er middels eller høy, utføres en immunologisk test for antistoffer mot blodplatefaktor 4-heparinkomplekset. Hvis den er positiv og en funksjonell test er tilgjengelig, brukes den til bekreftelse. Hvis sannsynligheten for 4T-skåren er lav, anbefales vanligvis ikke laboratorietesting. [62]
Laboratoriepåvisning av medikamentavhengige antistoffer utenom heparinbehandling er mulig, men utføres kun i spesialiserte laboratorier og bør ikke forsinke seponering av det mistenkte legemidlet. Videre, hvis pasienten skal motta intravenøs immunglobulin, anbefales det å samle en serumprøve på forhånd, da immunglobulin kan forstyrre påfølgende immunologiske tester. [63]
Ikke alle trenger instrumentell diagnostikk. Den utføres basert på indikasjoner: venøs ultralyd ved mistanke om trombose, CT-skanning av hodet for nevrologiske symptomer og mistanke om blødning, og benmargsundersøkelse for tvilsomme funn eller tegn på primær hematologisk sykdom. Med andre ord søker bildediagnostikk etter komplikasjoner og alternative årsaker, snarere enn å bekrefte at det foreligger medikamentindusert trombocytopeni. [64]
| Diagnostisk trinn | Hva driver de med? |
|---|---|
| 1 | Bekreft en reell reduksjon i blodplater og utelukk pseudotrombocytopeni |
| 2 | En fullstendig liste over alle medisiner og deres oppstartstider samles inn. |
| 3 | De utfører en generell blodprøve, smøreprøve, koagulogram og biokjemi |
| 4 | De vurderer om trombocytopeni er isolert eller om det finnes andre cytopenier. |
| 5 | Ved mistanke om heparinformen beregnes 4T-skalaen. |
| 6 | Om nødvendig utføres immunologiske og funksjonelle tester |
| 7 | De ser instrumentelt etter komplikasjoner av blødning eller trombose |
Tabellen oppsummerer den trinnvise diagnostiske algoritmen. [65]
Differensialdiagnose
Den første oppgaven er å skille mellom ekte trombocytopeni og pseudotrombocytopeni. Uten dette kan en pasient få en alvorlig diagnose og unødvendig behandling rett og slett på grunn av et laboratoriefunn. Dette er grunnen til at en gjentatt telling i et citrat- eller heparinrør er en grunnleggende prosedyre, ikke et «tilleggsalternativ». [66]
Det andre veiskillet er primær immun trombocytopeni kontra medikamentindusert immun trombocytopeni. Klinisk kan de være svært like: isolerte blodplatetall, petekkier, purpura og andre normale blodtall. Hovedforskjellen er den tidsmessige sammenhengen med medikamentet og bedring etter seponering. Derfor er en tidsprofil noen ganger mer informativ enn dyre studier. [67]
Den tredje gruppen av alternativer inkluderer trombotiske mikroangiopatier, disseminert intravaskulær koagulasjon, sepsis, hemolyse, HELLP-syndrom, alvorlig leversykdom og benmargssvikt. AAFP-gjennomgangen understreker at heparinindusert trombocytopeni, trombotiske mikroangiopatier og HELLP-syndrom er årsakene til akutt trombocytopeni som oftest krever øyeblikkelig sykehusinnleggelse. [68]
Det må skilles mellom immunmediert behandling og kjemoterapeutisk benmargssuppresjon. I førstnevnte tilfelle er nedgangen ofte akutt, plutselig og immunmediert. I sistnevnte er den mer forutsigbar, relatert til tidspunktet for den cytostatiske syklusen og ofte ledsaget av leukopeni og anemi. En feil her endrer taktikk: i noen tilfeller er det tilstrekkelig å seponere ett legemiddel, mens i andre tilfeller er det nødvendig med justeringer av hele onkologiprogrammet. [69]
Til slutt bør ikke heparinindusert trombocytopeni forveksles med vanlig blødningsmedisinindusert trombocytopeni. Hvis en lege observerer blodplatetall under normalt og fersk trombose etter heparin, indikerer dette en annen klinisk logikk, hvor faren ikke ligger så mye i blodtap som i trombose. Dette er en av de viktigste diagnostiske feilene å unngå. [70]
| Hva bør utelukkes? | Hva er forskjellen? |
|---|---|
| Pseudotrombocytopeni | Artefakt, forsvinner med riktig reanalyse |
| Primær immun trombocytopeni | Det finnes ingen overbevisende kobling til det nye legemidlet. |
| Trombotisk mikroangiopati | Det er hemolyse, organskade og andre laboratoriefunn. |
| Disseminert intravaskulær koagulasjon | Systemisk faktorforbruk og alvorlig underliggende tilstand |
| Myelosuppresjon | Andre cellelinjer blir ofte også påvirket. |
| Heparinindusert trombocytopeni | Høy trombotisk risiko og en separat diagnostisk algoritme |
Tabellen gjenspeiler de viktigste diagnostiske gaflene. [71]

Behandling
Det primære og mest presserende trinnet ved mistenkt medikamentindusert trombocytopeni er å seponere det sannsynlig forårsakende legemidlet. For den klassiske immunformen er dette hovedbehandlingen. En gjennomgang i Haematologica understreker at hos pasienter som får flere medisiner, bør alle medisiner som er startet innen de siste 5–10 dagene, om mulig, seponeres og erstattes med alternativer, for deretter gradvis å begrense årsaken. [72]
Etter at man har seponert behandlingen med det forårsakende agens, starter vanligvis ikke bedring umiddelbart, men snarere etter hvert som legemidlet og dets metabolitter elimineres fra kroppen. Litteraturen beskriver at i den klassiske immunformen begynner blodplatene å øke etter 4–5 halveringstider for legemidlet, mens eldre, men fortsatt grunnleggende, oversikter rapporterer at dette ofte skjer innen 1–2 dager, med fullstendig bedring innen omtrent en uke. Denne regelen hjelper legen med å skille mellom en korrekt diagnostisk hypotese og en feilaktig. [73]
Støttende behandling avhenger av alvorlighetsgraden. Ved moderat fall uten blødning er det noen ganger tilstrekkelig å bare seponere legemidlet, observere, begrense potensielt farlig aktivitet og gjenta tester. Ved aktiv blødning eller blodplatetall under 10 × 10⁹ per liter vurderer imidlertid generelle retningslinjer for trombocytopeni blodplatetransfusjoner sammen med behandling av den underliggende årsaken. [74]
Ved alvorlig ikke-heparin-immunmediert hepatitt med blødning eller svært høy risiko for blødning, kan høye doser intravenøst immunglobulin brukes. En gjennomgang i Haematologica indikerer at en dose på 1 gram per kilogram kroppsvekt kan akselerere blodplategjenoppretting hos pasienter med alvorlig trombocytopeni og blødning, eller hos de med spesielt høy risiko for blødning. Det anbefales imidlertid å ta blodprøve for medikamentavhengig antistofftesting på forhånd. [75]
Kortikosteroiders rolle i klassiske immunformuleringer uten heparin er mindre standardisert enn ved primær immun trombocytopeni. I praksis brukes de ofte når diagnosen er uklar og behandling som immun trombocytopeni er nødvendig, eller ved immun trombocytopeni forårsaket av immunkontrollpunkthemmere. Det finnes imidlertid ingen universell evidensbasert behandling for noen formuleringer uten heparin, og hovedfokuset er fortsatt på å seponere eksponeringen for legemidlet. [76]
Heparinindusert trombocytopeni krever en helt annen tilnærming. Her bør alle former for heparin, inkludert kateterskylling, seponeres umiddelbart og ikke-heparinantikoagulasjon igangsettes med mindre det er kontraindisert. American Society of Hematology anbefaler å vurdere klinisk sannsynlighet ved hjelp av 4T-skalaen, og hvis sannsynligheten er middels eller høy, gå videre til laboratoriebekreftelse og klinisk behandling, i stedet for å vente på ubestemt tid på et definitivt resultat. [77]
For ikke-heparin-antikoagulasjon i heparinvarianten brukes argatroban, bivalirudin, danaparoid, fondoparinuks og, i noen kliniske situasjoner, direkte orale antikoagulantia. Retningslinjer og oversikter understreker at valget avhenger av klinisk stabilitet, lever- og nyrefunksjon, tilstedeværelse av trombose og lokal erfaring. Rutinemessige blodplatetransfusjoner anbefales ikke for pasienter med gjennomsnittlig blødningsrisiko i den akutte heparinvarianten. [78]
Behandlingsvarigheten for heparinindusert trombocytopeni avhenger også av komplikasjoner. Hvis akutt heparinindusert trombocytopeni oppstår uten trombose og screening ikke avdekker asymptomatisk trombose, fortsettes antikoagulasjon vanligvis minst inntil blodplatetallet er gjenopprettet til 150 × 10⁹ per liter, og vanligvis ikke lenger enn 3 måneder. Hvis trombose er tilstede, er standardretningslinjen 3–6 måneder, med mindre det er andre indikasjoner for lengre antikoagulasjon. [79]
For immun trombocytopeni forårsaket av immunkontrollpunkthemmere, skreddersys behandlingen basert på alvorlighetsgraden. For mindre alvorlige blodplatenedganger er midlertidig observasjon og en pause i behandlingen mulig, mens for reduksjoner under 50 × 10⁹ per liter anbefaler en gjennomgang i Haematologica konsultasjon med en hematolog, seponering av legemidlet og høydose kortikosteroider og/eller intravenøs immunglobulin. Refraktære tilfeller kan kreve rituximab eller trombopoietinreseptoragonister. [80]
Ved tumorassosiert myelosuppressiv trombocytopeni er hovedbehandlingen fortsatt justeringer av antitumorregimet, vedlikeholdstransfusjoner og, hos noen pasienter, legemidler som stimulerer trombopoiesen. Oversikter fra 2025 indikerer at trombopoietinreseptoragonister kan redusere forsinkelser og dosereduksjoner i cellegiftbehandling, men deres rolle avhenger av svulsten, behandlingsregimet og lokale standarder. Denne tilnærmingen er mer relevant for myelosuppressive enn klassiske immunmedisinformuleringer. [81]
Til slutt er en viktig del av behandlingen å forhindre ny eksponering for det forårsakende legemidlet. Legemiddelrelaterte antistoffer kan vedvare i lang tid, så pasienten bør få klare skriftlige instruksjoner om det forårsakende legemidlet og eventuelle relaterte agenser som også kan være uønskede. For klinikeren er dette like viktig som vellykket blodplaterekonstitusjon i dag, fordi neste episode kan begynne raskere og være mer alvorlig. [82]
| Behandlingssituasjon | Den grunnleggende tilnærmingen |
|---|---|
| Klassisk immun ikke-heparinform | Umiddelbar seponering av det forårsakende legemidlet |
| Alvorlig form med blødning | Intravenøs immunglobulin, støttende behandling og trombocytttransfusjon etter behov |
| Heparinform | Umiddelbar seponering av heparin og ikke-heparin antikoagulasjon |
| Heparinform med trombose | Full antikoagulasjon 3–6 måneder |
| Immunform mot bakgrunnen av kreftimmunterapi | Pausebehandling, kortikosteroider og/eller intravenøs immunglobulin |
| Myelosuppressiv form mot bakgrunnen av cellegiftbehandling | Korrigering av behandlingsregimet, transfusjoner og trombopoiesestimulerende midler som indisert |
Tabellen gjenspeiler gjeldende praksis for de viktigste kliniske scenarioene. [83]
Forebygging
Den beste forebyggingen er rasjonell medisinbruk og minimering av polyfarmasi. Jo færre unødvendige medisiner en pasient får, desto lavere er risikoen for at en av dem forårsaker immun- eller myelosuppressiv trombocytopeni. For sykehus betyr dette obligatorisk regelmessig gjennomgang av medisinlister, spesielt for eldre og alvorlig syke pasienter. [84]
Den andre forebyggingslinjen er en grundig medisineringshistorie før en ny resept. Hvis pasienten allerede har hatt bekreftet legemiddelindusert trombocytopeni, kan det være farlig å foreskrive det samme legemidlet eller et strukturelt lignende middel på nytt. Derfor bør epikrisen, polikliniske journaler og det elektroniske systemet inneholde mest mulig nøyaktig informasjon om det forårsakende legemidlet. [85]
For heparinformen er profylakse basert på nøye valg av heparintype og klinisk årvåkenhet. Siden risikoen med lavmolekylære hepariner er lavere og risikoen med ufraksjonert heparin er høyere, tar klinikere hensyn til dette når de velger et legemiddel, spesielt hos pasienter med høy risiko for komplikasjoner eller med en historie med mistenkt heparinform. [86]
Innen onkologi omfatter forebygging overvåking av blodplatetall i henhold til en behandlingsplan. Dette er nødvendig ikke bare av sikkerhetshensyn, men også for raskt å skille forventet myelosuppresjon fra en uvanlig immunreaksjon. Jo før et fall i blodplatetall oppdages, desto større er sjansen for å justere behandlingen uten alvorlig blødning eller tap av tumorkontroll. [87]
Til slutt innebærer pasientforebygging å gjenkjenne varseltegn. Pasienter bør forstå at etter oppstart av ny medisinering er ikke forekomsten av petekkier, omfattende blåmerker, blødende tannkjøtt, svart avføring eller kortpustethet en grunn til å vente en uke, men snarere en grunn til å kontakte lege umiddelbart. Ved medikamentindusert trombocytopeni jobber tiden ofte mot pasienten. [88]
| Forebyggende tiltak | Hva er det til for? |
|---|---|
| Minimering av unødvendige medisiner | Reduserer risikoen for medikamentrelaterte komplikasjoner |
| Nøyaktig regnskapsføring av tidligere reaksjoner | Forhindrer tilbakefall av alvorlig blodplatenedgang |
| Informert valg av heparin | Reduserer sannsynligheten for immun heparinform |
| Rutinemessig trombocyttmonitorering hos kreftpasienter | Hjelper å oppdage problemet tidlig |
| Pasientopplæring om varseltegn | Fremskynder prosessen med å søke hjelp |
Tabellen oppsummerer de viktigste forebyggende strategiene. [89]
Prognose
Prognosen avhenger av mekanismen og hastigheten på gjenkjenningen. I den klassiske immune ikke-heparinformen, hvis det forårsakende legemidlet raskt seponeres, begynner blodplatene vanligvis å komme seg i løpet av få dager, og det kliniske resultatet er ofte gunstig. Dette er et av de tilfellene der en tidlig leges innsikt bokstavelig talt endrer sykdommens naturlige forløp. [90]
Hvis diagnosen imidlertid blir forsinket, er prognosen dårligere. Fortsatt bruk av det aktuelle legemidlet fører til ytterligere nedgang i blodplater og øker risikoen for alvorlig blødning. Fatale blødninger, inkludert intrakranielle og intrapulmonale, er også beskrevet i grunnleggende oversikter, selv om katastrofale utfall med ikke-heparinformen generelt er sjeldne. [91]
For heparinindusert trombocytopeni bestemmes prognosen ikke bare av alvorlighetsgraden av trombocytopeni, men også av trombotiske komplikasjoner. Nåværende oversikter kaller denne tilstanden «livs- og lemstruende». Selv med behandling opplever noen pasienter venøs og arteriell trombose, og dødeligheten er fortsatt betydelig. [92]
Hos kreftpasienter er prognosen spesielt avhengig av den underliggende sykdommen. Trombocytopeni kan noen ganger korrigeres raskt, men noen ganger krever det en reduksjon i intensiteten av antitumorbehandling. Derfor bestemmes prognosen i denne gruppen av to prosesser: selve svulsten og behandlingskomplikasjoner. [93]
Samlet sett er en gunstig prognose mest sannsynlig når legen raskt utelukker pseudotrombocytopeni, oppdager en midlertidig medikamentrelatert sammenheng, seponerer den forårsakende agensen raskt og ikke overser heparinformen med trombose. De mest ugunstige faktorene er alvorlig trombocytopeni, aktiv blødning, heparinindusert trombocytopeni med trombose og alvorlig underliggende sykdom. [94]
| Prognostisk faktor | Innflytelse |
|---|---|
| Rask gjenkjenning og seponering av legemidler | Forbedrer prognosen |
| Svært lavt blodplate-nadir | Forverrer prognosen |
| Aktiv blødning | Forverrer prognosen |
| Heparinform med trombose | Forverrer prognosen betydelig |
| Alvorlig underliggende sykdom | Forverrer prognosen |
| Dokumentert årsak og unngåelse av ny eksponering | Reduserer risikoen for tilbakefall |
Tabellen gjenspeiler de viktigste prognostiske retningslinjene. [95]
Vanlige spørsmål
Er medikamentindusert trombocytopeni og immun trombocytopeni det samme?
Nei. Immun trombocytopeni er en distinkt autoimmun sykdom, mens medikamentindusert trombocytopeni er en reaksjon assosiert med et spesifikt medikament. I praksis kan de virke like, så den tidsmessige sammenhengen med medikamentet er avgjørende. [96]
Hvor mange dager etter at man har tatt en ny medisin, faller vanligvis blodplatetallet?
For den klassiske immunformen er det typisk 5–10 dager etter den første vanlige dosen. Ved gjentatt eksponering kan et fall begynne innen timer. Noen legemidler, som abciximab og fibans, kan forårsake en veldig rask innsettende effekt selv etter første administrering. [97]
Hvis blodplater synker, er det nok å bare stoppe medisinen?
Noen ganger ja, men ikke alltid. I milde tilfeller uten heparin er det ofte tilstrekkelig å stoppe medisinen. Ved blødning, svært lavt blodplatetall eller heparinvarianten er det ofte nødvendig med aktiv behandling, inkludert intravenøs immunglobulin eller ikke-heparinantikoagulasjon. [98]
Hvorfor er heparin farlig, ikke bare på grunn av blødning, men også på grunn av trombose?
Fordi i den immune formen av heparin reduserer antistoffer ikke bare blodplatetallet, men aktiverer dem også. Dette gjør blodet mer trombogent, slik at en pasient kan ha lavt blodplatetall og nye tromboser samtidig. [99]
Bør alle pasienter med medikamentindusert trombocytopeni få blodplatetransfusjoner?
Nei. Generelle retningslinjer vurderer transfusjoner ved aktiv blødning eller svært lavt antall blodplater. Ved heparinindusert form anbefales rutinemessige transfusjoner vanligvis ikke med mindre det er aktiv blødning eller høy risiko for blødning. [100]
Kan jeg ta et legemiddel igjen som allerede har forårsaket en slik reaksjon?
Vanligvis ikke. Ved allergiske reaksjoner indusert av immunmedisiner kan gjentatt eksponering utløse en raskere og mer alvorlig episode. Derfor er en nøyaktig registrering av det aktuelle legemidlet i pasientjournalen viktig. [101]
Viktige poeng fra eksperter
Donald M. Arnold, professor i medisin ved McMaster University og meddirektør for McMaster Centre for Transfusion Research, har etablert en praktisk retningslinje for klinikere: Når ny alvorlig trombocytopeni oppstår, bør hovedfokuset være å søke en medikamentindusert årsak, vurdere den tidsmessige sammenhengen og ikke utsette seponering av det mest sannsynlige legemidlet, selv om spesifikke laboratorietester ikke er tilgjengelige ennå. [102]
Adam Kuecker, sjef for hematologiseksjonen ved Penn Medicine, klinisk direktør for Penn Blood Disorders Center, direktør for Penn Comprehensive Hemophilia and Thrombosis Program, og professor i medisin ved University of Pennsylvania, er spesielt viktig for heparinindusert trombocytopeni: den nåværende standarden er å bruke 4T-skåren for innledende sannsynlighetsvurdering, bekrefte diagnosen trinnvis med laboratorietester, og starte ikke-heparinantikoagulasjon uten unødig forsinkelse hos pasienter med middels til høy klinisk sannsynlighet. [103]
Theodore E. Warkentin, klinisk hematolog og laboratoriehematolog ved Hamilton General Hospital og professor ved avdelingene for patologi, molekylærmedisin og medisin ved McMaster University, er en verdensleder innen heparinindusert trombocytopeni. Hans viktigste kliniske tese er at heparinindusert trombocytopeni ikke bare er «legemiddelinduserte blodplater», men en unik immunprotrombotisk sykdom der forsinket gjenkjenning er farligere enn selve blodplatenedgangen. [104]

