Medisinsk ekspert av artikkelen
Nye publikasjoner
Trofoblastisk sykdom
Last reviewed: 07.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
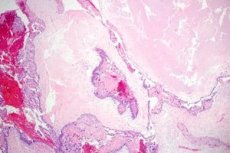
Trofoblastisk (svangerskaps-) sykdom er en generell betegnelse for et spekter av graviditetsrelaterte proliferative anomalier som stammer fra trofoblasten. Et viktig trekk ved trofoblastisk sykdom er dannelsen av luteale cyster på eggstokkene, som observeres i 50 % av tilfellene. De fleste pasienter har bilaterale luteale cyster, som kan bli store og fylle hele bukhulen.
Epidemiologi
Forekomsten av trofoblastsykdom har et visst geografisk mønster – varierende fra 0,36 % i asiatiske land til 0,008 % i europeiske land (i forhold til antall graviditeter). Slik epidemiologi er assosiert med et brudd på immunstatusen til kvinner med et stort antall graviditeter og et kort intervall mellom dem. Imidlertid er det ennå ikke funnet en eksakt forklaring på dette faktum.
Symptomer trofoblastisk sykdom
Det viktigste symptomet på trofoblastsykdom er at etter amenoré oppstår livmorblødning, noen ganger ledsaget av frigjøring av flere bobler med gjennomsiktig innhold.
Andre symptomer på trofoblastsykdom:
- alvorlig tidlig gestose (kvalme, oppkast), preeklampsi;
- livmorens størrelse overstiger forventet svangerskapsalder;
- under vaginal undersøkelse - livmoren har en hard elastisk konsistens, lengre enn forventet graviditetsperiode;
- palpasjon av livmoren (hvis stor - ingen tegn på fosteret);
- fravær av fosterets hjerterytme og bevegelse;
- fravær av tegn på et foster i livmorhulen (ifølge ultralyddata);
- kvalitativ og kvantitativ påvisning av humant koriongonadotropin i urin og blod (ved hydatidiform mole overstiger nivået av humant koriongonadotropin nivået i normalt svangerskap med 50–100 ganger).
- smerter i nedre del av magen med utviklingen av koriokarsinom;
- symptomer forårsaket av den dominerende lokaliseringen av tumormetastaser (hemoptyse, nevrologiske symptomer, etc.).
Stages
Klinisk klassifisering av koriokarsinom (FIGO, 1992):
- Fase I - lesjonen er begrenset til livmoren, det er ingen metastaser.
- Stadium II - lesjonen strekker seg utover livmoren, men er fortsatt begrenset til kjønnsorganene.
- Stadium III - metastase til lungene.
- Fase IV - metastatiske lesjoner i andre organer.
Skjemaer
Trofoblastisk sykdom inkluderer:
- hydatidiform føflekk,
- invasiv (ondartet) føflekk,
- koriokarsinom,
- trofoblastisk svulst i morkaken.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Hydatidiform føflekk
Hydatidiform føflekk kjennetegnes av ødem og forstørrelse av placenta-villi med hyperplasi av begge lag av trofoblasten. Den har to varianter - fullstendig og delvis; sistnevnte kjennetegnes ved tilstedeværelsen av fosteret eller deler av det sammen med intakte villi.
En invasiv føflekk er en hydatidiform føflekk med myometrisk invasjon, trofoblasthyperplasi og bevaring av placenta-tvillusstrukturen.
Ved hydatidiform føflekk kan lutealcyster oppstå i løpet av de første 2 ukene. Deres tilstedeværelse fungerer som et ugunstig prognostisk tegn. Regresjon av lutealcyster observeres innen 3 måneder etter fjerning av hydatidiform føflekken.
Trofoblastisk svulst på morkakestedet
Placental trofoblastsvulst oppstår fra trofoblasten i placentasjiktet og består hovedsakelig av cytotrofoblastceller; den kan være av lav eller høy malignitetsgrad.
 [ 16 ]
[ 16 ]
Korionkarsinom
Graviditetsassosiert koriokarsinom oppstår fra cyto- og syncytiotrofoblasten, dvs. fra begge lagene i trofoblasten, er oftest lokalisert i livmoren, og kan oppstå både under og etter fullført normalt eller patologisk svangerskap (abort, spontanabort, fødsel, hydatidiform føflekk, ektopisk graviditet). Ved ektopisk graviditet er det lokalisert i egglederen eller eggstokken, noe som er ekstremt sjeldent. Ovarielt koriokarsinom kan utvikle seg fra kjønnsceller, det er ikke assosiert med graviditet og klassifiseres som en kjønnscelletumor (dvs. det er ikke trofoblastisk).
Makroskopisk kan koriokarsinom være en nodulær svulst som ligger på den indre overflaten av livmorhulen, intermuskulært, under det serøse laget, eller i form av diffuse utvekster. Svulsten er mørk lilla i fargen, har en myk konsistens, inneholder ikke kar og er fra 0,5 til 12 centimeter eller mer i størrelse. I de fleste tilfeller er den lokalisert submukosalt.
Mikroskopisk har koriokarsinom tre histotyper: syncytial, cytotrofoblastisk og blandet. Karakteristiske trekk inkluderer invasjon av korionepitelet, omfattende områder med nekrose og blødning, og isolerte klynger av Langhans-celler.
Diagnostikk trofoblastisk sykdom
Diagnose av trofoblastsykdom er basert på følgende data:
- anamnese;
- klinisk undersøkelse;
- stråling, histologiske og hormonelle forskningsmetoder.
Klinisk viktig: detaljert anamnese, gynekologisk undersøkelse med påvisning av cyanose i slimhinnene i skjeden og livmorhalsen, forstørrelse og ømhet i livmoren, mulige metastaser.
Radiologisk diagnostikk inkluderer ultralyd, Doppler-ultralyd, angiografi, magnetisk resonansavbildning (MR) og computertomografi (CT).
Ultralyd og dopplerografi er informative, enkle, pålitelige og kan brukes til å diagnostisere hydatidiforme og invasive føflekker og koriokarsinomer, samt metastaser til lever, nyrer og eggstokker. Siden de er ikke-invasive og ufarlige, er de uunnværlige for å overvåke effekten av cellegiftbehandling. Kontrastmiddelangiografi muliggjør en mer presis diagnose av koriokarsinomer, spesielt med negative histologiske data fra endometrieskraping og trofoblasthormoner.
Hvordan undersøke?
Hvem skal kontakte?
Behandling trofoblastisk sykdom
Trofoblastisk sykdom er en av de sjeldne formene for ondartede sykdommer, karakterisert ved en høy helbredelsesrate med cellegift selv i nærvær av fjerne metastaser.
Hovedmetoden for behandling av trofoblastsykdom er cellegift, som brukes både uavhengig og i kompleks terapi. I den komplekse behandlingen av visse former for trofoblastsykdom brukes kirurgisk og strålebehandling.
Prinsipper for behandling av hydatidiform føflekk
- Vakuumaspirasjon eller fjerning av en hydatidiform føflekk ved utskrapning av livmoren med administrering av livmorkontraksjonsmidler (intravenøs oksytocin, etc.).
- Hysterektomi for store hydatidiforme føflekker, betydelig blødning, mangel på betingelser for å tømme livmoren; kvinnens manglende vilje til å ha flere svangerskap. Eggstokker med teko-luteale cyster fjernes ikke.
- Etter fjerning av føflekken utføres observasjon i to år (overvåking av innholdet av humant koriongonadotropin i urinen en gang i måneden).
- Forebyggende cellegiftbehandling (metotreksat) etter evakuering av den hydatidiforme føflekken ved bruk av vakuumaspirasjon utføres i følgende tilfeller: alder over 40 år, avvik mellom livmorens størrelse og forventet graviditetsperiode, tilstedeværelse av luteale cyster i perioden med hydatidiform føflekk, forhøyede nivåer av humant koriongonadotropin over 20 000 IE/ml etter 2–3 evakueringer eller etter kirurgisk behandling av invasiv føflekk, mangel på dynamisk overvåking av nivåene av humant koriongonadotropin.
Prinsipper for behandling av koriokarsinom
- Førstelinje kjemoterapi (metotreksat, aktinomycin D, klorambucil, 6-merkaptopurin, adriamycin, platinamedisiner og alkaloider).
- Kirurgisk behandling. Indikasjoner: kraftig livmorblødning, tumortendens til perforasjon, stor livmor, tumorresistens mot cellegift. Operasjonsomfang: hos unge kvinner med tumor uten metastaser - fjerning av livmoren uten vedheng, etter 40 år - fjerning av livmoren med vedheng.
- Utskriving gjøres etter 3 negative tester for humant koriongonadotropin, utført med 1 ukes mellomrom.
- Observasjon. Bestemmelse av titer av humant koriongonadotropin (én gang hver 2. uke) i 3 måneder, deretter én gang hver 6. måned i 2 år. Røntgen av thorax én gang hver 3. måned (i ett år). Prevensjon (COC) anbefales i ett år.
Valg av behandlingsregime utføres for tiden under hensyntagen til graden av risiko for å utvikle tumorresistens mot cellegift i henhold til WHO-skalaen.
I følge WHOs skala er det tre grader av risiko for resistensutvikling: lav (sum av poeng mindre enn 5), moderat (5–7 poeng) og høy (8 poeng eller mer).
Ved lav risiko for tumorresistens mot kjemoterapi (fravær av metastaser, liten, opptil 3 cm, størrelse på livmorsvulsten, lavt nivå av hCG i blodserum og sykdomsvarighet mindre enn 4 måneder), utføres førstelinje monokjemoterapi med metotreksat eller daktinomycin. Effektiviteten av monokjemoterapi varierer fra 68,7 til 100 %.
Det tidligste tegnet på tumorresistens mot cellegift er fravær av en reduksjon eller en økning i serum-hCG i to gjentatte tester med 1 ukes intervall.
WHO-skala for å bestemme koriokarsinomresistens mot cellegift
Risikofaktor |
Antall poeng |
|||
0 |
1 |
2 |
3 |
|
Alder, år |
Opptil 39 |
Over 39 |
||
Resultat av tidligere graviditet |
Hydatidiform føflekk |
Abort |
Fødsel |
|
Intervall*, måned |
Mindre enn 4 |
4–6 |
7–12 |
Mer enn 12 |
HCG-nivå, IE/L |
Mindre enn 10** |
10 3 -01 4 |
10 4 -10 5 |
Mer enn 10 5 |
Blodgruppe |
0 eller A |
B eller AB |
||
Største svulst, inkludert livmorsvulst |
Mindre enn 3 cm |
3–5 cm |
Mer enn 5 cm |
|
Lokalisering av metastaser |
Milt, nyre |
Mage-tarmkanalen, leveren |
Hjerne |
|
Antall metastaser |
1–3 |
4–8 |
Mer enn 8 |
|
Tidligere cellegiftbehandling |
1 legemiddel |
2 cytostatika eller mer |
||
- * Intervallet mellom slutten av forrige svangerskap og starten av cellegiftbehandling.
- Lave nivåer av humant koriongonadotropin kan forekomme ved trofoblastsvulster på morkaken.
For behandling av pasienter med resistente former for svulster brukes ulike cellegiftkurer (2. linje) med økning i dosen av administrerte legemidler og hyppigheten av kurer.
Ved moderat og høy risiko for utvikling av tumorresistens (metastaser, tumorstørrelse mer enn 3 cm, høyt nivå av humant koriongonadotropin, symptomvarighet mer enn 4 måneder, sykdomsdebut umiddelbart etter fødsel), brukes kombinasjonspolykemoterapi i henhold til ulike regimer: MAC (metotreksat, daktinomycin, klorambucin); EMA-CO (etoposid, daktinomycin, metotreksat, vinkristin, cyklofosfamid, leukovorin), SNAMOSA (hydroksyurea, daktinomycin, metotreksat, leukovorin, vinkristin, cyklofosfamid, doksorubicin); PVB (cisplatin, vinblastin, bleomycin), EHMMAC (etoposid, hydroksyurea, daktinomycin, metotreksat, vinkristin). Den mest effektive og mindre toksiske kombinasjonen av andrelinjemedisiner er EMA-CO-regimet.
For behandling av resistente tumorfokus er en kombinasjon av kirurgisk fjerning og andrelinje kjemoterapi av stor betydning. Ved fjernmetastaser til hjernen utføres kombinert polykjemoterapi i kombinasjon med strålebehandling av hele hjernen; strålebehandling er mulig ved metastaser til parametriet.
Dermed er kirurgi og strålebehandling ytterligere behandlingsmetoder.
Medisiner
Forebygging
Oppfølging av pasienter etter en hydatidiform føflekk utføres i 4 år. Den har som mål å stille tidlig diagnose av mulig koriokarsinom og inkluderer følgende: overvåking av menstruasjonssyklusen, prevensjon i 2 år, generell undersøkelse og gynekologisk undersøkelse, bestemmelse av hCG-nivået i blodserumet en gang hver 2. uke til indikatorene er normalisert, og deretter hver 6. uke de første seks månedene, deretter hver 8. uke de påfølgende 6 månedene.
En gang hver 4. måned – i det andre året og en gang i året i det tredje og fjerde året; ultralyd av bekkenorganene og røntgen av thorax 2 uker etter evakuering av hydatidiformføflekken og deretter en gang i året i løpet av de to første årene. Følgende observasjonsperioder anbefales for pasienter som har fått forebyggende cellegiftbehandling etter en hydatidiformføflekk: de første 3 månedene – en gang hver 2. uke, deretter månedlig i 3 måneder, deretter i henhold til den spesifiserte ordningen.
Oppfølging av pasienter med koriokarsinom gjennomføres i 5 år og inkluderer også menogram, prevensjon i 2 år, en generell undersøkelse med undersøkelse av brystkjertlene, en gynekologisk undersøkelse, bestemmelse av hCG-nivået i blodserum månedlig det første året, en gang hver 3. måned det andre året, en gang hver 4. måned det tredje året og to ganger i året det fjerde og femte året, deretter en gang i året. Ultralyd av bekkenorganene og røntgen eller CT av lungene en gang hver 2. måned det første året og deretter en gang i året under oppfølgingen.

