Medisinsk ekspert av artikkelen
Nye publikasjoner
Skleritt
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
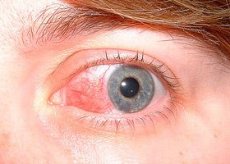
Skleritt er en alvorlig, destruktiv, synstruende betennelse som involverer de dype lagene i episklera og senehinnene. Skleralt infiltrat ligner på episkleralt. Ofte utvikles ett, noen ganger to eller flere betennelsesområder samtidig. I alvorlige tilfeller kan betennelsen dekke hele det perikorneale området. Vanligvis utvikler betennelsen seg mot bakgrunn av generell immunpatologi hos middelaldrende kvinner. I halvparten av tilfellene er skleritt tosidig.
Symptomer inkluderer moderat smerte, hyperemi i øyeeplet, tåreflod og fotofobi. Diagnosen er klinisk. Behandlingen skjer med systemiske glukokortikoider, og immunsuppressiva kan brukes.
Fører til skleritt
Skleritt er vanligst hos kvinner i alderen 30–50 år, og mange har bindevevssykdommer som revmatoid artritt, SLE, periarteritt nodosa, Wegeners granulomatose eller tilbakefallende polykondritt. Noen tilfeller er forårsaket av infeksjon. Skleritt involverer oftest det fremre segmentet og finnes i tre typer: diffus, nodulær og nekrotiserende (perforerende skleromalasi).
Årsakene til skleritt er svært varierte. Tidligere var de vanligste årsakene til skleritt tuberkulose, sarkoidose og syfilis. For tiden spilles den ledende rollen i utviklingen av skleritt av streptokokkinfeksjon, pneumokokkpneumoni, betennelse i bihulene, ethvert inflammatorisk fokus, metabolske sykdommer - gikt, kollagenose. Noen forfattere peker på en sammenheng mellom forekomsten av skleritt på grunn av revmatisme og polyartritt. Patologiske prosesser ved skleritt utvikler seg i henhold til typen bakteriell allergi, noen ganger har de en autoimmun natur, noe som forårsaker vedvarende tilbakevendende forløp. Traumer (kjemisk, mekanisk) kan også være årsaken til sklerasykdommer. Ved endoftalmitt, panoftalmitt, kan det være sekundær skade på sklera.
Dermed er årsakene til skleritt som følger
- I nesten 50 % av tilfellene utvikler skleritt seg mot bakgrunn av systemiske sykdommer i kroppen. De vanligste sykdommene er revmatoid artritt, Wegeners granulomatose, tilbakefallende polykondritt og nodulær polyartritt.
- Postoperativ skleritt. Den eksakte årsaken er ukjent, men det er en klar sammenheng med underliggende systemiske sykdommer; det er vanligst hos kvinner. Skleritt oppstår vanligvis innen 6 måneder etter operasjonen som et område med intens betennelse og nekrose ved siden av operasjonsstedet.
- Infeksiøs skleritt er oftest forårsaket av spredning av en smittsom prosess fra et hornhinneår.
Skleritt kan også være assosiert med traumatisk skade, pterygium-eksisjon, beta-stråling eller mitomycin C. De vanligste smittestoffene er Pseudomonas aeruginosa, Strept. pneumoniae, Staph. aureus og herpes zoster-virus. Pseudomonas skleritt er vanskelig å behandle, og prognosen for denne typen skleritt er dårlig. Soppskleritt er sjelden.
Symptomer skleritt
Skleritt begynner gradvis, over flere dager. Skleritt er ledsaget av sterke smerter. Smerten kan stråle ut til andre deler av hodet. Øyeeplet er smertefullt. Smerten (ofte beskrevet som en dyp, kjedelig smerte) er alvorlig nok til å forstyrre søvnen og påvirke appetitten. Fotofobi og tåreflod kan forekomme. De berørte områdene er røde med et lilla skjær, ofte omgir de hele hornhinnen ("ringskleritt"). Svært ofte kompliseres skleritt av hornhinnesykdommer (skleroserende keratitt og betennelse i iris og ciliarlegemet). Affeksjon av iris og ciliarlegemet uttrykkes i dannelsen av adhesjoner mellom pupillkanten av iris og linsen, uklarhet i kammervannet i fremre kammer og avsetning av utfellinger på den bakre overflaten av hornhinnen. Konjunktiva er sammenvokst med det berørte området av senehinnen, og karene krysser hverandre i forskjellige retninger. Noen ganger oppdages skleraødem.
De hyperemiske flekkene oppstår dypt under den bulbære konjunktiva og er lilla i fargen sammenlignet med hyperemi sett ved episkleritt. Den palpebrale konjunktiva er normal. Det involverte området kan være fokalt (dvs. én kvadrant av globusen) eller omfatte hele globusen og kan inneholde en hyperemisk, ødematøs, hevet knute (nodulær skleritt) eller et avaskulært område (nekrotiserende skleritt).
I alvorlige tilfeller av nekrotiserende skleritt kan det oppstå perforasjon av globen. Bindevevssykdom forekommer hos 20 % av pasienter med diffus eller nodulær skleritt og hos 50 % av pasienter med nekrotiserende skleritt. Nekrotiserende skleritt hos pasienter med bindevevssykdom signaliserer en underliggende systemisk vaskulitt.
Nekrotiserende skleritt - forekommer oftest med betennelse, sjeldnere - uten en inflammatorisk reaksjon (perforerende skleromalaci).
Nekrotiserende skleritt uten betennelsesreaksjon oppstår ofte mot bakgrunn av langvarig revmatoid artritt, og er smertefri. Sklera blir gradvis tynnere og stikker utover. Den minste skade forårsaker lett en ruptur av senera.
Posterior skleritt er sjelden. Pasienter klager over smerter i øyet. De har anstrengte øyne, noen ganger begrenset mobilitet, ekssudativ netthinneløsning og ødem i synsskiven kan utvikle seg. Ultralyd og tomografi kan avsløre fortynning av senehinnen i den bakre delen av øyet. Posterior skleritt begynner vanligvis med generelle sykdommer i kroppen (revmatisme, tuberkulose, syfilis, herpes zoster) og er komplisert av keratitt, grå stær, iridosyklitt og økt intraokulært trykk.
Dyp skleritt er kronisk og tilbakevendende. I milde tilfeller forsvinner infiltratet uten alvorlige komplikasjoner.
Ved massiv infiltrasjon i de berørte områdene oppstår nekrose av skleravevet og erstatning med arrvev med påfølgende tynning av sklera. På steder der det var betennelsesområder, forblir det alltid spor i form av gråaktige soner som følge av tynning av sklera, hvor pigmentet i årehinnen og ciliarlegemet skinner gjennom. Som et resultat observeres noen ganger strekking og fremspring av disse områdene av sklera (stafylom i sklera). Synet forverres på grunn av astigmatisme som utvikler seg som følge av fremspring av sklera og fra de ledsagende endringene som oppstår i hornhinnen og iris.
 [ 9 ]
[ 9 ]
Hvor gjør det vondt?
Hva plager deg?
Skjemaer
Skleritt klassifiseres etter anatomiske kriterier - anterior og posterior.
Blant den fremre skleritten skilles følgende kliniske former: diffus, nodulær og den sjeldneste - nekrotiserende.
 [ 10 ]
[ 10 ]
Hva trenger å undersøke?
Hvordan undersøke?
Hvem skal kontakte?
Behandling skleritt
Primærbehandling er systemiske glukokortikoider (f.eks. prednisolon 1 mg/kg én gang daglig). Hvis skleritten er tolerant mot systemiske glukokortikoider, eller pasienten har nekrotiserende vaskulitt og bindevevssykdom, er systemisk immunsuppressiv behandling med cyklofosfamid eller azatioprin indisert etter konsultasjon med revmatolog. Hvis det er trussel om perforasjon, kan skleralvevstransplantasjon være indisert.
I behandlingen brukes kortikosteroider (dråper dexanos, masidex, often-dexamethaeon eller salve hydrokortison-POS), ikke-steroide antiinflammatoriske legemidler i form av dråper (naklof), ciklosporin (cyklolin) lokalt. Ikke-steroide antiinflammatoriske legemidler (indometacin, diklofenak) tas også oralt.
Ved nekrotiserende skleritt, som regnes som en okulær manifestasjon av systemiske sykdommer, er immunsuppressiv behandling (kortikosteroider, ciklosporin, cytoposfamid) nødvendig.

