Medisinsk ekspert i artikkelen
Nye publikasjoner
Purpura: Årsaker, typer, advarselstegn, diagnose og behandling
Sist oppdatert: 30.03.2026

Vi har strenge retningslinjer for kildekode og lenker kun til anerkjente medisinske nettsteder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk fagfellevurderte studier. Merk at tallene i parentes ([1], [2] osv.) er klikkbare lenker til disse studiene.
Hvis du mener at noe av innholdet vårt er unøyaktig, utdatert eller på annen måte tvilsomt, kan du velge det og trykke Ctrl + Enter.
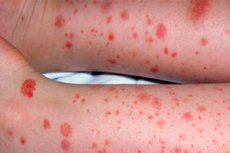
Purpura er en ikke-blekende blødning i huden eller slimhinnene, som måler mer enn 2 millimeter. I motsetning til inflammatoriske utslett, forsvinner ikke disse lesjonene med trykk, da de ikke representerer midlertidig vasodilatasjon, men snarere lekkasje av blod inn i vevet. Manualer og dermatologiske oppslagsverk understreker at purpura kan være flat eller følbar, og i hovedsak gjenspeiler en av to hovedmekanismer: nedsatt hemostase eller inflammatorisk skade på karveggen. [1]
Det er viktig å skille purpura fra petekkier og ekkymoser. Petekkier er mindre enn 2 millimeter, purpura er større, og store områder med subkutan blødning kalles vanligvis ekkymoser eller blåmerker. Dette er ikke bare en formell klassifisering: størrelsen og teksturen på lesjonene hjelper legen med å avgjøre om det er snakk om en blodplateforstyrrelse, koagulopati, vaskulitt eller en alvorlig infeksjonsprosess. [2]
Det er spesielt viktig å skille mellom ikke-palpabel og palpabel purpura. Ikke-palpabel purpura er oftere assosiert med trombocytopeni, koagulasjonsforstyrrelser, økt vaskulær skjørhet og blødninger uten betydelig vaskulær betennelse. Palpabel purpura regnes som et klassisk tegn på leukocytoklastisk vaskulitt og andre former for kutan vaskulitt i små kar. [3]
Purpura kan være relativt ufarlig eller ekstremt farlig. Noen ganger oppstår det etter medikamentindusert trombocytopeni, mekanisk stress eller lokal vaskulær skade. I andre tilfeller er det det første merkbare tegnet på trombotisk trombocytopenisk purpura, meningokokkinfeksjon, immunoglobulin A-vaskulitt, blodsykdommer eller purpura fulminans.[4]
Derfor bør ordet «purpura» i medisin aldri være betryggende i seg selv, og det bør heller ikke være skremmende i seg selv. Det er en beskrivelse av et eksternt fenomen, ikke en ferdig diagnose. Legens primære mål er å forstå hvorfor blod har lekket inn i huden, om det er en systemisk sykdom, og om det er behov for øyeblikkelig hjelp. [5]
| Skilt | Petekkier | Purpura | Ekkymose |
|---|---|---|---|
| Størrelse | Opptil 2 millimeter | Mer enn 2 millimeter | Stort blødningsområde |
| Forsvinner når den trykkes | Ingen | Ingen | Ingen |
| Lettelse | Vanligvis flatt | Kan være flat eller følbar | Vanligvis flatt |
| Den mest typiske mekanismen | Presisjonsbasert kapillærblødning | Blødning eller vaskulær betennelse | Mer omfattende subkutan blødning |
| Viktig klinisk ledetråd | Ofte sett ved trombocyttforstyrrelser | Den palpable formen tyder på vaskulitt. | Ofte med traumer eller koagulopati |
Kilden til tabellen er basert på en dermatologisk beskrivelse av elementene og en gjennomgang av ikke-bleke blødninger.[6]
Hvorfor oppstår purpura?
Det finnes noen få primære patofysiologiske mekanismer. Disse inkluderer en reduksjon i antall blodplater, nedsatt blodplatefunksjon, mangel på eller forbruk av koagulasjonsfaktorer og skade på karveggen. Noen ganger tilkommer økt trykk i små kar eller en kombinasjon av flere mekanismer, for eksempel ved sepsis eller trombotisk mikroangiopati. [7]
Hvis purpura ikke er palperbar, vurderer legen først trombocytopeni eller en annen hemostatisk lidelse. Ved redusert blodplatetall er petekkier, slimhinneblødning, neseblødning, blødende tannkjøtt og tendens til blåmerker også typisk. En gjennomgang av blodplatesykdommer understreker at slimhinneblødning er det viktigste kliniske tegnet i denne gruppen. [8]
Hvis purpuraen er palperbar, som betyr at lesjonene er litt hevet og tettere enn den omkringliggende huden, øker dette sannsynligheten for kutan vaskulitt betydelig. Merck-manualen lister opp palperbar purpura som et karakteristisk trekk ved leukocytoklastisk vaskulitt. Dette mønsteret kan være begrenset til huden, eller det kan være en del av en systemisk prosess relatert til infeksjon, medisiner, autoimmun sykdom eller malignitet. [9]
Hos barn er en av de mest kjente årsakene til palpabel purpura immunoglobulin A-vaskulitt, tidligere kjent som Henoch-Schönlein purpura. Det er den vanligste systemiske vaskulitten i barndommen, og presenterer seg vanligvis med palpabel purpura, leddsmerter, abdominalsyndrom og mulig nyrepåvirkning. En nylig gjennomgang anslår den årlige forekomsten hos barn til å være omtrent 3–27 tilfeller per 100 000.[10]
En spesielt farlig variant er purpura fulminans. Dette er en raskt progredierende hemoragisk og trombotisk hudlidelse assosiert med mikrovaskulær trombose, disseminert intravaskulær koagulasjon og ofte sepsis. En StatPearls-gjennomgang kalte det en ekte dermatologisk nødsituasjon fordi den raskt fører til hudnekrose, sjokk og multiorgansvikt. [11]
| Mekanisme | Typiske årsaker | Hvilken purpura er vanligst? |
|---|---|---|
| Redusert antall blodplater | Immun trombocytopeni, leukemi, sepsis, medikamentindusert trombocytopeni | Ikke-følbar |
| Blodplatedysfunksjon | Legemidler, arvelig trombocytopati, von Willebrands sykdom | Ikke-følbar |
| Koagulasjonsforstyrrelse | Disseminert intravaskulær koagulasjon, leversykdom, faktormangel | Vanligvis ikke følbar |
| Betennelse i karveggen | Kutan vaskulitt, immunoglobulin A-vaskulitt, medikamentindusert vaskulitt | Håndgripelig |
| Mikrovaskulær trombose | Trombotisk trombocytopenisk purpura, purpura fulminans | Kan utvikle seg raskt med nekrose |
| Mekanisk vaskulær skade | Trykk, traumer, vaskulær skjørhet | Oftest begrenset og ikke-følbar |
Kilden til tabellen er basert på oversikter over ikke-bleke utslett, blodplatesykdommer og kutan vaskulitt.[12]
Hvordan forekomsten av purpura hjelper oss å forstå årsaken
Utseendet til purpura gir legen en mengde informasjon allerede før testen. Flat, ikke-palpabel purpura indikerer ofte et problem med blodplater, koagulasjon eller vaskulær skjørhet. Palpabel purpura er derimot mye sterkere assosiert med vaskulær betennelse og tyder derfor på vaskulitt. [13]
Plassering er også viktig. Palpabel purpura på leggene og baken er spesielt typisk for kutan vaskulitt i små kar og immunoglobulin A-vaskulitt. I en oppdatert gjennomgang av immunoglobulin A-vaskulitt inkluderer den klassiske tetraden palpabel purpura, artralgi eller artritt, gastrointestinale manifestasjoner og glomerulonefritt. [14]
Hvis lesjonene raskt mørkner, smelter sammen, blir smertefulle, danner blemmer, områder med iskemi eller nekrose, er dette et svært alarmerende tegn. Dette forløpet kan forekomme med purpura fulminans, alvorlig disseminert intravaskulær koagulasjon, sepsis og noen vaskulitter. I disse tilfellene slutter purpuraen å være en ren «hudblødning» og blir en ekstern manifestasjon av en mikrovaskulær katastrofe. [15]
Purpura assosiert med feber og raskt forverrede symptomer krever en separat vurdering for bakteriell infeksjon, spesielt meningokokkinfeksjon. NICE oppgir at tilstedeværelsen av purpura hos barn er et svært spesifikt og moderat sensitivt tegn på meningokokksykdom, mens petekkier alene uten purpura er mindre spesifikke. Et spredende utslett og lesjoner som involverer overkroppen og nedre ekstremiteter er spesielt bekymringsfullt. [16]
Utseendet på utslettet bør vurderes sammen med andre symptomer. Purpura pluss ledd- og magesymptomer tyder på immunoglobulin A-vaskulitt. Purpura pluss slimblødning tyder på en blodplatesykdom. Purpura pluss feber, hypotensjon og endret bevissthet tyder på sepsis og purpura fulminans. Purpura pluss nevrologiske og nyresymptomer tyder på trombotisk trombocytopenisk purpura. [17]
| Eksternt skilt | Den mest sannsynlige retningen for diagnose |
|---|---|
| Flat ikke-blekende purpura | Trombocytopeni, koagulopati, vaskulær skjørhet |
| Palpabel purpura på leggene | Kutan vaskulitt i små kar |
| Purpura på rumpa og bena til et barn med magesmerter | Immunglobulin A vaskulitt |
| Rask mørkning, nekrose, fusjon av elementer | Purpura fulminans, alvorlig koagulopati |
| Purpura med feber og dårlig allmenntilstand | Sepsis, meningokokkinfeksjon |
| Purpura med slimblødning | Blodplatelidelse |
Kilden til tabellen er basert på retningslinjer og oversikter om vaskulitt innen dermatologi og hematologi.[18]
Når purpura krever øyeblikkelig hjelp
Ikke all purpura er en nødsituasjon, men det finnes situasjoner der forsinkelse er farlig. Den viktigste kombinasjonen er purpura med feber, forverret allmenntilstand, døsighet, sterke smerter, hypotensjon, pustevansker eller endret bevissthet. I denne sammenhengen kan utslettet være en manifestasjon av meningokokksykdom, sepsis eller purpura fulminans. [19]
NICE understreker at et ikke-blekende utslett, inkludert purpurisk utslett, er et betydelig rødt flagg for bakteriell meningitt og meningokokkinfeksjon hos barn, ungdom og voksne. Ytterligere varseltegn inkluderer kalde ekstremiteter, forsinket kapillærpåfylling, takypné, takykardi, redusert bevissthet og tegn på sjokk. Selv om de første lesjonene er få, er et raskt spredende utslett spesielt farlig. [20]
Trombotisk trombocytopenisk purpura er en annen tilstand der forsinkelse er uakseptabel. Merck Manual og StatPearls beskriver det som en akutt fulminant trombotisk mikroangiopati med trombocytopeni, mikroangiopatisk hemolytisk anemi og mulig hjerne- og nyreskade. Ved mistanke bør en person ikke legges inn på poliklinisk sykehus uten øyeblikkelig hematologisk behandling. [21]
En separat nødsituasjon er purpura fulminans. Den utvikler seg raskt, ledsaget av kutan nekrose, spredt intravaskulær koagulasjon og sirkulasjonssvikt. En StatPearls-gjennomgang understreker at pasienter ofte er alvorlig syke, med feber, blødninger fra flere steder og hypotensjon. [22]
Hos barn og ungdom krever purpura etter blodig diaré, purpura med sterke magesmerter, oliguri, ødem, oppkast eller kramper spesiell oppmerksomhet. Hemolytisk uremisk syndrom og alvorlige former for immunoglobulin-A-vaskulitt med nyrepåvirkning må utelukkes raskt. Hos gravide krever purpura rask utelukkelse av svangerskapstrombocytopeni, preeklampsi og hemolysesyndrom, forhøyede leverenzymer og trombocytopeni. [23]
| Situasjon | Hvorfor det er behov for øyeblikkelig hjelp |
|---|---|
| Purpura pluss feber | Sepsis og meningokokkinfeksjon er mulig |
| Purpura pluss blodtrykksfall eller kalde ekstremiteter | Sjokk er mulig |
| Raskt progressiv nekrotiserende purpura | Mistenkt purpura fulminans |
| Purpura pluss nevrologiske symptomer | Trombotisk trombocytopenisk purpura og meningitt må utelukkes. |
| Purpura pluss oliguri eller blod i urinen | Nyreinvolvering er mulig |
| Purpura hos en gravid kvinne med hodepine eller magesmerter | Alvorlig obstetrisk patologi må utelukkes. |
Kilden til tabellen er basert på NICE, StatPearls og Merck Manual.[24]
Hvordan stilles diagnosen: hva vurderer legen først?
Diagnosen purpura starter alltid med en sykehistorie og fysisk undersøkelse. Viktige faktorer å vurdere inkluderer tidspunktet for utslettets debut, spredningshastigheten, feber, slimhinneblødning, leddsmerter, abdominalsyndrom, infeksjoner de siste ukene, nye medisiner, graviditet og en familiehistorie med blødninger. En gjennomgang av primærhelsetjenesten fra 2024 understreker at en detaljert sykehistorie og fotografier av utslettet kan være betydelig nyttig for å identifisere årsaken til blødning og purpura. [25]
Under undersøkelsen vurderer legen om lesjonene er bleke, om de er palperbare, deres plassering, blåmerker, blødende tannkjøtt, neseblødning, hepatosplenomegali, lymfeknuter, ødem og tegn på systemisk sykdom. Dette bidrar til å raskt skille mellom kutan vaskulitt, blodplateproblemer, koagulopati og alvorlig infeksjon. Palpabel purpura tyder spesielt på vaskulitt og krever ofte en hudbiopsi. [26]
Grunnleggende laboratorietesting inkluderer vanligvis en fullstendig blodtelling (CBC) med blodplater, et perifert blodutstryk, protrombintid (PT), aktivert partiell tromboplastintid (APT) og lever- og nyrefunksjonstester. Ved mistanke om en systemisk sykdom, legges inflammatoriske markører, urinanalyse, infeksjonstesting og immunologisk testing til. Denne tilnærmingen anbefales i både primærhelsetjenesten og hematologipraksis. [27]
Ved mistanke om kutan vaskulitt, innebærer diagnosen ofte en hudbiopsi. Merck-manualen sier eksplisitt at diagnosen kutan vaskulitt krever en biopsi, spesielt hvis det er nødvendig å skille en begrenset kutan prosess fra systemisk vaskulitt eller en medikamentreaksjon. En biopsi er mest informativ på en ferskt tilberedt aktiv ingrediens. [28]
Ved mistanke om trombotisk trombocytopenisk purpura er tegn på mikroangiopatisk hemolyse, redusert blodplatetall og ADAMTS13-enzymaktivitet avgjørende. Behandlingen igangsettes imidlertid ikke etter ukers venting på resultater, men heller når den kliniske sannsynligheten er høy. Derfor utføres diagnose og behandling parallelt. [29]
| Diagnostisk trinn | Hva er det til for? |
|---|---|
| Detaljert anamnese | Bidrar til å koble purpura til infeksjon, medisiner, vaskulitt, graviditet eller arvelighet |
| Undersøkelse av hud og slimhinner | Viser blødningstypen og alvorlighetsgraden av tilstanden |
| Fullstendig blodtelling og blodplater | Avslører trombocytopeni, anemi, leukocytose |
| Perifert blodutstryk | Ser etter schistocytter, blaster og andre viktige endringer |
| Koagulogram | Hjelper med å skille koagulopati fra blodplateårsaker |
| Hudbiopsi | Nødvendig ved mistanke om vaskulitt |
| Urinanalyse og biokjemi | Muliggjør identifisering av nyre- og systemisk involvering |
Kilden til tabellen er basert på en gjennomgang av Primary Evaluation of Bleeding Disorders, Merck Manual og retningslinjene for blodplatelidelser.[30]
Hvordan behandles purpura?
Purpura behandles ikke som en separat sykdom. Den underliggende tilstanden behandles. Derfor løser ikke topiske behandlinger og "utslettsalver" problemet i de fleste tilfeller. I noen tilfeller er observasjon tilstrekkelig, mens i andre tilfeller er kortikosteroider, plasmautskiftning, antibiotika, intensivbehandling eller øyeblikkelig hematologisk intervensjon nødvendig. [31]
Hvis immun trombocytopeni er årsaken, avhenger behandlingen av alder, blodplatetall og alvorlighetsgraden av blødningen. Retningslinjene fra American Society of Hematology anbefaler observasjon hos voksne med milde hudmanifestasjoner og blodplatetall på 30 × 10⁹ per liter eller høyere, og en kort kur med kortikosteroider hos de med mer alvorlig trombocytopeni. For langvarig trombocytopeni hos voksne diskuteres trombopoietinreseptoragonister, rituximab eller fostamatinib oftere etter kortikosteroider i moderne algoritmer. [32]
Hos barn med immun trombocytopeni og kun kutane manifestasjoner er det ofte mulig å vente med å vente. Dette er viktig fordi sykdommen ofte går over spontant hos barn. Men hvis det er slimhinneblødning, betydelige daglige restriksjoner eller mer alvorlige kliniske symptomer, vurderes kortikosteroider eller intravenøs immunglobulin. [33]
Hvis purpura er forårsaket av kutan vaskulitt, avhenger behandlingen av alvorlighetsgraden og den systemiske naturen til tilstanden. Ved begrenset kutan purpura er det noen ganger tilstrekkelig å eliminere utløseren, spesielt hvis det er et medikament eller en infeksjon, sammen med hvile, bena hevet og symptomatisk behandling. Ved mer alvorlige tilfeller kan kortikosteroider og andre immunsuppressive midler brukes, men valget avhenger av om indre organer er berørt. [34]
Hos mange barn med immunglobulin A-vaskulitt er behandlingen primært støttende, ettersom sykdommen ofte er selvbegrensende. Ved alvorlige magesmerter, betydelige hudsymptomer, nyrepåvirkning eller den mer alvorlige voksenvarianten brukes imidlertid glukokortikoider og noen ganger andre immunsuppressive metoder. En oppdatert gjennomgang fra 2024 understreker at sykdomsforløpet hos voksne ofte er mer alvorlig enn hos barn, spesielt i tilfeller av nefritt. [35]
Trombotisk trombocytopenisk purpura krever umiddelbar plasmautskiftning og kortikosteroider, og i moderne praksis suppleres den ofte med rituximab og caplacizumab. Dette er en tilstand der forsinket behandling forverrer prognosen betydelig. Derfor, i tilfeller av høy klinisk mistanke, igangsettes behandling før endelig laboratoriebekreftelse. [36]
Purpura fulminans behandles på intensivavdeling. Hovedbehandlingen er sepsisbehandling, antibiotikabehandling etter behov, hemodynamisk støtte, korrigering av koagulopati, og noen ganger antikoagulasjon og protein C-erstatning eller ferskfrossen plasma i passende klinisk kontekst. DermNet og StatPearls understreker at dette er en flertrinnsbehandling som krever deltakelse fra spesialister på infeksjonssykdommer, hematologer, intensivspesialister og kirurger. [37]
| Årsak til purpura | Grunnleggende behandlingsmetode |
|---|---|
| Mekanisk eller begrenset godartet | Overvåking og eliminering av provoserende faktor |
| Immun trombocytopeni hos voksne | Observasjon eller kortikosteroider, deretter målrettet behandling som indisert |
| Immun trombocytopeni hos et barn | Hyppig overvåking, ved blødning, med immunglobulin eller kortikosteroider |
| Kutan vaskulitt uten systemisk involvering | Eliminering av årsaken, symptomatisk behandling, noen ganger kortikosteroider |
| Immunglobulin A vaskulitt | Støttende terapi, i alvorlige tilfeller glukokortikoider og annen behandling for organskade |
| Trombotisk trombocytopenisk purpura | Akutt plasmautskiftning, kortikosteroider, moderne hematologiske behandlingsregimer |
| Purpura fulminans | Intensivbehandling, behandling av sepsis og koagulopati |
Kilden til tabellen er basert på ASH, Merck Manual, DermNet og nåværende oversikter over vaskulitt.[38]
Hva er prognosen, og kan purpura forebygges?
Prognosen for purpura er svært variabel. Hvis det er en mild kutan form uten systemisk involvering eller en forbigående episode med en reversibel utløser, er utfallet vanligvis godt. Men hvis purpura er en manifestasjon av sepsis, trombotisk mikroangiopati eller alvorlig vaskulitt med nyreinvolvering, bestemmes prognosen ikke av hudens tilstand, men av graden av systemisk involvering. [39]
Hos barn har immunglobulin A-vaskulitt ofte et godartet utfall. En nylig gjennomgang indikerer at prognosen for barn generelt er god, mens voksne rammes sjeldnere, men mer alvorlig, og nyreskade hos dem fører oftere til permanente følgetilstander. Dette er et eksempel på hvordan den samme purpuraen har forskjellige langsiktige konsekvenser i forskjellige aldersgrupper. [40]
Hos voksne blir immun trombocytopeni ofte kronisk, selv om alvorlig blødning ikke forekommer i alle tilfeller. Hos barn utvikler immun trombocytopeni seg ofte akutt og går ofte over spontant. Derfor kan samme forekomst av purpura hos et barn og en voksen indikere ulike overvåkingsstrategier og langsiktige prognoser. [41]
Det finnes ingen spesifikk forebygging for «purpura generelt» fordi det er et symptom, ikke en enkelt sykdom. Forebygging innebærer rask behandling av infeksjoner, fornuftig bruk av medisiner, behandling av kroniske sykdommer, minimering av hudtraumer, vaksinasjoner etter behov og tidlig behandling av et ikke-blekende utslett ledsaget av feber eller blødning. [42]
Tommelfingerregelen er enkel: sjelden, begrenset purpura uten forverring av helsen er ikke alltid farlig, men purpura som et nytt symptom fortjener alltid nøye oppmerksomhet. Det er mye tryggere å ta en blodprøve raskt og utelukke en farlig årsak enn å prøve å berolige deg selv utelukkende basert på lesjonenes utseende. [43]
| Klinisk situasjon | Estimert prognose |
|---|---|
| Mild lokalisert purpura uten systemiske symptomer | Ofte gunstig |
| Immun trombocytopeni hos et barn | Ofte selvbegrensende kurs |
| Immun trombocytopeni hos voksne | Ofte kronisk forløp |
| Immunglobulin A vaskulitt hos et barn | Vanligvis bra med nyrekontroll |
| Immunglobulin A-vaskulitt hos voksne | Mer forsiktig på grunn av risikoen for nefritt |
| Trombotisk trombocytopenisk purpura og purpura fulminans | Alvorlig, sterkt avhengig av hvor raskt behandlingen haster |
Kilden til tabellen er basert på samtidige oversikter over immun trombocytopeni, immunoglobulin A-vaskulitt og purpura fulminans.[44]
Vanlige spørsmål
Er purpura og et allergisk utslett det samme?
Nei. Purpura forsvinner ikke når man trykker på den, fordi det er en blødning i huden. Et allergisk, betennelsesutslett forsvinner oftere og er vanligvis forårsaket av en annen mekanisme. [45]
Indikerer palpabel purpura alltid vaskulitt?
Dette er ofte klinikernes oppfatning, ettersom palpabel purpura regnes som et klassisk tegn på leukocytoklastisk vaskulitt. En endelig diagnose krever imidlertid klinisk evaluering og ofte en hudbiopsi. [46]
Er det mulig å si hjemme om purpura er farlig eller ikke?
Absolutt ikke. Men høy feber, svakhet, rask spredning, mørke nekrotiske lesjoner, slimblødning, oliguri, nevrologiske symptomer og graviditet gjør situasjonen mer bekymringsfull og krever umiddelbar evaluering. [47]
Er purpura alltid forbundet med lave blodplater?
Nei. Det kan forekomme med normale blodplatetall hvis årsaken er vaskulitt, blodplatedysfunksjon, koagulopati eller mikrovaskulær trombose. [48]
Bør jeg behandle purpura med salver?
Vanligvis ikke. Topiske behandlinger påvirker sjelden den underliggende mekanismen for purpura. Nøkkelen er å forstå årsaken og behandle den underliggende tilstanden. [49]
Hvilken purpura regnes som den farligste?
Fra et klinisk perspektiv er purpura fulminans, purpura assosiert med sepsis og purpura assosiert med trombotisk trombocytopenisk purpura spesielt farlige fordi de alle kan utvikle seg raskt og være livstruende. [50]
Viktige poeng fra eksperter
| Ekspert | Regalier | Praktisk avhandling |
|---|---|---|
| James N. George | Dr. Med., professor, hematolog, University of Oklahoma; mangeårig forsker på blodplatesykdommer og trombotiske mikroangiopatier [51] | Ved purpura er det spesielt viktig å skille mellom relativt stabil trombocytopeni og trombotisk mikroangiopati, fordi tilsynelatende like blødninger kan kreve svært ulik behandlingshastighet. [52] |
| Donald M. Arnold | MD, MS, professor i medisin, meddirektør for Senter for transfusjonsforskning, McMaster University [53] | Hos pasienter med purpura på grunn av immun trombocytopeni er ikke bare blodplatetallet viktig, men også typen blødning, alder, samtidige sykdommer og den reelle sannsynligheten for alvorlig blødning. [54] |
| Peter A. Merkel | MD, MPH, professor i medisin og epidemiologi, sjef for revmatologi ved University of Pennsylvania, internasjonalt anerkjent ekspert på vaskulitt [55] | Palpabel purpura er et klinisk tegn på vaskulær betennelse og bør ikke vurderes utelukkende som et hudproblem uten å prøve å forstå om prosessen er begrenset til huden eller om indre organer allerede er involvert.[56] |

