Medisinsk ekspert i artikkelen
Nye publikasjoner
Hemorragisk purpura: Årsaker, symptomer, diagnose, behandling og prognose
Sist oppdatert: 30.03.2026

Vi har strenge retningslinjer for kildekode og lenker kun til anerkjente medisinske nettsteder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk fagfellevurderte studier. Merk at tallene i parentes ([1], [2] osv.) er klikkbare lenker til disse studiene.
Hvis du mener at noe av innholdet vårt er unøyaktig, utdatert eller på annen måte tvilsomt, kan du velge det og trykke Ctrl + Enter.

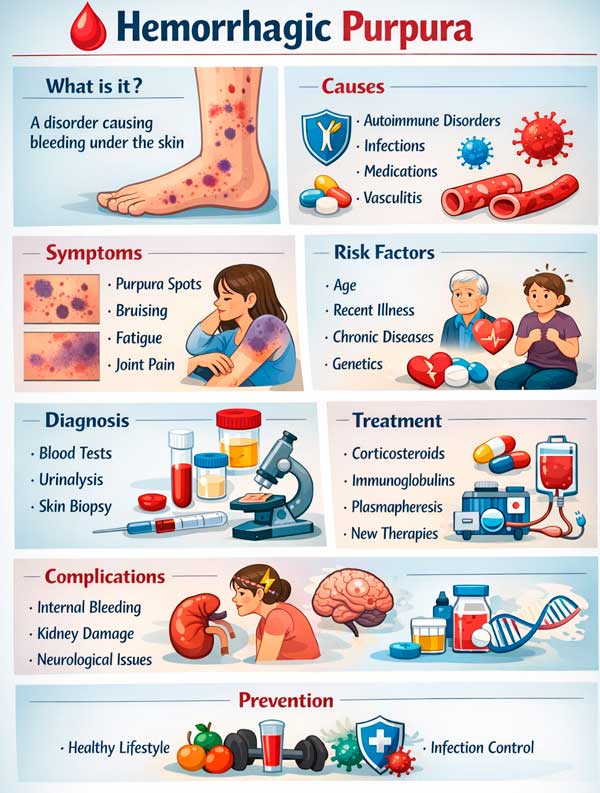
Hemoragisk purpura er ikke en egen sykdom, men et klinisk syndrom karakterisert ved forekomsten av flate, hemoragiske lesjoner på huden og noen ganger på slimhinnene som ikke forsvinner med trykk. Enkelt sagt er dette synlige blødninger i huden som oppstår på grunn av nedsatt hemostase, økt vaskulær skjørhet, betennelse i karveggen eller en kombinasjon av disse mekanismene. Den nåværende internasjonale klassifiseringen av sykdommer, 11. revisjon, beskriver eksplisitt purpura som en purpuraktig, ikke-bleknende hudforandring på grunn av blødning, som kan manifestere seg som petekkier og ekkymoser og være det første tegnet på en rekke sykdommer. [1]
Fra et praktisk synspunkt er hemoragisk purpura alltid et signal om å søke en årsak, ikke en ferdig diagnose. Noen pasienter har trombocytopeni, der blødning er assosiert med mangel på blodplater. Hos andre er problemet i karveggen, for eksempel ved vaskulitt. Hos andre dominerer mangel på koagulasjonsfaktorer eller disseminert intravaskulær koagulasjon. Dette er grunnen til at den samme purpuraen kan være relativt godartet, eller den kan være et tegn på en akutt og til og med livstruende tilstand. [2]
Basert på størrelsen på elementene skilles det vanligvis mellom petekkier, purpura og ekkymoser. MSDs fagmanual sier at petekkier vanligvis er mindre enn 2 mm i størrelse, purpura er mer enn 2 mm, men mindre enn 10 mm, og større blødningsområder kalles ekkymoser. Disse skillelinjene er nyttige ikke bare for å beskrive utslettet, men også for klinisk vurdering: flere små petekkier tyder mer sannsynlig på et blodplateproblem, mens palperbar purpura tyder på vaskulær betennelse. [3]
Det er spesielt viktig å huske at et raskt spredende, ikke-falmende purpurisk utslett kan være et rødt flagg for meningokokksykdom. I 2024 klassifiserte Storbritannias National Institute for Health and Care Excellence et hemorragisk, ikke-falmende utslett med lesjoner større enn 2 mm, kjent som purpura, som et tegn på at meningokokksykdom bør mistenkes sterkt, og at pasienten bør henvises til sykehus umiddelbart. Derfor er hemorragisk purpura ikke bare et dermatologisk symptom, men ofte en systemisk markør for alvorlighetsgrad. [4]
Tabell 1. Hva menes med begrepet «hemorragisk purpura»
| Konsept | Hva betyr det? |
|---|---|
| Petekkier | Punktblødninger mindre enn 2 mm |
| Purpura | Blødninger større enn 2 mm og mindre enn 10 mm |
| Ekkymose | Større områder med blødning |
| Falmer ikke når man trykker på den | Blodet har allerede kommet inn i huden, så fargen falmer ikke. |
| Palpabel purpura | Får deg til å tenke på vaskulitt oftere |
| Ikke-palpabel purpura | Mer vanlig assosiert med trombocytopeni, koagulopati eller vaskulær skjørhet |
Kilden til tabellen er basert på kliniske definisjoner av hemoragiske hudlesjoner.[5]
Kode i henhold til ICD 10 og ICD 11
Det er et viktig skille å trekke når man koder hemoragisk purpura: det er et syndrom, ikke en enkeltstående enhet, så den nøyaktige koden avhenger av årsaken. Den internasjonale klassifiseringen av sykdommer, 10. revisjon, bruker blokk D69 Purpura og andre hemoragiske tilstander, som inkluderer allergisk purpura, kvalitative blodplatedefekter, andre ikke-trombocytopeniske purpuraer, immun trombocytopenisk purpura og sekundære trombocytopenier. Dette betyr at klinikeren må kode ikke bare forekomsten av purpura, men også mekanismen, hvis kjent. [6]
Den internasjonale klassifiseringen av sykdommer, 11. revisjon, tok en enda mer etiologisk tilnærming. Avsnittet «Purpura eller blåmerker» identifiserer purpura eller blåmerker på grunn av koagulasjonsforstyrrelser, traumatisk purpura, andre spesifiserte purpuraer og purpura av uspesifisert etiologi. Samtidig er noen tilstander kodet «andre steder», for eksempel purpura på grunn av vaskulær skjørhet. Dette understreker den moderne ideen om at begrepet «hemorragisk purpura» i seg selv er nyttig klinisk, men for statistiske formål og pasientbehandling er det viktigere å fastslå en spesifikk årsak. [7]
Tabell 2. Praktisk koding av hemorragisk purpura
| Klinisk situasjon | Internasjonal klassifisering av sykdommer, 10. revisjon | Internasjonal klassifisering av sykdommer, 11. revisjon |
|---|---|---|
| Allergisk purpura | D69.0 | Koden avhenger av formen for vaskulitt. |
| Kvalitative blodplatedefekter | D69.1 | Koden avhenger av typen feil |
| Annen ikke-trombocytopenisk purpura | D69.2 | Andre spesifiserte purpuraer |
| Immun trombocytopenisk purpura | D69.3 | Kodes separat som immun trombocytopeni |
| Sekundær trombocytopeni | D69.5 | Koden avhenger av årsaken |
| Purpura av uspesifisert etiologi | Vanligvis kodet i blokk D69 | EF3Z |
Kilde for tabell: klassifiseringsblokker for purpura og hemoragiske tilstander i International Classification of Diseases, 10. og 11. revisjon. [8]
Epidemiologi
Hemoragisk purpura som syndrom har ikke en enkelt forekomst i befolkningen fordi det ikke er en enkelt sykdom. Epidemiologien bestemmes av hyppigheten av ulike årsaker: immun trombocytopeni, vaskulitt i små kar, koagulopatier, alvorlige infeksjoner og medikamentreaksjoner. Dette er grunnen til at vitenskapelig litteratur vanligvis siterer statistikk ikke for "hemoragisk purpura generelt", men for individuelle kliniske former. [9]
En av de vanligste årsakene til ikke-traumatisk hemorragisk purpura er immun trombocytopeni. Ifølge nåværende data er forekomsten hos voksne omtrent 1,6–3,9 tilfeller per 100 000 personår, mens den hos barn er høyere, med en frekvens på omtrent 1,9–6,4 og, i noen studier, opptil 10 tilfeller per 100 000 personår. Dette betyr ikke at all purpura i klinikken er assosiert med denne sykdommen, men den er fortsatt en av hovedårsakene til isolert trombocytopenisk purpura. [10]
Den andre hovedgruppen er vaskulitisk purpura, primært immunoglobulin A-assosiert vaskulitt. En gjennomgang fra 2024 indikerer at dette er den vanligste systemiske vaskulitten hos barn, med en årlig forekomst på omtrent 3–27 tilfeller per 100 000 barn. Hos voksne er det betydelig mindre vanlig, men er mer alvorlig og involverer oftere nyrene og mage-tarmkanalen. Dette er viktig fordi følbar purpura på beina til et barn og en voksen kan se lik ut, men prognosen er forskjellig mellom disse gruppene. [11]
Det finnes også sjeldne, men svært farlige varianter. Purpura fulminans, assosiert med infeksjon og disseminert intravaskulær koagulasjon, er fortsatt et sjeldent syndrom, men ved meningokokksepsis kan det forekomme hos 10–20 % av pasienter med meningokokksepsis. For klinikeren betyr dette at syndromets sjeldenhet ikke opphever dets enorme kliniske betydning. [12]
Tabell 3. Epidemiologi av hovedårsakene til hemorragisk purpura
| Forårsake | Estimert frekvens |
|---|---|
| Immun trombocytopeni hos voksne | 1,6–3,9 per 100 000 personår |
| Immun trombocytopeni hos barn | Omtrent 1,9–6,4 per 100 000 personår, høyere i noen serier |
| Immunoglobulin A-assosiert vaskulitt hos barn | 3–27 per 100 000 barn per år |
| Immunoglobulin A-assosiert vaskulitt hos voksne | Omtrent 10 ganger sjeldnere enn hos barn |
| Infeksiøs purpura fulminans ved meningokokksepsis | Opptil 10–20 % av slike pasienter |
Kilde for tabell: oversikter over immun trombocytopeni, immunoglobulin A-assosiert vaskulitt og purpura fulminans.[13]
Årsaker
Moderne klinisk logikk deler årsakene til hemoragisk purpura inn i fire hovedgrupper: trombocytopeni, trombocyttdysfunksjon, koagulasjonsforstyrrelser og vaskulære årsaker. Denne inndelingen gjenspeiler best den grunnleggende fysiologien til hemostase. StatPearls-gjennomgangen av petekkier og purpura slår tydelig fast at de viktigste patofysiologiske mekanismene er trombocytopeni, trombocyttdysfunksjon, koagulasjonsforstyrrelser og tap av vaskulær integritet. [14]
Trombocytopenisk purpura er ofte ikke-palpabel og ledsages av mukokutan blødning. Typiske årsaker inkluderer immun trombocytopeni, sekundær immun trombocytopeni på grunn av systemisk lupus erythematosus, virusinfeksjoner og legemidler, samt trombotiske mikroangiopatier, alvorlig sepsis og disseminert intravaskulær koagulasjon. MSD-retningslinjene understreker at immunologiske årsaker, infeksjoner, legemidler og systemiske sykdommer er viktige utløsere for blodplatetap og purpura. [15]
Vaskulær purpura er ikke så mye assosiert med blodplatetall som med skade eller økt skjørhet i karveggen. Dette inkluderer vaskulitter i små kar, inkludert immunoglobulin A-assosiert vaskulitt, medikamentindusert leukocytoklastisk vaskulitt, skjørbuk, dysproteinemier og aldersrelatert purpura. MSDs fagmanual identifiserer vaskulære defekter som den primære årsaken til petekkier, purpura og ekkymoser ved vaskulære blødningsforstyrrelser. [16]
Koagulasjonsforstyrrelser resulterer ofte ikke bare i purpura, men også i mer dyptgående blødninger. Ved alvorlig faktormangel, disseminert intravaskulær koagulasjon og massiv koagulopati kan imidlertid hemoragisk purpura også være uttalt. En egen undergruppe består av infeksjonsårsaker, spesielt meningokokkinfeksjon og purpura fulminans, hvor sepsis, mikrovaskulær trombose, hemoragisk hudnekrose og systemisk kollaps kommer i forgrunnen. [17]
Tabell 4. Hovedårsaker til hemorragisk purpura
| Gruppe av grunner | Eksempler |
|---|---|
| Trombocytopeni | Immun trombocytopeni, medikamentindusert trombocytopeni, sepsis, trombotisk mikroangiopati |
| Blodplatedysfunksjon | Medikamentindusert blodplatedysfunksjon, uremi |
| Koagulopatier | Disseminert intravaskulær koagulasjon, koagulasjonsfaktormangel, alvorlig leversykdom |
| Vaskulære årsaker | Immunglobulin A-assosiert vaskulitt, leukocytoklastisk vaskulitt, vaskulær skjørhet, skjørbuk |
| Smittsomme nødsituasjoner | Meningokokkinfeksjon, purpura fulminans |
Kilde for tabell: Gjeldende oversikter og kliniske retningslinjer for purpura, trombocytopeni, vaskulære blødningsforstyrrelser og purpura fulminans.[18]
Risikofaktorer
Risikofaktorer varierer etter årsak, men flere mønstre er vanlige. Hos barn er immun trombocytopeni og immunoglobulin A-assosiert vaskulitt mer vanlig etter en virusinfeksjon. Hos voksne er medikamentindusert purpura, autoimmune årsaker, vaskulær skjørhet, samtidig hematologisk onkologi og koagulopati sekundært til alvorlige systemiske sykdommer mer sannsynlig. [19]
Viktige risikofaktorer for legemidler inkluderer antikoagulantia, platehemmere, visse antibiotika, ikke-steroide antiinflammatoriske legemidler, antihypertensiver og antikonvulsiva. MSD-retningslinjene lister spesifikt opp legemiddelreaksjoner som en vanlig årsak til palperbar purpura og purpurutslett generelt. Dette er spesielt viktig hos eldre pasienter som får flere medisiner. [20]
Tilstander forbundet med alvorlig infeksjon og sepsis krever spesiell forsiktighet. For meningokokkpurpura er risikoen høyere hos personer med nedsatt miltfunksjon, komplementmangel, manglende vaksinasjon, og i visse alders- og sosiale grupper, som ungdommer og unge voksne som bor tett inntil hverandre. Storbritannias National Institute for Health and Care Excellence lister eksplisitt opp disse tilstandene som faktorer av økt bekymring. [21]
Tabell 5. Viktigste risikofaktorer
| Risikofaktor | Hvilke former for purpura er det oftest assosiert med? |
|---|---|
| Nylig virusinfeksjon | Immun trombocytopeni, immunoglobulin A-assosiert vaskulitt |
| Tar medisiner | Medikamentindusert trombocytopeni, medikamentindusert vaskulitt |
| Alderdom | Vaskulær skjørhet, flere medikamenteffekter, koagulopati |
| Autoimmune sykdommer | Immun purpura og vaskulitiske former |
| Sepsis og alvorlig infeksjon | Disseminert intravaskulær koagulasjon, purpura fulminans |
| Nedsatt miltfunksjon, komplementmangel, manglende vaksinasjon | Meningokokkpurpura |
Kilde for tabell: Gjeldende retningslinjer og oversikter om infeksiøs, immun- og medikamentindusert purpura. [22]
Patogenese
Patogenesen til hemorragisk purpura forstås lettest gjennom det hemostatiske systemet. Normalt samarbeider karveggen, blodplatene og koagulasjonsfaktorene for å holde blodet inneholdt i karsystemet. Hvis bare én av disse komponentene er skadet, begynner blod å lekke inn i dermis og slimhinner, og danner petekkier, purpura og ekkymoser. Hos noen pasienter er bare én komponent påvirket, mens hos andre er flere påvirket. [23]
Ved trombocytopeni er den primære mekanismen mangel på blodplater for primær hemostase. Dette er grunnen til at det oppstår punktformede og små slimhinneblødninger. Ved immun trombocytopeni er det også autoimmun ødeleggelse av blodplater og undertrykkelse av deres produksjon av megakaryocytter. Ved en kraftig reduksjon i antall blodplater blir hudmanifestasjoner merkbare veldig raskt. [24]
Ved vaskulittisk purpura er mekanismen annerledes. Her er selve veggen i de små karene skadet. Ved immunoglobulin A-assosiert vaskulitt og andre leukocytoklastiske vaskulitter ødelegger immunkomplekser og betennelse karveggen, slik at røde blodlegemer kan lekke inn i huden. Dette forklarer purpuras følbare natur: i tillegg til blod er det et inflammatorisk infiltrat og ødem i huden. [25]
Ved koagulopatier, spesielt disseminert intravaskulær koagulasjon (DIC), er situasjonen enda mer kompleks. Generalisert koagulasjonsaktivering, mikrotrombose, koagulasjonsfaktorforbruk og blødning forekommer samtidig. Nyere oversikter understreker at ved DIC eksisterer trombose og blødning ofte samtidig, og purpura kan være en av de kutane manifestasjonene av denne systemiske katastrofen. [26]
Tabell 6. Hvordan purpura oppstår med ulike mekanismer
| Mekanisme | Hva skjer | Hvordan manifesterer dette seg oftest? |
|---|---|---|
| Trombocytopeni | Det er ikke nok blodplater til primær hemostase | Petekkier, ikke-palpabel purpura, slimblødning |
| Blodplatedysfunksjon | Det kan være nok blodplater, men de fungerer dårlig. | Petekkier, blødninger i slimhinnene |
| Vaskulitt | Karveggen blir betent og ødelagt | Palpabel purpura, oftest på beina |
| Koagulopati | Koagulasjonsfaktorer mangler eller blir forbrukt | Purpura, ekkymose, dypere blødning |
| Purpura fulminans | Mikrovaskulær trombose og hemorragisk nekrose i huden | Raskt progressiv purpura og nekrose |
Kilde for tabell: oversikter over hemostase, trombocytopeni, vaskulitt og disseminert intravaskulær koagulasjon. [27]
Symptomer
Det viktigste ytre tegnet er et ikke-falmende lilla eller rødfiolett utslett. Det kan fremstå som flere punktformede elementer, større flekker eller store blødningsområder. Ved trombocytopenisk purpura er petekkier, ikke-palpabel purpura og blåmerker vanligere, mens ved vaskulitt er elementene oftere palperbare og ofte lokalisert til underekstremitetene. [28]
Blodplateforstyrrelser er ofte ledsaget av blødende tannkjøtt, neseblødning, blod i urinen eller avføringen, kraftige menstruasjoner og langvarig blødning etter mindre skader. Mercks forbrukerversjon bemerker spesifikt at hudblødning ofte er det første tegnet på lavt antall blodplater. [29]
Palpabel purpura ved vaskulitt er ofte assosiert med leddsmerter, magesmerter, feber, generell svakhet eller nyreskade. For immunoglobulin A-assosiert vaskulitt vurderes en klassisk tetrade: palpabel purpura, gastrointestinale manifestasjoner, artralgi eller leddgikt og nyreskade. Dette er spesielt viktig fordi et kutant symptom i denne situasjonen bare kan være toppen av en systemisk prosess. [30]
Hvis purpuraen sprer seg raskt, blir mørk og smertefull, og det oppstår bullae, områder med nekrose, høy feber, hypotensjon, forvirring eller alvorlig hodepine, bør en infeksiøs eller koagulopatisk nødsituasjon, inkludert purpura fulminans og meningokokksykdom, vurderes. Disse formene regnes som dermatologiske og hematologiske nødsituasjoner. [31]
Tabell 7. Hva typen purpura kan bety
| Utseende og tilhørende funksjoner | Hvordan ser det oftest ut? |
|---|---|
| Petekkier og ikke-palpabel purpura med slimhinneblødning | Trombocytopeni eller defekt blodplatefunksjon |
| Palpabel purpura på beina | Vaskulitt i små kar |
| Purpura med mage- og leddsmerter | Immunoglobulin A-assosiert vaskulitt |
| Raskt spredende purpura med feber og alvorlig sykdom | Meningokokkinfeksjon, sepsis, purpura fulminans |
| Store ekkymoser og dyp blødning | Koagulopati eller alvorlig assosiert hemostatisk lidelse |
Kilde for tabell: Kliniske beskrivelser av purpura ved trombocytopeni, vaskulitt og meningokokksykdom. [32]
Klassifisering, former og stadier
Den mest nyttige kliniske klassifiseringen av hemorragisk purpura er ikke basert på fargen på utslettet, men på mekanismen. Fra et praktisk synspunkt skilles det mellom trombocytopenisk, ikke-trombocytopenisk vaskulær, koagulopatisk, infeksiøs og traumatisk purpura. Denne tilnærmingen hjelper legen med å umiddelbart velge riktig diagnostisk retning. [33]
Innenfor den vaskulære gruppen skilles palpabel purpura separat, som oftest korresponderer med vaskulitt i små kar. Innenfor den trombocytopeniske gruppen er de viktigste forskjellene immune, medikamentinduserte, postinfeksiøse, benmargsassosierte og mikroangiopatiske former. Innenfor den koagulopatiske gruppen er de viktigste koagulasjonsfaktormangel, leversykdom og disseminert intravaskulær koagulasjon. [34]
Basert på alvorlighetsgraden er det fornuftig å snakke om en lokalisert kutan form, en mukokutan form og en systemisk hemoragisk form. Den første er begrenset til huden og er vanligvis mildere. Den andre påvirker slimhinnene. Den tredje er ledsaget av indre blødninger, systemisk betennelse, organskade eller tegn på sepsis og krever alltid en mer aggressiv tilnærming. [35]
Tabell 8. Praktisk klassifisering av hemorragisk purpura
| Prinsipp | Alternativer |
|---|---|
| Etter mekanisme | Trombocytopenisk, vaskulær, koagulopatisk, infeksiøs, traumatisk |
| Etter klinisk utseende | Palpabel og ikke-palpabel |
| Etter prevalens | Lokalt og generalisert |
| Etter alvorlighetsgrad | Kutan, mukokutan, systemisk hemorragisk |
Kilde for tabell: Nåværende kliniske tilnærminger til vurdering av purpura og blødning. [36]
Komplikasjoner og konsekvenser
De fleste komplikasjoner er ikke relatert til selve utslettet, men til den underliggende årsaken. Ved trombocytopeni er hovedfaren betydelig blødning, spesielt i slimhinnene, mage-tarmkanalen og sentralnervesystemet. Ved vaskulitt er nyreskade, gastrointestinal blødning og kroniske tilbakefall betydelige. Ved koagulopatier inkluderer komplikasjoner både blødning og trombose, slik det forekommer ved disseminert intravaskulær koagulasjon. [37]
Hvis purpura er assosiert med meningokokksykdom eller purpura fulminans, kan komplikasjoner utvikle seg svært raskt og inkludere septisk sjokk, multippel organsvikt, hudnekrose, amputasjoner og død. StatPearls omtaler denne tilstanden eksplisitt som en ekte dermatologisk nødsituasjon, ofte ledsaget av sirkulasjonskollaps.[38]
Selv relativt «godartet» purpura kan ha betydelige konsekvenser. Hos voksne svekker kronisk vaskulær eller trombocytopenisk purpura livskvaliteten, begrenser fysisk aktivitet, øker angst og krever langtidsovervåking. Derfor bør vurdering av alvorlighetsgrad ikke bare omfatte antall lesjoner på huden, men også risikoen for blødning, systemiske manifestasjoner og påvirkning på dagliglivet. [39]
Tabell 9. Mulige komplikasjoner
| Komplikasjon | Når er det spesielt sannsynlig |
|---|---|
| Slimete og indre blødninger | Ved alvorlig trombocytopeni og koagulopati |
| Nyreskade | Ved vaskulittisk purpura |
| Gastrointestinal blødning | Ved vaskulitt og alvorlig koagulopati |
| Septisk sjokk | Ved smittsom purpura |
| Hudnekrose og amputasjoner | Ved fulminant purpura |
| Intrakraniell blødning | Ved ekstremt alvorlige blødningstilstander |
Kilde for tabell: Gjeldende oversikter over immun trombocytopeni, vaskulitt og purpura fulminans. [40]
Når du skal oppsøke lege
Hvis et purpurisk utslett oppstår for første gang uten åpenbart traume, ikke forsvinner ved trykk og er ledsaget av blåmerker, neseblødning, blødende tannkjøtt eller blod i urinen eller avføringen, er en personlig medisinsk vurdering nødvendig. Selv om pasientens tilstand forblir relativt stabil, er det viktig at legen skiller trombocytopeni fra vaskulitt og koagulopati, ettersom behandlingene deres er fundamentalt forskjellige. [41]
Øyeblikkelig akutthjelp er nødvendig ved raskt spredende purpura, høy feber, hodepine, nakkestivhet, forvirring, alvorlig døsighet, tegn på sjokk, smerter i bena, raskt forverret allmenntilstand eller en kombinasjon av purpura og tegn på hjernehinnebetennelse. Ifølge NICE er hemorragisk, ikke-blekende purpura større enn 2 mm og et raskt spredende purpurisk eller petechialt utslett røde flagg for meningokokksykdom. [42]
Tabell 10. Når situasjonen krever hastetiltak
| Situasjon | Taktikk |
|---|---|
| Ny, ikke-falmende purpura uten alvorlig allmenntilstand | Rask personlig konsultasjon |
| Purpura med slimblødning | Hastevurdering |
| Raskt spredende purpura med feber og alvorlig sykdom | Øyeblikkelig akutthjelp |
| Purpura med nevrologiske symptomer | Øyeblikkelig sykehusinnleggelse |
| Purpura på grunn av sjokk eller sepsis | Gjenopplivningsbehandling |
Kilde for tabell: Gjeldende anbefalinger for å gjenkjenne farlige ikke-bleke utslett og blødninger. [43]
Diagnostikk
Diagnostisering av hemoragisk purpura starter alltid med en klinisk undersøkelse og en grunnleggende inndeling i to brede grupper: palpabel og ikke-palpabel purpura. Dette enkle trinnet alene bidrar til å bestemme hvilken retning man skal ta. Palpabel elementer tyder på vaskulitt i små kar, mens ikke-palpabel purpura oftere er assosiert med trombocytopeni, trombocyttdysfunksjon eller koagulopati. [44]
Det første laboratorietrinnet inkluderer en fullstendig blodtelling med blodplatetall, et perifert blodutstryk, et koagulogram, fibrinogen, lever- og nyrefunksjonstester og grunnleggende inflammatoriske markører. Dette muliggjør en rask diagnose av trombocytopeni, disseminert intravaskulær koagulasjon, hemolyse, en septisk prosess eller en mer lokalisert vaskulær patologi. Ved mistanke om immun trombocytopeni, er en fullstendig blodtelling og et utstryk fortsatt hjørnesteinstestene. [45]
Ved mistanke om vaskulitt er neste trinn å søke etter en systemisk lesjon. Urin vurderes for blod og protein, kreatinin, blodtrykk, magesmerter, leddsymptomer og, hvis indisert, immunologiske tester. Ved immunoglobulin A-assosiert vaskulitt er kombinasjonen av palperbar purpura med gastrointestinale, ledd- og nyremanifestasjoner av største diagnostiske verdi. [46]
I atypiske tilfeller, spesielt hvis purpuraen er følbar og vedvarende, spiller hudbiopsi en viktig rolle. I europeisk og dermatologisk litteratur anses biopsi som det primære bekreftende verktøyet for kutan vaskulitt, da det muliggjør visualisering av leukocytoklastisk betennelse i karveggen. Selv om det nåværende søket bare fant et direkte, åpent europeisk dokument fra 2025 i abstrakt, forblir den generelle kliniske logikken standard: en hudbiopsi forbedrer den diagnostiske nøyaktigheten betydelig når vaskulitt mistenkes. [47]
Instrumentell diagnostikk er ikke nødvendig for alle, men snarere basert på individuell vurdering. Ved mistanke om intrakraniell blødning er det nødvendig med øyeblikkelig nevroavbildning. Ved magesmerter og mistanke om intestinal vaskulitt eller indre blødninger er det nødvendig med passende abdominal avbildning. Ved sepsis og purpura fulminans utføres søk etter smittekilden og omfanget av organskade parallelt med behandlingen. [48]
Tabell 11. Steg-for-steg-diagnostikk
| Skritt | Hva driver de med? | For hva |
|---|---|---|
| 1 | Elementene undersøkes og kontrolleres for å se om de blir bleke når de trykkes på. | Bekreft den hemorragiske naturen |
| 2 | Avgjør om purpuraen er følbar eller ikke | De skiller mellom vaskulær og hematologisk logikk |
| 3 | De tar en generell blodprøve og en celleprøve | De ser etter trombocytopeni og hematologiske abnormaliteter. |
| 4 | Koagulogram og fibrinogen vurderes | De ser etter koagulopati og disseminert intravaskulær koagulasjon. |
| 5 | De sjekker urin, nyrefunksjon, mage-tarmsymptomer og ledd. | De ser etter systemisk vaskulitt |
| 6 | Hudbiopsi utføres i henhold til indikasjoner | Bekreft kutan vaskulitt |
| 7 | De visualiserer basert på symptomer | De ser etter indre blødninger eller organskader. |
Kilde for tabellen: moderne tilnærminger til diagnostisering av purpura, immun trombocytopeni, vaskulitt og koagulopati. [49]
Differensialdiagnose
Det viktigste praktiske spørsmålet er om legen har å gjøre med ufarlig purpura forårsaket av vaskulær skjørhet eller starten på en systemisk katastrofe. Differensialdiagnosen inkluderer alltid immun trombocytopeni, medikamentindusert trombocytopeni, vaskulitt i små kar, immunoglobulin A-assosiert vaskulitt, trombotisk trombocytopenisk purpura, hemolytisk uremisk syndrom, disseminert intravaskulær koagulasjon, meningokokksykdom og purpura fulminans. [50]
Trombocytopenisk purpura er vanligvis ledsaget av lavt antall blodplater og slimhinneblødning. Vaskulittisk purpura, derimot, er ofte følbar, forekommer i bena og kan være ledsaget av leddsmerter, magesmerter og endringer i urinen. Koagulopatisk purpura er oftere ledsaget av langvarige koagulasjonstester eller tegn på koagulasjonsfaktorforbruk. [51]
En annen viktig oppgave er å ikke forveksle hemoragisk purpura med traumatiske og ikke-hemoragiske utslett. Noen medikamentutslett, pigmenterte purpuriske dermatoser og postinflammatoriske lesjoner kan overfladisk ligne purpura, men oppføre seg klinisk annerledes. Ved tvil kan undersøkelse, diaskopi, blodprøver og om nødvendig hudbiopsi bidra til å avklare diagnosen. [52]
Tabell 12. Hva som oftest må skilles fra hemorragisk purpura
| Tilstand | Hvordan skiller de vanligvis fra hverandre |
|---|---|
| Immun trombocytopeni | Isolert trombocytopeni, ikke-palpabel purpura |
| Immunoglobulin A-assosiert vaskulitt | Palpabel purpura, ledd, mage, nyrer |
| Trombotisk trombocytopenisk purpura | Trombocytopeni pluss mikroangiopatisk hemolyse og organskade |
| Disseminert intravaskulær koagulasjon | Alvorlig underliggende sykdom, koagulopati, faktorforbruk |
| Meningokokksykdom | Feber, alvorlig allmenntilstand, raskt progredierende purpura |
| Pigmentert purpurisk dermatose | Vanligvis kronisk, mindre akutt, uten systemisk blødning |
Kilde for tabell: Kliniske retningslinjer og oversikter om purpura, vaskulitt, trombocytopeni og koagulopati. [53]
Behandling
Det finnes ingen enkeltstående, universell behandling for hemorragisk purpura, ettersom det er et syndrom, ikke en egen sykdom. Legens primære mål er først å forstå den underliggende årsaken til hudblødningene. Inntil da er det upassende å bare «behandle purpura som et utslett», ettersom lignende hudlesjoner kan kreve helt forskjellige tilnærminger – fra observasjon til gjenopplivning, antibiotikabehandling eller plasmautskiftning. [54]
Hvis purpura er assosiert med immun trombocytopeni, er behandlingen basert på risikoen for blødning, ikke bare blodplatetallet. Hos voksne med nylig diagnostisert immun trombocytopeni og et blodplatetall under 30 × 10⁹/L, støtter gjeldende retningslinjer fra American Society of Hematology glukokortikosteroider fremfor enkel observasjon. Hos pasienter med minimale symptomer og tryggere blodplatetall er imidlertid en mer forsiktig tilnærming mulig. [55]
Ved alvorlig trombocytopenisk purpura med klinisk signifikant blødning intensiveres behandlingen. Ved kritisk blødning på grunn av immun trombocytopeni beskriver nåværende oversikter fra 2025 en kombinasjon av glukokortikosteroider, intravenøst immunoglobulin og trombocytttransfusjon som den vanligste og mest berettigede strategien. Logikken her er enkel: det er nødvendig å både raskt øke trombocytttallet og samtidig bremse nedbrytningen av deres immunforsvar. [56]
Ved kronisk eller vanskelig kontrollerbar immun trombocytopeni spiller trombopoietinreseptoragonister i økende grad en rolle i andrelinjebehandling. American Society of Hematology fortsetter å anse dem som et sentralt andrelinjealternativ, sammen med rituximab og splenektomi, og en gjennomgang av retningslinjene i 2024 bekreftet relevansen av disse anbefalingene. Dette er viktig for pasienter med tilbakevendende purpura assosiert med kronisk trombocytopeni. [57]
For noen pasienter med vedvarende immun trombocytopeni har det dukket opp nye målrettede behandlingsalternativer. I 2025 godkjente det amerikanske mat- og legemiddeltilsynet (FDA) rilzabrutinib for voksne med vedvarende eller kronisk immun trombocytopeni etter utilstrekkelig respons på tidligere behandling. For hemoragisk purpura som syndrom er dette ikke en «ny behandling generelt», men et eksempel på hvordan moderne behandling utvikler seg spesifikt innenfor den immun trombocytopeniske subtypen. [58]
Hvis purpuraen er vaskulittisk og forenlig med immunoglobulin A-assosiert vaskulitt, er tilnærmingen annerledes. Hos barn krever milde former ofte støttende behandling, da forløpet ofte er godartet. Hos voksne og med alvorlige manifestasjoner vurderer imidlertid moderne oversikter fra 2024 glukokortikosteroider som førstelinjebehandling, spesielt i tilfeller av betydelig gastrointestinal, kutan eller nyrepåvirkning. [59]
For vedvarende eller tilbakevendende vaskulitisk purpura diskuteres steroidsparende strategier. En gjennomgang fra 2024 av immunoglobulin A-assosiert vaskulitt antyder potensiell fordel av mykofenolatmofetil, kalsineurinhemmere, rituximab og i noen tilfeller dapson, kolkisin og metotreksat, selv om evidensnivået for ulike midler varierer. Det er viktig å være tydelig: selv om noen nye tilnærminger virker lovende, er ikke alle like støttet av store studier. [60]
Hvis purpura utvikler seg i forbindelse med disseminert intravaskulær koagulasjon, endres behandlingsmetoden igjen. I denne situasjonen kan ikke blodtransfusjon alene være tilstrekkelig. En nylig gjennomgang fra 2025 understreker at i tilfeller av disseminert intravaskulær koagulasjon er den primære behandlingen den underliggende prosessen, som sepsis, traume eller malignitet, etterfulgt av erstatningstransfusjoner og, hvis indisert, antifibrinolytika eller en antikoagulasjonsstrategi for nøye utvalgte pasienter. [61]
Infeksiøs purpura, spesielt de som progredierer raskt, krever den mest aggressive tilnærmingen. I 2024 anbefalte NICE øyeblikkelig sykehusinnleggelse for pasienter med sterk mistanke om meningokokksykdom. For purpura fulminans nevner moderne oversikter støttende behandling, rehydrering, tidlig behandling av den underliggende årsaken og hemostatiske erstatningstiltak som hovedbehandlingsprinsippene. For den infeksiøse formen anbefales rask bredspektrede antibakterielle midler og tidlig kirurgisk behandling av nekrose, hvis indisert. [62]
Hvis purpura er assosiert med en legemiddelreaksjon, er det viktigste trinnet å umiddelbart fjerne det aktuelle legemidlet og vurdere for legemiddelindusert vaskulitt eller legemiddelindusert trombocytopeni. I noen tilfeller fører seponering av legemidlet og en kort kur med antiinflammatorisk behandling til regresjon av endringene, men i tilfeller av systemisk involvering, hudnekrose, blødning eller alvorlig trombocytopeni, er behandling nødvendig for fullverdig vaskulitt eller immun trombocytopeni. [63]
Støttende behandling er nødvendig for nesten alle pasienter med klinisk signifikant hemoragisk purpura. Dette inkluderer smertekontroll, slimhinnebeskyttelse, begrensning av traumer, korrigering av anemi og unngåelse av medisiner som øker blødning, hvis mulig. Hos pasienter med alvorlig purpura avhenger beslutningen om å legges inn på sykehus ikke bare av diagnosen, men også av progresjonshastigheten, systemiske symptomer, hemodynamikk og risikoen for indre blødninger. [64]
Tabell 13. Behandling av hemorragisk purpura etter mekanisme
| Mekanismen bak purpura | Den grunnleggende tilnærmingen |
|---|---|
| Immun trombocytopeni | Glukokortikosteroider, ved alvorlig blødning intravenøst immunglobulin og blodplater |
| Kronisk immun trombocytopeni | Trombopoietinreseptoragonister, rituximab, målrettet behandling som indisert |
| Immunoglobulin A-assosiert vaskulitt | Støttende behandling for milde former, glukokortikosteroider for alvorlige former, noen ganger immunmodulatorer |
| Disseminert intravaskulær koagulasjon | Behandling av den underliggende årsaken pluss erstatning av hemostatisk støtte |
| Meningokokk- og fulminant purpura | Akutt sykehusinnleggelse, antibakteriell behandling, intensivbehandling |
| Purpura officinalis | Seponering av det forårsakende legemidlet, deretter behandling i henhold til skademekanismen |
Kilde for tabellen: gjeldende hematologiske, revmatologiske og infeksjonsmedisinske retningslinjer og oversikter. [65]
Forebygging
Det er ikke alltid mulig å forebygge hemoragisk purpura, da det er umulig å forhindre alle autoimmune, infeksiøse og vaskulære prosesser fullstendig. Risikoen for alvorlige former kan imidlertid reduseres. Det viktigste aspektet er rasjonell bruk av medisiner, spesielt de som kan forårsake medikamentindusert trombocytopeni, svekke blodplatefunksjonen eller provosere vaskulitt. Dette gjelder spesielt for eldre pasienter som får flere behandlinger. [66]
Den andre viktigste forebyggende strategien er rask behandling av infeksjoner og oppmerksomhet på røde flagg. Vaksinasjon mot meningokokkinfeksjon, spesielt i høyrisikogrupper, er direkte viktig for å forhindre den farligste smittsomme purpuraen. NICE anbefaler spesifikt årvåkenhet hos personer med nedsatt miltfunksjon, komplementmangel og manglende meningokokkvaksinasjon. [67]
For pasienter med kjente blodplate- og koagulasjonsforstyrrelser innebærer forebygging å overvåke den underliggende sykdommen, regelmessig laboratorieovervåking og unngå selvmedisinering med legemidler som øker risikoen for blødning. Hos pasienter med immun trombocytopeni og andre kroniske årsaker til purpura forhindrer slik overvåking ofte ikke selve utslettet, men dets utvikling til en farlig hemoragisk form. [68]
Tabell 14. Hva som virkelig reduserer risikoen for alvorlig purpura
| Måle | Hvorfor er det nyttig? |
|---|---|
| Forsiktig bruk av legemidler som påvirker hemostasen | Reduserer risikoen for medikamentindusert purpura og blødning |
| Vaksinasjon mot meningokokkinfeksjon i risikogrupper | Reduserer risikoen for alvorlig infeksiøs purpura |
| Kontroll av kronisk trombocytopeni og koagulopatier | Muliggjør tidligere justering av behandlingen |
| Tidlig evaluering av nytt ikke-blekende utslett | Hjelper å ikke gå glipp av en farlig sak |
| Avslag på ukontrollert bruk av ikke-steroide antiinflammatoriske legemidler og platehemmende midler | Reduserer blødning |
Kilde for tabellen: gjeldende anbefalinger om infeksjonssikkerhet og -behandling hos pasienter med trombocyttsykdommer. [69]
Prognose
Prognosen for hemoragisk purpura avhenger helt av årsaken. Noen pasienter, som de med begrenset vaskulær skjørhet eller milde postinfeksiøse former, har et gunstig utfall. Andre, som de med immun trombocytopeni hos barn, kan oppleve spontan remisjon i løpet av uker eller måneder. Ved voksen vaskulitt, alvorlige koagulopatier og infeksiøs purpura, bestemmes imidlertid prognosen ikke av hudutslettet, men av systemisk organskade. [70]
For immunoglobulin A-assosiert vaskulitt er prognosen generelt bedre hos barn, mens hos voksne er nyreskade hyppigere og forløpet mer alvorlig. En gjennomgang fra 2024 indikerer at hos voksne kan 10–30 % av pasienter med nefritt til slutt utvikle seg til nyresykdom i sluttstadiet. Dette tyder på at den samme purpuraen på huden hos et barn og en voksen har forskjellige langsiktige konsekvenser. [71]
Den mest ugunstige prognosen er assosiert med fulminant og septisk purpura. Disse formene kan raskt føre til multiorgansvikt, hudnekrose, amputasjoner og død. Derfor blir den typen raskt progressiv hemoragisk purpura i seg selv ofte ansett som et alvorlig prognostisk tegn i praktisk medisin før alle testresultater er tilgjengelige. [72]
Tabell 15. Hva prognosen avhenger mest av
| Faktor | Innvirkning på prognosen |
|---|---|
| Årsak til purpura | Den viktigste faktoren |
| Utslettets progresjonsrate | Rask progresjon forverrer prognosen |
| Tilstedeværelse av slim og indre blødninger | Forverrer prognosen |
| Nyre- eller andre organskader | Forverrer prognosen |
| Sepsis og sjokk | Prognosen er kraftig forverret |
| Tidlig gjenkjenning og riktig behandling | Forbedrer resultatet betydelig |
Kilde for tabell: oversikter over vaskulitt, immun trombocytopeni, purpura fulminans og meningokokksykdom. [73]
Vanlige spørsmål
Kan hemorragisk purpura forsvinne av seg selv?
Ja, noen former kan gå tilbake av seg selv, spesielt milde postinfeksiøse eller immunologiske varianter fra barndommen. Dette kan imidlertid ikke stoles på på forhånd, da det er umulig å pålitelig skille en antatt godartet form fra en mer alvorlig en basert på hudens utseende. Enhver ny, ikke-falmende purpura krever minst en medisinsk evaluering. [74]
Betyr purpura alltid lave blodplater?
Nei. Dette er en av de vanligste mytene. Purpura kan være en konsekvens av trombocytopeni, men det forekommer også ved vaskulær betennelse, koagulasjonsforstyrrelser, alvorlig infeksjon og økt skjørhet i karveggen. Det er derfor en fullstendig blodtelling alene ikke alltid gir fullstendig diagnostisk klarhet. [75]
Hvordan skiller palpabel purpura seg fra ikke-palpabel purpura?
Palpabel purpura føles vanligvis som litt hevede elementer og indikerer mer sannsynlig vaskulitt i små kar. Ikke-palpabel purpura er oftere assosiert med trombocytopeni, koagulopati eller vaskulær skjørhet uten aktiv betennelse i karveggen. Dette er ikke en absolutt regel, men det er en svært nyttig klinisk veiledning. [76]
Når er purpura spesielt farlig?
Når den sprer seg raskt, er den ledsaget av feber, hodepine, nedsatt bevissthet, alvorlig svakhet, hypotensjon, blod i urinen eller avføringen, og er også kombinert med tegn på hjernehinnebetennelse eller sepsis. I disse situasjonene bør meningokokksykdom, purpura fulminans, alvorlig koagulopati eller kritisk trombocytopeni vurderes. [77]
Kan hemorragisk purpura kureres med salver?
Nei, hvis vi snakker om ekte hemorragisk purpura. Topiske midler kan redusere tørr hud eller kløe, men de eliminerer ikke trombocytopeni, vaskulitt, spredt intravaskulær koagulasjon eller sepsis. Behandling bør alltid rettes mot den systemiske årsaken. [78]
Er en hudbiopsi nødvendig for enhver purpura?
Ikke i alle tilfeller. Hvis kliniske funn og tester indikerer trombocytopeni, er en biopsi ofte unødvendig. I tilfeller av vedvarende palperbar purpura, mistanke om kutan vaskulitt og en uklar etiologi, kan imidlertid en hudbiopsi forbedre diagnostisk nøyaktighet betydelig. [79]
Viktige poeng fra eksperter
Cindy Elizabeth Neunert, MD, en pediatrisk hematolog-onkolog og professor i pediatri ved Columbia University Irving Medical Center, presenterer et moderne syn på trombocytopenisk purpura som en tilstand der behandlingen fokuserer på risikoen for blødning og sykdommens innvirkning på pasientens liv, ikke bare blodplatetallet. Dette stemmer godt overens med retningslinjene fra American Society of Hematology for immun trombocytopeni, som fortsatt er klinisk relevante i dag. [80]
Santos Castañeda Sanz, MD, revmatolog ved Ruber Juan Bravo Hospital i Madrid og medforfatter av en oversikt fra 2024 om behandling av immunoglobulin A-assosiert vaskulitt, bidrar til å formulere hovedpoenget for palpabel purpura: hudlesjoner kan bare være en ekstern manifestasjon av systemisk vaskulitt, og voksne pasienter krever spesielt nøye evaluering av nyrer og mage-tarmkanalen. Dette er et viktig klinisk motargument til vanen med å anse all purpura som et «utelukkende kutant» problem. [81]
Marcel Levi, professor i karmedisin ved Amsterdam UMC og spesialist i hemostase og trombose, understreker konsekvent i sitt nylige arbeid om disseminert intravaskulær koagulasjon at symptomene alene ikke kan behandles ved koagulopatisk purpura. Blødning og purpura gjenspeiler i dette tilfellet en systemisk hemostatisk lidelse, noe som betyr at behandling av den underliggende årsaken og kompetent hemostatisk erstatningsstøtte fortsatt er avgjørende. For alvorlig hemoragisk purpura er dette et av de mest praktiske og viktigste prinsippene. [82]

