Medisinsk ekspert av artikkelen
Nye publikasjoner
Borderline intradermal nevus
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
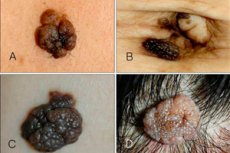
Intraepidermal eller borderline nevus er en av de mange variantene av nevi, som har sine egne klare egenskaper og trekk. Denne svulsten er liten, men ganske farlig: den har en tendens til å vokse og bli ondartet. På grunn av dette klassifiserer hudleger borderline nevus som en melanomfarlig vekst.
Epidemiologi
Borderline nevi er vanlige og utgjør omtrent 30 % av alle slike utvekster. De opptrer noen ganger som flere lesjoner, men forekommer oftere enkeltvis. Størrelsen på en enkelt utvekst overstiger ikke ti millimeter. Epidermale nevi har en forekomst på omtrent én av 1000 levendefødte og rammer menn og kvinner likt. [ 1 ], [ 2 ] Det er anslått at en tredjedel av personer med epidermale nevi har involvering av andre organsystemer; derfor regnes tilstanden som epidermalt nevussyndrom (ENS), og det har blitt rapportert at opptil 10 % av personer med epidermale nevi kan utvikle ytterligere trekk ved syndromet. Dette syndromet er vanligvis tydelig ved fødselen (på grunn av hudlesjoner som oftest sees i midten av ansiktet fra pannen ned til neseområdet) og er ofte forbundet med anfall, intellektuell funksjonshemming, øyeproblemer, beinmisdannelser og hjerneatrofi. [ 3 ]
Neoplasmen kan oppstå i alle aldre, men den oppdages oftest hos pasienter i alderen 14–25 år. [ 4 ]
Borderline nevus forekommer oftest:
- hos personer som ofte soler seg, besøker solarium eller jobber utendørs;
- hos personer som regelmessig kommer i kontakt med kjemiske løsninger og stoffer;
- hos pasienter som lider av endokrine sykdommer eller de som gjennomgår behandling med hormonelle legemidler.
Fører til borderline nevus
Forskere er sikre på at et grensenevus «dannes» allerede under fosterets intrauterine utvikling. Cellene i den fremtidige neoplasmen er forløperne til sunne melanocytter, som imidlertid holdes tilbake i de dypere lagene av dermis og dannes i form av klynger. Under påvirkning av visse faktorer begynner slike celler å produsere pigmenter, som vi legger merke til på huden som føflekker.
Solstråler spiller en betydelig rolle i utseendet til grensenevi. De kan trygt kalles hovedaktivatorene for nevusceller som akkumuleres i lagene i dermis. Med en tilstrekkelig dose solstråling begynner disse strukturene å akselerere produksjonen av melanin, som finnes på huden som et velkjent fødselsmerke.
I tillegg kan endret hormonaktivitet også være en stimulerende faktor. For eksempel øker antallet nevi på kroppen hos gravide kvinner, tenåringer eller under hormonbehandling, og eksisterende grensenevi kan vokse eller endre konfigurasjon.
Risikofaktorer
Nesten alle forskere støtter teorien om den medfødte naturen til en grensenevus. Selv om veksten kan oppstå ti eller tjue år etter en persons fødsel, kan det faktum at nevus før eller siden viser seg, skyldes visse faktorer:
- hormonelle forandringer – for eksempel ved graviditetsutbrudd, overgangsalder, ammeperiode, under hormonbehandling, osv.;
- overdreven soling - både under solstrålene og i et solarium;
- genetiske lidelser ledsaget av unormal utvikling av melanoblaster;
- dermatitt og andre dermatologiske sykdommer (akne, eksem, etc.);
- skade og skade på huden;
- virusinfeksjoner.
I tillegg er personer som jobber med eller har regelmessig kontakt med kjemikalier og andre giftige stoffer i faresonen.
Patogenesen
Borderline nevus dannes opprinnelig fra melanocytter, som begynner sin utvikling i prenatalstadiet. Neoplasmen dannes fra nervefibre. Normalt har hver cellestruktur sin egen kanal for fjerning av pigment, men i de endrede cellene finnes det ingen slike kanaler. Derfor kommer ikke melanin ut, men akkumuleres i et begrenset område, noe som forklarer dannelsen av mørke flekker. Genetisk og klinisk mosaikk er beskrevet. [ 5 ] Det er funnet at kimlinjemutasjoner i FGFR3-genet er etiologien til medfødt epidermal nevus. [ 6 ]
En grensenevus dannes ved grensene til de øvre og midtre hudlagene, og omgår basallaget. Oftest snakkes det om vekstens medfødte natur, selv om den kan forekomme hos tenåringer og til og med i 20 eller 30 år.
Når det gjelder graden av fare for ondartet transformasjon, plasseres borderline nevus på samme nivå som Ota nevus, Dubreuils melanose og gigantisk pigmentert nevus. [ 7 ]
Symptomer borderline nevus
Det vanligste stedet for involvering var hode og nakke, og 13 % av pasientene hadde utbredte lesjoner. [ 8 ] En junksjonell nevus fremstår som en flat, nodulær formasjon med et grått, svart, brunaktig skjær. Størrelsen på nevus varierer fra et par millimeter til én centimeter, selv om noen eksperter også snakker om større flekker.
Veksten er jevn, tørr og noen ganger litt ujevn på toppen. Det viktigste kjennetegn: hår vokser aldri på en grensenevus, selv om veksten kan være plassert nesten hvor som helst på kroppen, selv på føtter eller håndflater.
Neoplasmen er vanligvis enkeltstående, men flere steder forekommer også.
De første tegnene på degenerasjon av et grensenevus er en endring i farge og/eller størrelse, dannelse av sprekker, sår, tuberkler på overflaten, rødhet og tap av klare konturer. Disse symptomene indikerer behov for å oppsøke en hudlege umiddelbart.
Stages
Transformasjonen av en borderline nevus til en ondartet svulst skjer vanligvis gjennom flere stadier:
- Innledende utviklingsstadium, uten metastaser. Stadiets varighet varierer fra 12 måneder til fem år. Sjansene for helbredelse er opptil 99 %.
- Nevusen blir konveks til omtrent 4 mm. Malign transformasjon til en dysplastisk prosess observeres innen flere måneder. Sjansene for helbredelse er opptil 80 %.
- Innen 1–3 måneder begynner metastaser å spre seg, som finnes i lymfesystemet, hjernen og de indre organene. Nevusen i seg selv danner sår. Sjansene for bedring er ikke mer enn 50 %.
- Det aggressive stadiet, som slutter i løpet av få uker, resulterer i pasientens død i 85 % av tilfellene.
Skjemaer
Eksperter skiller mellom potensielt farlige og trygge borderline nevi, i henhold til sannsynlighetsgraden for at de vil transformeres til malignt melanom. I tillegg skilles det også mellom andre typer neoplasmer. [ 9 ]
- En ervervet borderline nevus er en svulst som ikke ble oppdaget ved fødselen, men noe senere – for eksempel etter et par år, eller til og med i voksen alder. Legene sier imidlertid at dette ikke betyr at nevus ikke ble dannet i livmoren. Det er bare at en kombinasjon av faktorer bidro til den senere manifestasjonen av veksten.
- En borderline pigmentert nevus er en pigmentert nodulær formasjon, opptil 10 mm i størrelse, med en hvilken som helst plassering på kroppen. En type slik neoplasma regnes som en cocarded nevus - en utvekst med økt pigmentering langs den perifere grensen, noe som gir den et ringformet utseende. Både pigmenterte og cocarded nevus er melanomfarlige elementer.
- Melanocytisk junksjonell nevus er en svulst forårsaket av overdreven proliferasjon av epidermale melanoblaster, som igjen er forårsaket av en svikt i genreguleringen. I utgangspunktet dannes en junksjonell nevus i epidermis. Over tid transporteres noen av melanocyttene til dermis, og en annen del forblir i det epidermale laget: slik dannes en kompleks melanocytisk nevus. [ 10 ], [ 11 ]
- Nevus med borderline-aktivitet kjennetegnes av dominerende intradermale strukturer. I dette tilfellet refererer borderline-aktivitet til proliferasjon av melanocytter, som kan være fokal eller utbredt.
- En borderline dysplastisk nevus er en pigmentert føflekk med borderline plassering, uregelmessig oval form, med uklare konturer og ujevn pigmentering (den sentrale delen er én farge, og kantene har en annen farge). En slik neoplasme klassifiseres ofte som en klinisk markør for økt risiko for melanomutvikling. [ 12 ]
Komplikasjoner og konsekvenser
Den mest uønskede og ugunstige komplikasjonen ved et borderline nevus er omdannelsen til en ondartet svulst – melanom. En slik omdannelse skjer ikke «ut av det blå»: den krever påvirkning av visse faktorer som skaper de nødvendige betingelsene for degenerasjon. For eksempel øker risikoen for malignitet betydelig hvis nevus regelmessig utsettes for solbrenthet eller traumer. [ 13 ]
For å unngå komplikasjoner anbefaler leger å fjerne grensenevuer, selv om de ikke plager eller endrer seg. Transformasjon til melanom, melanoblastom, hudkreft er vanskelig å behandle og fører ofte til pasientens død. Personer med lys hud, lyst eller rødt hår, samt de som har et stort antall forskjellige føflekker på kroppen, inkludert grensenevuer, bør være spesielt forsiktige.
Tilbakefall av borderline nevus
Hos omtrent 80 % av pasientene kan et grensenevus komme tilbake etter at det er fjernet med laser eller destruktive metoder. Veksten utvikler seg på samme eller et annet sted. Noen pasienter må fjerne det obsessive nevuset flere ganger.
Legene bemerker: Den mest radikale fjerningsmetoden er den kirurgiske metoden, når neoplasmen fjernes sammen med det omkringliggende friske vevet, hvis volum avhenger av formen på nevusen. Jo større veksten er, desto mer utsatt er den for tilbakefall. Hvis en person allerede har hatt tilbakefall, bør han være spesielt oppmerksom på forebygging av komplikasjoner:
- tilbring mindre tid i solen, spesielt i aktive timer (fra 11:00 til 16:00);
- spis kvalitetsmat rik på vitaminer og mineraler;
- gi opp dårlige vaner, leve en sunn livsstil;
- prøv å bruke naturlige klær av høy kvalitet, ikke skade huden din, selv om det ikke er nevi eller fødselsmerker på den.
Diagnostikk borderline nevus
Diagnose av borderline nevus begynner med anamnese, ekstern undersøkelse og dermatoskopi. Histologisk undersøkelse utføres først etter fjerning av neoplasmen, men ikke tidligere enn dette tidspunktet. Histopatologiske forandringer forbundet med aldring av melanocytiske nevus, som fettdegenerasjon, fibrose og nevrale forandringer, oppdages i den lobulære intradermale nevusen. [ 14 ] Faktum er at prosessen med å ta materiale (biopsi) også er en skadelig faktor som kan forårsake påfølgende malign transformasjon av veksten. [ 15 ]
Blodprøver inkluderer følgende forskningsalternativer:
- blodprøve for koagulasjonskvalitet;
- blod for tumormarkører;
- blodprøve for LDH (laktatdehydrogenase).
Instrumentell diagnostikk innebærer primært dermatoskopi, en metode som hjelper til med å undersøke forandringer i huden som ikke er synlige for det blotte øye. I tillegg kan legen foreskrive en ultralydundersøkelse av de nærmeste lymfeknutene, røntgen av brystet og osteosyntigrafi for å utelukke ondartede prosesser i kroppen.
Differensiell diagnose
Differensialdiagnostikk bør utføres ved andre former for hyperpigmentering – og først og fremst ved kloasma, som ligner en føflekk, eller ved hemangiom. Men det er viktigere å være oppmerksom på degenerasjonen av et borderline nevus til malignt melanom i tide. Tumorprosessen utvikler seg noen ganger nesten umerkelig, mot bakgrunnen av et mindre dysplastisk syndrom: konturene av flekken utvider seg litt, overflaten blir humpete, den sunne huden i nærheten blir rød. Siden degenerasjon ofte oppstår etter mekanisk traume på huden, er det viktig å regelmessig undersøke utvekstene som dannes på plantar- og palmarflatene på ekstremitetene, mellom fingrene og nær negleplatene. På slike steder anbefales det å fjerne føflekker, uavhengig av type og faregrad.
Hvem skal kontakte?
Behandling borderline nevus
Etter å ha stilt diagnosen, vil legen vurdere alle mulige behandlingsalternativer, selv om en konservativ metode vanligvis ikke diskuteres: grensenevusen fjernes på en av følgende måter:
- Kryodestruksjon er en prosedyre der man fryser veksten ved hjelp av flytende nitrogen (sjeldnere ved bruk av karbonsyre eller is). [ 16 ]
- Elektrokoagulasjon er en metode som innebærer destruksjon av en neoplasme ved bruk av høy temperatur, forårsaket av virkningen av en rettet strøm. [ 17 ]
- Laserfjerning er en av de mest populære metodene, som innebærer å "fordampe" det berørte vevet med en rettet laserstråle.
- Radiokirurgisk prosedyre – innebærer fjerning av veksten med radiobølger av en viss lengde ved hjelp av Surgitron-maskinvareenheten.
Medisiner kan kun anbefales i gjenopprettingsstadiet etter fjerning av grensenevus.
Fysioterapeutisk behandling innebærer følgende prosedyrer:
- UHF-koagulasjon – innebærer bruk av en elektrode med en høyfrekvent strømforsyning på 27,12 MHz og 1 mA. Etter at prosedyren er fullført, behandles koagulasjonsområdet med en 5 % løsning av kaliumpermanganat. [ 18 ]
- Lasertermokoagulering utføres ved hjelp av kontinuerlig og pulserende optisk bestråling av det infrarøde området, med en maksimal effekt på 3–5 W og en fokusert strålediameter på 0,25–0,5 mm, med en utstrålt effekt på 10–15 W. [ 19 ], [ 20 ], [ 21 ]
Medisiner som en lege kan foreskrive
For å fremskynde helbredelsesprosessen etter fjerning av en grensenevus, kan legen anbefale bruk av følgende medisiner:
- vitamintilskudd for å forbedre plastmetabolismen (folsyre, B-vitaminer, askorbinsyre, tokoferol);
- ikke-steroide anabole midler (riboksin, kaliumorotat, metyluracil);
- biogene stimulanter (aloe-ekstrakt, FiBS, Plasmol);
- immunmodulerende midler (Timulin, Pyrogenal, Levamisol);
- uspesifikke regenererende midler (havtornolje, Apilak, Rumalon, Actovegin).
Eksempler på bruk av disse medisinene er uthevet i tabellen nedenfor:
Metyluracil |
Voksne pasienter får foreskrevet én tablett 4 ganger daglig i en måned. Behandlingen kan være ledsaget av hodepine, halsbrann og allergiske reaksjoner. |
Aloe-ekstrakt |
Administrer subkutant daglig 1 ml, i flere uker. Mulige bivirkninger: dyspepsi, endringer i blodtrykk, allergi, svimmelhet, kløe. |
Timalin |
Administreres intramuskulært med saltvann, 5–20 mg daglig. Behandlingsforløpet er fra tre til ti dager. Bivirkningene kan være begrenset til en lokal reaksjon i injeksjonsområdet. |
Actovegin |
Ta 1–2 tabletter tre ganger daglig i 4–6 uker. Legemidlet tolereres godt, allergier og feber forekommer sjelden. |
E-vitamin |
Dosen av legemidlet velges individuelt, og overskrider ikke den daglige dosen på 1000 mg. Mulige bivirkninger inkluderer kvalme, hodepine, tretthet og allergier. |
Folkemedisiner
Det finnes mange folkeoppskrifter som involverer påvirkning på fødselsmerker og nevi. Leger godkjenner ikke de fleste av dem - spesielt når det gjelder melanomfarlige neoplasmer, som inkluderer borderline nevus. I forhold til dem er det bedre å bruke radikal fjerning, og søke hjelp fra en kirurg.
Imidlertid prøver mange pasienter å bli kvitt føflekker på følgende måter:
- Bland like deler linolje og blomsterhonning. Gni blandingen inn i nevusområdet tre ganger om dagen, hver dag.
- Tørk utveksten med fersk ananasjuice flere ganger om dagen.
- Drypp en dråpe løkjuice eller eplecidereddik på nevusen hver dag.
- Smør føflekken med sitronsaft og hvitløk.
- Mal 100 g kirsebærkjerne til pulver, hell i 500 ml av hvilken som helst vegetabilsk olje, oppbevar i kjøleskapet i et par uker. Den resulterende oljen brukes daglig til påføring på nevi: la den virke på utveksten i omtrent tjue minutter, og vask deretter av med vann.
Du bør ikke stole på folkemetoder hvis borderline nevus har begynt å vise minst ett tegn på ondartet degenerasjon - for eksempel har den begynt å øke i størrelse, endret form eller farge, har blitt uskarp, hovent osv. Det er alltid bedre og tryggere å konsultere en lege på forhånd.
Kirurgisk behandling
Behandlingen av valg for små epidermale nevi er kirurgisk eksisjon.
Kirurgisk eksisjon, dermabrasjon, kryokirurgi, elektrokirurgi og laserkirurgi har blitt brukt til å behandle epidermale nevi.[ 22 ],[ 23 ],[ 24 ] Overfladisk dermabrasjon er assosiert med høy tilbakefallsrate, og dyp dermabrasjon kan føre til fortykkede arr. Kryokirurgi har lignende begrensninger med risikoer, inkludert langsom helbredelse, infeksjon, hevelse og vanligvis unormal hudfarge. Leger har utført laserbehandlinger for epidermale nevi i flere tiår. Nylige fremskritt innen laserteknologi har forbedret enkelheten, presisjonen og sikkerheten til slike prosedyrer. Flere pålitelige og effektive behandlinger for epidermale nevi er utviklet ved hjelp av CO2, langpulserende Nd:YAG og 585 nm pulserende fargelasere. Imidlertid kan tilbakefall forekomme måneder til år etter at epidermale nevi er fjernet med en hvilken som helst metode. [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Kirurgi er en gammel og mest effektiv måte å bli kvitt ulike typer føflekker og vorter på, inkludert grensenevus. Forberedelsene til prosedyren er enkle og korte. Huden behandles med et spesielt antiseptisk middel, og lokalbedøvelse utføres. Når anestesien trer i kraft, fjerner kirurgen nevus med en skalpell, og fanger opp litt sunt omkringliggende vev - for en mer fullstendig og 100 % fjerning av utveksten.
Kirurgisk behandling har sine fordeler:
- tilbakefall av borderline nevus er utelukket;
- neoplasmen kan sendes til histologi;
- Intervensjonen utføres poliklinisk; det er ikke behov for sykehusopphold.
Operasjonen er ikke uten ulemper, for eksempel:
- suturen tar litt lengre tid å gro enn med andre fjerningsmetoder – omtrent én måned;
- Hvis det ikke ivaretas riktig, er det risiko for pussdannelse;
- dannelsen av et uestetisk arr er mulig.
Men med store nevi insisterer legene på kirurgisk inngrep. Dette er den mest pålitelige måten å bli kvitt problemet for alltid, forhindre malignitet og tilbakefall av svulsten.
Forebygging
Det er nesten umulig å forhindre dannelsen av et grensenevus. Imidlertid bør pasienter som er utsatt for føflekker være årvåkne og nøye undersøke kroppen sin for endringer og ondartet transformasjon av pigmenterte neoplasmer.
For forebyggende formål er det nødvendig å følge følgende anbefalinger:
- unngå å skade huden, og spesielt eventuelle nevi;
- unngå langvarig eksponering for sollys, ikke gå i solarium, ikke tillat solbrenthet;
- Bruk vernehansker når du arbeider med kjemikalier og giftige stoffer;
- herd deg selv, styrk immunforsvaret ditt, spis sunt og næringsrikt.
Hvis grensenevusen er skadet av en eller annen grunn, bør du søke medisinsk hjelp fra en hudlege eller onkolog. Han vil undersøke veksten og avgjøre om den må fjernes.
Prognose
Leger anbefaler å ikke glemme at et borderline nevus kan degenerere til en ondartet svulst, uavhengig av alder. Derfor bør du alltid være oppmerksom og få føflekker og flekker undersøkt av en hudlege eller onkolog minst 1-2 ganger i året. Hvis det oppdages mistenkelige symptomer, er det bedre å fjerne utveksten uten å vente på ytterligere ugunstig utvikling av prosessen.
En borderline nevus er en melanomfarlig patologi. Men dette betyr ikke at transformasjonen nødvendigvis vil skje: de fleste pasienter lever med slike formasjoner, og noen ganger mistenker de ikke engang deres potensielle fare. Derfor er det ingen grunn til panikk. Det viktigste er å regelmessig undersøke huden, være oppmerksom på alle eksisterende nevi og registrere eventuelle endringer fra sin side.

