Medisinsk ekspert av artikkelen
Nye publikasjoner
Nevroretinitt
Sist anmeldt: 07.06.2024

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
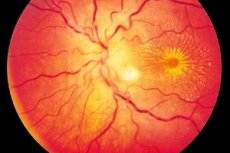
Neuroretinitt er oftere en ensidig (sjeldnere bilateral) inflammatorisk prosess som er preget av skade på synsnerven og retinal nervefiberlag, synshemming, skade på ytre netthinne og netthinnepigmentpitel. Sykdommens eksakte opprinnelse er ukjent, selv om det aksepteres at rus er involvert i utviklingen av betennelse. Neuroretinitt er en form for optisk nevritt, preget av et sakte progressivt kurs og krever langvarig terapi. [1]
Epidemiologi
Neuroretinitt oppdages med en omtrentlig frekvens på 1 til 5 pasienter per hundre tusen populasjoner. Blant alle oftalmologiske sykdommer er patologien registrert i mindre enn 3% av tilfellene.
I mange tilfeller ender neuroretinitt med restaurering av visuell funksjon, men 25% av pasientene opplever irreversible konsekvenser i form av tap eller forringelse av synet. Noen pasienter er ufør.
Sykdommen rammer menn og kvinner i alle aldre like. Gjennomsnittsalderen for syke er 25-35 år. I de fleste tilfeller utvikler neuroretinitt mot bakgrunnen for en annen smittsom og inflammatorisk prosess i kroppen. [2]
Fører til Neuroretinitt
Cytomegalovirus neuroretinitt utvikler seg hos pasienter med immunavvik - f.eks. hiv. Den inflammatoriske reaksjonen utvikler seg i området til Ocular Fundus, og sprer seg videre til netthinnen. Hvis sykdommen ikke blir oppdaget i tid, er det fare for retinal løsrivelse i fremtiden.
Syfilis neuroretinitt er en konsekvens av det tredje trinnet av syfilis, når patogenet trenger inn i den indre strukturen i øyet. Noen ganger utvikler patologien hos spedbarn: I dette tilfellet er nevoretinitt et resultat av arvelig patologi.
Toxoplasmosis kan også overføres til barnet i utero. Neuroretinitt er en konsekvens av denne lesjonen og forekommer hos en person flere år etter fødselen.
Septisk nevoretinitt er en komplikasjon av purulent-inflammatoriske prosesser i indre organer.
En viral lesjon oppstår som et resultat av et alvorlig forløp på influensa, herpes og så videre. I en slik situasjon utvikler det seg ofte en mild form for nevoretinitt, som går når den underliggende sykdommen avtar.
Noen ganger er årsakene medfødte vaskulære patologier-for eksempel hemoragisk retinitt (Coates sykdom, retinitt pigmentosa ). Disse sykdommene er forårsaket av patologiske endringer i gener. [3]
Ytterligere årsaker kan omfatte:
- Infeksjon fra andre steder i kroppen;
- Traumer for øyet;
- Langvarig eksponering for ioniserende stråling;
- Regelmessig eksponering for ultrafiolett lys.
Risikofaktorer
De nøyaktige faktorene i utviklingen av nevoretinitt er ikke bestemt. Imidlertid snakker vi oftest om smittsomme rhogene inflammatoriske prosesser, og betennelse kan ha forskjellig opprinnelse: bakteriell, viral, sopp, parasittisk, giftig. Generelt kan enhver akutt eller kronisk smittsom sykdom teoretisk forårsake neuroretinitt.
I tillegg kan patologi utvikle seg som en del av en autoimmun reaksjon - spesielt hos pasienter med revmatologiske sykdommer. Problemet er noe mindre ofte forårsaket av traumatisk skade på synsorganene.
Ytterligere faktorer:
- Alder - Risikoen for nevoretinitt øker med alderen (sykdommen er mer vanlig hos eldre).
- Arvelig disposisjon - Noen provoserende patologier arves.
- Skadelige vaner, dårlig kosthold, nevropatologier.
- Vaskulær sykdom, hypertensjon, aterosklerose.
- Spesifikke sykdommer (HIV, syfilis, etc.).
- Diabetes mellitus, pernicious anemi, ophthalmopathy.
Patogenesen
Neuroretinitt er en inflammatorisk prosess som involverer synsnerven og retinal nervefiberlaget. Den synsnerven er et segment av den perifere nevronen til den optiske banen. Begynnelsen er definert i regionen av øyefundus, og dens gjennomføring - i den midterste kraniale fossa. Det er dannet av de aksiale sylindrene i retinalgangliene og er representert av omtrent 1 million nervefibre. Nerven kommer ut av bane gjennom den optiske åpningen, hvoretter begge nervene er rettet mot den tyrkiske salen. [4]
Utviklingen av nevoretinitt kan være forårsaket av både akutt og kronisk infeksjon. Spesielt ofte er de primære kildene otolaryngologiske sykdommer (Maxillary bihulebetennelse, bihulebetennelse og tonsillitt ), tannpatologier (periodontitt eller carious tenner), inflammasjoner og hjerne og hjerne-memban, - Syfilittisk eller tuberkuløst, encefalitt -viral, rickettsial, bakteriell eller protozoal), samt influensa, tuberkulose, syfilis, rye, etc.). [5]
Av sykdommene i indre organer er patologiske kilder ofte nyre- og blodsykdommer, allergiske prosesser, diabetes mellitus, gikt, kollagenose, avitaminose. Rus - for eksempel er alkohol-tobakk, bly, metanol - også av betydelig betydning. En stor prosentandel av tilfeller av nevoretinitt er av uforklarlig opprinnelse. [6]
Symptomer Neuroretinitt
Cytomegalovirus neuroretinitt er preget av tegn som:
- Utseendet til små flekker, flyr foran øynene;
- Utseendet til glitrende blink (som spesielt merkes om natten);
- Drop i synsskarphet, dannelse av blinde flekker;
- Forringelse av perifer visuell funksjon.
Ved syfilittisk nevoretinitt blir glassaktig opacitet, hevelse i netthinnen og synsnerven bemerket. Retinal blødninger er mulig.
I septiske komplikasjoner utvikler glassskiftende kropps opacitet, synsnervødem og i avanserte tilfeller en uttalt purulent betennelse.
Neuroretinitt assosiert med patologiske forandringer i gener er ofte ledsaget av nedsatt fargeoppfatning, uskarphet av det synlige bildet, skarp innsnevring av synsfeltet og nedsatt romlig orientering.
Generelt sett er pasienter ofte taleplager om skarp forverring av visuell funksjon, innsnevring og tap av synsfelt, nedsatt fargestopp (spesielt blågrønn spekter). Mange pasienter opplever lysblink og smerter i øyeeplet. [7]
Komplikasjoner og konsekvenser
Neuroretinitt kan føre til synshemming som spenner fra forverring til fullstendig tap av visuell funksjon i enten ett øye eller begge øyne. Visjonen kan forverres dramatisk over flere dager. Noen ganger er 1-2 dager nok til at pasienten mister mer enn 50% av den visuelle funksjonen.
Fargeoppfatning er spesielt påvirket, men pasienten legger kanskje ikke merke til eller vær oppmerksom på dette i lang tid. De fleste pasienter med neuroretinitt opplever intraokulær smerte, noe som øker under øyeboller. I tillegg er sykdommen utsatt for tilbakefall.
I prosessen med å komprimere eller skade synsnerveaksonene, blir aksoplasmatisk transport forstyrret. Optisk nerveødem utvikler seg, fiberen er skadet, og evnen til å se er svekket, noe som kan forårsake delvis eller fullstendig optisk atrofi hvis den behandles feil eller sent. [8]
Diagnostikk Neuroretinitt
Diagnosen neuroretinitt etableres på grunnlag av en oftalmologisk undersøkelse. På det første diagnostiske stadiet intervjuer legen pasienten, analyserer sykdommens historie, tydeliggjør resultatene av undersøkelse av andre spesialister (nevrolog, endokrinolog, nevrokirurg), utfører en komplett oftalmologisk undersøkelse og vurderer sannsynligheten for mulig symptomatologi av forskjellige nevropatologier. Om nødvendig, foreskriver en rekke tilleggsundersøkelser og bestemmer videre behandlingsregime.
Obligatoriske tester for diagnose av nevoretinitt:
- Generell blodundersøkelse (for å ekskludere kronisk betennelse og systemisk autoimmun prosess);
- Urinalyse;
- Biokjemisk blodprøve med bestemmelse av glukose, AST, ALT;
- Bakteriologisk såing fra konjunktivalhulen med bestemmelse av det forårsakende middelet og dets følsomhet for antibiotikabehandling;
- Blodprøver for syfilis (RW) og HIV av ELISA;
- ELISA-analyse av hepatitt B- og C-markører;
- Ig A, M, G-analyse til herpes simplex, klamydia, cytomegalovirus, toksoplasmosevirus.
Ytterligere anbefalinger kan omfatte:
- C-reaktivt proteinblodtest;
- Blodprøve for revmatiske tester.
Instrumental diagnose er ofte representert ved grunnleggende diagnostiske prosedyrer som:
- Visometri er en tradisjonell metode for å vurdere synsskarphet;
- Biomikroskopi -En teknikk for å oppdage objektiv opacitet, fokal eller diffus glassaktig opacitet, glassblødning, celler, ekssudat, hypopyon;
- Tonometri er en metode for å bestemme intraokulært trykk;
- Oftalmoskopi -Undersøkelse av endringer i det bakre okulære segmentet, inflammatoriske foci, muffer langs karene, intraretinale blødninger, harde avsetninger, makulært ødem, nevropati, atrofiske endringer av syns nerve karakteristikk av koreoretinær inflammasjons-inflammasjons-inflammasjons-inflammasjons-inflammasjons-inflammasjons-ovratetisk inflammasjonsegenskap;
- Perimetri -Vurdering av mulig innsnevring av synsfeltet, deteksjon av scotomas, diagnose av sentrale og perifere synsfunksjoner;
- Refraktometri - Deteksjon av okulære brytningsforstyrrelser;
- Røntgen av bihulene og bryst-for å ekskludere patologiske prosesser som kan forårsake utvikling av nevoretinitt.
Eye Fundus biomikroskopi, gonioscopy, undersøkelse av periferien til øyesammen, oftalmokromoskopi, elektroretinogram, ultralydunder
Registrering av fremkalte visuelle potensialer brukes ofte, noe som er nødvendig for å vurdere tilstanden til synsnerven og differensialdiagnosen av nevoretinitt fra funksjonelle og organiske synsforstyrrelser. [9]
Differensiell diagnose
Patologi |
Grunnlag for differensialdiagnose av nevoretinitt |
Sekundær sentral chorioretinal dystrofisk prosess |
Det er bevis på tidligere okulær betennelse. Det er et sentralt scotoma i synsfeltet. |
Aldersrelatert degenerativ prosess i makulaen |
Det er et sentralt scotoma i synsfeltet, det bemerkes en fall i synsskarpheten. |
Retinitis pigmentosa |
Det er feil i synsfeltet, et fall i synsskarpheten. Oftalmoskopi avslører forskjellige patologiske foci i retinalområdet. |
Chorioid-svulster |
Det er et fall i synsskarpheten, og oftalmoskopi avslører et fokusområde med utydelige konturer, innrykk. |
Chorioretinopati, sentral serøs natur |
Det er en skarp forverring av synet, noen ganger assosiert med en virus sykdom. |
Epiteliopati, akutt placoid multifokal type |
Visjonen avtar etter at en virus sykdom, paracentral eller sentrale scotomer er notert. Fotopsia, metamorfopsia kan oppdages. |
Subretinal og subkoroidale blødninger |
Visjonen avtar kraftig, scotoma vises i synsfeltet. Oftalmoskopi avslører et fokus med utydelige konturer. |
Hemoragisk netthinneavløsning |
Visjonen avtar kraftig, scotoma vises i synsfeltet. Oftalmoskopi avslører et patologisk fokus i retinalområdet. |
Hvem skal kontakte?
Behandling Neuroretinitt
Konservativ terapi kan omfatte forskjellige medisiner, som avhenger av årsaken til nevoretinitt.
Hvis elevutvidelse er nødvendig, foreskrives sykloplegiske og mydriateriske medisiner:
- 1% tropikamid - 2 synker to ganger om dagen, i en uke;
- 1% fenylefrin 2 synker to ganger daglig i en uke.
Glukokortikosteroider brukes til å blokkere den inflammatoriske responsen ved nevoretinitt, redusere kapillær permeabilitet, hemmer produksjonen av prostaglandiner, og bremser spredningsprosesser:
- 0,1% dexamethason 2 dråper. 4-5 ganger om dagen;
- 0,4% dexametason en gang daglig 1,2-2 mg under konjunktiva eller 2-2,8 mg parabulbarly;
- Prednisolon 5 ved 30-80 mg daglig oralt (om morgenen) med ytterligere gradvis reduksjon av dosen i 10 dager (indikert ved regelmessig tilbakevendende nevoretinitt, systemiske patologier);
- Metylprednisolon 250-1000 mg daglig intravenøs drypp i 4-5 dager (hvis lokal behandling er ineffektiv, eller det er en alvorlig kororetinal betennelse med en økende trussel om tap av visuell funksjon, eller i bilateral nevoretinitt assosiert med systemisk patologier).
Ved nevoretinitt på grunn av smittsomme prosesser indikeres antibiotikabehandling:
- 0,3% Tobramycin 2 dråper. 5 ganger om dagen;
- 0,3% ciprofloxacin 2 dråper. 5 ganger om dagen i en uke;
- Levofloxacin eller moxifloxacin 2 dråper. 5 ganger om dagen i en uke;
- Ciprofloxacin 250-500 mg daglig oralt i en uke;
- Amoxicillin 250-500 mg daglig oralt i to uker;
- Clindamycin 150 mg oralt 4 ganger om dagen i 1-2 uker;
- Ceftriaxone 1 g daglig som intramuskulære injeksjoner, et forløp på 1-2 uker;
- 30% Lincomycin 600 mg to ganger daglig som intramuskulære injeksjoner, forløp på 1 uke.
Hvis nevoretinitt blir provosert av en virussykdom, er antiviral terapi foreskrevet:
- Acyclovir 200 mg 5 ganger om dagen i en uke;
- Valacyclovir 500 mg tre ganger om dagen i en uke.
Hvis nevoretinitt er forårsaket av et sopppatogen, er soppdrepende terapi passende:
- Ketokonazol 200 mg to ganger om dagen oralt, i 1-2 uker;
- Fluconazol 150 mg to ganger daglig i 10 dager.
Når neuroretinitt er kombinert med økt intraokulært trykk, er vanndrivende midler foreskrevet:
- Furosemid 40 mg daglig i tre dager på rad;
- Furosemid 1% med 2 ml som intramuskulære injeksjoner daglig i 2-3 dager.
Ikke-steroide antiinflammatoriske medisiner er indikert for å blokkere den inflammatoriske responsen:
- Diclofenac natrium 25-75 mg daglig intramuskulært for et forløp på 5 dager;
- Meloxicam 15 mg daglig som intramuskulære injeksjoner i et forløp på 5 dager;
- Indometacin 25 mg tre ganger om dagen oralt i 2 uker.
I kompliserte tilfeller av neuroretinitt, systemiske og ofte tilbakevendende patologier, er fravær av positiv respons fra glukokortikosteroider mulig å foreskrive antimetabolitter (metotreksat, 5-fluorouracil i Subtenon-rommet). [10]
Effektiviteten av behandlingen blir evaluert av følgende indikatorer:
- Forbedret syn;
- Eliminere den inflammatoriske responsen;
- Resorpsjon av infiltratet;
- Redusert alvorlighetsgrad av objektforvrengning, fotopsi, scotoma.
Kirurgi er ikke indikert for nevoretinitt.
Forebygging
Forebyggende tiltak bør utføres for alle mennesker som har en tendens til å utvikle nevoretinitt (inkludert genetisk disposisjon for patologi):
- Ha regelmessige sjekk- og konsultasjoner med øyespesialister;
- Unngå skader på hode og øyne;
- Ikke selvmedisiner for noen smittsomme sykdommer (inkludert forkjølelse);
- Hold deg fysisk aktiv, unngå hypodynamia;
- Gi opp dårlige vaner;
- Spis et variert, balansert kosthold;
- Ikke overarbeid øynene dine, unngå å tilbringe lange perioder foran en dataskjerm eller dingser;
- Nok hvile, få minst 7-8 timers søvn om natten;
- Ha regelmessige blod- og urinprøver for å vurdere ytelse;
- Ta hyppige turer i frisk luft;
- Unngå aktiviteter som involverer overdreven visuell belastning;
- Besøk regelmessig tannlegen, forhindrer utvikling av tann karies, periodontitt.
I tillegg, for å forhindre neuroretinitt, anbefales det å bruke solbriller for å beskytte netthinnen mot ultrafiolett lys, med jevne mellomrom sjekk med spesialister for å eliminere risikofaktorer.
Prognose
Prognosen avhenger hovedsakelig av den underliggende årsaken til neuroretinitt - det vil si i løpet av den underliggende patologien. Noen milde inflammatoriske prosesser løser seg på egen hånd, og synet avkastning om noen uker (måneder). I mangel av dynamisk ustabile og systemiske sykdommer (bindevevspatologier), kan visuell funksjon gjenopprettes, men ofte blir problemet tilbakevendende, noe som påvirker det samme eller et annet øye.
For å optimalisere prognosen, er det nødvendig å behandle akutte og tilbakevendende patologiske prosesser, eliminere dårlige vaner, regelmessig besøke spesialiserte spesialister og gjennomføre forebyggende undersøkelser. [11]
Hvis nevoretinitt utvikler seg til en kronisk form, øker risikoen for komplikasjoner og bivirkninger dramatisk.

