Medisinsk ekspert av artikkelen
Nye publikasjoner
Kronisk meningitt
Sist anmeldt: 07.06.2024

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
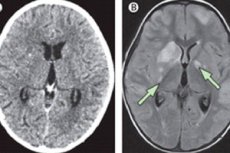
Kronisk hjernehinnebetennelse er en inflammatorisk sykdom som, i motsetning til den akutte formen, utvikler seg gradvis over flere uker (noen ganger mer enn en måned). Symptomatologi av sykdommen ligner på akutt hjernehinnebetennelse: pasienter har smerter i hodet, høy feber, noen ganger nevrologiske lidelser. Det er også karakteristiske patologiske forandringer i cerebrospinalvæsken.
Epidemiologi
Et av de mest uttalte utbruddene av hjernehinnebetennelse skjedde i 2009 i epidemisk utsatte områder i Vest-Afrika, i "hjernehinnebetennelse" -regionen sør for Sahara, mellom Senegal og Etiopia. Utbruddet påvirket landene som Nigeria, Mali, Niger: Nesten 15 tusen syke mennesker ble registrert. Slike utbrudd i disse regionene forekommer regelmessig, omtrent hvert 6. år, og det forårsakende middelet for sykdommen er oftest meningokokkinfeksjon.
Meningitt, inkludert kronisk hjernehinnebetennelse, er preget av en ganske høy dødsrisiko. Komplikasjoner, øyeblikkelig og fjern, utvikler seg ofte.
I europeiske land er sykdommen registrert mye sjeldnere - omtrent 1 sak per hundre tusen befolkning. Barn blir oftere rammet (omtrent 85% av tilfellene), selv om personer i alle aldre generelt er i stand til å få sykdommen. Meningitt er spesielt vanlig hos spedbarn.
Patologien ble først beskrevet av Hippokrates. De første offisielt registrerte utbruddene av hjernehinnebetennelse skjedde på 1800-tallet i Sveits, Nord-Amerika, deretter i Afrika og Russland. På den tiden var sykdommen i sykdommen mer enn 90%. Dette tallet falt betydelig bare etter oppfinnelsen og introduksjonen til praksis av en spesifikk vaksine. Oppdagelsen av antibiotika bidro også til reduksjon av dødelighet. Ved 1900-tallet ble epidemiske utbrudd registrert mindre og sjeldnere. Men selv nå anses akutt og kronisk hjernehinnebetennelse for å være dødelige sykdommer som krever øyeblikkelig diagnose og behandling.
Fører til Kronisk meningitt
Kronisk hjernehinnebetennelse blir vanligvis provosert av et smittestoff. Blant de mange forskjellige mikroorganismer "skyldige" av utviklingen av sykdommen blir oftest:
- Mycobacterium tuberculosis; [1]
- Årsaksmidlet for Lyme sykdom (Borrelia burgdorferi);
- Soppinfeksjon (inkludert Cryptococcus neoformans, Cryptococcus gatti, Coccidioides immitis, histoplasma capsulatum, blastomycetes).
Mycobacterium tuberculosis kan provosere raskt progressiv kronisk hjernehinnebetennelse. Sykdommen utvikler seg når pasienten opprinnelig blir smittet, men hos noen mennesker forblir patogenet i kroppen i en "sovende" tilstand, og blir aktiv under gunstige forhold og forårsaker utvikling av hjernehinnebetennelse. Aktivering kan oppstå mot bakgrunnen for å ta medisiner som deprimerer immunitet (f.eks. Immunsuppressors, kjemoprevensive medisiner) eller andre skarpe reduksjoner i immunforsvaret.
Meningitt som følge av Lyme-sykdom er både akutt og kronisk. De fleste pasienter har en langsom progresjon av patologien.
Soppinfeksjon provoserer utviklingen av kronisk betennelse i hjernemembranene hovedsakelig hos immunkompromitterte individer som lider av forskjellige immunsviktforhold. Noen ganger tar soppinfeksjon på seg en bølge-lignende kurs: symptomene øker sakte, forsvinner deretter og dukker opp igjen.
Mindre vanlige patologiske midler for kronisk hjernehinnebetennelse er:
- Blek Treponema; [2]
- Protozoa (f.eks. Toxoplasma gondii);
- Virus (spesielt enterovirus).
Kronisk hjernehinnebetennelse blir ofte diagnostisert hos HIV-infiserte pasienter, spesielt på bakgrunn av bakterie- og soppinfeksjoner. [3] I tillegg kan sykdommen ha en ikke-smittsom etiologi. Dermed finnes kronisk hjernehinnebetennelse hos pasienter med sarkoidose, [4] systemisk lupus erythematosus, [5] revmatoid artritt, Sjögrens syndrom, Behçets sykdom, lymfom, leukemi. [6]
Soppkronisk hjernehinnebetennelse kan utvikle seg etter injeksjon av kortikosteroidmedisiner i det epidurale rommet med brudd på aseptiske regler: slike injeksjoner praktiseres for å kontrollere smertesyndrom hos pasienter med isjias. I dette tilfellet oppstår tegn på sykdommen i flere måneder etter injeksjon. [7], [8]
Cerebral aspergillose forekommer hos omtrent 10-20% av pasientene med invasiv sykdom og resultater fra hematogen spredning av organismen eller direkte spredning av rhinosinusitt. [9]
I noen tilfeller får folk diagnosen kronisk hjernehinnebetennelse, men ingen infeksjoner blir funnet under tester. I en slik situasjon sies idiopatisk kronisk hjernehinnebetennelse. Det er bemerkelsesverdig at denne typen sykdommer ikke reagerer godt på behandlingen, men ofte forsvinner på egen hånd - selvhelbredelse oppstår.
Risikofaktorer
Å provoserende faktorer i utviklingen av kronisk hjernehinnebetennelse kan bli nesten enhver smittsom patologi som forårsaker betennelse. Svakheten i immunforsvaret øker risikoen enda mer.
En person kan få en smittsom sykdom fra en syk person eller en bakteriebærer (virusbærer) - en tilsynelatende sunn person som er smittsom for andre. Infeksjonen kan overføres av luftbårne dråper eller ved husholdningskontakt under de vanlige daglige forholdene - for eksempel ved å bruke vanlig bestikk, kyssing eller bo sammen (leir, brakker, sovesaler, etc.).
Risikoen for kronisk hjernehinnebetennelse er betydelig økt hos barn med umodne immunforsvar (spedbarnsalder), hos personer som reiser til epidemisk farlige regioner, og hos pasienter med immunsvikt. Røyking og alkoholmisbruk har også en negativ effekt.
Patogenesen
I den patogenetiske mekanismen for kronisk hjernehinnebetennelse spilles den ledende rollen i utviklingen av kronisk hjernehinnebetennelse av smittsomme giftige prosesser. De er forårsaket av storskala bakterier med markert bakteriell forfall og frigjøring av giftige produkter i blodet. Endotoksineffekt er forårsaket av frigjøring av giftstoffer fra celleveggene i patogenet, som innebærer et brudd på hemodynamikk, mikrosirkulasjon, fører til intense metabolske lidelser: gradvis økende oksygenmangel og acidose, forverret hypokalemia. Lider av koagulasjon og blodsystemer mot koagulering. I det første stadiet av den patologiske prosessen er hyperkoagulerbarhet med en økning i nivået av fibrinogen og andre koagulasjonsfaktorer, og på det andre trinnet i små kar faller fibrin, er trombi dannet. Med en ytterligere reduksjon i nivået av fibrinogen i blodet øker sannsynligheten for blødning, blødning i forskjellige organer og vev i kroppen.
Inntreden av patogenet i hjernemembranene blir starten for utvikling av symptomer og patomorfologisk bilde av kronisk hjernehinnebetennelse. Til å begynne med påvirker den inflammatoriske prosessen den myke og edderkoppmembranen, så kan den bevege seg til hjernenes substans. Type betennelse er overveiende serøs, og i mangel av behandling går over i en purulent form. Et karakteristisk tegn på kronisk hjernehinnebetennelse er en gradvis økende lesjon av ryggmargsrøttene og kraniale nerver.
Symptomer Kronisk meningitt
De viktigste symptomene på kronisk hjernehinnebetennelse inkluderer vedvarende hodesmerter (muligens kombinert med occipital muskelspenning og hydrocephalus), radikulopati med kranial nerve nevropati, personlighetsforstyrrelser, nedsatt hukommelse og mental ytelse og annen kognitiv svikt. Disse manifestasjonene kan forekomme samtidig eller separat fra hverandre.
På grunn av eksitering av nerveenderne av hjernemembranene, blir den uttalte smerten i hodet supplert med smerter i nakken og ryggen. Hydrocephalus og økt intrakranielt trykk kan utvikle seg, noe som igjen forårsaker økt hodepine, oppkast, apati, døsighet, irritabilitet. Det er ødem i synsnervene, forverring av visuell funksjon, parese om å slå opp. Mulige fenomener med ansiktsnerveskader.
Med tilsetning av vaskulære lidelser, kognitive problemer, atferdsforstyrrelser, vises anfall. Akutte cerebrale sirkulasjonsforstyrrelser og myelopatier kan utvikle seg.
Med utviklingen av basal hjernehinnebetennelse på bakgrunnen for forverring av synet, svakhet ved mimiske muskler, blir forverring av hørsel og lukt, sensoriske lidelser, svakhet i masticatoriske muskler oppdaget.
Med forverring av den inflammatoriske prosessen kan utvikle komplikasjoner i form av ødem og hevelse i hjernen, smittsomt giftig sjokk med utviklingen av DIC.
Første tegn
Siden kronisk hjernehinnebetennelse utvikler seg sakte, gjør ikke de første tegnene på patologi seg umiddelbart kjent. Den smittsomme prosessen manifesteres av en gradvis økning i temperatur, hodepine, generell svakhet, forverring av matlyst, samt symptomer på en inflammatorisk reaksjon utenfor sentralnervesystemet. Hos immunsvikt individer kan avlesning av kroppstemperatur være innenfor normale grenser.
Kronisk hjernehinnebetennelse bør først utelukkes hvis pasienten har vedvarende vedvarende hodepine, hydrocephalus, progressiv kognitiv svikt, radikalt syndrom eller kranial nerve nevropati. Hvis disse skiltene er til stede, bør en ryggmarg utføres, eller i det minste bør en MR- eller CT-skanning utføres.
De mest sannsynlige innledende symptomene på kronisk hjernehinnebetennelse:
- Økt temperatur (stabile verdier mellom 38-39 ° C);
- Smerter i hodet;
- Psykomotoriske lidelser;
- Forverring av ganglag;
- Dobbeltsyn;
- Spastiske muskel rykninger;
- Visuelle, auditive, luktproblemer;
- Meningeal tegn på varierende intensitet;
- Forstyrrelser av mimiske muskler, sene og periostealreflekser, utseende av spastisk paraparese og paraparese, sjelden - lammelse med hyper eller hyposthesia, koordinasjonsforstyrrelser;
- Kortikale lidelser i form av psykiske lidelser, delvis eller fullstendig hukommelsestap, auditive eller visuelle hallusinasjoner, euforiske eller depressive tilstander.
Symptomatologi ved kronisk hjernehinnebetennelse kan vare i flere måneder eller til og med år. I noen tilfeller kan pasienter oppleve tilsynelatende forbedring, etterfulgt av tilbakefall.
Komplikasjoner og konsekvenser
Konsekvensene av kronisk hjernehinnebetennelse er nesten umulige å forutsi. I de fleste tilfeller utvikler de seg i den fjerne perioden, og kan uttrykkes i følgende lidelser:
- Nevrologiske komplikasjoner: epilepsi, demens, fokale nevrologiske defekter;
- Systemiske komplikasjoner: endokarditt, trombose og tromboembolisme, leddgikt;
- Neuralgi, kraniale nervepareser, kontralateral hemiparese, synshemming;
- Hørselstap, migrene.
I mange tilfeller avhenger sannsynligheten for komplikasjoner av den underliggende årsaken til kronisk hjernehinnebetennelse og tilstanden til en persons immunitet. Meningitt provosert av parasittisk eller soppinfeksjon er vanskeligere å kurere og har en tendens til å gjenta seg (spesielt hos HIV-infiserte pasienter). Kronisk hjernehinnebetennelse, som utviklet seg mot bakgrunnen for leukemi, lymfom eller kreftfulle neoplasmer, har en spesielt dårlig prognose.
Diagnostikk Kronisk meningitt
Hvis det er mistanke om kronisk hjernehinnebetennelse, bør det utføres en generell blodprøve og en ryggmargsbrød bør utføres for å undersøke brennevin (med mindre kontraindisert). Etter ryggraden blir blod undersøkt for å vurdere glukosenivået.
Ytterligere tester:
- Blodkjemi;
- Bestemmelse av antallet hvite blodlegemer;
- Blodkultur med PCR.
Hvis det ikke er noen kontraindikasjoner, utføres en ryggmarg så snart som mulig. En prøve av cerebrospinalvæske sendes til laboratoriet: Denne prosedyren er grunnleggende for diagnose av kronisk hjernehinnebetennelse. Standardbestemmelser er:
- Celletall, protein, glukose;
- Gramfarging, kultur, PCR.
Følgende tegn kan indikere tilstedeværelsen av hjernehinnebetennelse:
- Forhøyet blodtrykk;
- Turbiditeten til brennevin;
- Økt antall leukocytter (hovedsakelig polymorfonukleære nøytrofiler);
- Forhøyede proteinnivåer;
- Lav verdi av forholdet mellom glukoseindikatorer i brennevin og blod.
Andre biologiske materialer - for eksempel urin- eller sputumprøver - kan samles for bakteriell såing for mikroflora.
Instrumental diagnose kan omfatte magnetisk resonansavbildning, beregnet tomografi, biopsier av endret hud (for kryptokokkose, systemisk lupus erythematosus, Lyme sykdom, trypanosomiasis) eller forstørret lymfeknuter (for lymfom, tuberculose.
En grundig undersøkelse av en øyelege utføres. Uveitt, tørr keratokonjunktivitt, iridocyklitt, forverring av visuell funksjon på grunn av hydrocephalus kan påvises.
Generell undersøkelse avdekker afthous stomatitt, hypopyon eller ulcerative lesjoner - spesielt de som er karakteristiske ved Behçets sykdom.
Forstørrelse av leveren og milten kan indikere tilstedeværelsen av lymfom, sarkoidose, tuberkulose, brucellose. I tillegg kan kronisk hjernehinnebetennelse mistenkes hvis det er ytterligere infeksjonskilder i form av purulent otitis media, bihulebetennelse, kroniske lungepatologier eller provoserende faktorer i form av intrapulmonal blod shunting.
Det er veldig viktig å samle inn epidemiologisk informasjon på en kompetent og omfattende måte. De viktigste anamnestiske dataene er:
- Å ha tuberkulose eller være i kontakt med en tuberkulosepasient;
- Reise til epidemiologisk ugunstige regioner;
- Tilstedeværelsen av immunsviktforhold eller alvorlig svekkelse av immunforsvaret. [10]
Differensiell diagnose
Differensialdiagnose utføres med forskjellige typer hjernehinnebetennelse (viral, tuberkulose, Borreliosis, sopp, provosert av protozoer), samt:
- Med aseptisk hjernehinnebetennelse assosiert med systemiske patologier, neoplastiske prosesser, cellegift;
- Med viral encefalitt;
- Med en hjerne abscess, subarachnoid blødning;
- Med neoblastose i sentralnervesystemet.
Diagnosen av kronisk hjernehinnebetennelse er basert på resultatene av cerebrospinalvæskeundersøkelse, samt informasjon oppnådd under etiologisk diagnose (kultur, polymerasekjedreaksjon). [11]
Behandling Kronisk meningitt
Avhengig av opprinnelsen til kronisk hjernehinnebetennelse, foreskriver legen riktig behandling:
- Hvis diagnosen tuberkulose, syfilis, Lyme-sykdom eller annen bakteriell prosess - foreskriver antibiotikabehandling i henhold til følsomheten til spesifikke mikroorganismer;
- Hvis det er en soppinfeksjon - foreskriver soppdrepende midler, hovedsakelig amfotericin B, flukytosin, flukonazol, vorikonazol (oralt eller injisert);
- Hvis den ikke-smittsomme karakteren av kronisk hjernehinnebetennelse blir diagnostisert - spesielt sarkoidose, blir Behçets syndrom - kortikosteroider eller immunsuppressants foreskrevet i lang tid;
- Hvis kreftmetastaser til hjernemembranene oppdages - kombiner strålebehandling i hodeområdet, cellegift.
Ved kronisk hjernehinnebetennelse provosert av cryptococcosis, er amfotericin B foreskrevet sammen med flukytosin eller flukonazol.
I tillegg, bruk symptomatisk behandling: når det er angitt, smertestillende midler, ikke-steroide antiinflammatoriske medisiner, diuretika og avgiftningsmedisiner. [12]
Forebygging
Forebyggende tiltak for å forhindre utvikling av kronisk hjernehinnebetennelse inkluderer disse anbefalingene:
- Personlig hygiene;
- Unngå nær kontakt med syke mennesker;
- Inkludering i kostholdet med mat rik på vitaminer og sporstoffer;
- I perioder med sesongmessige sykdomsutbrudd, unngå å bo i overfylte områder (spesielt innendørs);
- Drikker bare kokt eller flaskevann;
- Forbruk av termisk bearbeidet kjøtt, meieri- og fiskeprodukter;
- Unngå å svømme i stående vann;
- Våt rengjøring av boligkvarter minst 2-3 ganger i uken;
- Generell herding av kroppen;
- Unngå stress, hypotermi;
- Lede en aktiv livsstil, som støtter motorisk aktivitet;
- Rettidig behandling av forskjellige sykdommer, spesielt de med smittsom opprinnelse;
- Slutte å røyke, alkohol og narkotiske stoffer;
- Ingen selvmedisinering.
I mange tilfeller kan kronisk hjernehinnebetennelse forhindres ved rettidig diagnose og behandling av systemiske sykdommer.

