Medisinsk ekspert av artikkelen
Nye publikasjoner
Akutt postoperativ endofthalmitis
Sist anmeldt: 23.04.2024

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
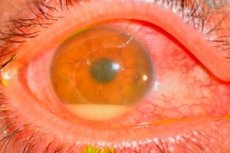
Fører til postoperativ endofthalmitis
Patogener ofte er koagulase-negative stafylokokker (f.eks Staph. Epidemidis), gram positive (f.eks Staph. Aureus) og gram negative (f.eks, Pseudomonas sp., Proteus sp.) Mikroorganismer.
Kilden til infeksjon er vanskelig å identifisere. Den hyppigste synderen anses å være sin egen bakterielle flora i øyelokkene, konjunktiv og lacrimal canaliculus. Andre potensielle kilder til infeksjon inkluderer infiserte løsninger, instrumenter, miljøet, inkludert driftspersonell.
Symptomer postoperativ endofthalmitis
Endofthalmitis alvorlighetsgrad avhenger av patogenens virulens.
- Ekstremt alvorlig er preget av smerte, signifikant synssyndrom, øyelokkets ødem, kjemose, injeksjon av konjunktiva, gioevilleleiem, hornhinneinfiltrater og en stor hypopion.
- Gjennomsnittlig vekttap er karakterisert ved fibrinous eksudat i det fremre kammer, mindre hypopyon, vitreitom, fravær av reflekser og med fundus ophthalmoscopy til og med umulig i indirekte lys.
- Mild form kan bare være ledsaget av en svak smerte, ingen eller svak hypopyon og bevare en refleks med fundus med ophthalmoscopy delvis indirekte ophthalmoscope.
Bestemmelsen av tidsintervallet fra kirurgi til utvikling av symptomer på endoftalmitis kan være nyttig for å spekulere om patogenet. For eksempel, Staph. Aureus og gram-positive bakterier er vanligvis tilstede 2-4 dager etter operasjon med uttalt endofthalmitis. Staph. Epidermidis og koagulase-negative kokker opptrer vanligvis på den sjette til syvende dagen med kirurgi med mindre alvorlige symptomer.
Diagnostikk postoperativ endofthalmitis
- Deteksjon av patogenet i vandig humor eller glasset er en bekreftelse på diagnosen. En negativ reaksjon utelukker imidlertid ikke forekomsten av infeksjon. Gjerdet av materialet i operasjonen er som følger:
- en prøve på 0,1 ml vannholdig fuktighet tas ved aspirasjon med en nål på en tuberkulinsprøyte fra den allerede eksisterende andre innsnittet;
- et eksemplar av det glittende legemet er best tatt med en minisektor gjennom parsplana på 3,5 mm fra lemmen. Dersom ingen mini vitrektora, er alternative delvis sclerotomy 3,5 mm fra limbus med aspirasjon av væskemediet fra glassaktige partier vitreal hulrom ved hjelp av en nål på en tuberkulinsprøyte. Glassplaten i et volum på 0,1-0,3 ml blir tilsatt til blodagar, flytende tioglukolat og Sabourand-agar. Hvis det ikke er noen ferdigstilt medie, er et godt alternativ å plassere prøven i spesielle ferdige dør for blodprøver. Noen få dråper plasseres også på glasset med et fargestoff ifølge Gram eller Giemsa.
- Vitrektomi er bare indikert ved akutt infeksjonsprosess og nedsatt syn til lys. Ved høyere synskurhet (fra armbevegelser og høyere) er vitrektomi ikke nødvendig.
- Valget er antibiotika og amikacin tseftazidin følsomme for de fleste gram-positive og gram-negative bakterier, så vel som vancomycin-sensitive koagulase-negative og koagulase-positive kokker. Amikacin viser synergisme med vancomycin, men det er potensielt mer retinoxisk enn ceftazidin og viser ikke synergi med vancomycin.
- Intravitreal administrering av antibiotika begynner umiddelbart etter å ha bestemt type patogen og reduserer densiteten av øyeeballet. Amicacin (0,4 mg i 0,1 ml) eller ceftazidin (2,0 mg i 0,1 ml) og vankomycin (1 mg i OD ml) blir langsomt introdusert i det midtre område av det vitale hulrom med en nål. Nålens skråstilling bør rettes anterior for å minimere kontakt av legemidlet med makulaen. Etter den første injeksjonen, koble sprøyten og la nålen i hulrommet for å gjøre en ny injeksjon gjennom den. Hvis sannsynligheten for nedbørdannelse er høy, må du bruke to forskjellige nåler med forskjellige antibiotika. Etter fjerning av nålen blir en parabulbar injeksjon av antibiotika laget;
- parabulbar injeksjoner av vancomycin 25 mg og ceftazidin 100 mg eller gentamicin 20 mg og cefuroxim 125 mg kan oppnå terapeutiske konsentrasjoner. De foreskrives daglig i 5-7 dager, avhengig av tilstanden;
- lokal terapi brukes med begrenset, unntatt i tilfeller ledsaget av smittsom keratitt;
- systemisk terapi er i tvil. Endophthalmitis Vitrectomy Study Group har vist at generell bruk av ceftazidin og amikacin er ineffektiv. Disse antibiotika, som er vannløselige, har svak aktivitet mot gram-positive bakterier og liten permeabilitet for sykeorganet. Kanskje andre antibiotika som lipoløselige kinoloner (f.eks, ciprofloxacin, ofloksatsii) og imepenem å ha bedre permeabilitet og bredt antimikrobielt spektrum, er mer effektive. Svaret på dette spørsmålet gjenstår å bli oppnådd i løpet av fremtidig forskning.
- Steroidbehandling er foreskrevet etter å ha tatt antibiotika for å redusere betennelse. Steroider er bare mindre farlige hvis bakteriene er sensitive mot antibiotika.
- parabulbarno betamethason 4 mg eller dexametason 4 mg (1 ml) daglig i 5-7 dager, avhengig av tilstanden;
- Inne i prednisolon 20 mg 4 ganger daglig i 10-14 dager i alvorlige tilfeller;
- Dexametason topisk 0,1%, først hver 30 min, deretter mindre ofte.
- Ytterligere terapi og dens størrelse bestemmes avhengig av den isolerte bakteriekulturen og klinisk bilde.
- Tegn på forbedring - svekkelsen av den cellulære reaksjonen og reduksjonen av hypopion og fibrinøs ekssudat i det fremre kammer. I denne situasjonen endres behandlingen uansett resultatene av analysen.
- Ved isolering av resistent bakteriekultur og forverring av det kliniske bildet, bør antibiotikabehandling endres.
- Resultatene av behandlingen er lave, til tross for kraftig og korrekt behandling (i 55% av tilfellene er synsstyrken oppnådd 6/60 eller lavere).
I noen tilfeller kan nedsatt syn skyldes retinotoksisitet av antibiotika, spesielt aminoglykosider. PHAG bestemmes av hypofluorescens forårsaket av iskemi.
Hva trenger å undersøke?
Differensiell diagnose
- Rester av linsemassene i det fremre kammeret eller glassplaten kan provosere akutt fremre uveitt.
- En giftig reaksjon er mulig på vanningsvæske eller fremmedlegemer som brukes under operasjonen. Mindre uttalt fibrinøs film utvikler seg på den fremre overflaten av den intraokulære linse. I dette tilfellet er store doser steroider (topisk eller parabulbar) i kombinasjon med sykloplatika effektive, men dannelsen av synechia med en intraokulær linse er mulig.
- En komplisert eller langvarig operasjon fører til hornhinneødem og uveitt, som oppdages direkte i den postoperative perioden.
Hvem skal kontakte?
Forebygging
Optimal forebygging er fremdeles ikke definert. Imidlertid kan følgende tiltak være nyttige.
- Preoperativ behandling av allerede eksisterende infeksjoner, som stafylokokker blefaritt, konjunktivitt, dacryocystitis og hos personer med proteser - sanering av kontralaterale hulrom.
- Injeksjon av povidon-jod til operasjoner:
- en kommersielt tilgjengelig 10% betadinløsning som brukes til behandling av huden, fortynnes med fysiologisk saltoppløsning inntil en konsentrasjon på 5% oppnås;
- To dråper av den fortynnede løsningen punkteres inn i konjunktiv sacen noen få minutter før operasjonen, og forsiktig manipulasjon bidrar til fordelingen av løsningen over overflaten av øyet. Denne løsningen kan brukes til å behandle øyelokkene før øyelokket påføres.
- Før begynnelsen av operasjonen er øyeklokken irrigert med fysiologisk saltvann.
- Forsiktig installasjon av øyelokk. Noe som betyr isolasjon av øyevipper og kantene på øyelokkene.
- Profylaktisk administrering av antibiotika
- Postoperativ administrasjon av antibiotika i subten-rommet er mye brukt, men bevis på effektiviteten av metoden er ikke nok;
- intraoperativ vanning av fremre kammer med tilsetning av antibiotika (vancomycin) til infusjonsløsningen kan være et effektivt mål, men samtidig fremme fremveksten av resistente bakteriestammer.


 [
[