Medisinsk ekspert av artikkelen
Nye publikasjoner
Varicocele - oversikt over informasjon
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Varicocele ble først beskrevet av Celsius i det første århundre e.Kr. som «hovne og kronglete vener over testikelen, som blir mindre enn den motsatte.» I 1889 etablerte WH Bennet forholdet mellom endringer i pungen og funksjonell insuffisiens i testikelen. Han definerte varicocele som «en patologisk tilstand i sædstrengens vene, som i de fleste tilfeller oppstår som et resultat av eller i kombinasjon med funksjonell insuffisiens i testikelen.» Det er kriteriet for testiklenes funksjonelle kompetanse som bestemmer klinikernes interesse for denne urologiske sykdommen. Dette skyldes den demografiske situasjonen som observeres i de fleste utviklede land. Minst 40 % av infertile ekteskap skyldes mannlig infertilitet. I denne forbindelse anses problemet med varicocele, som rammer opptil 30 % av menn, å være årsaken til redusert fruktbarhet i 40–80 % av tilfellene, stadig mer relevant.
Tvetydigheten og den motstridende naturen til eksisterende tilnærminger og tolkninger er allerede bemerket på stadiet av den terminologiske definisjonen av sykdommen. Varicocele er en varicose (drueformet) utvidelse av venene i pampiniform (plexus pampiniformis) plexus i sædstrengen, ledsaget av intermitterende eller permanent venøs refluks.
Epidemiologi
Varicocele er en av de vanligste sykdommene blant menn, og hyppigheten varierer ifølge ulike forfattere fra 2,3 til 30 %. Med medfødte predisposisjoner for utvikling er forekomsten i ulike aldersgrupper heterogen.
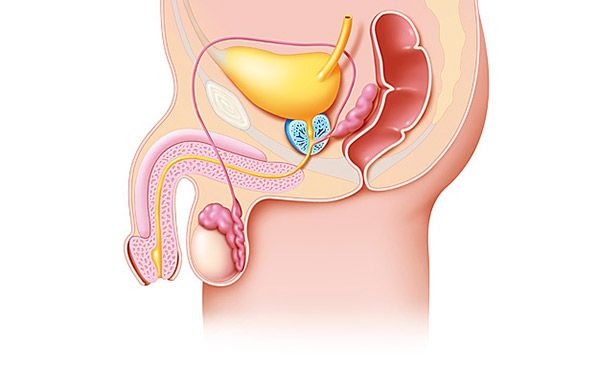
I førskolealder overstiger den ikke 0,12 % og øker med vekst og modning. Varicocele observeres oftest i alderen 15–30 år, samt blant idrettsutøvere og fysiske arbeidere.
Fører til varicoceles
I 1918 definerte O. Ivanissevich varicocele som «et anatomisk og klinisk syndrom, anatomisk manifestert av åreknuter inne i pungen, og klinisk - av venøs refluks, for eksempel forårsaket av klaffeinsuffisiens.» Han så forholdet mellom varicocele og insuffisiens i klaffene i testikkelvenen, noe som førte til retrograd blodstrøm gjennom den. Dette ble senere bekreftet i forbindelse med innføringen av vaskulære studier i klinisk praksis, som muliggjorde en visuell vurdering av tilstanden til den indre spermvenen langs hele dens lengde. Det definerende konseptet i dag er at varicocele ikke anses som en uavhengig sykdom, men som et symptom på en utviklingsanomali eller sykdom i den nedre hulvenen eller nyrene.
Ekstrem variasjon i strukturen til det venøse systemet generelt, så vel som venstre og høyre nyrevener, er en konsekvens av nedsatt reduksjon av kardinal- og subkardinalvenene. Retrograd blodstrøm observeres ved medfødt (primær) mangel på klaffer i testikulærvenen, samt genetisk bestemt svakhet i veneveggen på grunn av underutvikling av muskellaget, dysplasi av bindevevet, noe som fører til primær klaffeinsuffisiens. Sekundær klaffeinsuffisiens utvikler seg som et resultat av venøs hypertensjon i systemet med vena cava inferior og nyrevenene. I slike tilfeller vurderes varicocele som en bypass-renokaval anastomose (gjennom de indre og ytre spermatvenene inn i den felles iliac), som kompenserer for renal venøs hypertensjon. Med tanke på de anatomiske trekkene, som består i at venstre testikkelvene strømmer inn i nyrevenen, og den høyre i de fleste tilfeller direkte inn i den nedre hulvenen og bare i 10 % inn i høyre nyrevene, domineres morbiditetsstrukturen av venstresidig varicocele - 80-86 %, høyresidig - 7-15 %, bilateral - 1-6 % av tilfellene.
Eventuelle patologiske tilstander på pungens nivå, lyskekanalen, bukhulen (brokk), nyre- og nedre hulvene, som fører til kompresjon av sædstrengene, økt intraabdominalt trykk, trykk i nedre hulvene og nyrene, som hindrer utstrømningen av sædstrengvenene, regnes som årsaken til refluksblodstrøm og utvikling av varicocele.
Hovedårsakene til permanent økning av hydrodynamisk trykk i nyresystemet og renotestikulær refluks er: nyrevenestenose, retroaortisk plassering av venstre nyrevene, ringformet nyrevene, arteriovenøs fistel. Varicocele i slike tilfeller bestemmes både ved orto- og klinostase, den har eksistert siden barndommen og utvikler seg. Spesiell oppmerksomhet rettes mot refluksens intermitterende natur, ofte observert med aorto-mesenterisk tang, som regnes som en av årsakene til ortostatisk varicocele. Noen ganger utvikler denne urologiske sykdommen seg med svulster i venstre nyre, bukhulen, som komprimerer de viktigste venøse samlerne, med en tendens til rask progresjon etter hvert som svulsten vokser.
Patogenesen
Rollen til patogenetiske faktorer som fører til forstyrrelser i spermatogenesen ved varicocele er ikke endelig fastslått. Disse inkluderer:
- lokal hypertermi;
- hypoksi;
- forstyrrelse av hematotestikulærbarrieren, inkludert fra den kontralaterale siden på grunn av kollateral blodstrøm, noe som fører til produksjon av antisperm-antistoffer;
- overproduksjon av hydrokortison ved binyrebarkvenøs hypertensjon;
- forstyrrelser i reseptorapparatet og steroidogenesen;
- forstyrrelser i testikkel-hypofyse-hypothalamus-tilbakekoblingen.
Rollen til lokal og generell, relativ og absolutt androgenmangel og andre hormonelle lidelser studeres for tiden. Nylig har man studert påvirkningen av genetiske faktorer som fører til forstyrrelser i spermatogenesen ved varicocele. Det er ingen direkte sammenheng mellom alvorlighetsgraden av varicocele og graden av forstyrrelser i spermatogenesen; spørsmålet om påvirkningen av ekstrafunikulære varicocele på spermatogenesen studeres. Med tanke på de anatomiske og fysiologiske trekkene ved strukturen til vena cremasterica og det overfladiske venesystemet i testikelen, er det ingen enighet om den patogenetiske betydningen for gametogenesen av den reflukserende typen blodstrøm, noen ganger observert normalt i dette vaskulære systemet.
Symptomer varicoceles
Symptomer på varicocele er umerkelige. Noen ganger merker pasienter tyngde og smerter i venstre halvdel av pungen, som må differensieres fra inflammatoriske sykdommer i pungens organer.
Skjemaer
Avhengig av arten av flebo-testikulært forhold, skiller Coolsaet mellom tre hemodynamiske typer refluks:
- reno-testikkel:
- ileo-testikulær;
- blandet.
Det finnes et stort antall klassifiseringer av varicocele basert på alvorlighetsgraden.
Varicocele-grader i henhold til WHO (1997)
- Stadium I varicocele - utvidede vener stikker ut gjennom huden på pungen, er tydelig synlige. Testikkel er redusert i størrelse, har en deigaktig konsistens.
- Stadium II varicocele - utvidede vener er ikke synlige, men er lett å palpere.
- Stadium III varicocele - utvidede vener bestemmes kun av Valsalva-manøveren.
Asymptomatisk varicocele bestemmes ved hjelp av en hostetest eller Doppler-ultralyd av pungen ved hjelp av Valsalva-manøveren.
I innenlandsk praksis brukes klassifiseringen til Yu.F. Isakov (1977), basert på omvendt gradering av sykdomsmanifestasjoner, i motsetning til WHO-klassifiseringen.
- Grad I varicocele bestemmes kun ved palpasjon med Valsalva-testen (straining) i ortostase.
- II grad - varicocele er tydelig definert ved palpasjon og visuelt. Testikkel er uendret.
- III. grad uttalt utvidelse av venene i pampiniform plexus. Testikkelstørrelsen er redusert og har en deigaktig konsistens.
Diagnostikk varicoceles
Diagnostikk av varicocele er basert på palpasjon, ultralyd og Doppler-undersøkelser. Av de ikke-invasive metodene har ultralyd kombinert med Doppler-kartlegging av nyrekar og testikulærvene den høyeste sensitiviteten. Studien utføres i orto- og klinostase med obligatorisk vurdering av arten av endringer (gradient) i blodstrømmen (renal venøs blodstrømningshastighet, testikulær reflukshastighet og varighet) under Valsalva-manøveren og overføring av pasienten til ortostatisk stilling. Normalt er diameteren på testikulærvenen på pungnivå ikke mer enn 2 mm, blodstrømningshastigheten overstiger ikke 10 cm/s, refluks oppdages ikke. Ved subklinisk varicocele øker diameteren på testikulærvenen til 3-4 mm, kortvarig (opptil 3 s) refluks oppdages under Valsalva-manøveren.
En ytterligere økning i refluksparametrene korresponderer med mer uttalte stadier av den patologiske prosessen. Å utføre en studie ved hjelp av denne teknikken lar oss i de fleste tilfeller anta den hemodynamiske typen varicocele, identifisere tegn på renal venøs hypertensjon og bestemme subkliniske former av sykdommen som er vanskelige å diagnostisere ved palpasjon, som anses som en subjektiv metode for å vurdere tilstanden til sædstrengen og dens elementer. Urin testes før og etter fysisk aktivitet. En positiv marsjetest (forekomst av mikrohematuri, proteinuri) indikerer renal venøs hypertensjon, en negativ utelukker ikke tilstedeværelsen av sistnevnte, siden renokaval shuntblodstrøm gjennom testikulærvenesystemet er tilstrekkelig til å kompensere for dette. I slike tilfeller kan marsjetesten bli positiv etter ligering, avskjæring eller embolisering av testikkelvenen på grunn av forverret renal venøs hypertensjon.
Ultralydmetoden har høy sensitivitet og regnes som den viktigste metoden i diagnostikk av varicocele. Invasive radiologiske metoder er også relevante og har størst klarhet og informasjonsinnhold. Antegrad flebotestikulografi og retrograd nyreflebografi med retrograd flebotestikulografi og multiposisjonsflebotonometri brukes i uklare tilfeller og i diagnostikk av tilbakevendende former av sykdommen. Noen ganger utføres dynamisk nefroscintigrafi for å bestemme nyrenes funksjonelle tilstand. Avhengig av resultatene av undersøkelsen velges type kirurgisk inngrep.
Diagnostikken av varicocele har følgende mål:
- bestemmelse av den hemodynamiske typen varicocele;
- vurdering av alvorlighetsgraden av renal venøs hypertensjon, arten og alvorlighetsgraden av venøs refluks;
- studie av den initiale hormonelle statusen og spermatogenesen.
En semiologisk studie, MAR-test, hormonprofilstudie (konsentrasjon av testosteron, østradiol, prolaktin, follikkelstimulerende hormon (FSH), luteiniserende hormon (LH)) er obligatorisk. De fleste pasienter diagnostiseres med patospermi av varierende alvorlighetsgrad under en semiologisk studie, bestående av en reduksjon i konsentrasjonen av aktivt bevegelige former for sædceller og en økning i antall patologiske former. Oligospermi er observert hos 60 % av pasientene.
Formuleringer for diagnose av varicocele
Ortostatisk venstresidig varicocele, stadium II, hemodynamisk type I, oligoasthenozoospermi, infertilt ekteskap.
Aortomesenterisk tang, intermitterende renal venøs hypertensjon, ortostatisk venstresidig varicocele, stadium III, hemodynamisk type I, astenoteratozoospermi, infertilt ekteskap.
Hva trenger å undersøke?
Hvem skal kontakte?
Behandling varicoceles
Ikke-medikamentell behandling av varicocele
Det finnes ingen konservativ behandling for varicocele.
Medikamentell behandling av varicocele
Medikamentell behandling av varicocele brukes i den postoperative perioden for å stimulere spermatogenesen. Den inkluderer vitaminer, biologisk aktive kosttilskudd (som inneholder selen og sink) og hormonelle legemidler (androgener, humant koriongonadotropin), foreskrevet i henhold til strenge indikasjoner i kurs under streng laboratoriekontroll.
Varicocele-kirurgi
I dag brukes omtrent 120 typer operasjoner for varicocele. Noen av dem er kun av historisk betydning. De nåværende prosedyrene er delt inn i to grupper.
Gruppe I – bevarende renokaval shunt. Disse inkluderer shuntoperasjoner: proksimale testikulær-iliac og proksimale testikulær-saphenøse vaskulære anastomoser. Utførelse av toveis anastomoser anses som upassende.
Gruppe II - ikke bevarende av renokaval shunt.
- Suprainguinal ikke-selektiv.
- Operasjon A. Palomo (1949) - den indre spermvenen ligeres sammen med alle tilhørende vaskulære strukturer.
- Operasjon av AP Erokhin (1979) ligering av den indre spermvenen og arterien med bevaring av lymfekarene, for bedre visualisering av hvilke en løsning av indigokarmin introduseres under testikelens proteinbelegg.
- Operasjon Bernardi, Kondakov og andre manualer.
- Suprainguinal selektiv.
- Operasjon O. Ivanissevich (1918).
- Høy ligering av testikelvenen.
- Operasjon Speriongano (1999) - ligering av vener ved den indre ringen av lyskekanalen under kontroll av intraoperativ fargedoppler-sonografi.
- Subinguinal selektiv.
- Subinguinal ligering av testikkelvenen (mikrokirurgisk metode).
Det anbefales å bruke optisk forstørrelse og presisjonsteknologi, der rekonstruktive vaskulære og selektive supra- og subinguinale inngrep prioriteres. Kirurgisk inngrep ved hjelp av mikrokirurgisk teknologi gjør det mulig å redusere antall tilbakefall på grunn av økt effektivitet av inngrepet, og å redusere antall komplikasjoner forbundet med vanskelig differensiering av elementer i sædstrengen og vaskulære strukturer som følger med den indre sædvenen.
Den vanligste operasjonen er Ivanissevich-operasjonen. Ligering og transeksjon av venstre testikkelvene avbryter den reverserte blodstrømmen fra nyrevenen til plexus pampiniformis, og eliminerer dermed åreknuter.
Under denne operasjonen, som eliminerer varicocele, gjennomgår imidlertid den venøse bypass-renokavale anastomosen endringer, som utviklet seg kompensatorisk på grunn av vanskeligheten med venøs utstrømning fra nyren. Siden årsaken til varicocele ikke bare er refluks langs testikkelvenen, men også økt arteriell blodstrøm til testikelen gjennom testikkelarterien, foreslo A. Palomo (1949) å ligere arterien sammen med venen. Under denne operasjonen ligeres testikkelvenen sammen med testikkelarterien som følger med i form av en tynn, bugtet stamme. Det er bevist at ligering av testikkelarterien ikke forårsaker forstyrrelser i blodtilførselen til testikelen og dens atrofi, forutsatt at arteriestrømmen til den gjennom den ytre spermatiske arterien og arterien i sædlederen bevares. Det er fastslått at ved ligering av testikkelarterien gjenopprettes spermatogenesen saktere.
Innføring av 0,5 ml av en 0,4 % indigokarminløsning under testikelens proteinbelegg før kirurgi gir god oversikt over de proksimale lymfebanene i karbunten i venstre testikkel under kirurgi hos barn og unngår utilsiktet ligatur sammen med arterien og venen.
Tilbakefall av varicocele oppstår når en tynn venøs stamme, som følger med hovedvenen, forblir ubundet under operasjonen. Den vedvarende reverserte blodstrømmen gjennom denne venen omdanner den raskt til en bred stamme. Hydrocele i testikkelmembranene som oppstår etter operasjonen (i 7 % av tilfellene) utvikler seg som et resultat av blokkering av lymfeutstrømning fra testikelen.
Laparoskopisk klipping av testikkelvener
Laparoskopisk varicoektomi regnes som en minimalt invasiv endoskopisk analog til åpne suprainguinale inngrep. Kontraindikasjoner inkluderer flere tidligere operasjoner på bukorganer. En av de viktigste fordelene er muligheten til å utføre laparoskopisk veneklipsning ved bilaterale lesjoner. Sykehusoppholdet varer fra 1 til 3 dager.
For å identifisere lymfekarene må metyltioniniumklorid injiseres under tunica albuginea i testikelen, og arterien og lymfekarene må skilles nøye, noe som anses som et forebyggende tiltak mot tilbakefall.
Ifølge IV Podtsubny et al. er fordelen med laparoskopisk okklusjon av testikulærvener sammenlignet med angioembolisering mer lovende og økonomisk gunstig.
Teknikk for laparoskopisk okklusjon av testikkelvenen. Operasjonen utføres under endotrakeal anestesi. Etter påføring av karboksyperitoneum på punkt nr. 1 nær navlen, settes en 5 mm trokar inn og bukhulen inspiseres ved hjelp av et 5 mm laparoskop. Adhesjoner med sigmoid-kolon oppdages ofte under operasjonen og separeres. Testikkelkarene detekteres. Ved adhesjoner visualiseres testikkelkarene mindre tydelig til venstre enn til høyre. En Valsalva-manøver utføres (kompresjon av testikkelen for hånd - testikelen trekkes ned av en lege som ikke deltar i operasjonen), hvoretter karene detekteres tydeligere. 5-8 ml av en 0,5 % prokainløsning injiseres i retroperitonealrommet. Et tverrgående snitt gjøres over karene, 1,5-3,0 cm langt. Arterien separeres fra venene, hvoretter de klippes og transekteres. Forstørrelsen av laparoskopet gjør at lymfekarene kan sees og forbli intakte. Sjekk nøye om alle venene er skåret over, da man noen ganger finner en vene som er svært nær arterien og vanskelig å skille.
Derfor undersøkes arterien på nivå med de kryssende venene nøye og forsiktig. Valsalva-manøveren gjentas for å bekrefte fravær av blødning. Etter revisjon av bukhulen utføres desufflasjon og 5 mm trokarer fjernes. Kun huden sys sammen. Å utføre en laparoskopisk operasjon med avklipping av testikkelvenene har fordeler fremfor åpen kirurgi.
Med tanke på det ovennevnte bør det konkluderes med at laparoskopisk kirurgi utført i henhold til strenge indikasjoner anses som et verdig alternativ, sammen med et bredt spekter av kirurgiske inngrep som foreslås for behandling av varicocele.
Eudovaskulær flebosklerose
Utføres samtidig med flebografi og flebotonometri, indisert når hemodynamisk varicocele type 1 oppdages, i fravær av organisk sykdom (stenose, retroaortisk plassering av nyrevenen) og renal venøs hypertensjon.
Endovaskulær obliterasjon av testikkelvenen er et alternativ til kirurgi hos barn og voksne. Ulike materialer brukes til endovaskulær okklusjon: spiralembolier, vevslim, paraplyanordninger av ståltråd, avtakbare ballonger, skleroterapipreparater, etc. Kateterisering av lårbensvenen utføres i henhold til Seldinger. Etter superselektiv sondering av testikkelvenen injiseres et av trombosemidlene (8-15 ml) i den, 5-8 cm fra testikkelvenens munning. Fravær av kontrastmiddel i testikkelvenen på nivå med iliackammen 30 minutter etter introduksjon av det skleroserende midlet indikerer trombose i karet.
Det viktigste er den direkte kontakten mellom trombosemiddelet og pasientens blod. Trombose oppstår ved grenseflaten mellom trombosemiddel og blod. Noen forfattere anbefaler å sørge for et relativt stillestående grenseflate mellom trombosemiddelet og blodet i 2–3 minutter, og ikke fylle hele testikkelvenen med trombosemiddelløsningen. Trombosen slutter i gjennomsnitt i løpet av 20–25 minutter.
Denne metoden er kontraindisert ved løse vener. Ulemper med metoden: mulighet for rekanalisering og penetrering av skleroserende stoffer i den generelle blodbanen, flebitt i plexus pampiniformis. For å utelukke sistnevnte komplikasjon anbefales det å forsiktig klemme sædstrengen ved inngangen til pungen med hånden under introduksjonen av trombosemiddelet.
Absolutte kontraindikasjoner for endovaskulær okklusjon hos barn:
- diagnose av testikler og testikkelnyrekollateraler med stor diameter, hvorigjennom det skleroserende agens kan forskyves inn i de sentrale venene, noe som fører til at det kommer inn i den systemiske blodbanen;
- fravær av okklusjon av stammen av testiklevenen distalt til disse kollateralene;
- fravær av flebografiske tegn på renal-testikulær refluks, som kan skyldes enten fravær av varicocele eller unormal inntreden av venstre testikkelvene i den nedre hulvenen, lumbalvenene, etc.;
- diagnose av en enkelt stamme av testikkelvenen, ledsaget av uttalte tegn på renal venøs hypertensjon, hematuri og proteinuri i kombinasjon med en enkelt stamme og agenesi av høyre nyre.
Fordeler med metoden for endovaskulær perkutan transfemoral skleroterapi av venstre testikkelvene:
- manipulasjonen utføres under lokalbedøvelse;
- sykehusoppholdet reduseres til 2-3 dager;
- metoden gjør det mulig å unngå kirurgisk inngrep;
- det skleroserende legemidlet forårsaker trombose ikke bare i den første stammen av testikkelvenen, men også i små anastomoser;
- embolisering gjør det mulig å unngå lymfostase og hydrocele;
- Gjentatt embolisering er mulig hvis sykdommen kommer tilbake.
Hver av de listede metodene i den andre gruppen har sine fordeler og ulemper, og bruken av dem er i stor grad motivert av urologens individuelle preferanser. Valget mellom intervensjonene i den første og andre gruppen anses som grunnleggende.
Varicocele av 1. hemodynamiske type med organisk innsnevring av nyrevenen, permanent eller intermitterende renal venøs hypertensjon med høy ortostatisk eller funksjonell (Valsalva-test) trykkgradient og andre parametere for renotestikulær refluks er en indikasjon for å utføre gruppe 1 shuntoperasjoner.
Dermed anses den dominerende hemodynamiske typen varicocele å være renotestikulær refluks, og kirurgisk behandling er den eneste metoden for å behandle denne sykdommen. Typen kirurgisk inngrep bestemmes av den hemodynamiske typen varicocele, tilstedeværelsen av renal venøs hypertensjon og arten av flebotestikulær refluks. Kirurgi må utføres når sykdommen er identifisert.
Prognose
Ifølge diverse forfattere observeres tilbakefall av sykdommen i 2–30 % av tilfellene. I gjennomsnitt forekommer tilbakefall hos 10 % av opererte pasienter, og de er ikke bare forbundet med feil i kirurgisk teknikk, men også med en feilaktig bestemmelse av den hemodynamiske typen varicocele. Hos 90 % av pasientene observeres forbedring i spermatogeneseindikatorene, men bare i 45 % av tilfellene nærmet indikatorene seg normen. Jo lengre sykdommen varer og jo eldre aldersgruppen til de opererte pasientene er, desto lavere er denne indikatoren og desto lengre er restitusjonsperioden (opptil 5–10 sykluser).


 [
[