Medisinsk ekspert av artikkelen
Nye publikasjoner
For tidlig fødsel
Sist anmeldt: 12.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Ifølge WHO er for tidlig fødsel fødsel av et barn fra den 22. til den 37. hele svangerskapsuken (dvs. 259 dager fra dagen for siste menstruasjon). Utløsende årsaker er for tidlig ruptur av hinner, infeksjon og svangerskapspatologi. Diagnosen stilles på grunnlag av kliniske data.
Behandlingen inkluderer sengeleie, tokolytika (hvis svangerskapet er langvarig) og glukokortikoider (hvis svangerskapsalderen er mindre enn 34 uker). Antistreptokokkantibiotika gis uten å vente på negative dyrkningsresultater. For tidlig fødsel kan være forårsaket av for tidlig ruptur av hinner, korioamnionitt eller ascenderende livmorinfeksjon; den vanligste årsaken til slike infeksjoner er gruppe B-streptokokker. For tidlig fødsel kan forekomme ved flerlingsgraviditet, preeklampsi eller eklampsi, placentaforstyrrelser, pyelonefritt eller visse seksuelt overførbare sykdommer; ofte er årsaken ukjent. Livmorhalsdyrkninger utføres for å bekrefte årsaker identifisert under klinisk undersøkelse.
I vårt land regnes for tidlig fødsel som fødsel av et barn fra 28. til 37. svangerskapsuke (fra 196. til 259. dag fra begynnelsen av siste menstruasjon). Spontan svangerskapsavbrudd fra 22. til 27. uke tildeles en egen kategori, ikke relatert til for tidlig fødsel, og data om barnet i tilfelle død er ikke inkludert i indikatorene for perinatal dødelighet hvis barnet ikke overlevde 7 dager etter fødselen, noe som forårsaker visse forskjeller i statistiske data fra russiske og utenlandske forfattere.
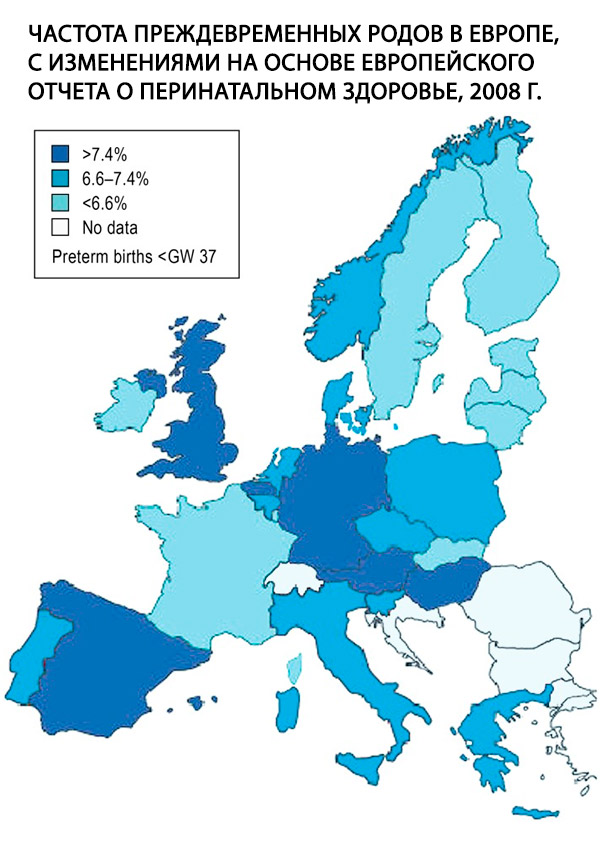
For tidlig fødsel, definert som fødsel før svangerskapsuke 37+0, er et sentralt problem innen obstetrikk og den viktigste risikofaktoren for perinatal sykelighet og dødelighet. I 2011 ble 9 % av alle babyer født i Tyskland født før svangerskapsuke 37. Denne raten er høy sammenlignet med de fleste andre europeiske land (fig.); den har holdt seg stabil de siste 10 årene, men raten for ekstremt for tidlige fødsler, dvs. fødsler før 28 års svangerskap, har økt med 65 %. Selv om årsakene til denne utviklingen ennå ikke er fullt ut forstått, forklares den i stor grad av kjente demografiske faktorer, som trenden mot økende mors alder ved svangerskap og den økende forekomsten av diabetes mellitus. [ 1 ]
Forekomsten av for tidlig fødsler er 7–10 % av alle fødsler, og ifølge amerikanske forfattere blir 9–10 % av barna født før uke 37, 6 % før uke 36 og 2–3 % før uke 33. Årsakene til perinatal dødelighet i 50–70 % av tilfellene er komplikasjoner på grunn av for tidlig fødsel [4, 53]. I løpet av de siste 30 årene har forekomsten av for tidlig fødsler holdt seg stabil, men det er observert en forbedring i prognosen for nyfødte på grunn av utviklingen av nyfødtmedisin.
I utenlandsk litteratur skilles grupper av nyfødte:
- med en kroppsvekt fra 2500 til 1500 g - spedbarn med lav fødselsvekt (LBW);
- med en kroppsvekt på mindre enn 1500 g - spedbarn med svært lav fødselsvekt (VLВW);
- med ekstremt lav kroppsvekt, som utgjør en risikogruppe for å utvikle lammelse, alvorlige nevrologiske lidelser, blindhet, døvhet, dysfunksjonelle lidelser i luftveiene, fordøyelsessystemet og urogenitallet, og som er preget av den høyeste dødeligheten.
Ifølge amerikanske forfattere registreres 50 % av nyfødte tap blant nyfødte som veier mindre enn 2500 g, noe som bare utgjør 1,5 % av alle fødte barn. Ifølge britiske forfattere er overlevelsesraten for barn født med en vekt på mindre enn 1500 g, takket være suksessen til nyfødttjenester, omtrent 85 %, men 25 % av dem har alvorlige nevrologiske lidelser, 30 % har hørsels- og synsforstyrrelser, og 40–60 % opplever vansker i lærings- og utdanningsprosessen.
Risikofaktorer for for tidlig fødsel inkluderer en kvinnes lave sosioøkonomiske levestandard, alder (under 18 og over 30 år), ugunstige arbeidsforhold, mye røyking (mer enn 10 sigaretter om dagen), narkotikabruk (spesielt kokain) og fødselshistorie – en historie med én for tidlig fødsel øker risikoen for at den forekommer i et påfølgende svangerskap med 4 ganger, og to for tidlige fødsler – med 6 ganger.
Komplikasjoner som bidrar til utvikling av for tidlig fødsel:
- intrauterin infeksjon (korioamnionitt);
- for tidlig ruptur av membraner, med eller uten korioamnionitt;
- istmisk-cervikal insuffisiens;
- avløsning av normal eller lavtliggende morkake;
- faktorer som fører til overstrekking av livmoren (polyhydramnion, flerlingesvangerskap, makrosomi ved diabetes);
- misdannelser i livmoren, livmorfibroider (forstyrrelse av romlige forhold, iskemiske degenerative forandringer i noden);
- øvre urinveisinfeksjoner (pyelonefritt, asymptomatisk bakteriuri);
- kirurgiske inngrep under graviditet, spesielt på mageorganer;
- skader;
- ekstragenitale sykdommer som forstyrrer metabolske prosesser hos en gravid kvinne og fører til intrauterin lidelse hos fosteret (arteriell hypertensjon, bronkial astma, hypertyreose, hjertesykdom, anemi med et hemoglobinnivå på mindre enn 90 g/l);
- rusavhengighet, mye røyking.
Omtrent 30 % av alle tilfeller av spontan for tidlig fødsel er forårsaket av infeksjon, og blant barn født før 30 ukers svangerskap observeres histologisk verifisert korioamnionitt i 80 % av tilfellene.
Spontan for tidlig fødsel
Når det gjelder taktikk for fødselshåndtering, er det viktig å skille mellom spontan prematur fødsel, som begynner med regelmessig fødselsaktivitet med fostervannet intakt (40–50 %), og prematur fødsel, som begynner med ruptur av fostervann i fravær av fødselsaktivitet (30–40 %).
Indusert for tidlig fødsel (20 %)
De oppstår i situasjoner som krever avbrytelse av svangerskapet av årsaker knyttet til morens eller fosterets helse. Indikasjoner fra moren er relatert til:
- med alvorlig ekstragenital patologi, der forlengelse av graviditeten er farlig for kvinnens helse;
- med komplikasjoner av graviditet: alvorlig gestose, hepatose, multippel organsvikt, etc.
Indikasjoner fra fosteret:
- fostermisdannelser som er uforenlige med livet;
- fosterdød før fødsel;
- progressiv forverring av fosterets tilstand i henhold til CTG- og Doppler-ultralyddata, som krever fødsel, gjenopplivningstiltak og intensivbehandling.
Formålet med den diagnostiske undersøkelsen er å identifisere tilstander som disponerer for for tidlig fødsel (ascenderende infeksjon, morkakesvikt, endringer i fostervannet osv.), samt en objektiv vurdering av graden av for tidlig fødsel som allerede har begynt (kjennetegn ved rier, virkningen av rier på livmorhalsen, for tidlig ruptur av hinner). I tillegg er det nødvendig å vurdere fosterets tilstand for å avgjøre om det er behov for fødsel.
Hvordan gjenkjenne for tidlig fødsel?
 [ 13 ]
[ 13 ]
Målet med alle tiltak er ikke bare å forlenge selve svangerskapet, men snarere å gi det nyfødte barnet best mulig sjanse til å overleve med så få komplikasjoner som mulig. Avhengig av den spesifikke kliniske situasjonen kan den valgte metoden derfor enten være forlengelse av svangerskapet eller fødsel av barnet.
Som regel er det viktigste målet imidlertid å forlenge svangerskapet i minst 48 timer, slik at den gravide kvinnen kan overføres til et perinatalt senter med høyt nivå, og fosterets lungemodning kan induseres med glukokortikoider. Disse to tiltakene har vist seg å forbedre overlevelsen hos spedbarn født før 34 svangerskapsalder.
For tidlig fødsel behandles med følgende tiltak:
- hemming av livmorkontraksjoner med legemidler - tokolyse (for indikasjoner og kontraindikasjoner, se boksen)
- administrering av glukokortikoider for å stimulere modning av fosterets lunger
- behandling av lokal eller systemisk infeksjon med antibiotika
- unngåelse av fysisk aktivitet - sengeleie og sykehusinnleggelse.
Les mer: For tidlig fødsel - behandling
Primærforebygging
Målet med primærforebygging er å redusere den totale forekomsten av for tidlig fødsel ved å forbedre den generelle morshelsen og eliminere risikofaktorer før eller under graviditet. [ 14 ]
Å slutte å røyke i seg selv reduserer risikoen for for tidlig fødsel betydelig. På den annen side har undervektige eller overvektige mødre, med en kroppsmasseindeks (BMI) over 35, en betydelig høyere risiko for for tidlig fødsel. Mødre bør søke ernæringsrådgivning. Kvinner med stressende jobber kan bli rådet av legene sine til å redusere arbeidsmengden eller til og med slutte å jobbe midlertidig for å redusere risikoen for for tidlig fødsel.
Målet med sekundærforebygging er tidlig identifisering av gravide kvinner med økt risiko for for tidlig fødsel for å hjelpe disse kvinnene med å gjennomføre svangerskapet til termin.
De viktigste risikofaktorene
- Dårlig ernæring og utilstrekkelig ernæring.
- Flerfoldsgraviditet.
- Mors alder.
- Ugunstig livssituasjon.
- Historie om for tidlig fødsel eller spontanabort.
Sekundære forebyggende tiltak
Selvmåling av vaginal pH
Som opprinnelig beskrevet av E. Saling, kan vaginal pH brukes som en markør for bakteriell vaginose, noe som igjen øker risikoen for for tidlig fødsel med 2,4 ganger. [ 15 ] Hvis pH-verdien er forhøyet, foreskrives antibiotika.
Måling av livmorhalslengde ved hjelp av transvaginal ultralyd
Nytten av transvaginal måling av livmorhalslengde for å vurdere risikoen for for tidlig fødsel er godt dokumentert i en strukturert analyse av 14 studier med totalt 2258 gravide kvinner.[ 16 ] Den aksepterte grenseverdien for livmorhalslengde er ≤ 25 til 24 års svangerskap. Den negative prediktive verdien av en negativ test er høy (92 %), noe som betyr at gravide kvinner som har en normal kort livmorhals kan beroliges og unødvendige terapeutiske tiltak kan unngås.
Cerclage og fullstendig lukking av fødselskanalen
Cervikal cerclage er en vanlig prosedyre for å stabilisere og mekanisk lukke livmorhalskanalen, omtrent som en pungtrådsutur. Profylaktisk tidlig fullstendig lukking av fødselskanalen, som beskrevet av Seiling, er ment å forhindre ascenderende infeksjon, men fordelen er ikke dokumentert i prospektive randomiserte studier. Tyske og utenlandske obstetriske selskaper har ikke gitt noen bindende anbefalinger om indikasjoner og/eller teknikk for noen av disse inngrepene. En metaanalyse har vist at, i hvert fall for en viss gruppe høyrisikogravide kvinner med en historie med for tidlig fødsel og en kort livmorhals, kan perinatal sykelighet og dødelighet reduseres betydelig. [ 17 ]
Målet med sekundærforebygging er... tidlig identifisering av gravide kvinner med økt risiko for for tidlig fødsel for å hjelpe disse kvinnene med å gjennomføre svangerskapet til termin.
Progesterontilskudd
Det viktigste fremskrittet det siste tiåret har vært innføringen av progesterontilskudd for å forhindre for tidlig fødsel. Sannsynligheten for for tidlig fødsel kan reduseres med mer enn 30 % både hos kvinner med en historie med for tidlig fødsel [ 18 ] og de med en forkortet livmorhals. [ 19 ]
Progesteron kan også brukes med hell til sekundærprofylakse etter tokolyse, selv om det ikke er vist noen fordel ved tvillingsvangerskap. Tilgjengelige data støtter anbefalingen om at alle gravide kvinner med en historie med økt risiko eller nåværende asymptomatisk cervikal insuffisiens bør få progesterontilskudd frem til slutten av 34. graviditetsår.

