Medisinsk ekspert av artikkelen
Nye publikasjoner
Post flebitt syndrom i underekstremitetene
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
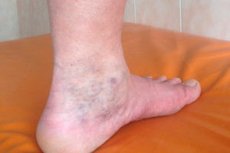
Et syndrom er et kompleks av symptomer som oppstår under visse forhold mot bakgrunn av eksisterende helsepatologier. Mot bakgrunn av åreknuter og flebotrombose kan det derfor utvikles et symptomkompleks kalt "posttromboflebittisk syndrom" (PTFS). Et trekk ved PTFS er at de alvorlige symptomene som er karakteristiske for det, utvikler seg en stund etter en episode med akutt trombose, og det er enda vanskeligere å bekjempe dem enn den underliggende sykdommen.
Fører til posttrombotisk syndrom
Når man vurderer årsakene til ulike patologier, støter vi vanligvis på en situasjon der det er flere faktorer samtidig som kan forårsake en spesifikk sykdom. Ved posttromboflebittisk syndrom er årsaken til svært ubehagelige symptomer én - en trombe i karene i nedre ekstremiteter og de hemodynamiske forstyrrelsene som forårsakes av den.
Vi vet allerede at enhver hindring for blodstrømmen reduserer dens intensitet, noe som fører til at organene som får blodtilførsel fra det syke karet lider. Når det gjelder nedre ekstremiteter, regnes to sykdommer som en av de vanligste årsakene til sirkulasjonsforstyrrelser i dem:
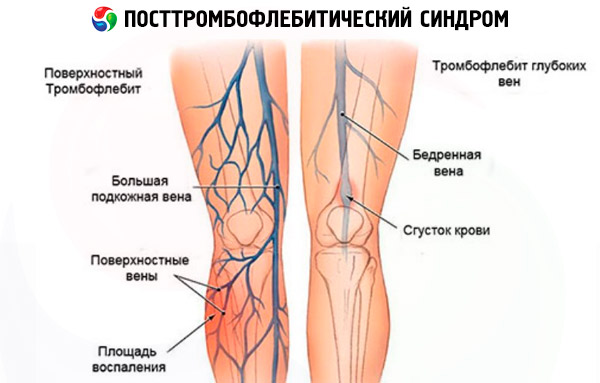
- flebotrombose, der trombedannelsen begynner i de dype hovedvenene som går mellom muskelvevet,
- tromboflebitt, som i de fleste tilfeller er en komplikasjon av åreknuter, når blodpropper dannes i de overfladiske venene som ligger nær det subkutane fettet.
Posttromboflebittisk syndrom er et kompleks av symptomer som er karakteristiske for dyp venetrombose (flebotrombose), som ifølge statistikk diagnostiseres hos 10–20 % av verdens befolkning. Og omtrent 2–5 % av mennesker merker flere år etter et akutt anfall av vaskulær trombose uttalte symptomer på PTFS, som oppstår på bakgrunn av utvikling av kronisk venøs insuffisiens.
Til tross for at PTSF hovedsakelig diagnostiseres hos pasienter med flebotrombose, kan risikofaktorer for utvikling av posttromboflebittisk syndrom betraktes som enhver venøs sykdom som utgjør en risiko for trombedannelse og veneokklusjon (åreknuter, tromboflebitt). I dette tilfellet er flebotrombose en komplikasjon av de ovennevnte sykdommene. På den annen side er PTSF i seg selv preget av sekundær venøs dilatasjon og nedsatt bløtvevstrofisme som oppstår som et resultat.
Patogenesen
Så årsaken til symptomene på PTSF er en blodpropp (trombe), som dannes i lumen i karet, kan migrere langs det, øke i størrelse og til slutt forårsake akutte sirkulasjonsforstyrrelser i underekstremitetene. Patogenesen til posttromboflebittisk syndrom er basert på trombens oppførsel inne i venen.
Den resulterende blodproppen har to veier til selvrealisering:
- lyse eller oppløsning av tromben (jo før og raskere dette skjer, desto færre negative konsekvenser vil det forårsake),
- en endring i strukturen til en uoppløst trombe med dannelse av tett bindevev, som, i vekst, blokkerer lumen i karet og forstyrrer blodsirkulasjonen i det (vaskulær okklusjon).
Resultatet vil avhenge av hvilken prosess som dominerer: lyse eller erstatning av tromben med bindevev.
I de fleste tilfeller skjer trombelyse under påvirkning av enzymer og legemidler i løpet av kort tid, og lumen i de dype venene gjenopprettes. Dette utelukker ikke gjentatt trombedannelse, men symptomer på PTFS observeres heller ikke.
Det hender at tromben ikke absorberes fullstendig, men bare delvis, noe som blir et hinder for blodstrømmen, men ikke så alvorlig at det forårsaker irreversible trofiske forstyrrelser i vevet. Selv om det over tid ikke kan utelukkes at de fortsatt vil oppstå, fordi hvis du ikke fjerner betennelsen i det vaskulære vevet, er det vanskelig å unngå ødeleggelse av strukturene som er ansvarlige for blodets bevegelse gjennom venene.
Hvis tromben av en eller annen grunn ikke løser seg opp over lengre tid, noe som blokkerer blodstrømmen og forårsaker hemodynamiske forstyrrelser, lider både selve karet og organene det næret. Vanligvis begynner trombelyse et par måneder etter dannelsen. Det skjer mot bakgrunnen av en betennelsesprosess i veneveggene, og jo lenger betennelsen varer, desto høyere er risikoen for dannelse av fibrøst vev.
I dette tilfellet er det en overvekst av bindevev, ødeleggelse av nærliggende ventiler i hovedårene, som er fordelt langs karene og fungerer etter prinsippet om en pumpe, som leder blod mot hjertet, og en alvorlig, irreversibel forstyrrelse av blodsirkulasjonen i dem.
Faktum er at den inflammatoriske prosessen setter sine spor i tilstanden til veggene og klaffene i venene i underekstremitetene. Klaffene ødelegges gradvis, over flere måneder eller år, parallelt med endringer i tromben. Ødeleggelsen av klaffene fører til en økning i blodtrykket i karene, de renner over, og de sklerotiske veneveggene som er svekket av den inflammatoriske prosessen, tåler ikke slikt trykk og strekking. Blodstagnasjon oppstår i de dype venekarene.
Normalt sett rettes blodstrømmen i underekstremitetene nedenfra og opp, og blodet kommer inn i de dype karene fra de overfladiske, og ikke omvendt. Når klaffene i de dype venene er skadet og disse karene overfylles, er også de perforerende venene, som kan betraktes som overganger mellom de overfladiske og dype venekarene, involvert i prosessen. De perforerende venene kan ikke lenger holde blodtrykket i de dype venene og la det strømme i motsatt retning.
Svikt i hovedvenene og manglende evne til å pumpe blod effektivt fører til at blod strømmer inn i små kar som ikke er designet for et så sterkt trykk, og de blir også overstrukket. Dette fenomenet kalles åreknuter, som i dette tilfellet er sekundært til PTFS.
Alle vener i nedre ekstremiteter er involvert i den patologiske prosessen, som forårsaker alvorlige hemodynamiske forstyrrelser, og sammen med dem, de vitale prosessene i det omkringliggende vevet. Tross alt mottar de næringsstoffer og oksygen med blodstrømmen, men hvis blodet stagnerer, blir det ikke beriket med nyttige stoffer og oksygen. Bløtvev, der stoffskiftet er forstyrret, begynner å lide først.
Alvorlig venøs insuffisiens forårsaker hevelse i bena og dannelse av langvarige, ikke-helende trofiske sår på huden i underekstremitetene. Hevelse i bena er forårsaket av økt trykk i blodårene, noe som fører til at den flytende delen av blodet delvis strømmer ut i det omkringliggende vevet. Dette fører til en reduksjon i volumet av blod som er igjen i karene, og hevelsen i seg selv forhindrer frigjøring og penetrering av næringsstoffer fra blodet inn i de dype lagene av bløtvev. Dette fører til dannelse av sår på huden, og i alvorlige tilfeller gangrenøse forandringer i dypere strukturer.
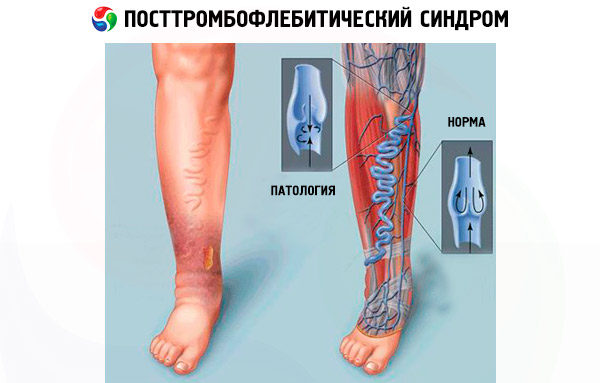
Blodtrykket i karene i nedre ekstremiteter når sitt maksimum når en person står. Det er ikke overraskende at selv med en kort periode med stående opplever pasienter med PTFS alvorlig hevelse i bena og en følelse av smertefull tyngde i dem.
Siden synderen til det som skjer anses å være en trombe, ville det være nyttig å nevne faktorene som kan føre til dannelsen av den. Blant de vanligste årsakene til blodpropper i blodårene kan vi fremheve:
- sykdommer som fører til økt blodviskositet, inkludert alvorlige patologier i hjertet og lungene,
- kirurgiske operasjoner der det oppstår skade på blodårene,
- langvarig immobilisering, som forårsaker blodstagnasjon og betennelsesprosesser i karene,
- skade på indre vegger i blodårene forårsaket av patogener eller kjemikalier, inkludert legemidler,
- forskjellige lemskader.
Overvekt, diabetes, bekkenkreft, hormonelle medisiner (kortikosteroider, prevensjonsmidler), graviditet og fødsel har en negativ innvirkning på tilstanden til venene i underekstremitetene. Disse faktorene i seg selv forårsaker ikke posttromboflebittisk syndrom, men de kan forårsake venøse sykdommer og trombose, som noen ganger blir en komplikasjon av posttromboflebittisk syndrom.
Symptomer posttrombotisk syndrom
Noen forfattere kaller posttromboflebittisk syndrom en sykdom, fordi symptomene som er karakteristiske for dette syndromet er en manifestasjon av venøs insuffisiens, noe som fører til alvorlige helseproblemer. Det er ikke uten grunn at posttromboflebittisk syndrom kalles en vanskelig å behandle patologi, fordi den er preget av et kronisk forløp med progresjon av symptomer.
De første tegnene på PTFS kan betraktes som følgende manifestasjoner, som det er verdt å være oppmerksom på uten å vente på utseendet av mer karakteristiske symptomer:
- utseendet på huden på bena av et gjennomskinnelig nettverk av kapillærer, spindelvener eller små fortykkelser i form av tuberkler som dannes langs venene (ifølge ulike kilder observeres sekundære åreknuter i overfladiske vener hos 25-60% av pasienter med posttromboflebittisk syndrom),
- alvorlig, langvarig, vedvarende hevelse i vev i nedre ekstremiteter, ikke assosiert med nyresykdom (dette symptomet er typisk for alle pasienter, selv om alvorlighetsgraden kan variere),
- en følelse av trette ben og tyngde i dem selv med lette belastninger (for eksempel måtte en person stå i kø i 10-15 minutter),
- episoder med leggkramper som ikke er forbundet med å være i kaldt vann (oftest forekommer de om natten og forstyrrer pasientenes søvn),
- nedsatt følsomhet i vevet i nedre ekstremiteter,
- forekomsten av en følelse av ustøe ben som følge av langvarig stående eller gange.
Litt senere oppstår smerte og en følelse av oppblåsthet i beina, som bare kan håndteres ved å heve lemmet over horisonten, og dermed sikre utstrømning av blod. Pasientene prøver å legge seg ned eller i det minste sette seg ned og gi den såre lemmet en horisontal stilling, noe som reduserer blodtrykket i karene. I dette tilfellet opplever de merkbar lindring.
Det skal bemerkes at de første symptomene på PTFS ikke indikerer sykdomsdebut. Venøs insuffisiens er en progressiv patologi som begynner i det øyeblikket trombelyse oppstår, men de første tegnene kan observeres først etter flere måneder, og oftest etter 5-6 år. I løpet av det første året etter et akutt anfall av vaskulær trombose, observeres dermed symptomer på PTFS bare av 10-12 % av pasientene. Dette tallet øker jevnt og trutt når det nærmer seg seksårsgrensen.
Hovedsymptomet på posttromboflebittisk syndrom er uttalt hevelse i leggen. Hvorfor lider leggen? Blodstrømmen i venene går nedenfra og opp, og uansett hvor tromben blokkerer blodåren, vil det observeres tetthet i området under tromben. Dette er leggen, området rundt gastrocnemiusmuskelen og ankelen.
Som et resultat av økt blodtrykk samler det seg væske i musklene, som rett og slett ikke har noe sted å gå inntil lumen i det berørte karet er gjenopprettet. Situasjonen kompliseres av den resulterende forstyrrelsen i lymfestrømmen, karakteristisk for venøs insuffisiens. På grunn av behovet for å fjerne store mengder væske, oppstår kompenserende utvidelse av lymfekarene, noe som påvirker tonusen deres negativt, forverrer klaffenes funksjon og forårsaker svikt i lymfesystemet.
Ødemsyndrom ved PTFS er utbredt og vedvarende. Etter flere måneder dannes tett, uelastisk fibrøst vev i stedet for det ødematøse bløtvevet i leggen og ankelen, noe som komprimerer nervefibrene og blodårene, og dermed kompliserer situasjonen og forårsaker forstyrrelser i benafølsomhet og smerter.
Det vanligste stedet for hevelse er i leggen: leggen og ankelen, men i noen tilfeller, hvis tromben er høy (bein- eller lårvenene er påvirket), kan hevelse også observeres i nedre del av låret og kneet. Over tid kan hevelsens alvorlighetsgrad avta noe, men den forsvinner ikke helt.
Ødem ved posttromboflebittisk syndrom har en merkbar likhet med det samme symptomet ved åreknuter i bena. Ødemet er sterkere om kvelden, noe som forårsaker visse vanskeligheter med å ta på sko og lukke glidelåser på støvler. Høyre ben lider vanligvis mindre enn venstre.
På grunn av hevelse i bløtvev i løpet av dagen, kan du om kvelden se striper og bulker på huden fra kompresjonen av strikken på sokker og tette sko.
Om morgenen er hevelsen i det berørte benet mindre, men selv etter en natts søvn forsvinner ikke følelsen av trette ben og tyngde i dem. Pasienten kan plages av en mild eller intens gnagende smerte i lemmet, som noe reduseres ved bevegelse. Det er et ønske om å strekke benet i foten, men kramper kan oppstå. Kramper kan også oppstå når det berørte lemmet er overtrøtt, når pasienten må stå eller gå i lang tid.
Smerten forbundet med PTFS er ikke akutt, noe som imidlertid ikke gjør den mindre uutholdelig. Det er en dump smerte, ledsaget av en følelse av oppblåsthet på grunn av overfylt blodårer og hevelse i bløtvev. Bare ved å heve beinet over horisonten kan du føle lindring, men dette er bare en midlertidig løsning på smerteproblemet.
Men tilstedeværelsen av smerte, i motsetning til ødematøst syndrom, er ikke obligatorisk for PTFS. Noen pasienter føler smerte bare når de trykker på vevet i det såre beinet i området rundt leggmusklene eller den indre kanten av sålen.
Med videre progresjon av venøs insuffisiens begynner langvarige ikke-helende sår - trofiske magesår - å dukke opp på innsiden av anklene og leggene. Dette symptomet observeres hos hver hundrede pasient med posttromboflebittisk syndrom. Men slike sår oppstår ikke plutselig. Det er noen tegn som går forut for magesårprosessen:
- Utseendet til hyperpigmenteringsområder i den nedre delen av skinnebenet og ankelområdet, som omgir beinet i en slags ring. Huden kan få en lys rosa eller rødlig fargetone, noe som forklares med penetrasjonen av røde blodlegemer fra de berørte venene inn i det subkutane laget.
- Deretter endrer huden i dette området farge og blir mørkere med en brun fargetone.
- De taktile egenskapene til bløtvev endres også. Huden og musklene blir tettere, områder med dermatitt og væskende eksematøse lesjoner kan oppstå på kroppen, og kløe i huden kan forekomme.
- Hvis du graver dypere, kan du se tilstedeværelsen av inflammatoriske foci i både overfladiske og dype vev i nedre ekstremiteter.
- På grunn av kroniske sirkulasjonsforstyrrelser atrofierer bløtvev og endrer farge til hvitaktig.
- I det siste stadiet av PTFS dannes spesifikke sår på stedet for lokalisering av degenerative forandringer i muskelvev og subkutant vev, hvorfra ekssudat stadig frigjøres.
Det er verdt å merke seg at posttromboflebittisk syndrom kan utvikle seg ulikt hos forskjellige personer. Hos noen pasienter oppstår symptomene raskt og fullt ut, mens andre kanskje ikke engang mistenker sykdommen.
Skjemaer
Posttromboflebittisk syndrom kan forekomme i forskjellige former. De vanligste er de ødematøse og ødematøs-varikose variantene av patologien. I det første tilfellet er hovedsymptomet alvorlig hevelse i ekstremitetene, i det andre tilfellet er det manifestasjoner av åreknuter, karakterisert ved vevshevelse som intensiveres om kvelden, tilstedeværelsen av vaskulære nettverk på kroppen og forseglinger langs de dype venene.
I følge den verdensberømte klassifiseringen utviklet av forskerne GH Pratt og MI Kuzin på midten av sekstitallet av forrige århundre, er det fire typer posttromboflebittisk syndrom, en patologi som er en fjern konsekvens av akutt venøs trombose:
- Ødem-smerte. De viktigste manifestasjonene er hevelse i bena, en følelse av tyngde, oppblåsthet og smerter i bena, spesielt hvis en person må stå eller gå lenge, kramper i underekstremitetene.
- Åreknuter. Ødemsyndrom er i dette tilfellet mindre uttalt, men symptomer på sekundære åreknuter er tydelige.
- Blandet. Det er preget av en kombinasjon av symptomer på tidligere former for sykdommen.
- Ulcerøs. Den minst vanlige typen PTFS, som er preget av utseendet av trofiske magesår på beina.
Som vi allerede har sagt, er PTSD en progressiv sykdom som går gjennom tre hovedstadier i utviklingen:
- Fase 1 – tunge bensyndrom, når symptomer som hevelse i det berørte lemmet på slutten av dagen, smerter i det, en følelse av oppblåsthet og tretthet med den minste anstrengelse råder.
- Fase 2 – degenerative forandringer i vev forårsaket av trofiske lidelser: utbredt konstant ødemsyndrom, vevskomprimering, misfarging av huden, forekomst av eksematøse og inflammatoriske foci.
- Fase 3 – dannelse av trofiske sår.
Det finnes en annen klassifisering fra 1972, forfattet av den sovjetiske kirurgen V.S. Savelyev. I følge den er posttromboflebittisk syndrom delt inn i følgende typer og former:
- Etter lokalisering av det berørte området:
- femoropopliteal eller nedre form (hevelse er hovedsakelig lokalisert i området rundt skinnebenet og ankelen),
- iliofemoral eller midtre form (ødem kan involvere den distale delen av låret, kneområdet, skinnebenet)
- øvre form (den nedre hulvenen er påvirket, hele lemmet kan hovne opp).
- Etter størrelsen på det berørte området:
- vanlig form,
- lokalisert form.
- Etter form (symptomer):
- ødematøs,
- ødematøse åreknuter.
VS Savelyev identifiserer følgende stadier av posttrombofobisk syndrom:
- kompensasjonsfase,
- stadium av dekompensasjon uten forekomst av trofiske lidelser,
- stadium av dekompensasjon med forstyrrelse av vevstrofisme og utseende av magesår.
I følge klassifiseringen utviklet av russiske forskere L.I. Klioner og V.I. Rusin i 1980, er posttromboflebittisk syndrom delt inn i:
- ved lokalisering av den berørte venen:
- nedre hulvene (dens stamme og segmenter),
- iliacvenen,
- iliofemorale kar,
- femorale segmenter av venøse kar.
- i henhold til fartøyets åpenhet:
- utslettelse eller fullstendig obstruksjon av venene,
- rekanalisering (delvis eller fullstendig gjenoppretting av venøs karåpning).
- etter graden av blodstrømsforstyrrelse:
- kompensert skjema
- underkompensert skjema
- dekompensert form av PTFS.
Siden PTFS er en klinisk manifestasjon av kronisk venøs insuffisiens, bruker leger ofte den internasjonale klassifiseringen av CVI i henhold til CEAP-systemet, utviklet i 1994. I følge det kan følgende grader av venøs insuffisiens vurderes:
- det er preget av et fullstendig fravær av symptomer på sykdommen oppdaget under fysisk undersøkelse eller palpasjon,
- utseendet av edderkoppårer (telangiektasi) og gjennomskinnelige kar opptil 3 mm i diameter i form av mørke striper eller et nett,
- åreknuter (utseendet til mørke, ganske myke noder og utbulende årer),
- ødem (lekkasje av vann og elektrolytter fra syke kar til omkringliggende vev),
- utseendet av hudsymptomer som tilsvarer venøse patologier:
- en endring i hudfarge til brun og svart forårsaket av lekkasje og ødeleggelse av røde blodlegemer, som frigjør hemoglobin, noe som forårsaker den mørke hudfargen,
- komprimering av bløtvev forårsaket av oksygenmangel og aktivering av leukocytter (lipodermatosklerose),
- utseendet av inflammatoriske foci med eksematiske utslett og en erosiv prosess, provosert av en nedgang i blodstrømmen og aktivering av inflammatoriske mediatorer.
- utseendet til et trofisk sår mot bakgrunnen av eksisterende hudsymptomer, som senere leges,
- alvorlige forstyrrelser i vevstrofisme, noe som provoserte fremveksten av langvarige ikke-helbredende trofasår.
Innenfor dette systemet finnes det også en skala som en pasient kan få uførhet etter:
- 0 – ingen symptomer på sykdommen,
- 1 – de eksisterende symptomene gjør at pasienten fortsatt kan arbeide uten spesielle støttetiltak,
- 2 – sykdommens manifestasjoner hindrer ikke en person i å jobbe fulltid med tilgjengeligheten av støttende tiltak,
- 3 – støttende tiltak og pågående behandling lar ikke pasienten arbeide fullt ut, han erkjennes som ufør.
Komplikasjoner og konsekvenser
Posttromboflebittisk syndrom er en progressiv kronisk patologi, som i de fleste tilfeller regnes som en komplikasjon av eksisterende venøse sykdommer av inflammatorisk-degenerativ natur. Det skal sies at posttromboflebittisk syndrom ikke er en like farlig komplikasjon som løsrivelse og migrasjon av en trombe ved akutt trombose i venene i underekstremitetene. Syndromet har et ganske alvorlig forløp og et ubehagelig klinisk bilde, men forårsaker i seg selv ikke pasientens død, selv om det kompliserer livet hans betydelig.
Det er umulig å bli helt kvitt PTFS. Effektiv behandling og livsstilskorrigering vil bare hemme utviklingen av trofiske lidelser. Langvarig ødem forårsaker lymfestrømsforstyrrelser og dannelse av lymfødem, som er en alvorlig hevelse i leggvevet forårsaket av stagnasjon i lymfesystemet. I dette tilfellet øker lemmet kraftig i størrelse, blir tett, og mobiliteten svekkes, noe som til slutt kan føre til uførhet.
Dannelsen av lymfødem er også assosiert med trofiske lidelser i bløtvev. Atrofi av bløtvev fører til en reduksjon i tonus, et brudd på lemmets følsomhet, og dermed til en begrensning av motorisk aktivitet, noe som forårsaker delvis eller fullstendig tap av arbeidskapasitet.
Over tid kan det oppstå sår på kroppen som siver ut og ikke vil gro, fordi evnen til å regenerere vev nå er merkbart redusert. Og ethvert åpent sår kan betraktes som en risikofaktor for utvikling av en infeksjonsprosess. Innføring av infeksjon, støv, smuss i såret er full av blodforgiftning eller utvikling av en purulent-nekrotisk prosess (gangren). En person kan rett og slett miste en lem hvis livet hans avhenger av det.
Uansett fører progresjonen av PTSF, uavhengig av syndromets form, til slutt til uførhet. Hvor raskt dette skjer, avhenger av tiltakene som iverksettes for å bremse utviklingen av sykdommen. Det er svært viktig å forstå at venøs insuffisiens ikke bare er en kosmetisk defekt i form av hevelse i lemmet og hovne vener på det. Dette er et alvorlig problem som påvirker pasientens livskvalitet og hans profesjonelle evner, noe som er viktig for personer i arbeidsfør alder. Og selv om prosessen er irreversibel, er det alltid mulighet til å stoppe den og forsinke uførhetens begynnelse.
Diagnostikk posttrombotisk syndrom
Posttromboflebittisk syndrom er et symptomkompleks som tilsvarer ulike utviklingsstadier av venøs insuffisiens, som kan utvikle seg av ulike årsaker. Det er svært viktig for en flebolog å fastslå disse årsakene og forsøke å redusere alvorlighetsgraden av symptomer som har en så negativ innvirkning på pasientenes liv ved hjelp av foreskrevet behandling.
Det kliniske bildet av sykdommen, dvs. symptomene som avsløres under fysisk undersøkelse, palpasjon og avhør av pasienten, bidrar til å stille en foreløpig diagnose. I mange tilfeller klager imidlertid ikke pasientene over noe og kan ikke huske en episode med akutt trombose i karene i underekstremitetene. Hvis vi snakker om blokkering av store kar, kan det oppstå sterke smerter, tyngde og en følelse av oppblåsthet i beinet, vevsødem, økt kroppstemperatur og frysninger. Men trombose i små vener manifesterer seg kanskje ikke på noen måte, så en person husker kanskje ikke engang en slik hendelse som har så ubehagelige konsekvenser.
Testene som er foreskrevet i dette tilfellet (generell blodprøve og koagulogram) kan bare registrere betennelse og økt blodpropp, som er en predisponerende faktor for dannelse av blodpropper. Basert på dette kan legen anta en av patologiene: tromboflebitt, åreknuter, vaskulær trombose eller en komplikasjon av disse - posttromboflebittisk sykdom.
Hvis pasienten tidligere har søkt hjelp for karsykdommer, er det lettere for legen å anta utviklingen av PTFS. Men ved første besøk er det ikke så lett å forstå årsakene til de ubehagelige symptomene, som ligner på patologiene beskrevet ovenfor. Og her kommer instrumentell diagnostikk til unnsetning, og hjelper til med å vurdere karenes åpenhet, oppdage åreknuter og trekke konklusjoner om tilstedeværelsen av trofisk vevsskade skjult for syne.
Tidligere ble venøse patologier diagnostisert ved hjelp av tester. Dette kunne være Delbe-Perthes «marsjetest», der pasientens ben ble bundet med en tourniquet i lårområdet og bedt om å marsjere i 3–5 minutter. Kollaps og hevelse av de subkutane karene ble brukt til å bedømme hvor passable de dype venene var. Denne testen ga imidlertid mange feilaktige resultater, så relevansen ble stilt spørsmål ved.
Pratts test nr. 1 brukes også til å vurdere tilstanden til dype kar. For å utføre den måles pasientens skinnebensomkrets i midten. Deretter bandasjeres beinet tett med en elastisk bandasje i liggende stilling for å skape kompresjon av de subkutane karene. Etter at pasienten har reist seg og beveget seg aktivt i 10 minutter, blir han bedt om å snakke om følelsene sine og visuelt vurdere skinnebenets volum. Rask tretthet og smerter i leggmusklene, samt en økning i skinnebensomkretsen, som måles med en måler, vil indikere patologi av dype vener.
Ytelsen og tilstanden til de perforerende veneklaffene kan vurderes ved å utføre Pratts test nr. 2 med en gummibandasje og turniquet, Sheinis-testen med tre turniquetter og en modifisert versjon av denne testen utviklet av Talman. Troyanov- og Gakkenbrukh-testene brukes til å vurdere tilstanden til de overfladiske venene.
Disse studiene gir legen nok informasjon i mangel av muligheten til å utføre instrumentelle studier. Riktignok er de fleste medisinske institusjoner i dag utstyrt med nødvendig utstyr, og dette gjelder ikke bare ultralydutstyr (US). Det må sies at informasjonsinnholdet og nøyaktigheten av resultatene fra instrumentelle forskningsmetoder er mye høyere enn for de listede diagnostiske testene.
I dag utføres nøyaktig diagnostikk av venøse sykdommer ved hjelp av ultralyd dupleksskanning (USDS). Denne metoden kan diagnostisere både tilstedeværelsen av en trombe i dype vener og innsnevring av lumen i karene på grunn av akkumulering av trombotiske masser der eller proliferasjon av bindevev under trombelyse. Informasjonen som vises på dataskjermen lar legen vurdere alvorlighetsgraden av patologien, dvs. hvor mye de trombotiske massene blokkerer blodstrømmen.
Ikke mindre relevant ved posttromboflebittisk syndrom er en slik metode for å diagnostisere sykdommer i venene i de nedre karene som Dopplerografi (UZGD). Denne studien lar deg vurdere ensartetheten i blodstrømmen, identifisere årsaken til dens brudd, vurdere levedyktigheten til veneklaffene og kompensasjonsevnen til karsengen. Normalt bør legen se glatte vegger i venene uten fremmede inneslutninger inne i karene, og klaffene bør rytmisk svinge i takt med pusten.
Fargedoppler-kartlegging har blitt spesielt populær ved PTFS, ved hjelp av denne metoden kan man oppdage områder med manglende blodstrøm på grunn av veneblokkering av trombotiske masser. Flere bypass-blodstrømningsveier (kollateraler) kan oppdages på stedet der tromben er lokalisert. Slik blodstrøm under okklusjonssonen reagerer ikke på respirasjonsbevegelser. Over den blokkerte venen mottar ikke enheten et reflektert signal.
Funksjonell dynamisk flebografi (en av metodene for å vurdere tilstanden til karene) med kontrastmiddel ved PTFS utføres mye sjeldnere. Med dens hjelp er det mulig å oppdage uregelmessigheter i konturene til venøse kar, reversere blodstrømmen fra dype vener til overfladiske gjennom utvidede perforerende vener, og tilstedeværelsen av kollateraler. Når pasienten utfører visse øvelser, er det mulig å legge merke til en nedgang i fjerningen av kontrastmiddel fra venøse kar, og fravær av kontrastmiddel i området med venøs okklusjon.
Diagnostiske metoder som computer- og magnetisk resonansvenografi gjør det også mulig å bestemme vaskulær okklusjon. De gir imidlertid ikke informasjon om den dynamiske tilstanden til venesystemet.
En ytterligere diagnostisk metode for venøse patologier er flebomanometri, som gjør det mulig å måle intravenøst trykk. Og ved hjelp av radionuklidflebografi bestemmes arten og retningen av blodstrømmen ikke bare i underekstremitetene, men også i hele venesystemet.
Differensiell diagnose
Differensialdiagnostikk ved posttromboflebittisk syndrom gjør det mulig å skille mellom posttromboflebittsyndrom (PTFS) og sykdommer med lignende symptomkompleks. Det er svært viktig å forstå hva legen har å gjøre med: åreknuter forårsaket av arv eller pasientens livsstil, eller sekundære åreknuter, typisk for posttrombotisk sykdom. PTFS utvikler seg som en konsekvens av venøs trombose, noe som kan indikeres i anamnesen. Eller dette vil bli dokumentert av slike øyeblikk som den "spredte" naturen til åreknuter, typisk for de fleste pasienter, høy alvorlighetsgrad av trofiske lidelser, ubehag i bena når man bruker elastiske strømper, strømpebukser, høye sokker, påføring av elastisk bandasje - i tilfeller der det er kompresjon av overfladiske vener.
Akutt venøs trombose, som også har lignende symptomer som posttromboflebittisk syndrom, er preget av intens klemmende smerte i bena, noe som setter pasienten i en sløvhet. I tillegg varer den akutte perioden av sykdommen ikke mer enn 2 uker, hvoretter symptomene avtar uten å føre til trofiske forandringer. Og etter flere måneder og år kan en person igjen oppleve ubehagelige opplevelser i bena, noe som kan indikere utvikling av posttromboflebittisk syndrom.
Økt volum i nedre ekstremiteter kan også observeres ved medfødte antriofenøse fistler. Men i dette tilfellet kan bena også øke i lengde, flere manifestasjoner av åreknuter, overdreven hårvekst og formløse mørke flekker spredt i forskjellige rekkefølger observeres på dem.
Pasienter med hjerte- og nyresvikt kan også klage over uttalt hevelse i bena. I dette tilfellet snakker vi imidlertid bare om hevelse, og det er ingen smertefulle opplevelser, så vel som trofiske forandringer. I tillegg, med PTSF, lider det oftest av ett ben, der tromben dannet seg, mens ved hjerte- eller nyresvikt observeres hevelse i begge lemmer samtidig.
Et par andre vaskulære patologier som har de samme symptomene som PTFS er oblitererende endarteritt og aterosklerose i karene i underekstremitetene. I dette tilfellet snakker vi imidlertid ikke om skade på venøse kar, men på store og små perifere arterielle kar, noe som kan oppdages under instrumentell diagnostikk.
Behandling posttrombotisk syndrom
Les mer om behandling i disse artiklene:
Tradisjonell medisin og behandling av posttromboflebittisk syndrom ved hjelp av medisiner og kirurgi.
Forebygging
Som vi kan se, er behandling av posttromboflebittisk syndrom en utakknemlig oppgave. Sannsynligvis vil mange pasienter hos karkirurger være enige i påstanden om at det ville være lettere å forebygge sykdommen enn å håndtere konsekvensene nå. Men forebygging av posttromboflebittisk syndrom består i å forhindre episoder med akutt venøs trombose, som faktisk er mer som kravene til en sunn livsstil.
De viktigste reglene for å forebygge vaskulær trombose og dens komplikasjoner er følgende:
- Å avstå fra dårlige vaner, det være seg alkohol, røyking eller spiseforstyrrelser. Alkoholisme og røyking har en toksisk effekt på kroppen, noe som uunngåelig påvirker blodkvaliteten og tilstanden til blodårene. Og overspising forårsaker overvekt og økt belastning på underekstremitetene og alle deres strukturer (kar, bein, brusk, muskler osv.).
- Foretrekker et balansert kosthold. En persons kosthold bør inneholde et stort antall produkter med et høyt innhold av vitaminer, mineraler, aminosyrer, bioflavonoider – alle de stoffene som deltar i byggingen av levende celler og deres vitale prosesser. Men antallet retter rike på fett og karbohydrater bør begrenses, spesielt hvis en person allerede er overvektig eller har diabetes.
- Om våren og vinteren, når kroppen vår ikke får nok næringsstoffer fra maten, må vi hjelpe den med å opprettholde funksjonene sine ved å ta vitamin- og mineralkomplekser fra apoteket.
- Det er viktig å være oppmerksom på drikkeregimet ditt. Utilstrekkelig væskeinntak fører ofte til økt blodviskositet. Leger anbefaler å drikke minst 2 liter vann per dag, inkludert væske i drikkevarer, forretter og juice.
Ved problemer med mage-tarmkanalen, ledsaget av diaré og oppkast, er det nødvendig å utføre dehydreringsbehandling, som vil forhindre blodfortykning og dannelse av blodpropper.
- Hypodynami er den beste vennen til alle stillestående fenomener, inkludert venøs insuffisiens. En stillesittende livsstil og stillesittende arbeid fører til en nedgang i cellemetabolismen. Derfor overvekt, metabolske forstyrrelser, svekkelse av blodårer, etc.
I tillegg til daglige fysiske øvelser, bør du inkludere turer i frisk luft, sykling, svømming og yoga i livet ditt.
Når du jobber ved en datamaskin eller utfører annet stillesittende arbeid, er det viktig å ta pauser. I pausene anbefales det å banke hælene i gulvet, gå på tå, rulle fra hæl til tå, løfte knærne osv.
- Hvis du har blodproppsforstyrrelser, er det viktig å ta antikoagulantia som foreskrevet av legen din og behandle begynnende venøse sykdommer uten å vente på at de begynner å manifestere seg med alle slags komplikasjoner.
Det gir ingen mening å betrakte posttromboflebittisk syndrom som en uavhengig sykdom, fordi det ikke oppstår alene, men er en konsekvens av akutt vaskulær trombose. Men trombose er ikke noe mer enn en konsekvens av en persons usunne livsstil. En patologi hvis forekomst i de fleste tilfeller kunne vært unngått. Men i livene våre tar vi oftest hensyn til helsen vår bare når symptomer på sykdommen oppstår, og forebygging blir irrelevant, og viker for behandlingsprosedyrer.
Prognose
Til tross for de mange eksisterende metodene for konservativ og kirurgisk behandling av posttromboflebittisk syndrom, og bruken av ulike ikke-tradisjonelle behandlingsmetoder for denne patologien, er prognosen for sykdommen fortsatt ugunstig. Selv effektive kirurgiske behandlingsmetoder gir gode resultater bare hvis pasienten er ung og sykdommen ikke er langtkommen. Ved ødeleggelse av det venøse klaffapparatet er det lite håp om et positivt resultat, fordi klaffproteser fortsatt er i utviklingsstadiet.
PTFS er en progressiv venøs sykdom, og det eneste som kan oppnås i dag er langvarig remisjon, noe som er mulig hvis prosessen med ødeleggelse av venekarene og deres klaffer kan bremses. I dette tilfellet er stabil remisjon bare oppnåelig hvis pasienten konsekvent og regelmessig følger alle legens instruksjoner og anbefalinger.
Selv om de ubehagelige symptomene på posttromboflebittisk syndrom har forsvunnet og pasienten har følt merkbar lindring, er det fortsatt for tidlig å stoppe behandlingen. Tross alt er risikoen for gjentatt vaskulær trombose fortsatt til stede, og for å forhindre tilbakefall av sykdommen må pasientene ta antikoagulantia i en viss periode, som bidrar til å fortynne blodet og forhindre blodplateaggregering.
Varigheten av antikoagulasjonsbehandlingen kan variere avhengig av sykdomsstadiet og årsakene som forårsaker den. Hvor lenge pasienten må ta de ovennevnte legemidlene og hvor ofte behandlingsforløpet må gjentas, bestemmes av den behandlende legen, som pasienten vil være registrert hos resten av livet. Vanligvis varer behandlingsforløpet minst seks måneder, og ved tilbakevendende trombose foreskrives antikoagulantia permanent for livet. Hvis ingenting gjøres, vil sykdommen utvikle seg, og snart vil personen rett og slett bli ufør.
Den verste prognosen er for pasienter med trofasår, fordi langvarige ikke-helende sår tiltrekker seg bakteriell infeksjon, noe som forårsaker purulente prosesser og vevsnekrose. I noen tilfeller utvikler det seg koldbrann, og beinet må amputeres. Og selv om det ikke skjer, gjør den kroniske inflammatoriske prosessen i kroppen sine egne tilpasninger til en persons helse og velvære, noe som forårsaker forstyrrelser i immunforsvaret og utvikling av allergier.


 [
[