Medisinsk ekspert av artikkelen
Nye publikasjoner
Periarteritis nodosa
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
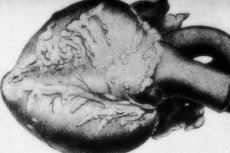
En sjelden patologi – periarteritt nodosa – er ledsaget av skade på arterielle kar av middels og liten kaliber. I karveggene forekommer prosesser med bindevevsdeorganisering, inflammatorisk infiltrasjon og sklerotiske forandringer, noe som resulterer i forekomsten av tydelig definerte aneurismer. [ 1 ]
Andre navn på sykdommen: polyarteritt, nekrotisk arteritt, panarteritt.
Epidemiologi
Nodulær periarteritt er en systemisk patologi, nekrotiserende vaskulitt, som skader mellomstore og små arterielle kar av muskulær type. Oftest sprer sykdommen seg til hud, nyrer, muskler, ledd, perifert nervesystem, fordøyelseskanalen og andre organer, sjeldnere - lungene. Patologien manifesterer seg vanligvis først med generelle symptomer (feber, generell forverring av helsetilstanden), deretter kommer mer spesifikke tegn.
De vanligste metodene for å diagnostisere sykdommen er biopsi og arteriografi.
De mest akseptable medisinene for behandling er glukokortikoider og immunsuppressiva.
Forekomsten av periarteritt nodosa er fra to til tretti tilfeller per 1 million pasienter.
Gjennomsnittsalderen for de berørte er 45–60 år. Menn rammes oftere (6:1). Hos kvinner oppstår sykdommen oftere i henhold til astmatisk type, med utvikling av bronkial astma og hypereosinofili.
I omtrent 20 % av tilfellene av diagnostisert periarteritt nodosa, viser det seg at pasientene har hepatitt (B eller C). [ 2 ], [ 3 ]
Fører til periarteritt nodosa
Forskere har ennå ikke oppdaget en klar årsak til utviklingen av nodulær periarteritt. Følgende hovedutløsere for sykdommen er imidlertid identifisert:
- reaksjon på å ta medisiner;
- vedvarende virusinfeksjon (hepatitt B).
Eksperter har satt sammen en ganske imponerende liste over legemidler som er involvert i utviklingen av nodulær periarteritt. Blant disse medisinene er:
- beta-laktamantibiotika;
- makrolidmedisiner;
- sulfonamidlegemidler;
- kinoloner;
- antivirale midler;
- serum og vaksiner;
- selektive serotoninreopptakshemmere (fluoksetin);
- antikonvulsiva (fenytoin);
- Levodopa og karbidopa;
- tiazider og loopdiuretika;
- Hydralazin, propyltiouracil, minocyklin, etc.
Hver tredje eller fjerde pasient med periarteritt nodosa hadde hepatitt B-overflateantigen (HBsAg) eller immunkomplekser med det. Andre hepatitt B-antigener (HBeAg) og antistoffer mot HBcAg-antigenet, dannet under virusreplikasjon, ble også påvist. Det er verdt å merke seg at forekomsten av periarteritt nodosa i Frankrike har sunket betydelig de siste tiårene på grunn av utbredt vaksinasjon mot hepatitt B.
I tillegg har omtrent én av ti pasienter hepatitt C-virus, men detaljene rundt sammenhengen er ennå ikke bevist av forskere. Andre virusinfeksjoner er også «under mistanke»: humant immunsviktvirus, cytomegalovirus, røde hunder og Epstein-Barr-virus, T-lymfotropisk virus type I, parvovirus B-19, osv.
Det er all grunn til å tro at vaksinasjon mot hepatitt B og influensa er involvert i utviklingen av periarteritt nodosa.
En ytterligere mistenkt faktor er genetisk predisposisjon, som også krever bevis og videre studier. [ 4 ]
Risikofaktorer
Nodulær periarteritt er en dårlig forstått sykdom, men spesialister anser den allerede som polyetiologisk, siden mange årsaker og faktorer kan være involvert i utviklingen. Ofte finnes en sammenheng med fokale infeksjoner: streptokokk-, stafylokokk-, mykobakterie-, sopp-, virus-, etc. En betydelig rolle spilles av menneskelig overfølsomhet for visse medisiner - for eksempel antibiotika og sulfonamider. Imidlertid kan den etiologiske faktoren i mange tilfeller, selv med nøye diagnostikk, ikke identifiseres.
Her er risikofaktorene som leger kjenner til i dag:
- aldersgruppe over 45 år, samt barn fra 0 til 7 år (genetisk faktor);
- plutselige temperaturendringer, hypotermi;
- overdreven eksponering for ultrafiolett stråling, overdreven soling;
- overdreven fysisk og psykisk stress;
- eventuelle skadelige effekter, inkludert skader eller kirurgiske inngrep;
- hepatitt og andre leversykdommer;
- metabolske forstyrrelser, diabetes mellitus;
- hypertensjon;
- innføring av vaksiner og persistens av HbsAg i blodserum.
Patogenesen
Patogenesen av forekomsten av nodulær periarteritt består av dannelsen av en hyperallergisk respons i kroppen på påvirkning av etiologiske faktorer, i utviklingen av en autoimmun reaksjon av antigen-antistoff-typen (spesielt mot veggene i blodårene), i dannelsen av immunkomplekser.
Siden endotelceller er utstyrt med reseptorer for Fc-fragmentet av IgG med den første fraksjonen av komplement Clq, forenkles mekanismene for interaksjon mellom immunkomplekser og karvegger. Avsetning av immunkomplekser i karveggene observeres, noe som medfører utvikling av en immuninflammatorisk prosess.
De dannede immunkompleksene stimulerer komplement, noe som fører til skade på veggene og dannelsen av kjemotaktiske komponenter som tiltrekker nøytrofiler til det skadede området. [ 5 ]
Nøytrofiler utfører en fagocytisk funksjon i forhold til immunkomplekser, men samtidig frigjøres lysosomale proteolytiske enzymer, som skader veggene i blodårene. I tillegg "fester" nøytrofiler seg til endotelet, og i nærvær av komplement frigjør de aktive oksygenradikaler, som fremkaller vaskulær skade. Samtidig forsterkes endotelfrigjøringen av faktorer som favoriserer økt blodkoagulasjon og trombedannelse i de berørte karene.
Symptomer periarteritt nodosa
Nodulær periarteritt manifesterer seg gjennom generelle, uspesifikke symptomer: en person har konstant forhøyet temperatur, han mister gradvis vekt og plages av smerter i muskler og ledd.
En økning i temperatur i form av vedvarende feber er typisk for 98–100 % av tilfellene: temperaturkurven er uregelmessig, det er ingen respons på antibiotikabehandling, men kortikosteroidbehandling er effektiv. Temperaturen kan deretter normalisere seg, mot bakgrunn av utvikling av patologi i flere organer.
Pasientenes avmagring er patognomisk. Noen pasienters vekt går ned med 35–40 kg i løpet av få måneder. Graden av avmagring overstiger graden av onkopatologier.
Muskel- og leddsmerter er spesielt karakteristiske for den innledende fasen av periarteritt nodosa. Smerter rammer oftest store ledd og leggmuskler. [ 6 ]
Polyorganpatologier er delt inn i flere typer, som bestemmer symptomene på sykdommen:
- Når nyrekarrene påvirkes (og dette skjer hos de fleste pasienter), øker blodtrykket. Hypertensjon er vedvarende, stabil og forårsaker en alvorlig grad av retinopati. Tap av synsfunksjon er mulig. Urinanalyse avslører proteinuri (opptil 3 g/dag), mikro- eller makrohematuri. I noen tilfeller brister karet som er utvidet av aneurismen, og danner en perirenal blødning. Nyresvikt utvikler seg i løpet av de tre første årene av sykdommen.
- Når karene i bukhulen er skadet, oppstår symptomer allerede på et tidlig stadium av nodulær periarteritt. Hovedsymptomene er diffuse magesmerter, vedvarende og progressive. Dyspeptiske lidelser observeres: diaré med blod opptil ti ganger daglig, vekttap, anfall av kvalme og oppkast. Hvis ulcerøs perforasjon oppstår, utvikles tegn på akutt peritonitt. Det er risiko for å utvikle gastrointestinal blødning.
- Hjertesmerter er ikke typiske når koronarkarene er påvirket. Hjerteinfarkt forekommer, hovedsakelig av liten, fokal art. Kardiosklerosefenomener øker raskt, noe som medfører forekomst av arytmier og tegn på hjertesvikt.
- Når luftveiene er påvirket, oppdages bronkospasmer, hypereosinofili og eosinofile infiltrater i lungene. Karakteristisk for dannelsen av vaskulær betennelse i lungene: sykdommen er ledsaget av hoste, sparsom sputumsekresjon, sjeldnere - hemoptyse, økende symptomer på utilstrekkelig respirasjonsfunksjon. Røntgenbildet visualiserer et kraftig forsterket vaskulært mønster av den kongestive lungetypen, infiltrasjon av lungevevet (hovedsakelig i rotregionen).
- Når det perifere nervesystemet er involvert, observeres asymmetrisk poly- og mononeuritt. Pasienten lider av sterke smerter, nummenhet og noen ganger muskelsvakhet. Bena er oftest berørt, og armene sjeldnere. Noen pasienter utvikler polymyeloradikulonevroritt, parese av føtter og hender. Særegne knuter langs karstammene, sår og nekrotiske foci på huden finnes ofte. Nekrose av bløtvev og utvikling av gangrenøse komplikasjoner er mulig.
Første tegn
Det første kliniske bildet av periarteritt nodosa manifesterer seg som feber, en følelse av ekstrem tretthet, økt nattesvette, tap av appetitt og avmagring, muskelsvakhet (spesielt følt i ekstremitetene). Mange pasienter utvikler muskelsmerter, ledsaget av fokal iskemisk myositt og leddsmerter. De berørte musklene mister styrke, og det kan utvikles betennelsesprosesser i leddene. [ 7 ]
Alvorlighetsgraden av de første tegnene varierer, avhengig av hvilket organ eller organsystem som er berørt:
- skade på det perifere nervesystemet manifesteres av motoriske og sensoriske forstyrrelser i ulnar-, median- og peronealnervene; utvikling av distal symmetrisk polynevropati er også mulig;
- Sentralnervesystemet reagerer på patologi med hodepine; slag (iskemisk og hemorragisk) er mindre vanlige mot bakgrunnen av høyt blodtrykk;
- Nyreskade manifesteres av arteriell hypertensjon, en reduksjon i den daglige mengden urin, uremi, generelle endringer i urinsediment, forekomst av blod og protein i urinen i fravær av cellulære avstøpninger, smerter i korsryggen og i alvorlige tilfeller tegn på nyresvikt;
- fordøyelseskanalen gir seg utslag med smerter i lever og mage, kvalme, oppkast, diaré, symptomer på malabsorpsjon, tarmperforasjon og peritonitt;
- det kan ikke være noen patologiske tegn fra hjertet, eller det kan oppstå symptomer på hjertesvikt;
- på huden er det en retikulær livedo, røde smertefulle knuter, utslett i form av bobler eller vesikler, områder med nekrose og ulcerøse lesjoner;
- Kjønnsorganene påvirkes av orkitt, testiklene blir smertefulle.
Nyreskade ved periarteritis nodosa
Nyrene er påvirket hos mer enn 60 % av pasienter med periarteritt nodosa. I mer enn 40 % av tilfellene er skaden nyresvikt.
Sannsynligheten for å utvikle nyresykdommer avhenger av pasientenes kjønn og aldersgruppe, tilstedeværelsen av patologier i skjelettmuskulaturen, hjertets klaffesystem og det perifere nervesystemet, typen og fasen av sykdommen, tilstedeværelsen av viralt hepatitt-antigen og kardiovaskulære verdier.
Utviklingshastigheten for nefropati bestemmes direkte av nivået av C-reaktivt protein og revmatoid faktor i blodet.
Nyresykdommer ved periarteritt nodosa er forårsaket av stenose og forekomst av mikroaneurismer i nyrekarene. Graden av patologiske forandringer er relatert til alvorlighetsgraden av nervesystemets lidelser. Det er nødvendig å forstå at nyreskade reduserer sjansene for pasientens overlevelse dramatisk. Imidlertid er dette spørsmålet om påvirkningen av visse nyredysfunksjoner på forløpet av periarteritt nodosa ikke tilstrekkelig studert.
Den inflammatoriske prosessen sprer seg vanligvis til de interlobære arterielle karene og, sjeldnere, til arteriolene. Glomerulonefritt er antagelig ikke typisk for nodulær periarteritt og observeres hovedsakelig mot bakgrunn av mikroskopisk angiitt.
Rask forverring av nyresvikt er forårsaket av flere infarkter i nyrene. [ 8 ]
Hjertesvikt
Bildet av kardiovaskulær skade observeres i annethvert av ti tilfeller. Patologien manifesterer seg ved hypertrofiske forandringer i venstre ventrikkel, økt hjertefrekvens og hjertearytmi. Betennelse i koronarkarene ved nodulær periarteritt kan provosere frem angina pectoris og utvikling av hjerteinfarkt.
I makroskopiske preparater finnes nodulære fortykkelser av rosenkranstypen i mer enn 10 % av tilfellene, fra noen få millimeter til et par centimeter i diameter (opptil 5,5 cm ved skade på store karstammer). Snittet viser en aneurisme, ofte med trombotisk fylling. Histologi spiller den siste diagnostiske rollen. Et typisk trekk ved nodulær periarteritt er polymorf karskade. En kombinasjon av forskjellige typer bindevevsdeorganisering observeres: [ 9 ]
- mukoid hevelse, fibrinoide forandringer med påfølgende sklerose;
- innsnevring av vaskulær lumen (opptil utslettelse), dannelse av blodpropper, aneurismer og i alvorlige tilfeller – ruptur av blodkar.
Vaskulære forandringer blir en utløsende mekanisme i utviklingen av nekrose, atrofiske og sklerotiske prosesser, blødninger. Noen pasienter opplever flebitt.
I hjertet påvises atrofi av det epikardiale fettlaget, brun myokarddystrofi og, ved hypertensjon, venstre ventrikkelhypertrofi. Ved koronarlesjoner utvikles fokal myokardnekrose, dystrofi og atrofi av muskelfibre. Myokardinfarkt er relativt sjeldne, hovedsakelig på grunn av dannelsen av kollateral blodstrøm. Trombovaskulitt påvises i koronararteriestammene. [ 10 ]
Hudmanifestasjoner av periarteritis nodosa
Hudsymptomer på sykdommen observeres hos annenhver pasient med nodulær periarteritt. Ofte er utslett det første, eller et av de første tegnene på lidelsen. Følgende symptomer er typiske:
- vesikulært og bulløst utslett;
- vaskulær papulopetechial purpura;
- noen ganger – forekomsten av subkutane nodulære elementer.
Generelt er hudmanifestasjonene ved periarteritt nodosa heterogene og varierte. Vanlige tegn kan omfatte:
- utslettets natur er betennelsespreget;
- utslettet er symmetrisk;
- det er en tendens til hevelse, nekrotiske forandringer og blødninger;
- i den innledende fasen er utslettet lokalisert i området av nedre ekstremiteter;
- evolusjonær polymorfisme er bemerket;
- en forbindelse kan spores med tidligere eksisterende infeksjoner, medisininntak, temperaturendringer, allergiske prosesser, autoimmune patologier og nedsatt venøs sirkulasjon.
Hudlesjoner varierer mye, fra flekker, knuter og purpura til nekrose, sår og erosjoner.
Periarteritis nodosa hos barn
Juvenil polyarteritt er en form for nodulær polyarteritt, som hovedsakelig forekommer hos pediatriske pasienter. Denne varianten av sykdommen er preget av en hyperergisk komponent, hovedsakelig perifere kar er skadet, det er en betydelig risiko for å utvikle tromboangiotiske komplikasjoner i form av tørrvevsnekrose og gangrenøse prosesser. Viscerale lidelser er relativt svake og påvirker ikke utfallet av patologien, men det er en tendens til et langvarig forløp med periodiske tilbakefall.
Den klassiske formen for juvenil polyarteritt har et alvorlig forløp: nyreskade, høyt blodtrykk, abdominal iskemi, cerebrale vaskulære kriser, betennelse i koronarkarene, pulmonal vaskulitt og multippel mononeuritt observeres.
Blant årsakene til sykdommen vurderes hovedsakelig allergiske og infeksiøse faktorer. Den klassiske formen for nodulær periarteritt er assosiert med virusinfeksjonen hepatitt B. Ofte observeres sykdomsutbruddet sammen med akutte luftveisinfeksjoner, mellomørebetennelse og betennelse i mandlene, noe sjeldnere - ved introduksjon av vaksiner eller medikamentell behandling. Genetisk predisposisjon er heller ikke utelukket: ofte finnes revmatologiske, allergiske eller vaskulære patologier hos direkte slektninger til et sykt barn.
Forekomsten av periarteritt nodosa i barndommen er ukjent: sykdommen diagnostiseres svært sjelden.
Patogenesen er ofte forårsaket av immunkompleksprosesser med økt komplementaktivitet og leukocyttakkumulering i området med immunkompleksfiksering. Inflammatorisk reaksjon oppstår i veggene til arterielle trunker av liten og mellomstor kaliber. Som et resultat utvikles proliferativ-destruktiv vaskulitt, karlaget deformeres, blodsirkulasjonen hemmes, blodets reologiske og koagulerende egenskaper forstyrres, trombose og vevsiskemi observeres. Mural fibrose utvikles gradvis, aneurismer med en diameter på opptil 10 mm dannes.
Stages
Nodulær periarteritt kan forekomme i akutte, subakutte og kroniske tilbakevendende stadier.
- Det akutte stadiet er preget av en kort initial periode, med intensiv generalisering av vaskulær skade. Sykdomsforløpet er alvorlig fra det øyeblikket det begynner. Pasienten har høy temperatur av typen remitterende feber, kraftig svetting, sterke leddsmerter, muskelsmerter og magesmerter. Når den perifere sirkulasjonen påvirkes, oppstår det rask dannelse av brede hudnekroseområder, og en distal gangrenøs prosess utvikles. Når indre organer påvirkes, observeres intense vaskulær-cerebrale kriser, hjerteinfarkt, polynevritt og tarmnekrose. Den akutte perioden kan observeres i 2-3 måneder eller mer, opptil ett år.
- Det subakutte stadiet begynner gradvis, hovedsakelig hos pasienter med overveiende lokalisering av den patologiske prosessen i de indre organene. I flere måneder har pasientene subfebril temperatur, eller temperaturen stiger periodisk til høye verdier. Progressiv avmagring, ledd- og hodepine observeres. Deretter observeres akutt utvikling av cerebrovaskulær krise, eller abdominalt syndrom, eller polynevritt. Patologien forblir aktiv i opptil tre år.
- Det kroniske stadiet kan observeres både i akutte og subakutte sykdomsprosesser. Pasientene begynner å oppleve vekslende perioder med forverring og forsvinning av symptomer. I løpet av de første årene observeres tilbakefall hver sjette måned, deretter kan remisjonene bli lengre.
Akutt forløp av periarteritis nodosa
Den akutte fasen av periarteritt nodosa er vanligvis alvorlig, siden visse vitale organer er berørt. I tillegg til kliniske manifestasjoner påvirker også laboratorieforandringer vurderingen av sykdomsaktivitet, selv om de ikke er spesifikke nok. Økt ESR, eosinofili, leukocytose, økte gammaglobuliner og antall CIC-er, og reduserte komplementnivåer kan observeres.
Periarteritt nodosa kjennetegnes enten av et fulminant forløp eller periodiske akutte faser mot bakgrunn av konstant progresjon av patologien. Et dødelig utfall kan oppstå nesten når som helst ved utvikling av nyre- eller kardiovaskulær svikt, skade på fordøyelseskanalen (perforasjon av tarmen er spesielt livstruende). Forstyrrelser i nyrer, hjerte og sentralnervesystem forverres ofte av vedvarende arteriell hypertensjon, noe som fører til alvorlige sene komplikasjoner, som også kan forårsake pasientens død. Uten behandling er femårsoverlevelsesraten estimert til omtrent 13 %. [ 11 ]
Komplikasjoner og konsekvenser
Alvorlighetsgraden av pasientenes tilstand og sannsynligheten for komplikasjoner skyldes en vedvarende økning i blodtrykket, opptil 220/110–240/170 mm Hg.
Den aktive fasen av sykdommen ender ofte med forstyrrelser i hjernesirkulasjonen. Patologiens progresjon fører til at hypertensjonen blir ondartet, hjerneødem oppstår, og noen pasienter utvikler kronisk nyresvikt, hjerneblødning og nyreruptur.
Ofte utvikler det seg nyresyndrom, iskemi i det juxtaglomerulære nyreapparatet utvikler seg, og mekanismen til renin-angiotensin-aldosteronsystemet forstyrres.
Fra fordøyelseskanalen observeres lokale og diffuse magesår, foci av intestinal nekrose og koldbrann, samt blindtarmbetennelse. Pasienter opplever intenst magesmertesyndrom, tarmblødning kan utvikle seg, og tegn på peritoneal irritasjon oppstår. Intraintestinale inflammatoriske lidelser har ikke histologiske tegn på ulcerøs kolitt. Intern blødning, pankreatitt med pankreatisk nekrose, og infarkt i milt og lever kan forekomme.
Skade på nervesystemet kan kompliseres av utviklingen av en cerebral vaskulær krise, som manifesterer seg brått, med hodepine og oppkast. Deretter mister pasienten bevisstheten, kloniske og toniske kramper, plutselig hypertensjon observeres. Etter anfallet oppstår det ofte lesjoner i hjernen, som er ledsaget av lammelse av blikket, dobbeltsyn, nystagmus, ansiktsasymmetri og synshemming.
Generelt sett er periarteritt nodosa en livstruende patologi og krever tidligst mulig diagnose og aggressiv kontinuerlig behandling. Bare under slike forhold kan stabil remisjon oppnås og utvikling av alvorlige farlige konsekvenser unngås.
Utfall av periarteritis nodosa
Mer enn 70 % av pasienter med nodulær periarteritt opplever økt blodtrykk og tegn på økende nyresvikt innen de første 60 dagene etter sykdomsdebut. Skade på nervesystemet er mulig, med bevart følsomhet, men begrenset motorisk aktivitet.
Magekarene kan bli betente, noe som forårsaker sterke magesmerter. Farlige komplikasjoner inkluderer ofte mage- og tarmsår, galleblærenekrose, perforasjon og peritonitt.
Koronarkar påvirkes sjeldnere, men et slikt utfall er også mulig: pasienter utvikler hjerteinfarkt. Når hjernekarene blir skadet, oppstår hjerneslag.
Uten behandling dør nesten alle pasienter innen de første årene etter at patologien har oppstått. De vanligste problemene som fører til død er: omfattende arteritt, infeksjonsprosesser, hjerteinfarkt, hjerneslag.
Diagnostikk periarteritt nodosa
Diagnostiske tiltak begynner med å samle inn klager fra pasienten. Spesiell oppmerksomhet rettes mot tilstedeværelsen av utslett, dannelsen av nekrotiske foci og ulcerøse hudlesjoner, smerter i utslettområdet, i ledd, kropp, lemmer, muskler, samt generell svakhet.
En ekstern undersøkelse av hud og ledd er obligatorisk, utslettets plassering og de smertefulle områdene vurderes. Lesjonene palperes nøye.
For å vurdere nivået av sykdomsaktivitet utføres laboratorietester:
- generell klinisk blodprøve;
- generell terapeutisk biokjemisk blodprøve;
- vurdering av nivået av serumimmunoglobuliner i blodet;
- studie av komplementnivået med dets fraksjoner i blodet;
- vurdering av konsentrasjonsinnholdet av C-reaktivt protein i blodplasma;
- bestemmelse av revmatoid faktor;
- Generell undersøkelse av urinvæske.
Ved nodulær periarteritt påvises hematuri, sylindruri og proteinuri i urinen. Blodprøver viser nøytrofil leukocytose, anemi og trombocytose. Det biokjemiske bildet er representert ved en økning i andelene av γ- og α2-globuliner, fibrin, sialinsyrer, seromucoid og C-reaktivt protein.
Instrumentell diagnostikk utføres for å avklare diagnosen. Spesielt utføres en hud-muskelbiopsi: i biomaterialet tatt fra skinnebenet eller den fremre bukveggen oppdages inflammatoriske infiltrater og nekrotiske soner i karveggene.
Nodulær periarteritt er ofte ledsaget av aneurysmatiske vaskulære forandringer som er synlige under undersøkelse av fundus.
Ultralyddopplerografi av nyrekarene bidrar til å bestemme stenose. Røntgen av brystkassen visualiserer økningen i lungemønsteret og forstyrrelser i konfigurasjonen. Elektrokardiogram og ultralydundersøkelse av hjertet bidrar til å identifisere kardiopatier.
Den mikroskopiske prøven som kan brukes til studien er arteria mesenterica i det ekssudative eller proliferative stadiet av arteritt, subkutant vev, sural nerve og muskler. Prøver tatt fra lever og nyrer kan gi et falskt negativt resultat forårsaket av en feil i utvalget. I tillegg kan en slik biopsi forårsake blødning fra udiagnostiserte mikroaneurismer.
En makroskopisk prøve i form av utskåret patologisk endret vev fikseres i en løsning av etanol, klorheksidin og formalin for videre histologisk undersøkelse.
En biopsi av vev som ikke er påvirket av patologi er upassende, siden nodulær periarteritt har en fokal natur. Derfor tas det vev til biopsi, hvis skade bekreftes ved klinisk undersøkelse.
Hvis det kliniske bildet er minimalt eller fraværende, kan elektromyografi og nerveledningstest identifisere området for den foreslåtte biopsien. Ved hudlesjoner er det å foretrekke å fjerne biomateriale fra de dype lagene eller subkutant fett, unntatt de overfladiske lagene (de viser feilaktige indikatorer). Testikkelbiopsi er også ofte upassende.
Diagnostiske kriterier
Diagnosen nodulær periarteritt stilles basert på anamnese, karakteristiske symptomer og laboratoriediagnostiske resultater. Det er verdt å merke seg at endringer i laboratorieparametre er uspesifikke, siden de hovedsakelig gjenspeiler stadiet av patologisk aktivitet. Med dette i betraktning skiller spesialister mellom følgende diagnostiske kriterier for sykdommen:
- Muskelsmerter (spesielt i underekstremitetene), generell svakhet. Diffus muskelsmerter, som ikke påvirker korsryggen og skuldrene.
- Smertesyndrom i testiklene som ikke er relatert til smittsomme prosesser eller traumatiske skader.
- Ujevn cyanose på huden på lemmer og kropp, lik livedo reticularis.
- Vekttap på mer enn 4 kg, som ikke er forbundet med dietter og andre endringer i ernæring.
- Polynevropati eller mononevitt med alle nevrologiske tegn.
- En økning i diastolisk blodtrykk over 90 mm Hg.
- Økt blodurea (mer enn 14,4 mmol/liter – 40 mg %) og kreatinin (mer enn 133 μmol/liter – 1,5 mg %), som ikke er relatert til dehydrering eller urinveisobstruksjon.
- Tilstedeværelsen av HBsAg eller tilsvarende antistoffer i blodet (viral hepatitt B).
- Vaskulære forandringer på arteriogrammet i form av aneurismer og okklusjoner av viscerale arterielle kar, uten sammenheng med aterosklerotiske forandringer, fibromuskulære dysplastiske prosesser og andre ikke-inflammatoriske patologier.
- Påvisning av granulocytisk og mononukleær celleinfiltrasjon av karvegger under morfologisk diagnostikk av biomateriale tatt fra små og mellomstore arterielle kar.
Bekreftelse av minst tre kriterier gjør det mulig å stille en diagnose av periarteritt nodosa.
Klassifikasjon
Det finnes ingen allment akseptert klassifisering av periarteritt nodosa. Spesialister systematiserer vanligvis sykdommen etter etiologiske og patogenetiske tegn, histologiske trekk, alvorlighetsgraden av forløpet, klinisk bilde. De aller fleste praktiserende leger bruker en morfologisk klassifisering basert på kliniske endringer i vev, dybden av lokaliseringen og kaliberen av skadede kar.
Følgende kliniske typer av sykdommen skilles ut:
- Den klassiske varianten (renal-visceral, renal-polynevrittisk) kjennetegnes av skade på nyrene, sentralnervesystemet, det perifere nervesystemet, hjertet og fordøyelseskanalen.
- Den monoorgan-nodulære varianten er en mild type patologi, manifestert av visceropatier.
- Den dermato-trombangiske varianten er en sakte progressiv form, som er ledsaget av en økning i blodtrykk, utvikling av nevritt og en forstyrrelse av perifer blodstrøm forårsaket av utseendet av nodulære formasjoner langs det vaskulære lumen.
- Pulmonal (astmatisk) variant – manifesterer seg som endringer i lungene, bronkial astma.
I følge den internasjonale klassifiseringen ICD-10 tilhører nodulær vaskulær betennelse klasse M30 med følgende fordeling:
- M30.1 – allergisk type med lungeskade.
- M30.2 – ung type.
- M30.3 – endringer i slimhinnevevet og nyrene (Kawasakis syndrom).
- M30.8 – andre forhold.
I henhold til arten av forløpet av nodulær periarteritt, skilles følgende former for patologi:
- Den fulminante formen er en ondartet prosess der nyrene påvirkes, trombose i tarmkar og nekrose i tarmslynger oppstår. Prognosen er spesielt negativ, pasienten dør innen ett år etter sykdomsdebut.
- Den raske formen utvikler seg ikke veldig raskt, men har ellers mye til felles med den fulminante formen. Overlevelsen er dårlig, og pasientene dør ofte av en plutselig ruptur av nyrearteriekaret.
- Den tilbakevendende formen er preget av at sykdomsprosessen opphører som følge av behandlingen. Imidlertid gjenopptas patologiens vekst når doseringen av legemidler reduseres, eller under påvirkning av andre provoserende faktorer - for eksempel mot bakgrunn av utviklingen av en infeksjons- og inflammatorisk prosess.
- Den langsomme formen er oftest tromboangittisk. Den sprer seg til perifere nerver og det vaskulære nettverket. Sykdommen kan gradvis øke intensiteten over en periode på ti år eller enda mer, forutsatt at det ikke oppstår alvorlige komplikasjoner. Pasienten blir ufør og krever konstant, uavbrutt behandling.
- Den godartede formen regnes som den mildeste varianten av nodulær periarteritt. Sykdommen forekommer isolert, de viktigste manifestasjonene finnes kun på huden, og det er lange perioder med remisjon. Overlevelsesraten for pasienter er relativt høy - forutsatt kompetent og regelmessig behandling.
Kliniske retningslinjer
Diagnosen periarteritt nodosa bør baseres på relevante kliniske manifestasjoner og laboratoriediagnostiske data. Positive biopsiresultater er av stor betydning for å bekrefte sykdommen. En tidligst mulig diagnose er nødvendig: akutt og aggressiv behandling bør startes før patologien sprer seg til vitale organer.
Kliniske symptomer på nodulær periarteritt er preget av uttalt polymorfisme. Tegn på sykdommen med og uten tilstedeværelse av HBV er like. Den mest akutte utviklingen er typisk for patologi av legemiddelgenese.
Pasienter med mistanke om periarteritt nodosa anbefales å gjennomgå histologi, som avslører et typisk bilde av fokal nekrotiserende arteritt med blandet celleinfiltrasjon i karveggen. Den mest informative anses å være en biopsi av skjelettmuskulatur. Under biopsi av indre organer øker risikoen for indre blødninger betydelig.
For å bestemme behandlingstaktikken, må pasienter med nodulær periarteritt deles inn i henhold til alvorlighetsgraden av patologien, og også for å identifisere den refraktære typen av sykdommen, som ikke er preget av omvendt symptomatisk utvikling, eller til og med en økning i klinisk aktivitet som respons på en og en halv måned klassisk patogenetisk terapi.
Differensiell diagnose
Nodulær periarteritt skiller seg først og fremst fra andre kjente systemiske patologier som påvirker bindevevet.
- Mikroskopisk polyarteritt er en form for nekrotiserende vaskulitt som påvirker kapillærkar, så vel som venoler og arterioler, med dannelse av antinøytrofile antistoffer. Sykdommen er karakterisert ved forekomst av glomerulonefritt, en senere gradvis økning i blodtrykk, raskt økende nyresvikt, utvikling av nekrotiserende alveolitt og lungeblødning.
- Wegeners granulomatose er ledsaget av utvikling av vevsdestruktive forandringer. Sår oppstår på slimhinnen i nesehulen, neseskilleveggen er perforert, og lungevev går i oppløsning. Antinøytrofile antistoffer oppdages ofte.
- Revmatoid vaskulitt er preget av forekomsten av trofiske ulcerøse lesjoner på beina, utvikling av polynevropati. Under diagnosen vurderes graden av leddsyndrom (tilstedeværelsen av erosiv polyartritt med et brudd på leddkonfigurasjonen) nødvendigvis, og revmatoid faktor oppdages.
I tillegg oppstår hudmanifestasjoner som ligner på nodulær periarteritt mot bakgrunnen av septisk emboli, venstre atrie-myxom. Det er viktig å utelukke septiske tilstander selv før bruk av immunsuppressiva for å behandle nodulær periarteritt.
En kombinasjon av symptomer som polynevropati, feber og polyartritt finnes hos pasienter med Lyme-sykdom (et annet navn er borreliose). For å utelukke sykdommen er det nødvendig å spore den epidemiologiske historien. Momentene som gir mistanke om borreliose er følgende:
- flåttbitt;
- besøker naturlige fokussoner i perioder med spesiell flåttaktivitet (sen vår – tidlig høst).
For å stille en diagnose tas en blodprøve for å påvise tilstedeværelsen av antistoffer mot Borrelia.
Hvem skal kontakte?
Behandling periarteritt nodosa
Behandlingen bør skje så tidlig og langsiktig som mulig, med utnevnelse av et individuelt terapeutisk regime avhengig av alvorlighetsgraden av kliniske symptomer og stadiet av periarteritt nodosa.
I den akutte perioden er sengeleie obligatorisk, noe som er spesielt viktig hvis de patologiske fokusene på periarteritt nodosa er lokalisert på underekstremitetene.
Behandlingstilnærmingen er alltid omfattende, med anbefalt tillegg av cyklofosfamid (oralt 2 mg/kg per dag), som bidrar til å akselerere starten på remisjon og redusere hyppigheten av eksaserbasjoner. For å unngå infeksiøse komplikasjoner brukes cyklofosfamid kun hvis Prednisolon er ineffektivt.
Generelt er behandlingen ofte ineffektiv. Intensiteten av det kliniske bildet kan reduseres ved tidlig administrering av Prednisolon i en mengde på minst 60 mg/dag oralt. Hos pediatriske pasienter er det hensiktsmessig å foreskrive normalt immunglobulin for intravenøs administrering.
Behandlingskvaliteten vurderes i nærvær av positiv dynamikk i det kliniske forløpet, stabilisering av laboratorie- og immunologiske verdier og en reduksjon i aktiviteten til den inflammatoriske reaksjonen.
Det anbefales korrigering eller radikal eliminering av samtidige patologier som kan påvirke forløpet av nodulær periarteritt negativt. Slike patologier inkluderer foci av kronisk betennelse, diabetes mellitus, livmorfibroider, kronisk venøs insuffisiens, etc.
Ekstern behandling av erosjoner og magesår innebærer bruk av 1-2% løsninger av anilinfargestoffer, epiteliserende salver (Solcoseryl), hormonelle salver, enzymatiske midler (Iruskol, Himopsin) og påføring av Dimexide via applikator. Tørr varme brukes på lymfeknuter.
Medisiner
Legemidler som er effektive i behandlingen av periarteritt nodosa:
- Glukokortikoider: Prednisolon 1 mg/kg to ganger daglig oralt i 2 måneder, med ytterligere dosereduksjon til 5–10 mg/dag om morgenen (annenhver dag) inntil de kliniske symptomene forsvinner. Mulige bivirkninger: forverring eller utvikling av magesår og tolvfingertarmsår, svekket immunforsvar, ødem, osteoporose, nedsatt utskillelse av kjønnshormoner, grå stær, glaukom.
- Immunsuppressiva (hvis glukokortikoider er ineffektive), cytostatika (azatioprin i den aktive fasen av patologien med 2-4 mg/kg per dag i en måned, med en videre overgang til en vedlikeholdsdose på 50-100 mg/dag i halvannet til to år), cyklofosfamid oralt med 1-2 mg/kg per dag i 2 uker med en ytterligere gradvis reduksjon i dosering. Ved en intensiv økning i den patologiske prosessen foreskrives 4 mg/kg per dag i tre dager, deretter 2 mg/kg per dag i en uke, med en gradvis reduksjon i dosering over tre måneder. Den totale behandlingsvarigheten er minst ett år. Mulige bivirkninger: undertrykkelse av det hematopoietiske systemet, redusert motstand mot infeksjoner.
- Pulsbehandling i form av metylprednisolon 1000 mg eller deksametason 2 mg/kg per dag intravenøst i tre dager. Samtidig, den første dagen, administreres cyklofosfamid i en dosering på 10–15 mg/kg per dag.
Et kombinert behandlingsregime med glukokortikoider og cytostatika er berettiget:
- efferent behandling i form av plasmaferese, lymfocytaferese, immunosorpsjon;
- antikoagulantbehandling (heparin 5 tusen enheter 4 ganger daglig, enoksaparin 20 mg daglig subkutant, nadroparin 0,3 mg daglig subkutant;
- platehemmende behandling (pentoksifyllin 200–600 mg per dag oralt, eller 200–300 mg per dag intravenøst; dipyridamol 150–200 mg per dag; reopolyglucin 400 mg intravenøst som drypp, annenhver dag, i mengden 10 infusjoner; klopidogrel 75 mg daglig);
- ikke-steroide antiinflammatoriske legemidler - ikke-selektive COX-hemmere (diklofenak 50–150 mg per dag, ibuprofen 800–1200 mg per dag);
- selektive COX-2-hemmere (Meloxicam eller Movalis 7,5–15 mg per dag daglig med mat, Nimesulid eller Nimesil 100 mg to ganger daglig, Celecoxib eller Celebrex 200 mg per dag);
- aminokolinmidler (hydroksyklorokin 0,2 g per dag);
- angioprotektorer (Pamidin 0,25–0,75 mg tre ganger daglig, xantinolnikotinat 0,15 g tre ganger daglig, i en måned);
- enzympreparater (Wobenzym, 5 tabletter tre ganger daglig i 21 dager, deretter 3 tabletter tre ganger daglig i lang tid);
- antivirale og antibakterielle legemidler;
- symptomatiske legemidler (medisiner for normalisering av blodtrykk, for normalisering av hjerteaktivitet, etc.);
- vasodilatorer og kalsiumkanalblokkere (f.eks. Corinfar).
Cyklofosfamidbehandling utføres kun hvis det foreligger overbevisende indikasjoner og hvis glukokortikosteroider er ineffektive. Mulige bivirkninger ved bruk av legemidlet: myelotoksiske og hepatotoksiske effekter, anemi, steril hemoragisk blærekatarr, alvorlig kvalme og oppkast, sekundær infeksjon.
Immunsuppressiv behandling bør ledsages av månedlig overvåking av blodparametre (fullstendig blodtelling, blodplatetall, serumlevertransaminase, alkalisk fosfatase og bilirubinaktivitet).
Systemiske glukokortikosteroider tas (administreres) hovedsakelig om morgenen, med en obligatorisk gradvis reduksjon i dosering og en økning i administrasjonsintervallet (administrasjonsintervallet).
Fysioterapibehandling
Fysioterapi er kontraindisert ved periarteritis nodosa.
Urtebehandling
Til tross for at nodulær periarteritt er en ganske sjelden patologi, finnes det fortsatt folkemetoder for å behandle denne lidelsen. Muligheten for urtebehandling bør imidlertid diskuteres på forhånd med den behandlende legen, da det er nødvendig å ta hensyn til alvorlighetsgraden av sykdommen og sannsynligheten for å utvikle uønskede bivirkninger.
I de tidlige stadiene av periarteritt nodosa kan bruk av urtepreparater være berettiget.
- Tre mellomstore sitroner og 5 ss nellik kjøttkvern, blandes med 500 ml honning og helles over 0,5 l vodka. Bland alt godt, hell i en krukke, lukk lokket og sett i kjøleskapet i 14 dager. Filtrer deretter tinkturen og begynn å ta 1 ss tre ganger daglig, en halvtime før måltider.
- Lag en urteblanding av reinfann, immortelle og elecampan-rhizomer. Ta 1 ss av blandingen, hell et glass kokende vann over og la det stå i en halvtime. Ta 50 ml av infusjonen tre ganger daglig før måltider.
- Lag en blanding av tørkede fiolette blomster, svalørblader og tørkede tyttebær. Hell 2 ss av blandingen i 0,5 l kokende vann og la det avkjøles. Ta 50 ml 4 ganger daglig, mellom måltidene.
- Bland 1 ss. immortelle, malurt og elecampan, hell 1 liter kokende vann, la det stå i to timer. Filtrer deretter infusjonen og ta 100 ml tre ganger daglig.
En enkel og effektiv måte å styrke karveggene på ved nodulær periarteritt er regelmessig inntak av grønn te. Du bør drikke 3 kopper av drikken hver dag. I tillegg kan du ta alkoholtinktur av zamaniha eller ginseng, som vil bidra til å bli kvitt uønskede manifestasjoner av sykdommen raskere. Slike tinkturer kan kjøpes på ethvert apotek.
Kirurgisk behandling
Kirurgisk behandling er ikke hovedbehandlingen for periarteritt nodosa. Kirurgi kan kun være indisert ved en kritisk stenotisk tilstand, klinisk forårsaket av regional iskemi, eller ved okklusjon av hovedarteriene (Takayasus arteritt). Andre indikasjoner for kirurgisk behandling er:
- obliterans tromboangiitt;
- perifer gangren og andre irreversible vevsendringer;
- subfaryngeal stenose ved Wegeners granulomatose (mekanisk utvidelse av luftrøret i kombinasjon med lokal bruk av glukokortikosteroider).
Akuttkirurgi er foreskrevet for abdominale komplikasjoner: tarmperforasjoner, peritonitt, tarminfarkt, etc.
Forebygging
Det finnes ikke noe klart konsept for forebygging av nodulær periarteritt, siden de sanne årsakene til sykdommen ikke er fullstendig kjent. Det er absolutt nødvendig å unngå eksponering for faktorer som kan provosere frem utviklingen av patologi: unngå hypotermi, fysisk og psyko-emosjonell overbelastning, lev en sunn livsstil, spis riktig, beskytt deg mot bakterielle og virusinfeksjoner.
Når de første mistenkelige tegnene på sykdommen dukker opp, må du oppsøke lege så snart som mulig: i dette tilfellet øker sjansene for å diagnostisere og behandle nodulær periarteritt i den første fasen av utviklingen.
Forebygging av forverring av sykdommen hos pasienter med remisjon av nodulær periarteritt innebærer regelmessig observasjon av legekontoret, systematisk vedlikehold og styrking av behandlingen, eliminering av allergener, forebygging av selvmedisinering og ukontrollert inntak av legemidler. Pasienter med vaskulitt eller nodulær periarteritt bør ikke gis serum eller vaksineres.
Prognose
Uten behandling av nodulær periarteritt, inntreffer døden innen fem år hos 95 pasienter av hundre. Dessuten inntreffer det overveldende flertallet av dødsfall i løpet av de første 90 dagene av sykdommen. Dette kan skje hvis patologien diagnostiseres feil eller for tidlig.
De viktigste dødsårsakene ved periarteritt nodosa er omfattende vaskulær betennelse, tillegg av infeksjonssykdommer, hjerteinfarkt og hjerneslag. [ 12 ]
Rettidig bruk av glukokortikoidmedisiner øker andelen femårsoverlevelse med mer enn halvparten. En enda mer optimal effekt kan oppnås ved å kombinere glukokortikosteroider med cytostatika. Hvis det er mulig å oppnå fullstendig forsvinning av symptomene på sykdommen, er sannsynligheten for forverring estimert til omtrent 56–58 %. En ugunstig faktor for prognosen anses å være skade på ryggmargsstrukturer og hjernen. [ 13 ]
Genetisk bestemt nodulær periarteritt i barndommen blir fullstendig kurert i omtrent annethvert tilfelle. Hos 30 % av barn viser sykdommen vedvarende forsvinning av symptomer på bakgrunn av konstant medikamentell støtte. Dødeligheten i tidlig barndom er 4 %: døden er forårsaket av skade på hjernestrukturer og hjernenerver. [ 14 ]
Selv med et gunstig utfall krever periarteritt nodosa regelmessig revmatologisk overvåking. [ 15 ] For å unngå tilbakefall bør pasienten unngå smittsomme sykdommer, plutselige temperaturendringer og all selvmedisinering. I noen tilfeller kan tilbakefall fremkalles av graviditet eller abort.

