Medisinsk ekspert av artikkelen
Nye publikasjoner
Spinalnevrinom
Sist anmeldt: 29.06.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
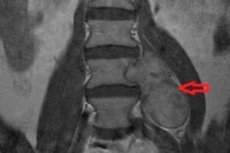
En godartet svulst i det perifere nervesystemet i ryggraden - spinal neurinom - utvikler seg på grunnlag av Schwann-celler som er ansvarlige for dannelsen av epineurium. Et annet navn på denne neoplasmen er schwannom.
Det patologiske fokuset er preget av relativt langsom vekst - omtrent 2 mm per år. Til tross for dette kan svulsten over tid oppnå en ganske stor størrelse, noe som har en ekstremt negativ innvirkning på pasientens livskvalitet. Behandling av patologi er kirurgisk. [ 1 ]
Epidemiologi
Spinal neurinom er en godartet svulst i spinalnerven med langsom vekst. Det patologiske fokuset kan påvirke hvilken som helst av avdelingene i det perifere nervesystemet og utvikler seg på grunnlag av dens strukturelle del - Schwann-celler, som er i stand til å vokse både innsiden (i 70 % av tilfellene) og fra den ytre delen (i 20 % av tilfellene) av duramedulla. I 10 % av tilfellene forlater de cerebrospinalkanalen langs den perifere nerven gjennom foramen foramina.
De vanligste stedene for utvikling av nevrinom antas å være:
- Pontin lillehjernevinkel (akustisk nevrinom);
- Sensitive nerveender i ryggmargen (spinal neurinom).
Sistnevnte forekommer oftest i de øvre-midtre ryggsegmentene (cervikal-thorakal ryggrad - i 75 % av tilfellene). Lumbosakralryggraden er påvirket i 25 % av tilfellene.
Den største faren er ikke så mye selve nevrinomet, men det omkringliggende vevet som er berørt. Neoplasmen har vanligvis en bindevevskapsel og står for omtrent 30 % av alle primære godartede svulster i ryggraden. Patologi rammer like ofte representanter for det mannlige og kvinnelige kjønn.
Spinal nevrinom kan forekomme uavhengig av alder, men de fleste tilfeller diagnostiseres hos pasienter i alderen 40–60 år. [ 2 ]
Fører til ryggmargsnevrinomer
Forskere kan ennå ikke fastslå de eksakte årsakene til utviklingen av spinal nevrinom. De utelukker imidlertid ikke at følgende provoserende faktorer kan være involvert:
- Arvelig predisposisjon;
- Stråling, strålingseksponering;
- Ryggmargsskader;
- Indre rus, langvarige negative effekter av giftige, kjemiske stoffer.
Mange pasienter har nevrinom og nevrofibromatose samtidig, noe som også kan betraktes som en faktor som øker sannsynligheten for tumorutvikling. I tillegg kan spinallesjonen være en manifestasjon av flere patologier, der lignende neoplasmer finnes andre steder i kroppen.
Spinalnevronom er ofte ledsaget av en genmutasjon i kromosom 22: et protein som begrenser fusjonen av Schwann-celler er feilkodet. Det "feil" proteinet fremmer overvekst av nervens myelinskjede. Denne endringen i genotype kan være tilfeldig eller arvelig. For eksempel, hos pasienter med nevrofibromatose type 2 (med autosomal dominant arv), finnes nevrinom i 50 % av tilfellene. [ 3 ]
Risikofaktorer
Noen predisponerende faktorer som bidrar til utviklingen av spinal neurinom inkluderer:
- Teratogene effekter på fosteret under graviditet;
- Langvarig rus av enhver opprinnelse;
- Traumer, rygglidelser av ulik opprinnelse;
- Nevrofibromatose, ugunstig onkologisk arvelighet;
- Tilstedeværelsen av andre svulster i kroppen, både ondartede og godartede.
Faren for nevrinom hos barn øker kraftig dersom minst én av foreldrene har denne patologien. [ 4 ]
Patogenesen
Et spinalnevronom er en kapselformet, avrundet, tydelig avgrenset, klumpete masse. I snitt er svulsten brunbrun eller gråaktig, har flere områder med fibrose, noen ganger cyster med brunt væskeinnhold.
Etter hvert som nevrinomet utvikler seg og vokser, komprimeres nærliggende vev og strukturer, noe som bestemmer den kliniske symptomatologien.
Mikroskopisk undersøkelse av neoplasmen avslører parallelle cellerekker med stavformede kjerner som veksler med vevsfibre. I periferien av fokuset er det et utviklet vaskulært nettverk, noe som ikke er tilfelle med den sentrale delen. Det er av denne grunn at dystrofiske forandringer ofte forekommer i midten. Endringer i morfologisk struktur, epiteloid, xantomatøs, angiomatøs neoplasi er observert.
Symptomer ryggmargsnevrinomer
De første stadiene av utvikling av spinal neurinom er vanligvis ikke ledsaget av noen uttalte symptomer. De første tegnene oppstår når neoplasmen begynner å komprimere nærliggende strukturer. Pasienter snakker oftest om følgende symptomer:
- Økende, konstant plagsomme ryggsmerter, hovedsakelig i området der det patologiske fokuset er lokalisert, som ikke forsvinner etter å ha tatt standardmedisiner (smertestillende midler, ikke-steroide antiinflammatoriske legemidler);
- Bestråling av smerte til ekstremiteter (øvre eller nedre), skulderblad, skulder;
- Blære- og/eller tarmlidelser;
- Økende svakhet i musklene i lemmet;
- Tap av arbeidsevne, reduserte motoriske ferdigheter;
- Nummenhet i en del av kroppen eller lemmer under det berørte området (prikking, svie, følelse av "krypende gåsehud");
- Redusert libido.
I alvorlige tilfeller kan delvis eller fullstendig lammelse utvikles. [ 5 ]
Symptomatologiske trekk er nært avhengige av lokaliseringen og volumet av neoplasmen. [ 6 ]
- Nevronom i nakkesøylen manifesterer seg ofte ved smerter i øvre ekstremiteter. Det blir smertefullt å snu og vippe hodet. Det kan være tinnitus, hodesmerter, irritabilitet, søvnforstyrrelser, parestesier.
- Nevronom i brystryggen er ledsaget av helvetesildsmerter i brystet og skulderbladet. Det kan være svakhet i armene. Ryggsmerter er som regel skarpe og intense, og pasienten blir vanskelig å utføre noen aktivitet, inkludert hverdagsaktiviteter.
- Et nevrinom i korsryggen fremkaller smerter i ryggen på den tilsvarende lokaliseringen, med innervasjon til underekstremitetene. Pasienten blir vanskelig å gå, noen ganger er det svikt i bekkenorganenes arbeid. Det kan være nummenhet i bena og korsryggen, redusert følelse.
Komplikasjoner og konsekvenser
De vanligste bivirkningene av spinal neurinom er parese og lammelse – komplikasjoner som er ledsaget av svekkelse eller manglende evne til å utføre frivillige bevegelser. Dette problemet er forbundet med kompresjon av spinalstrukturer av svulsten: ved sterkt trykk oppstår lammelse, og ved svakt trykk oppstår parese.
Mot bakgrunnen av lesjonen i motorapparatet utvikles trofiske lidelser, redusert muskeltonus.
Radikulært smertesyndrom manifesterer seg ved konstant og sterk smerte langs ryggraden, mulige sensoriske og motoriske problemer i området med nerveinnervasjon.
Det autonome nervesystemet lider: over tid er det forstyrrelser i vannlating, tarmtømming, og når brystseksjonen er påvirket - arytmier, fordøyelsesforstyrrelser.
Etter hvert som svulsten, et spinal nevrinom, vokser, svekkes funksjonene som spinalstrukturene under lesjonsnivået er ansvarlige for. Taktil og temperaturfølsomhet på den berørte siden og smertefølsomhet på motsatt side reduseres. Bevegelser i lemmene svekkes eller blir umulige. [ 7 ]
Diagnostikk ryggmargsnevrinomer
Spinal neurinom oppdages gjennom omfattende diagnostiske tiltak.
Testene er generelt informative av natur. Som regel foreskrives generelle og biokjemiske blodprøver og urinanalyse.
Instrumentell diagnose ved spinal nevrinom er representert ved følgende undersøkelser:
- MR - magnetisk resonansavbildning med kontrastmiddel - er den mest informative prosedyren som gjør det mulig å visualisere en neoplasme selv av relativt liten størrelse, samt vurdere graden av kompresjon av omkringliggende vev;
- CT-skanning tillater bare å se store nevrinomer og innebærer bruk av kontrastforsterkning;
- Ultralyd er ikke tilstrekkelig informativ, men kan noen ganger brukes som en del av differensialdiagnostikk;
- Radiografi tillater identifisering av beinforandringer på grunn av tumorvekst;
- Biopsi - utføres for å finne ut de strukturelle egenskapene til neoplasmen.
CT-manifestasjoner av spinal nevrinom:
- Neoplasmen er innkapslet og tydelig avgrenset;
- Det kan være en cystisk komponent, kombinert med nevrofibromatose;
- Kan spre seg ekstraduralt gjennom intervertebralforamen.
Spinal nerverotneurinom er oftere lokalisert i nakke- og brystryggraden. Pasienter med nevrofibromatose kan ha flere neoplasmer.
Obligatoriske konsultasjoner hos nevrolog, onkolog, kirurg, revmatolog og traumatolog. [ 8 ]
Differensiell diagnose
Spinalneurinomer differensieres fra andre mulige tumorprosesser.
En pontin cerebellar neoplasme bør skilles fra astrocytomer, meningiomer og cerebellare svulster.
Selve spinalnevronom skiller seg fra andre ekstramedullære svulster.
Perifer nerveskade skilles fra nevropati med iskemisk kompresjons- eller inflammatorisk opprinnelse.
Ved ryggsmerter utfør differensialdiagnose med aortaaneurismedisseksjon, akutt nyrekolikk, akutt pankreatitt, infeksiøse lesjoner i ryggsøylen, primære og metastatiske ondartede svulster, spinal kompresjonsfraktur, seronegativ spondylartritt.
Hvem skal kontakte?
Behandling ryggmargsnevrinomer
I de tidlige stadiene av utviklingen av spinal neurinom kan et konservativt behandlingsalternativ velges, men i praksis skjer dette sjelden: eksperter anbefaler å fjerne svulsten uten å vente til den begynner å vise patologiske symptomer, og klemmer de omkringliggende strukturene.
Hvis du fortsatt vurderer konservativ metodikk, kan det inkludere å ta smertestillende og antispasmodiske midler, samt vanndrivende midler og medisiner som forbedrer blodsirkulasjonen i ryggsøylen.
Blant de viktigste kirurgiske teknikkene er åpen kirurgi og radiokirurgi de beste når det gjelder effektivitet.
Endoskopisk metode brukes til å fjerne ikke veldig store spinale nevrinomer sammen med kapselen. Strålekirurgi brukes hvis skalpellinngrep ikke er mulig, eller hvis pasienten nekter å gjennomgå kirurgi. [ 9 ]
Medisiner
Medikamentell behandling for spinal neurinom foreskrives individuelt og kan omfatte følgende legemidler:
- Ikke-selektive cyklooksygenasehemmere 2:
- Diklofenak 75–150 mg per dag i to doser
- Ketorolak 20 mg per dag i to doser (i 3–5 dager);
- Deksketoprofen 25–75 mg per dag i 1–2–3 doser;
- Ketoprofen 100–300 mg per dag i 2 doser;
- Lornoksikam 8–16 mg per dag fordelt på 2 doser.
Mulige bivirkninger ved å ta medisinene over for lang tid: dyspepsi, magesår, gastrointestinal blødning, forverring av hjerte- og karsykdommer.
- Selektive cyklooksygenasehemmere 2:
- Nimesulid 200 mg per dag i 2 doser;
- Celecoxib 200–400 mg per dag fordelt på 2 doser.
Mulige bivirkninger: kvalme, oppkast, magesmerter, kløe i huden, bitterhet i munnen, ved langvarig bruk - sår i mageslimhinnen.
- Myorelaksanter - ved tegn på muskelspasmer, korte kurer - ikke mer enn én uke. Langvarig bruk er begrenset av bivirkninger (svakhet, svimmelhet, lavt blodtrykk):
- Tizanidin 2–4 mg 2–3 ganger daglig;
- Tolperison 150 mg tre ganger daglig.
Andre typer medikamentell behandling - i henhold til individuelle indikasjoner og etter legers skjønn.
Kirurgisk behandling
Spinal nevrinom krever i de aller fleste tilfeller fjerning. En avventende tilnærming praktiseres sjelden, da det er høy risiko for å utvikle negative helse- og livskomplikasjoner, inkludert malignisering av svulstprosessen. I tillegg vokser nevrinomer ofte til en stor størrelse, og behandlingen blir mer komplisert og risikoen for komplikasjoner øker betydelig.
Endoskopisk og mikrokirurgisk fjerning av svulster, samt radikal intervensjon for store svulster er standard.
Operasjonsforløpet varierer avhengig av plasseringen og størrelsen på svulsten. Hvis nevrinomet er lokalisert i spinalkanalen, utføres et skånsomt mikrokirurgisk inngrep, noe som gjør det lettere for pasienten å komme seg. Det patologiske fokuset fjernes ved hjelp av nevrokirurgiske instrumenter, mikroskopisk utstyr og nevrofysiologisk overvåking. Nerven isoleres fra svulsten og plasseres i henhold til dens anatomiske plassering.
Hovedkontraindikasjonen for kirurgisk inngrep er infeksjon i snittområdet. Behandling kan utsettes ved graviditet, visse sykdommer i det kardiovaskulære systemet, samt ved nyre- eller respirasjonssvikt hos pasienten. [ 10 ]
Etter operasjonen blir pasienten liggende til observasjon på sykehus i omtrent 5–7 dager, får medisinsk støtte og behandling av det postoperative såret. Som regel rapporteres full bedring etter omtrent 2 måneder, forutsatt at alle legenes anbefalinger følges.
Den opererte pasienten rådes til å:
- Unngå å løfte tunge gjenstander og laster;
- Ikke delta i idretter som innebærer belastning på ryggraden og risiko for ryggskade;
- Hold deg til et sunt kosthold.
Forebygging
Forskere kan ikke navngi de eksakte årsakene til spinal neurinom, sykdommen forekommer sporadisk - det vil si tilfeldig på grunn av transformasjon av Schwann-celler. På dette grunnlaget er primærforebygging av neoplasma ikke tvilsomt.
Hvis du har en familiehistorie med nevrofibromatose type 2 eller andre ryggsvulster, bør du være årvåken med tanke på helsen din og regelmessig utføre diagnostiske tiltak – spesielt hvis det oppstår mistenkelige symptomer eller klager.
Ifølge eksperter øker risikoen for å utvikle spinal neurinom:
- Eksponering for stråling, ioniserende stråling;
- Alvorlige hormonsvingninger;
- Aggressive eksterne faktorer (eksponering for kjemiske giftstoffer, ugunstige miljøforhold, etc.);
- Feil kosthold;
- Traume i ryggsøylen.
Det er viktig å leve en sunn livsstil, og hvis du oppdager noen mistenkelige symptomer – ikke nøl med å oppsøke lege. Ikke selvmedisiner – det er farlig.
Prognose
Utfallet av spinal nevrinom kan bare kalles gunstig dersom svulsten ble oppdaget og fjernet i tide. Hos nesten alle pasienter fjernes svulsten uten problemer og fullstendig, tilbakefall er sjeldne.
Det vanligste og mest komplekse problemet pasienter kan møte hvis de ikke behandles, er lammelse, som utvikler seg i 50 % av tilfellene. Kirurgisk inngrep utført så tidlig som mulig kan forhindre muskelatrofi og fremskynde pasientenes rekonvalesens.
Spinal nevrinom er en patologi som i prinsippet ikke kan behandles konservativt. Derfor er kirurgi det foretrukne alternativet for eliminering. Valget av en avventende tilnærming kan bare brukes på små og ikke-progressive neoplasmer som oppdages ved en tilfeldighet.

