Medisinsk ekspert av artikkelen
Nye publikasjoner
Lymfeknutebiopsi
Sist anmeldt: 06.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
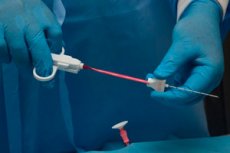
For å forstå årsakene til forstørrelsen av lymfeknuter, er det nødvendig å gjennomføre en rekke diagnostiske studier. Den mest informative og utbredte diagnostiske metoden anses for tiden å være en lymfeknutebiopsi. Dette er en prosedyre der et stykke biomateriale fjernes for videre undersøkelse.
I menneskekroppen fungerer lymfeknuter som en slags filtreringsstasjon, som tiltrekker og nøytraliserer patogene mikroorganismer. Når patogener kommer inn i lymfeknuten, øker den i størrelse, noe som også er typisk for inflammatoriske reaksjoner eller ondartede prosesser. For å forstå hvilken patologi som oppstår i lymfeleddet, utføres en prosedyre som kalles biopsi. [ 1 ]
Hva er forskjellen mellom en punktering og en biopsi av lymfeknuter?
Histologisk analyse er foreskrevet for diagnose av mange patologier, siden den med hell bidrar til å bestemme typen sykdomsprosess, identifisere dens fase, differensiere svulsten, etc. Ofte er det denne studien som lar deg nøyaktig stille en diagnose og foreskrive riktig behandling.
Lymfeknuter er hovedleddene i kroppens immunsystem. De er "lagerhus" av spesifikt vev som sikrer modning av T- og B-lymfocytter, danner plasmaceller som produserer antistoffer og renser lymfen. Bakterier og fremmedlegemer filtreres i lymfeknutene med lymfestrømmen. Når de er i overskudd, aktiveres kroppens forsvarsmekanisme, immunglobuliner produseres og cellulær hukommelse dannes. Alle disse reaksjonene er en integrert del av immuniteten, og eliminerer smittsomme og ondartede agenser.
Slik beskyttelse fungerer vanligvis alltid, og personen selv mistenker kanskje ikke engang at slike reaksjoner forekommer i kroppen hans. Bare ved et massivt angrep eller et fall i immunforsvaret kan nodene øke i størrelse, og det kan oppstå smerter. For de fleste pasienter går imidlertid alt tilbake til det normale i løpet av få dager.
Hvis flere grupper av lymfeknuter øker samtidig, pasientens helse forverres kraftig, temperaturen stiger, andre smertefulle symptomer oppstår, da er det i en slik situasjon nødvendig med diagnostikk, inkludert biopsi eller punktering av lymfeknuten. Ofte tas disse konseptene som synonymer, men dette er ikke helt sant.
Hvis vi snakker om en punktering, som innebærer å samle et flytende sekret med celler for videre cytologisk undersøkelse, brukes vanligvis begrepet "punktering". Biopsi nevnes hvis det innebærer å fjerne en stor del av biomaterialet med påfølgende histologisk analyse.
Punktur er en minimalt invasiv finnålsprosedyre som er så godt som smertefri. En lymfeknutebiopsi krever mer traumatisk inngrep, ofte med bruk av en skalpell. Det finnes imidlertid også konseptet "punkturbiopsi", der lymfeknuten punkteres med en tykkere nål, slik at den nødvendige mengden vev kan samles inn.
Indikasjoner for prosedyren
Ved diagnostisering av lymfoproliferative og ondartede patologier er det viktig ikke bare å bekrefte diagnosen morfologisk, men også å detaljere den ved hjelp av cytologi og histologi. Slik informasjon kan innhentes ved hjelp av punktering og biopsi av lymfeknuten.
Punktur brukes som en indikativ diagnostisk manipulasjon. Punktur er ikke egnet for å bestemme lymfoproliferativ patologi: en biopsi (enten eksisjonell eller punktur) er nødvendig, med påfølgende cytologisk og histologisk undersøkelse av biopsien.
Indikasjoner for punktering kan være:
- en forstørret enkelt lymfeknute, uten dannede konglomerater og uten tegn på lymfoproliferativ patologi;
- Ultralydtegn på væskedannelse;
- behovet for å fjerne biomateriale for tilleggsundersøkelse etter å ha utført en biopsi.
En lymfeknutebiopsi er en kirurgisk prosedyre som utføres under lokal eller generell anestesi. Som et resultat av prosedyren tas en del av lymfeknuten eller hele lymfeknuten for videre undersøkelse. Mikroskopisk analyse er nøkkelen til nøyaktig og korrekt diagnose.
De grunnleggende indikasjonene for biopsi er:
- høy risiko for svulstutvikling i henhold til klinisk informasjon;
- lymfadenopati av ukjent opprinnelse (alle diagnostiske metoder som ble brukt hjalp ikke med å stille en diagnose);
- mangel på effektivitet av terapien.
Det er umulig å si nøyaktig ved hvilken størrelse lymfeknuten en biopsi er obligatorisk. De fleste spesialister mener imidlertid at en lymfeknute som er større enn 30 mm, og dette ikke er forbundet med en infeksjonsprosess, krever en biopsi.
Noen ganger er ikke én biopsi nok: pasienten får foreskrevet gjentatte prosedyrer. Dette er mulig hvis flere histologiske forandringer ble oppdaget under den forrige biopsien:
- lymfeknute nekrose;
- sinus histiocytose;
- sklerose;
- parakortikal respons med tilstedeværelse av et stort antall makrofager og plasmaceller.
Forberedelse
Forberedelsesfasen før en lymfeknutebiopsi kan inkludere konsultasjon med en terapeut, kirurg, endokrinolog, anestesilege, onkolog og hematolog. En generell og biokjemisk blodprøve, og en undersøkelse av blodkoagulasjonssystemet er obligatorisk.
En ultralydundersøkelse er foreskrevet for å avklare plasseringen av det patologiske fokuset.
Legen har en samtale med pasienten på forhånd:
- avklarer allergistatusen;
- mottar informasjon om medisinene som er tatt;
- hos kvinner spesifiserer den fasen i menstruasjonssyklusen og utelukker muligheten for graviditet.
Hvis pasienten tar blodfortynnende medisiner, seponeres de 7–10 dager før biopsien.
Hvis prosedyren skal utføres med generell anestesi, utføres forberedelsen mer grundig:
- Det er forbudt å spise eller drikke på dagen for inngrepet;
- middagen dagen før bør være så lett som mulig, med inntak av hovedsakelig lett fordøyelig plantebasert mat;
- 2-3 dager før intervensjonen bør du ikke drikke alkohol, det er uønsket å røyke;
- Neste morgen, før biopsien tas, bør pasienten dusje uten å bruke bodylotion eller kremer.
Teknikk lymfeknutebiopsi
En biopsi av overfladiske lymfeknuter er vanligvis kortvarig – for mange pasienter tar prosedyren omtrent 20 minutter. Lokalbedøvelse brukes vanligvis, selv om punkteringen generelt anses som smertefri. Hvis ultralydkontroll brukes, bruker legen en ultralydsensor for å spesifisere plasseringen av den smertefulle strukturen, setter et spesielt merke som vises på skjermen. Huden i punkteringsområdet behandles med et antiseptisk middel, og deretter med et bedøvelsesmiddel, eller det gis en injeksjon av et bedøvelsesmiddel. Pasienten ligger horisontalt på sofaen eller sitter. Hvis biopsien utføres i nakkeområdet, festes den spesielt, og pasienten forklares behovet for midlertidig å avstå fra å svelge. Under biopsien må pasienten holde seg helt stille.
Etter å ha tatt den nødvendige mengden biologisk materiale, behandles punkteringsområdet med et antiseptisk middel. Det kan anbefales å påføre en kald, tørr kompress i en halvtime.
Det er ikke behov for et langt opphold på klinikken eller sykehusinnleggelse for pasienten: han kan dra hjem på egenhånd hvis det ikke er andre grunner til å holde ham der. I den første perioden etter inngrepet er det viktig å unngå fysisk aktivitet.
Hvis det kreves en biopsi fra en dyptliggende lymfeknute, kan det være nødvendig med generell anestesi. I en slik situasjon drar ikke pasienten hjem etter diagnosen, men forblir på klinikken - fra flere timer til 1-2 dager.
En åpen biopsi krever et spesielt sett med instrumenter: i tillegg til en skalpell er dette klemmer, et koaguleringsapparat og materialer for suturering. Dette inngrepet varer opptil 60 minutter. Legen velger lymfeknuten som trengs for biopsien, fester den med fingrene og lager deretter et 4-6 cm langt snitt i huden. Han dissekerer det subkutane fettlaget, fjerner muskelfibrene, nervenettverket og karene. Hvis det er nødvendig å fjerne en eller flere noder under biopsien, ligerer kirurgen først karene for å forhindre blødning, lymfelekkasje og spredning av tumorceller (hvis vi snakker om en ondartet prosess). Etter fjerning av lymfeknutene sender legen dem til undersøkelse, reviderer såret på nytt og syr snittene. I noen tilfeller blir det igjen en dreneringsanordning som fjernes etter 24-48 timer. Suturene fjernes innen en uke.
Hvordan utføres en lymfeknutebiopsi?
Å ta en biopsi fra en bestemt lymfeknute kan ha sine egne egenskaper, som avhenger av lokalisering, dybde av strukturen, samt tilstedeværelsen av vitale organer og store kar i nærheten av den skadede lenken.
- En lymfeknutebiopsi i nakken kan foreskrives ved øre-nese-hals- og tannproblemer, som er de vanligste årsakene til lymfadenopati. Hvis lymfadenopatien har en uklar opprinnelse, foreskrives først en ultralyd, og først deretter, om nødvendig, en biopsi. Lymfeknuter forstørres ved ondartede svulster, siden kreftceller trenger inn i lymfekarene som drenerer et separat område. Disse cellene legger seg deretter i filtreringsknutene som metastaser og begynner å utvikle seg. Ofte, ved onkologi, oppstår lymfeknuteskade "i en kjede", noe som lett kan bestemmes ved palpasjon. En biopsi i nakken kan utføres enten ved nålestikk med materialfjerning, eller ved kirurgisk tilgang med fullstendig fjerning av lenken for histologisk analyse.
- Sentinellymfeknutebiopsi for melanom utføres på samme måte som brystkreftbiopsi. Hvis det finnes informasjon om metastase til fjerne organer og lymfeknuter, anses det som nytteløst å utføre en biopsi. I fravær av metastaser er sentinellymfeknutebiopsi fullstendig berettiget. Det utføres vanligvis etter fjerning av selve melanomet. Lymfeknuten kan visualiseres ved hjelp av ulike radiografiske metoder.
- En biopsi av aksillære lymfeknuter utføres mens pasienten sitter, løfter armen opp og beveger den litt bakover. Oftest utføres denne prosedyren når brystkjertelen er påvirket: lymfen strømmer gjennom karene til lymfeknutene som ligger i armhulen på samme side. Slike lymfeknuter danner en slags aksillær-nodal kjede. Skaden spiller en viktig rolle i planleggingen av behandlingsregimet for brystkjertelpatologi. Studien er også egnet for melanom eller plateepitelkarsinom i øvre lem, og lymfogranulomatose.
- En biopsi av inguinale lymfeknuter utføres mens pasienten ligger på en sofa, og benet (høyre eller venstre, avhengig av siden av lesjonen) flyttes til siden. Denne undersøkelsen foreskrives oftest ved mistanke om tumorprosesser (testikkelkreft, ytre kjønnsorganer, livmorhals, prostata, blære, endetarm), eller hvis det ikke er mulig å bestemme årsaken til lymfadenopati på andre måter (for eksempel ved lymfogranulomatose eller HIV-infeksjon).
- En biopsi av den supraclavikulære lymfeknuten er alltid forårsaket av mistanke om ganske alvorlige patologier: i mange tilfeller er dette svulster - metastaser av kreft eller lymfom som ligger i brystet eller bukhulen. Den supraclavikulære lymfeknuten på høyre side kan gjøre seg gjeldende i svulstprosesser i mediastinum, spiserøret, lungen. Lymfe fra de intrathorakale organene og bukhulen nærmer seg lymfeknuten på venstre side. Inflammatoriske sykdommer kan også forårsake supraclavikulær lymfadenopati, men dette skjer mye sjeldnere.
- Biopsi av mediastinale lymfeknuter utføres i projeksjonsområdet til den øvre tredjedelen av den intrathorakale trakealseksjonen, fra den øvre kanten av arteria subclavia eller pulmonal apex til skjæringspunktet mellom den øvre kanten av venstre vena brachiocephalica og den midtre trakeallinjen. De vanligste indikasjonene for biopsi av mediastinale lymfeknuter er: lymfoproliferative neoplasmer, tuberkulose og sarkoidose.
- En biopsi av en lymfeknute i lungen er en vanlig prosedyre for kreft, tuberkulose og sarkoidose. Lymfadenopati er ofte det eneste tegnet på patologi, siden mange lungesykdommer er asymptomatiske. Uansett må legen utføre en biopsi og innhente histologisk informasjon før en endelig diagnose stilles.
- Biopsi av abdominale lymfeknuter foreskrives ved mistanke om svulstprosesser i mage-tarmkanalen, kvinnelige og mannlige reproduktive organer og urinveiene. Forstørrede lymfeknuter i bukhulen observeres ofte ved hepatosplenomegali. Biopsi utføres for både primær- og differensialdiagnostikk. Et stort antall lymfeknuter i bukhulen er plassert parietal langs peritoneum, langs karene, i mesenteriet og langs tarmen, nær omentum. De kan forstørres hvis mage, lever, tarmer, bukspyttkjertel, livmor, vedheng, prostata og blære er påvirket.
- En submandibulær lymfeknutebiopsi kan foreskrives for patologier i tenner, tannkjøtt, kinn, strupehode og svelg, hvis årsaken til lymfadenopati ikke kan finnes, samt hvis det er mistanke om metastaser av en kreftprosess eller lymfom.
- En biopsi for lymfeknutekreft utføres i fravær av metastaser til fjerne organer og lymfeknuter. Ellers anses prosedyren som meningsløs for pasienten. Hvis det ikke er noen fjernmetastase, begynner de først og fremst å undersøke den første i kjeden, "sentinel"-lymfeknuten.
- Retroperitoneal lymfeknutebiopsi er egnet for ondartede prosesser i det mannlige og kvinnelige reproduksjonssystemet. Omtrent 30 % av pasienter som allerede er i det første stadiet av kreft har mikroskopiske metastaser i lymfeknutene, som ikke kan bestemmes ved hjelp av computertomografi eller markører. Biopsi utføres vanligvis på den siden der den primære svulsten var lokalisert. Prosedyren utføres vanligvis som en del av en retroperitoneal lymfadenektomi.
- Biopsi av intrathorakale lymfeknuter er en obligatorisk undersøkelse ved mistanke om lungekreft, spiserørskreft, tymuskreft, brystkreft, lymfomkreft og lymfogranulomatose. Metastaser fra bukhulen, bekkenet, retroperitonealrommet (nyrer, binyrer) i avanserte stadier kan også spre seg til mediastinallymfeknutene.
- Biopsi av paratrakeale lymfeknuter utføres ofte hos pasienter med onkologiske lungelesjoner. Paratrakeale lymfeknuter er plassert mellom de øvre mediastinale og trakeobronkiale lymfeknutene. Ved en primær tumorprosess på samme side klassifiseres de som ipsilaterale, og ved fravær av en primær tumor som kontralaterale.
Lymfevæske strømmer gjennom de aktuelle karene. Hvis kreftceller kommer inn i den, havner de først i den første lymfeknuten i kjeden. Denne første noden kalles en sentinel- eller vaktpostknute. Hvis det ikke finnes kreftceller i vaktpostknuten, bør de påfølgende nodene i teorien være friske.
Typer biopsier
Det finnes flere typer lymfeknutebiopsier, avhengig av teknikken for biomaterialeutvinning. Noen typer prosedyrer utføres i etapper: først utføres en nålepunksjon, og deretter utføres en åpen intervensjon hvis punkteringen ikke er tilstrekkelig for diagnose. En åpen biopsi er nødvendig hvis cytologiresultatet er usikkert, tvilsomt eller omtrentlig.
- Åpen lymfeknutebiopsi er det mest komplekse og invasive alternativet for slik diagnostikk. Under prosedyren brukes en skalpell, og hele lymfeknuten velges ut for undersøkelse, ikke bare en del av den. Slikt inngrep er ofte det eneste riktige hvis det er mistanke om ondartede prosesser.
- Punkturbiopsi av lymfeknuten er en relativt skånsom og smertefri prosedyre som ikke forårsaker noe spesielt ubehag for pasientene. Under diagnostikken brukes en mandrin, som fungerer som en stylet. Mandrinen brukes til å kutte av og fange opp den nødvendige mengden biomateriale. Punkturbiopsi innebærer bruk av lokalbedøvelse og krever ikke sykehusinnleggelse av pasienten.
- Ekskisjonell lymfeknutebiopsi er et begrep som ofte brukes for å referere til en åpen biopsi, utført under generell anestesi, der den berørte lymfeknuten fjernes gjennom et snitt.
- En trefinbiopsi av en lymfeknute innebærer bruk av en spesiell stor nål med hakk som tillater fjerning av en vevspartikkel av ønsket størrelse.
- Finnålsbiopsi av en lymfeknute kalles aspirasjon: det innebærer bruk av en tynn, hul nål. Vanligvis palperes og punkteres lymfeknuten: hvis dette ikke er mulig, brukes ultralydkontroll. Som regel foreskrives finnålsbiopsi når det er nødvendig å undersøke submandibulære eller supraclavikulære lymfeknuter, når metastaser av lymfoide strukturer oppdages.
Ultralydveiledet lymfeknutebiopsi
For tiden anser spesialister den mest akseptable teknikken for lymfeknutebiopsi som en målrettet punkteringsprosedyre, eller den såkalte «biopsien under visuell ultralydkontroll».
Dette er prosessen med å ta en prøve av biomateriale, som utføres under ultralydovervåking: som et resultat utføres plassering og innsetting av punkteringsnålen mer nøyaktig og trygt. Dette er ekstremt viktig for legen, siden den mistenkelige lymfeknuten ofte befinner seg i dype vev nær vitale organer, eller er liten i størrelse, noe som kompliserer prosedyren betydelig.
Ultralydmonitorering bidrar til å sette instrumentet presist inn på ønsket sted, uten risiko for å skade nærliggende vev og organer. Som et resultat minimeres risikoen for komplikasjoner.
Legen bestemmer den nøyaktige metoden for visualisering av det nødvendige området. En ytterligere fordel med teknikken er ikke bare sikkerheten, men også den lave kostnaden: det er ikke behov for ultramoderne og dyrt utstyr.
Biopsi med ultralyd anbefales spesielt hvis det er nødvendig å undersøke ikke bare den berørte strukturen, men også å finne ut hva som er spesielt med blodsirkulasjonen i nærheten. Denne tilnærmingen vil unngå skade på blodårene og forhindre at blod lekker inn i vevet.
Prosedyren bruker spesielle nåler med endesensorer. Denne enkle enheten bidrar til å tydelig overvåke nålens posisjon og fremdrift.
Restitusjonsperioden etter et slikt inngrep er raskere og mer behagelig for pasienten. [ 2 ]
Kontraindikasjoner til prosedyren
Før en pasient henvises til en lymfeknutebiopsi, vil legen foreskrive en rekke studier og tester som er nødvendige for å utelukke kontraindikasjoner for denne prosedyren. Grunnleggende fordiagnostikk er en generell blodprøve og en vurdering av koagulasjonskvaliteten. Biopsi utføres ikke hvis det er en tendens til blødning - for eksempel hos pasienter som lider av hemofili, siden inngrepet kan skade karene.
Lymfeknutebiopsi er kontraindisert ved purulente prosesser i punkteringsområdet. Det er ikke tilrådelig å utføre prosedyren på gravide eller ammende kvinner, samt under menstruasjonsblødning.
Generelt fremhever eksperter følgende liste over kontraindikasjoner:
- forstyrrelser i blodkoagulasjonssystemet (medfødte lidelser, ervervet eller midlertidige - det vil si forbundet med å ta passende medisiner som fortynner blodet);
- blodplatenivå under 60 tusen per µl;
- hemoglobinnivå mindre enn 90 g/liter;
- INR større enn 1,5;
- protrombintid som overstiger normen med 5 sekunder;
- smittsomme og inflammatoriske prosesser i biopsiområdet;
- menstruasjonsblødning hos kvinner på prosedyredagen;
- dekompenserte kroniske patologier;
- behandling med ikke-steroide antiinflammatoriske legemidler i løpet av den siste uken.
Normal ytelse
Mikroskopisk undersøkelse av en pasients lymfeknutebiopsi regnes som den viktigste i det diagnostiske aspektet av onkologiske patologier og bidrar til å vurdere kvaliteten på medikamentell behandling.
Lymfeknute-histologi er en mindre kirurgisk prosedyre der et lite vevsstykke fjernes for videre undersøkelse. Ved hjelp av en lymfeknutebiopsi kan spesialister studere strukturen, oppdage smertefulle avvik og legge merke til tegn på en inflammatorisk reaksjon.
Lymfeknuten er den grunnleggende lenken i kroppens forsvarssystem, som er et forbindelseselement mellom lymfekarene. Lymfeknuter bidrar til å bekjempe infeksjoner ved å produsere leukocytter - spesifikke blodceller. Knuten fanger opp mikrobielle og virusinfeksjoner, ondartede celler.
En lymfeknutebiopsi bidrar til å identifisere tilstedeværelsen av atypiske celler, bestemme detaljene ved den infeksiøse inflammatoriske prosessen, godartede svulster og purulente patologier. Biopsi utføres oftest i lyske-, aksillære, mandibulære og retroaurikulære områder.
En biopsi er foreskrevet til pasienter som trenger å bestemme typen svulstprosess, spesielt hvis det er mistanke om ondartet patologi. Diagnostikk er ofte foreskrevet for å bestemme smittsomme sykdommer.
Resultater av lymfeknutebiopsi
Etter å ha undersøkt biopsien (materiale innhentet ved biopsi av lymfeknuten) og oppdaget patologiske partikler, begynner spesialistene å telle cellestrukturene og utlede et lymfadenogram. For dette formålet bruker de immersionsmetoden for mikroskopisk observasjon, som gjør det mulig å differensiere minst et halvt tusen celler og beregne deres prosentvise tilstedeværelse.
Data fra lymfeknuter er svært nødvendige og verdifulle for å diagnostisere uspesifikke former for lymfadenitt.
Normale lymfadenografiresultater:
Innholdet i de tilsvarende celletypene |
Prosentindikator |
Lymfoblaster |
Fra 0,1 til 0,9 |
Prolymfocytter |
Fra 5,3 til 16,4 |
Lymfocytter |
Fra 67,8 til 90 |
Retikulære celler |
Fra 0 til 2,6 |
Plasmocytter |
Fra 0 til 5,3 |
Monocytter |
Fra 0,2 til 5,8 |
Mastceller |
Fra 0 til 0,5 |
Nøytrofile granulocytter |
Fra 0 til 0,5 |
Eosinofile granulocytter |
Fra 0 til 0,3 |
Basofile granulocytter |
Fra 0 til 0,2 |
Det biologiske materialet som tas under en lymfeknutebiopsi inneholder hovedsakelig modne lymfocytter med prolymfocytter. Deres totale antall kan være fra 95 til 98 % av alle cellulære strukturer.
Reaktiv lymfadenitt manifesteres av en økning i antall retikulære celler, deteksjon av makrofager og immunoblaster.
Ved akutt lymfadenitt observeres en økning i antall makrofager og nøytrofiler.
Komplikasjoner etter prosedyren
Vanligvis utføres diagnostisk lymfeknutebiopsi uten komplikasjoner. Bare i noen tilfeller utvikles komplikasjoner:
- blødning på grunn av utilsiktet vaskulær skade under biopsi;
- lymfeutskillelse fra såret;
- parestesi, nedsatt følsomhet i området der intervensjonen utføres;
- infeksjon forbundet med inntreden av et smittestoff, spesielt under en prosedyre;
- trofiske lidelser forbundet med mekaniske skader på nervestrukturer.
Noen pasienter kan oppleve nedsatt bevissthet, svimmelhet og svakhet. Tilstanden bør normaliseres innen 1–2 dager.
Farlige symptomer som krever øyeblikkelig legehjelp:
- økt temperatur, feber;
- utseendet av alvorlig, bankende, økende smerte i området med lymfeknutebiopsien;
- utflod av blod eller puss fra såret;
- rødhet, hevelse på biopsistedet.
Konsekvenser etter inngrepet
En lymfeknutebiopsi utføres ikke hvis pasienten har kontraindikasjoner. Ellers kan det oppstå bivirkninger. Hvis en person for eksempel lider av forstyrrelser i blodkoagulasjonssystemet, kan selv en vanlig punkteringsbiopsi ende med blødning.
For å forhindre problemer etter prosedyren, bør lymfeknutebiopsi utføres av en spesialist, i samsvar med alle nødvendige betingelser og aseptiske og antiseptiske regler.
I noen tilfeller kan følgende problemer oppstå:
- infeksjon;
- blødning fra såret;
- nerveskade.
Prosentandelen av negative konsekvenser er imidlertid relativt liten. Men informasjonen som innhentes under biopsien er av stor verdi for legen, slik at han kan stille en korrekt diagnose og foreskrive riktig og effektiv behandling.
Ta vare på prosedyren
Vanligvis er prosedyren for lymfeknutebiopsi ikke komplisert og tolereres godt av pasientene. Etter at biomaterialet er fjernet ved aspirasjon eller punktering, er det bare punkteringsstedet som gjenstår på huden, som behandles med en antiseptisk løsning og forsegles med et plaster. Hvis det ble utført en åpen biopsi, sys såret sammen og bandasjeres. Suturene fjernes innen en uke.
Såret etter en lymfeknutebiopsi skal ikke fuktes. Det er nødvendig å behandle det med antiseptiske løsninger for å forhindre infeksjon. Hvis kroppstemperaturen plutselig stiger, inngrepsstedet hovner opp, blør eller plager på annen måte, må du oppsøke lege umiddelbart.
Forekomsten av kortvarige, milde smerter etter prosedyren er akseptabelt.
Hva du ikke bør gjøre etter en lymfeknutebiopsi:
- ta et bad;
- svømme i bassenger og åpne vannmasser;
- besøke et badhus eller en badstue;
- praktisere kraftig fysisk trening.
Slike restriksjoner gjelder i omtrent to uker etter inngrepet, avhengig av type og omfang av et slikt inngrep som en lymfeknutebiopsi.

