Medisinsk ekspert av artikkelen
Nye publikasjoner
Ameloblastom i kjeven
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Den odontogene svulsten – ameloblastom – har en epitelial natur og har en tendens til aggressiv vekst. Svulsten er ikke ondartet, men kan forårsake beinødeleggelse og i sjeldne tilfeller metastasere. Behandlingen er kirurgisk: omfanget av operasjonen avhenger hovedsakelig av patologiens stadium. [ 1 ]
Epidemiologi
Ameloblastom forekommer omtrent like ofte hos både menn og kvinner. Det står for omtrent 1 % av alle svulster i munnen og omtrent 9–11 % av odontogene svulster. Det er vanligvis en saktevoksende, men lokalt invasiv svulst. [ 2 ] Gjennomsnittsalderen for pasienter er fra tjue til femti år. Forekomst av en svulst i barndommen og ungdomsårene er også mulig, selv om dette skjer mye sjeldnere – bare hos 6,5 % av pasienter med godartede svulster i kjeven.
I de aller fleste tilfeller påvirker ameloblastom underkjeven (80–85 %), og mye sjeldnere overkjeven (15–20 %):
- den vanligste lesjonen er mandibulærvinkelen og grenen;
- i 20 % av tilfellene påvirkes kroppen fra siden av de store jekslene;
- I 10 % av tilfellene er hakeområdet berørt.
Hos kvinner er ameloblastom i sinus-nasalsystemet vanligere, som dannes fra prolifererende odontogent epitel. Patologien kan være polycystisk og monocystisk, noe som krever den mest nøyaktige differensialdiagnosen med cyster.
Forekomsten av odontogene neoplasmer varierer fra 0,8 til 3,7 % blant alle tumorprosesser som påvirker kjeveregionen. Blant dem dominerer odontomer (mer enn 34 %), ameloblastomer (ca. 24 %) og myxomer (ca. 18 %). [ 3 ]
Ameloblastom er godartet i nesten 96–99 % av tilfellene. Malignitet observeres bare hos 1,5–4 % av pasientene. [ 4 ]
Andre navn på ameloblastom er adamantoblastom, adamantinom (fra ordet emalje – substantia adamantina).
Fører til ameloblastomer
Det er ingen enighet blant spesialister om årsakene til utvikling av ameloblastom. Noen forskere forbinder patologien med et brudd på dannelsen av tannkimen, mens andre forbinder den med odontogene epitelrester. Det finnes imidlertid ikke noe klart svar på spørsmålet om opprinnelsen til svulstprosessen, og risikofaktorene er ukjente.
Navnet på svulsten kommer fra en kombinasjon av engelske og greske ord: «amel», emalje, og «blastos», rudiment. Patologien utvikler seg fra epitelet i tannplaten, er preget av lokal aggressiv vekst og høy risiko for tilbakefall. [ 5 ]
Svulsten ble først beskrevet av Dr. Cusack i 1827. Nesten 60 år senere beskrev en annen forsker, Malassez, en sykdom som han kalte adamantinom. I dag brukes dette begrepet for å beskrive en sjelden primær ondartet beinsvulst. Men navnet ameloblastom ble først introdusert i medisinsk bruk først i 1930, og det brukes fortsatt i dag.
Ameloblastom er en ekte godartet lesjon som består av prolifererende odontogent epitel innebygd i fibrøst stroma.
Patogenesen
Etiologien bak utviklingen av ameloblastom er ikke fullt ut forstått. Eksperter mener at veksten av neoplasmen begynner med cellestrukturene i munnhulen, eller med epiteløyene i Malasset, rudimentene av overtallige tenner eller spredte cellulære komplekser i tannplaten og tannsekkene.
I snitt kjennetegnes ameloblastom av en rosa-gråaktig fargetone og en svampaktig struktur. Den grunnleggende strukturen er representert av fibrøst bindevev, beriket med spindelformede celler og grener av odontogene epiteltråder. Nær hver av trådene er sylindriske epitelceller lokalisert, og på innsiden grenser polygonale strukturer til dem, som blir til stellatstrukturer.
I tillegg bemerkes uregelmessig konfigurerte cellulære strukturer: de er hovedforskjellen mellom ameloblastom og emaljeorganet. Cystiske intratumorale formasjoner skader epitelceller, så kun sylindriske perifere celler observeres under mikroskopisk undersøkelse.
Størrelsen på destruktive soner ved ameloblastom varierer fra tre millimeter til flere centimeter. I alvorlige tilfeller sprer svulsten seg gjennom hele kjeven. [ 6 ]
For tiden snakker eksperter om flere patogenetiske teorier om forekomsten av ameloblastom. Av disse er det bare to som har størst begrunnelse:
- A. Abrikosovs teori antyder at utviklingen av tumorprosessen starter i løpet av tanndannelsesperioden, i emaljeorganets stadium. Normalt, etter tannfrembrudd, gjennomgår emaljeorganet en motsatt utvikling. Men ved lidelser bevares det og sprer seg: dette forårsaker dannelse av ameloblastom.
- Teorien til V. Braitsev og N. Astakhov peker på involvering av rester av epitelvev i bein og periodontium (Malyasse-øyene). Denne antagelsen er plausibel, først og fremst fordi ameloblastom er preget av et stort histologisk mangfold. I tillegg ble lignende emaljestrukturer funnet i svulster hos mange pasienter under diagnostikk.
Det finnes også andre teorier som ikke er tilstrekkelig studert for øyeblikket. For eksempel vurderes hypotesen om bindevevsmetaplasi og antagelsen om epitelial proliferasjon av sinus maxillaris.
Symptomer ameloblastomer
Hovedsymptomet på ameloblastom, som pasienter oppsøker lege for, er asymmetri og forvrengning av kjeveformen, med varierende grad av slike manifestasjoner. Oftest oppstår en særegen fremspring eller hevelse i kjeveområdet. Når svulsten er lokalisert langs underkjeven og grenen, observeres deformasjon av hele den nedre laterale delen av ansiktet.
Palpasjon av neoplasmen gjør det mulig å oppdage en kompaktering med en glatt eller humpete overflate. I senere stadier, mot bakgrunn av tynning av beinvevet, merkes dets bøyning når man trykker med fingrene. Huden over ameloblastomet har et normalt utseende, farge og tetthet endres ikke, den danner lett en fold og beveger seg. Undersøkelse av munnhulen lar deg legge merke til et brudd på konfigurasjonen av alveolærprosessen. [ 7 ]
Hvis vi snakker om maksillært ameloblastom, kan utseendet bare bli litt svekket, siden svulsten vokser inn i bihulene. Imidlertid er det observert deformasjon av den harde ganen, og det er også en betydelig sannsynlighet for spredning av prosessen til orbita- og nesehulen. [ 8 ]
Generelt kan det kliniske bildet representeres av følgende symptomer:
- smerte som øker med begynnelsen av beinvevsskade;
- forverring av kjevemobilitet;
- løse tenner, feilstilling av tenner;
- vanskeligheter med å svelge, tygge, gjespe;
- ubehagelige lyder under bevegelse av underkjeven, som er forårsaket av tynning av den kortikale platen;
- sårdannelse, blødning av slimete vev i neoplasmaområdet;
- ingen respons fra submandibulære lymfeknuter.
Hvis det utvikles en komplikasjon i form av en purulent inflammatorisk reaksjon, observeres tegn som er karakteristiske for flegmone eller akutt osteomyelitt. [ 9 ]
I den innledende fasen av ameloblastomdannelsen føler en person vanligvis ikke noe ubehagelig. Svulsten utvikler seg ganske sakte, siden veksten rettes inn i hulrommet i maksillærbihulen. Etter omtrent seks måneder med en slik gradvis utvikling er det allerede mulig å oppdage et brudd på kjevekonfigurasjonen. Utseendet er forstyrret, og funksjonen lider. I området der ameloblastom er lokalisert, observeres en glattet eller tuberøs spindelformet fremspring, noe som forårsaker en endring i formen på alveolærprosessen og påfølgende løsning av tyggetennene.
Som et resultat av patologiske prosesser føler pasienten smerte og ubehagelig klikking når underkjeven beveges i området rundt tinningbenene. Dette fører til problemer med å tygge og svelge mat. [ 10 ]
Med videre vekst av svulstdannelsen utvikles en purulent inflammatorisk reaksjon med mulig dannelse av fistler som fører til munnhulen. Hvis pasienten ikke har mottatt kvalifisert kirurgisk behandling på dette tidspunktet, øker risikoen for senere spredning av sykdomsprosessen til orbita- og nesehulen.
I noen tilfeller kan fistler med purulent innhold oppstå på slimhinnen i munnhulen. Sår som blir igjen etter tanntrekking er vanskelige å lege. Under en punktering av svulstfokuset oppdages et lyst, uklart kolloidalt stoff eller et gulaktig stoff, som kan inneholde kolesterolkrystaller.
Ameloblastom har en tendens til å bli infisert, så du bør oppsøke lege så snart som mulig. [ 11 ]
Ameloblastom hos barn
I barndommen forekommer ameloblastom i 6–7 % av alle godartede kjevesvulster. Patologien diagnostiseres oftest i alderen 7 til 16 år, med en dominerende lokalisering i området rundt mandibulærgrenen og -vinkelen. Årsakene til svulsten er fortsatt uutforsket.
I tidlig utviklingsstadium klager ikke barnet. Sjeldnere observeres smerter, som vurderes som tannpine. I senere stadier oppstår det pustevansker i nesen, synshemming, tåreflod og endringer i hudens følsomhet på siden av svulsten. Legebesøk er hovedsakelig nødvendig etter påvisning av deformasjoner i ansiktet og kjeven.
Hos barn observeres malignitet av ameloblastom i ekstremt sjeldne tilfeller – for eksempel ved langvarig feilbehandling. Behandlingen er utelukkende kirurgisk: neoplasmen fjernes i friskt vev (10–15 mm fra svulsten). [ 12 ]
Skjemaer
Eksperter deler ameloblastom inn i følgende typer:
- Solid ameloblastom.
- Cystisk ameloblastom:
- unicystisk;
- polycystisk.
Ameloblastom i underkjeven er oftest representert av en polycystisk variant av svulsten, som vokser fra partikler av odontogent epitel.
En solid svulst, når den undersøkes makroskopisk, har utseendet som en løs rosa-gråaktig formasjon, noen steder med et brunaktig skjær. Under mikroskopisk undersøkelse kan cyster oppdages. [ 13 ]
Cystisk ameloblastom har ett eller flere sammenkoblede hulrom - glattveggede eller litt humpete, delt av bløtvevslag fylt med lysebrunt eller kolloidalt innhold. I histologiprosessen oppdages i de fleste tilfeller soner som er anordnet analogt med en solid svulst.
I strukturen til ameloblastom kan man dermed finne både tette og cystiske soner. Noen spesialister mener at forskjellige typer sykdom rett og slett er forskjellige stadier av tumordannelse. [ 14 ]
Den cystiske varianten inneholder flere parenkymatøse områder og mindre stroma. Det finnes en rekke cystiske hulrom av varierende størrelse og konfigurasjon, samt benskillevegger. Inne i cystene finnes en tyktflytende væske, noen ganger inneholdende kolesterolkrystaller.
Den solide formen for patologi er representert av stroma og parenkym, har en kapsel. Stroma er bindevev med vaskulære og cellulære inneslutninger. Parenkym består av tråder av epitelvev, utsatt for proliferasjon. [ 15 ]
Ameloblastom i overkjeven er ganske sjelden og manifesterer seg nesten aldri som en defekt i kjeveveggen, som er assosiert med veksten av svulsten inn i hulrommet i maksillærbihulen. Men hvis veksten skjer i nesehulen eller orbita, observeres et brudd på konfigurasjonen av den harde ganen og alveolærprosessen, og forskyvning av øyeeplet.
Avhengig av de mikroskopiske egenskapene er mandibulær ameloblastom delt inn i følgende undertyper:
- follikulært ameloblastom - inneholder spesielle follikler, eller epiteliale øyer, i stroma;
- pleomorf – inneholder et nettverk av epiteltråder;
- akantomatøs - preget av dannelsen av keratin i området med tumorceller;
- basalcelle - har trekk som er karakteristiske for basalcellekarsinom;
- granulær celle - inneholder syrefile granuler i epitelet.
I praksis oppdages de to første typene neoplasmer oftest: follikulær og pleomorf form. Mange pasienter har en kombinasjon av flere histologiske varianter i én svulst.
Komplikasjoner og konsekvenser
Ameloblastom er utsatt for tilbakefall selv flere år etter fjerning. I omtrent 1,5–4 % av tilfellene er malignitet mulig, noe som manifesterer seg ved akselerert vekst og spiring av formasjonen til nærliggende vev.
De umiddelbare postoperative konsekvensene inkluderer smerter og hevelse, som går over av seg selv i løpet av få dager. Smerten kan spre seg til kjever, tenner, hode og nakke. Hvis ubehaget ikke forsvinner i løpet av en uke, men forverres, bør du absolutt oppsøke lege. [ 16 ]
Andre mulige postoperative komplikasjoner:
- inflammatoriske prosesser;
- nevritt;
- parestesi (nummenhet, tap av følsomhet i kinnene, tungen, kjevene);
- hematomer, bløtvevsabcesser.
Inflammatoriske prosesser kan utvikle seg på grunn av utilstrekkelig bruk av antiseptiske midler eller feil postoperativ behandling (for eksempel hvis mat kommer inn i såret).
Du bør umiddelbart oppsøke lege hvis:
- i løpet av få dager forsvinner ikke hevelsen, men øker;
- smerten blir mer intens og smertestillende midler blir ineffektive;
- i løpet av flere dager øker kroppstemperaturen;
- mot bakgrunn av tap av appetitt, vises generell svakhet og kvalme.
Under veksten forvrenger svulstdannelsen tannraden og kjeven. Det hender at ameloblastom pussner, og det dannes hevelse i bløtvev, noe som kan kompliseres av dannelsen av fistler. [ 17 ]
Gjentatt utvikling av ameloblastom i form av tilbakefall observeres i 60 % av tilfellene etter konservativ curettage, i 5 % av tilfellene – etter radikal kirurgisk fjerning.
Preoperative komplikasjoner |
|
Tidlige postoperative komplikasjoner |
|
Sene komplikasjoner |
|
Diagnostikk ameloblastomer
Ameloblastom diagnostiseres ved tannundersøkelse og radiografi, som avdekker karakteristiske endringer i beinstrukturen. Cytologisk undersøkelse foreskrives for å bekrefte diagnosen. [ 18 ]
Testene er uspesifikke og kan foreskrives som en del av en generell klinisk diagnose:
- en generell blodprøve tas tre ganger (før operasjon, etter operasjon og før utskrivelse);
- urinanalyse tas også tre ganger;
- en biokjemisk blodprøve tas én gang hver 14. dag i løpet av hele behandlingsperioden (nivåer av totalt protein, kolesterol, urea, bilirubin, kreatinin, ALAT, AST);
- koagulogram;
- SCC-tumormarkører;
- Blodprøve for glukosenivåer.
I tillegg utføres en cytologisk undersøkelse av et smear fra overflaten av svulsten.
Følgende instrumentelle diagnostikkmetoder brukes til å gjenkjenne ameloblastom:
- radiografi (gir informasjon om svulstens størrelse, dens grenser og struktur);
- CT, computertomografi (en metode som er mer nøyaktig og detaljert enn radiografi);
- MR, magnetisk resonansavbildning av kjevene;
- biopsi (hvis det er vanskeligheter med å stille en endelig diagnose);
- cytologi, histologi (for å studere sammensetningen av neoplasmen, bekrefte diagnosen).
Histologisk undersøkelse viser at ameloblastom har en lignende struktur som emaljeorganet. I periferien av epitelvekstene er det lokalisert høye søyleformede eller kubiske celler som inneholder store hyperkromatiske kjerner, med en overgang til flerfasetterte og kubiske, og videre til den sentrale delen - til stjerneformede cellestrukturer. Mellom de løst fordelte cellene er det cyster i forskjellige størrelser, fylt med kornete eller homogent innhold. [ 19 ]
Cystiske hulrom kan være dekket innvendig med flerlags plateepitelvev. I slike situasjoner foreskriver legen en eksisjonsbiopsi for å undersøke vevet i hele svulsten.
Tumorparenkym kan hovedsakelig omfatte kombinasjoner eller trådformasjoner av flate epitelceller, eller vekster av polyedriske og søyleformede celler. Noen ganger inneholder strukturen basale epitelceller, samt kjertelvev dekket med søyleformet epitel. I sjeldne tilfeller observeres en angiomatøs struktur av neoplasmen. Tumorstroma er godt utviklet, hyalinose med fokal forkalkning kan være tilstede.
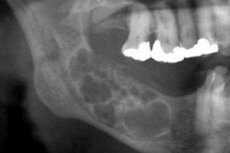
Det radiografiske bildet av ameloblastom er ganske spesifikt. Det særegne radiografiske kriteriet er de forskjellige gradene av gjennomsiktighet i hulromsskyggene. Hulrom kan ha forskjellige nivåer av gjennomsiktighet: fra lav til høy. Den sentrale delen av cysten er alltid svært gjennomsiktig. I den cystiske varianten av ameloblastom kan én stor cyste lokalisert i området rundt mandibulærvinkelen og grenen, eller et polycystom, oppdages. En stor cyste er radiografisk karakterisert av klare grenser for formasjonen, ofte homogen benfortykning. I noen tilfeller projiseres en impaktertann på det cystiske hulrommet, men kronen er plassert utenfor med forskjellige tannarrangementer. Et røntgenbilde av et polycystom viser tilstedeværelsen av flere cyster med forskjellige diametre, som ligger innbyrdes tilstøtende (som "såpebobler"). Formasjonene har en tydelig avrundet konfigurasjon, noen ganger med ujevne konturer. De kan inneholde en impaktertann. [ 20 ]
Solidt ameloblastom identifiseres på røntgenbilder ved ujevn beinforstørring med relativt klare grenser. Hos noen pasienter finnes knapt skillebare cystiske hulrom mot bakgrunnen av forstørring, noe som ofte indikerer en overgangsperiode for neoplasmen fra solidt til cystisk ameloblastom.
Differensiell diagnose
Ameloblastom bør differensieres fra følgende patologier:
- osteoblastoklastom;
- odontogene cyster;
- fibrøs osteodysplasi;
- sarkom;
- kronisk osteomyelitt (med en suppurerende svulst).
Hvis svulsten er lokalisert i mandibulærvinkelen, bør den i tillegg skilles fra odontom, hemangiom, kolesteatom, fibrom og eosinofilt granulom.
Hvem skal kontakte?
Behandling ameloblastomer
Ameloblastom kureres kun ved kirurgi, nemlig ved å fjerne kjevevevet som er skadet av svulsten. Omfanget av inngrepet bestemmes av plasseringen og stadiet av den patologiske prosessen. Jo tidligere operasjonen utføres, desto færre strukturer må fjernes. Hvis svulsten har nådd en stor størrelse og har spredt seg til en overveiende del av beinet, kan det være nødvendig å fjerne deler av kjeven eller til og med hele tannraden. Siden operasjonen utføres i ansiktsområdet, hvor den estetiske faktoren er spesielt viktig, fullføres inngrepet med rekonstruktiv korreksjon av det fjernede vevet og organene – det vil si eliminering av den synlige kosmetiske defekten. [ 21 ]
Etter reseksjon av tumorfokuset startes medikamentell behandling, som tar sikte på å forhindre postoperative komplikasjoner og tilbakefall av patologien.
Antibiotika etter operasjon foreskrives av kirurgen. Amoxiclav er ofte det foretrukne legemidlet på grunn av dets effektivitet, minimale kontraindikasjoner og bivirkninger. Medisinene tas strengt i henhold til skjemaet beskrevet av legen.
Hvis det oppstår smerter, ta smertestillende og betennelsesdempende medisiner (for eksempel nimesulid), samt vitamintilskudd for å støtte immunforsvaret.
Klorheksidin, furacilinløsning og Miramistin brukes vanligvis til å skylle munnen.
I løpet av rehabiliteringsfasen er det viktig å følge et spesielt kosthold. Maten bør være myk (optimalt flytende) og ha en behagelig temperatur. Du bør ekskludere sterke krydder, salt og sukker, brus, alkoholholdige drikker og rå plantebasert mat fra kostholdet ditt. [ 22 ]
Medisiner
Når man velger medisiner, er det nødvendig å ta hensyn til kontraindikasjoner, graden av toksisitet av medisinene, mulige bivirkninger, penetrasjonshastigheten i bløtvev og eliminasjonsperioden fra kroppen. [ 23 ] Følgende medisiner kan foreskrives:
- Ibuprofen - ta én tablett tre ganger daglig i tre dager. Lengre tids bruk kan påvirke fordøyelsessystemet negativt.
- Ketanov - tas oralt én eller gjentatte ganger, avhengig av smertens alvorlighetsgrad, 10 mg per dose, opptil 3-4 ganger daglig. Behandlingsvarigheten er ikke mer enn fem dager, noe som bidrar til å unngå erosive og ulcerøse lesjoner i mage-tarmkanalen.
- Solpadein - brukes til å lindre sterke smerter, 1-2 tabletter tre ganger daglig, med et intervall på minst 4 timer mellom dosene. Legemidlet bør ikke tas i mer enn fem dager. Ved langvarig bruk er magesmerter, anemi, søvnforstyrrelser og takykardi mulig.
- Cetrin - for å lindre hevelse, ta 1 tablett daglig med vann. Legemidlet tolereres vanligvis godt, men noen ganger kan det forårsake fordøyelsesbesvær, hodepine, døsighet og munntørrhet.
- Amoxiclav - i den postoperative perioden foreskrives 500 mg 2-3 ganger daglig, i en kur på opptil 10 dager. Mulige bivirkninger: dyspepsi, hodepine, kramper, allergiske reaksjoner.
- Tsifran (ciprofloksacin) – foreskrevet som en del av antibiotikabehandling i individuelle doser. Mulige bivirkninger inkluderer kvalme, diaré og allergiske reaksjoner.
- Lincomycin er et linkosamidantibiotikum som tas 500 mg tre ganger daglig. Behandlingen kan være ledsaget av kvalme, magesmerter, reversibel leukopeni og tinnitus. Slike bivirkninger forsvinner av seg selv etter behandlingsforløpet.
Fysioterapibehandling
Fysioterapi kan brukes etter kirurgisk reseksjon av ameloblastom for å fremskynde vevsgjenoppretting. Gode resultater oppnås ved:
- elektrisk virkning av ultrahøye frekvenser i en oligotermisk eller atermisk dose, som varer i 10 minutter, seks prosedyrer per behandlingsforløp;
- svingning som varer i 10 minutter, i mengden av seks prosedyrer (tre daglig, og resten en gang annenhver dag);
- infrarød laser med en behandlingsvarighet på 15–20 minutter, daglig, i mengden av 4 prosedyrer;
- Magnetolaserbehandling med en bølgelengde på 0,88 µm, en total effekt på 10 mW, magnetisk induksjon fra 25 til 40 mT, med en virkningsvarighet på 4 minutter og et kur på åtte økter.
Hvis det er forseglinger og arrforandringer i operasjonsområdet, er ultralydbehandling indikert i kontinuerlig modus, med en øktvarighet på opptil 8 minutter og et hodeareal på 1 cm². Behandlingsforløpet består av 8–10 økter.
Urtebehandling
Hvordan kan urter hjelpe mot ameloblastom? Noen planter kan lindre smerte og stimulere immunforsvaret, og dermed akselerere vevsregenerering. Andre fordeler med urtemedisin er også kjent:
- urter kan ha antitumoreffekter;
- mange planter opprettholder syre-base-balansen;
- urtepreparater absorberes godt selv av en svekket organisme på ethvert stadium av patologien;
- Urter forbedrer kroppens tilpasning til nye levekår og letter forløpet av den postoperative perioden.
Medisinplanter kan brukes både tørkede og ferskplukkede. De brukes til å lage infusjoner og avkok. Følgende typer urter er relevante for ameloblastom:
- Catharanthus er en halvbusk med antitumoraktivitet. For å lage tinkturen, ta 2 ss av kvister og blader fra planten, hell 250 ml vodka over, oppbevar på et mørkt sted i 10 dager, filtrer. Ta 5 dråper en halvtime før måltider, øk doseringen daglig, bring den opp til 10 dråper per dag. Behandlingsvarigheten er 3 måneder. Forsiktig: planten er giftig!
- Marshmallow er en velkjent slimløsende og betennelsesdempende plante, som ikke er mindre effektiv i ulike svulstprosesser. En spiseskje knust rhizom helles i en termos med 200 ml kokende vann, oppbevares i 15 minutter, helles i en kopp og avkjøles ved romtemperatur i 45 minutter, deretter filtreres. Ta oralt tre ganger daglig etter måltider, 50-100 ml, i 2-3 uker.
- Søt flagg – rhizomet til denne planten inneholder en terpenoid som har en smertestillende og gjenopprettende effekt. Lag en infusjon av 1 ss knust rot per 200 ml kokende vann. Ta 50 ml per dag (fordel i to doser).
- Berberis - inneholder et alkaloid som med hell brukes til å behandle selv ondartede svulster. Røtter og unge skudd av berberis (20 g) helles med 400 ml kokende vann, kokes i 15 minutter og trekkes deretter i ca. 3-4 timer. Filtrer og bring volumet til 500 ml med kokende vann. Drikk 50 ml 4 ganger daglig.
- Immortelle – utmerket for å lindre spasmer og eliminere smerter etter operasjoner. For å tilberede infusjonen, ta 3 ss av den knuste planten, hell 200 ml kokende vann over, la det stå i 40 minutter, filtrer. Bring volumet til 200 ml med kokende vann. Ta 50 ml tre ganger daglig en halvtime før måltider i en måned.
- Borrerot – har en antitumoreffekt. Tas oralt som avkok (10 g per 200 ml vann), 100 ml to ganger daglig, i en måned.
- Sedum - et avkok og en infusjon av denne urten forbedrer stoffskiftet, toner, eliminerer smerte og stopper betennelsesprosessen. Lag en infusjon av 200 ml kokende vann og 50 g tørre, knuste blader av planten. Drikk 50-60 ml daglig.
- Tistel - forhindrer utvikling av tilbakefall av svulster. Infusjonen tilberedes med en mengde på 1 ss blader per 200 ml kokende vann. Ta 100 ml av middelet 3 ganger daglig.
- Calendula - fremmer resorpsjon av patologiske foci, blodrensing og sårheling. Ta apotekets tinktur 20 dråper 15 minutter før måltider (med vann) tre ganger daglig i en måned.
Bruk av medisinplanter må godkjennes av behandlende lege. De skal aldri brukes som erstatning for tradisjonell behandling. [ 24 ]
Kirurgisk behandling
Behandlingen består av kirurgisk fjerning av ameloblastom. Ved purulent inflammatorisk prosess utfører kirurgen desinfisering av munnhulen. Neoplasmen enukleeres, veggene vaskes med fenol: dette er nødvendig for å starte nekrotiske prosesser i tumorelementene og bremse utviklingen av dem. Hvis operasjonen utføres i mandibulærregionen, utføres i tillegg beintransplantasjon og tannproteser med konstant bruk av et ortopedisk apparat. Etter fullført operasjon sutureres ikke hulrommet for å redusere risikoen for tilbakevendende tumorutvikling. I stedet for å bruke sutur brukes tamponade, noe som fremmer epitelisering av hulromsveggene. [ 25 ]
Ved komplekse kroniske tilfeller utføres delvis kjevedisartikulasjon (kirurgisk vridning av kjeven langs kanten av leddrommet, som ikke krever beinsaging). I stedet for den fjernede delen av kjeven implanteres en beinplate ved hjelp av en spesiell ortopedisk enhet.
Hvis fjerning av ameloblastom er umulig av en eller annen grunn, eller hvis svulsten blir ondartet, foreskrives strålebehandling. [ 26 ]
Etter operasjonen får pasienter som gjennomgår kirurgi foreskrevet en antibiotikakur og får grunnleggende postoperativ ernæring. I flere uker bør pasienten ikke spise hard eller grov mat, og etter hvert måltid bør munnen skylles med en spesiell løsning. [ 27 ]
Fjerning av ameloblastom utføres som følger:
- Hvis neoplasmen er lokalisert i beinmassen, utføres en delvis mandibulær reseksjon.
- Hvis ameloblastomet er stort og strekker seg til kanten av underkjeven, utføres en gjennomgående mandibulær reseksjon. Hvis grenen har alvorlig skade og kondylærprosessen er påvirket, er dette en indikasjon for eksartikulering av underkjeven og svulsten til grensene av sunt vev.
- For å forhindre tilbakevendende tumorvekst, må kirurgen ha forståelse av og følge prinsippene for ablastikk og antiblastikk.
Pasienten behandles på sykehus i omtrent 2 uker, hvoretter han overføres til poliklinisk observasjon med et obligatorisk legebesøk:
- i løpet av det første året etter operasjonen – hver tredje måned;
- i løpet av de neste tre årene – én gang hvert halvår;
- deretter årlig.
Forebygging
For å forhindre komplikasjoner i form av inflammatoriske prosesser, patologiske frakturer og malignitet i preoperativ fase, er det nødvendig å oppdage ameloblastom så tidlig som mulig. For alle pasienter uten unntak anbefales kompleks behandling med bruk av symptomatiske legemidler og antibiotikabehandling.
For å forhindre blødning i den postoperative rekonvalesensfasen er det nødvendig å overvåke kvaliteten på blodkoagulasjon og blodtrykksindikatorer.
Forebygging av senbivirkninger er nært knyttet til kvalifisert diagnostikk og foreløpig stereolitografisk modellering. Radikal intervensjon med påfølgende beinplastikk, med installasjon av endoproteser og zealoseimplantater, konturplastikk og mikrovaskulære tiltak for transplantasjon anses som optimal.
Prognose
Ameloblastom diagnostiseres ofte i sene vekststadier, noe som skyldes utilstrekkelig uttalte symptomer på sykdommen og dens lille spredning. Hovedbehandlingsalternativet for svulsten er umiddelbar fjerning med påfølgende rekonstruksjon (hvis mulig).
Den grunnleggende faktoren for en gunstig prognose er tidlig diagnose av sykdommen og rettidig kvalifisert behandling, inkludert kirurgisk fjerning, kjemisk eller elektrisk koagulasjon, strålebehandling eller en kombinasjon av kirurgi og stråling.
Det videre resultatet av postoperativ rekonvalesens avhenger av omfanget og arten av behandlingen som utføres, inkludert kirurgi. For eksempel medfører radikal fjerning av underkjeven betydelige kosmetiske defekter, samt svekket tale- og tyggefunksjon. [ 28 ]
Hovedpoenget med rehabilitering av pasienter som har gjennomgått radikale inngrep anses å være korrigering av kjevefunksjonen. For dette formålet utføres primær eller forsinket beinplastikk med påfølgende tannproteser. Omfanget av en slik operasjon bestemmes av en kjevekirurg.
For tiden er ikke metodene for individuell tannproteser etter at ameloblastom er fjernet fra en pasient tilstrekkelig utviklet, til tross for at gjenoppretting av ansiktskonfigurasjon og kjevefunksjonalitet er et viktig punkt i sosial og medisinsk rehabilitering.

