Medisinsk ekspert av artikkelen
Nye publikasjoner
Viral vorte: årsaker, behandling
Sist anmeldt: 07.06.2024

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
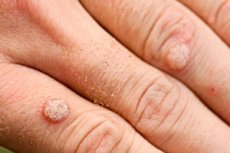
Godartede neoplasmer i form av små avrundede vekster med en flat overflate, knuter på ben eller med en skarp spiss, kjøttfarget, vises på huden eller slimhinnene kalles annerledes, avhengig av utseendet, vorter, papillomer, kondylær. Enhver slik formasjon er en viral vorte. Og prosessen med epitelproliferasjon begynner med infeksjon med papillomavirusinfeksjon.
Epidemiologi
Statistikk viser at virale vorter kan bli funnet på huden til hvert tredje til fjerde medlem av verdens befolkning, uavhengig av kjønn og rase. Kliniske manifestasjoner av HPV-infeksjon er mer vanlig hos voksne (ca. 30%) enn hos barn og unge (fra 3 til 9%). Barn er for det meste funnet å ha vulgære vorter, voksne - anogenitale vorter og utbredelsen av venereale akutte kondylomer øker over hele verden.
Papillomatose i munnhulen er ganske vanlig. Enkelte store masser er karakteristiske for voksne, kvinner er mer utsatt for denne patologien (60% av tilfellene). Barn og unge er preget av flere formasjoner. En femtedel av virale vorter i munnhulen oppdages i denne befolkningen, oftere hos 7-12 år gamle skolebarn, med jenter som lider av papillomatose i denne lokaliseringen nesten dobbelt så ofte som gutter. [1]
Fører til Viral vorte
Forkortelsen HPV er sannsynligvis kjent for alle i dag. Det står for humant papillomavirus. Ulike stammer av dette viruset er allerede blitt oppdaget mye, omtrent to hundre. De er klassifisert i fem slekter-α-, β-, y-, μ- og η-papillomavirus og 27 arter. Det antas at virus av forskjellige artstilknytninger er preget av en viss evne til å påvirke spesifikke typer vev, den såkalte vevsspesifisiteten. For eksempel blir μ-papillomavirus-1, α-papillomavirus-2 eller γ-papillomavirus-4 påvist når vulgære vorter vises på føttene. De to siste typene blir oppdaget i annen lokalisering av vanlige vorter (baksiden av hendene, føttene, ansiktet), i tillegg kan de være forårsaket av HPV 26, 27, 29, 57 typer. [2] Imidlertid er det vanligvis hos de som er infisert med papillomavirus DNA-fragmenter av flere patogener samtidig. [3]
Årsaken til infeksjon er direkte kontakt med hud eller slimhinner av en sunn person med virusinfiserte områder av epitelet til en infisert person. Og infeksjon oppstår når virjoner kommer på den skadede epiteloverflaten. Det trenger ikke nødvendigvis å være sår eller skrubbsår, det er nok en liten betennelse, irritasjon, umerkelige mikrokrakker. Introduserte virus multipliserer seg og manifesterer seg ved overdreven spredning av epitelet nær introduksjonsstedet. De vandrer ikke gjennom kroppen til fjerne deler av kroppen. Hvis flere infeksjonsfokuser vises forskjellige steder, er det mer sannsynlig at dette indikerer selvinfeksjon, noe som også er mulig når sunne og infiserte områder kommer i kontakt med hverandre i samme person.
Utenfor keratinocyttene forblir viriten levedyktig i kort tid, opptil tre timer, og deretter på våte håndklær og undertøy. Derfor er ikke husholdningsruten for infeksjonskludert, men den er veldig sjelden.
HPV-er generelt er veldig vanlige, og det ser ut til at vi må møte dem ofte, men ifølge forskere, i de aller fleste slike møter (de sier at tallene er over 90%), takler kroppen selve infeksjonen, og at vi kanskje ikke engang er klar over infeksjonen. Mange tilfeller sier at noen ganger plutselig dukker opp enkeltvorter plutselig forsvinner på egen hånd.
Risikofaktorer
Risikofaktorer for infeksjon og sykdomsutvikling, i tillegg til det skadede epitelet, inkluderer viral belastning (antall virus som har trengt gjennom basallaget i epitel), frekvensen og arten av kontakt med en bærer av papillomavirus og tilstanden til immunstatusen til den smittede personen.
Patogenesen
Patogenese av morfologiske endringer i epitelet kan utløse enhver reduksjon i kroppens forsvar, for eksempel forkjølelse. Human papillomavirus er i kroppen i lang tid (ofte år) uten å manifestere seg, og blir aktivert, begynner å multiplisere intenst, i tilfeller av redusert vertsimmunitet. I den infiserte cellen kan viruset være i forskjellige former: ekstrakromosomal (episomal) og innebygd i DNA-en i cellen (intrasomal). Det første alternativet anses som gunstigere.
Under forhold som er gunstige for virusreplikasjon i makroorganismen, oppstår keratinocytthyperproliferasjon under dens innflytelse og gjengroing av huden vises. I utgangspunktet er slike forhold: høy viral belastning (vanlige kontakter med virusbærer; penetrering i sårfysiologisk væske- eller hudskala, rikelig forurenset med virjoner) og / eller infeksjon av en person med et svekket immunforsvar. I det andre tilfellet er introduksjonen av enkeltvirjoner tilstrekkelig for utseendet til kliniske symptomer på huden i form av virale vorter. Virusreplikasjon skjer på nivået av basalsjiktet av dekkende epitel. [4]
I disse tilfellene kan kliniske symptomer på infeksjon - virale vorter - vises ganske raskt. De er ofte forårsaket av α-papillomavirus-typer 2, 27, 57; y-papillomavirus-4 og μ-papillomavirus-1. Mye sjeldnere funnet hos pasienter med virale vorter er α-papillomavirus-typer 3, 7, 10, 28; y-papillomavirus-typer 65, 88, 95; og η-papillomavirus-41. [5]
Immunsystemets respons på papillomavirus er dårlig forstått. Det er kjent at infiserte pasienter som respons produserer antistoffer - immunoglobuliner av IgM og IgG-klasse, spesifikke for virus sykdommer. Det antas også at en mer omfattende patologisk prosess utvikler seg hos pasienter med lav immunstatus. [6]
Symptomer Viral vorte
Virale vorter på hendene, fingrene har vanligvis utseendet som små avrundede høyder over overflaten av huden med en grov og til tider tørr sprukket overflate. De er smertefri, fargen skiller seg ikke fra den omkringliggende huden eller litt mørkere enn den. Kan slå sammen til ganske store plakk. Ofte er en imponerende morvorte synlig på huden, omgitt av mindre dattervorter. I de fleste tilfeller indikerer slike symptomer at vi har å gjøre med vanlige (enkle, vulgære) virale vorter. Et karakteristisk, men ikke obligatorisk, tegn er deres symmetriske beliggenhet i forhold til hudfoldet eller forlengelsesfleksen. De kalles også "kyssing" vorter.
Lokaliseringen av hudgjenvekst er mangfoldig. De vises ikke bare på den tynne huden på hendene, bena, ansiktet, men også på den tykke huden på håndflatene og sålene. [7]
En viral vorte på benet, fot vises når vijoner fra en infisert overflate kommer inn i den skadede huden. På den tynne huden i underekstremiteten ser de nøyaktig ut som på baksiden av hendene.
Hvis den tykke huden som dekker sålene eller håndflatene er blitt infisert, oppstår viruplantarvorter. Disse formasjonene er smertefulle, ettersom tufter av trådlignende papiller spirer inne i huden, herder, som ligner en kallus i utseende. Ofte vises på steder som opplever press fra sko. Palm- og plantarvorter stiger ikke over huden, har en kornet tørr overflate dekket med små skalaer. Noen ganger merkes en svart prikk i midten av plantarvekten. Dette er et tilstoppet blodkar som kan blø hvis det blir skadet.
En viral vorte kan danne seg under neglen eller rundt neglesengen. Slike formasjoner er karakteristiske for mennesker som har en vane å bite neglene. Hangnails og sprekker på fingrene øker risikoen for virale vorter. Oftere observeres ifølge eksperter gjengroinger på hendene på hendene. Voksende formasjon fører til at neglen blir hevet over sengen og skreller av fra den. [8]
For eksempel er en støt under neglen mest sannsynlig en viral vorte, men hvis det er hevelse og hyperemi, er en bakteriell infeksjon mer sannsynlig, noe som kunne vært forårsaket av en knivstikkskade eller manikyr.
Virale vorter kan vises i munnhulen. Dette er smertefrie, slimhinne-fargede eller hvite myke masser på en stilk (papillomer) som kan oppdages visuelt. I halvparten av de kjente tilfellene av virale vorter i munnhulen var lokalisert på tungen. En annen favorittlokalisering er Palatine, sjeldnere papillomer finnes på den indre overflaten av kinnet, på munnen i munnen eller på tannkjøttet. Hvis du ved et uhell biter vorten, blør den.
Anogenitale virale kondylomer (akutte vorter) forekommer hos personer som er seksuelt aktive. De er spredt av alle typer seksuell kontakt, er smertefrie og blir ofte oppdaget under undersøkelser av andre grunner, ettersom enkeltmasser på vanskelig tilgjengelige steder kan bli uoppdaget i lang tid.
Virale vorter hos barn og unge hører vanligvis til variantene av vulgære vorter. I denne alderen vises de ofte på den tynne huden på hendene, papillomatose i munnhulen oppstår, håndflate og plantarvorter vises, formasjoner i ansiktet. De er noen ganger ganske mye. Foreldre forbinder ofte utseendet til gjengroinger med forrige dags ARVI, influensa, sår hals, det vil si en midlertidig nedgang i immunitet. I de fleste tilfeller hos barn og unge mennesker som virale vorter, så plutselig forsvinner som de dukket opp.
Komplikasjoner og konsekvenser
Disse vekstene er ofte kløende, og ufrivillige riper kan forårsake lesjoner og blødninger. Palmar og plantarvekst kan forårsake ubehag og smerte. Formasjon under neglen - dens løsrivelse fra sengen (onykolyse). Noen ganger, selv om det i sjeldne tilfeller, når en vorte er skadet, kan en annen infeksjon - mykose eller bakteriell infeksjon - bli med i vorten.
Store klynger av kjønnsvorter kan blokkere en kvinnes fødselskanal.
Også ganske sjelden med konstant traumatisering av dannelsen, er ondartet degenerasjon av keratinocytter mulig. [9]
Diagnostikk Viral vorte
En viral vorte har et ganske karakteristisk utseende, og når den er lokalisert på synlige overflater, blir den diagnostiske konklusjonen gjort på grunnlag av anamnestiske data og ekstern undersøkelse.
Hvis atypiske vekst oppdages, utføres en skraping, biopsi og analyse av biologisk materiale for å bekrefte tilstedeværelsen av papillomavirus DNA-fragmenter ved polymerasekjedereaksjon.
Instrumental diagnose brukes ikke, bortsett fra å skille diagnosen (dermatoskopi), ta biopsiprøver fra utilgjengelige områder, for eksempel kolposkopi, eller for å vurdere pasientens generelle tilstand etter legens skjønn.
Differensiell diagnose
Differensialdiagnose utføres med andre sykdommer i overhuden - syfilis, neoplasmer, blandede hudinfeksjoner, fibrøse polypper, hyperplastiske forandringer forårsaket av kroniske somatiske sykdommer.
Hvem skal kontakte?
Behandling Viral vorte
Rettsmidler for papillomavirusinfeksjon og vorter bør foreskrives av en lege etter å ha undersøkt pasienten og etablert opprinnelsen til veksten på huden. Selvkjøring av vorter skal ikke fjernes, fordi det i nærvær av noen neoplasma er en mulighet for ondartet degenerasjon. [10]
Konservative behandlingsmetoder for virale vorter er for øyeblikket foretrukket.
For eksempel, i behandlingen av forskjellige typer vorter på tynn og tykk hud, brukes lokal behandling ved å gni salver med antimitotiske, antivirale, keratolytiske, kaustiske komponenter i formasjonene. [11]
Avhengig av størrelsen, lokaliseringen og antallet gjengroinger, individuell følsomhet for pasienten, kan legen foreskrive en rekke salver fra virale vorter.
Fluorouracil salve 5% (krem). Den aktive ingrediensfluorouracil er en cytostatisk som hemmer den enzymatiske aktiviteten til tymidylatsyntetase, som katalyserer prosessen med celledeling. Når salven påføres vorten, blir sekvensen av celleproliferasjon i veksten forstyrret ved å blokkere viral DNA-syntese. Aktive metabolitter akkumuleres i vorten vev, og blokkerer celledelingen i vekstene, som et resultat av at de forsvinner. Løsningen er også effektivt for å forhindre tilbakefall og malignisering.
Legemidlet er veldig giftig, så selv når det brukes aktuelt, er det nødvendig å klart overholde legens resepter. Det er strengt kontraindisert hos gravide og ammende kvinner. Selv ekstern bruk kan forårsake svakhet, svimmelhet, dyspeptiske lidelser, anoreksi, hjerteforstyrrelser. Skallethet fra lokal kortsiktig bruk av kremen er usannsynlig, men fra sollyssapplikasjonssteder bør du beskyttes. Legemidlet tilhører reseptbelagte medisiner.
For virale vorter påføres kremen med en slikkepott (bomullspinne) i et tynt lag direkte på neoplasmaet før leggetid daglig i syv dager. En annen mer skånsom ordningssalve kan brukes en gang i uken i ti uker. I alle fall er det nødvendig å regelmessig skrape av de døde partiklene i vorten.
For å behandle akutt kondylomas kjønns- eller anal lokalisering, brukes salven direkte på gjengroingene eller intravaginalt sett inn tamponger gjennomvåt i salven.
Colchamine salve 0,5%. Den viktigste antitumorkomponenten er colchamine, en alkaloid av planteopprinnelse. Den har cytostatisk aktivitet. Salmen inneholder også tymol, et antiseptisk og konserveringsmiddel, så vel som syntomycin, en komponent med bredspektret antibakteriell aktivitet. Kontraindikasjoner og forholdsregler når du bruker salven ligner den forrige. Det anbefales ikke å påføre Kolhamin salve på slimhinner, den inneholder også etylalkohol.
Salmen påføres i 7-10 dager på hudvekstene med en slikkepott en gang om dagen, dekket med gasbind og forseglet med et gips. Dressinger lages daglig, samtidig som de fjerner nekrotiserende vortepartikler.
Når du bruker salver med antimitotisk aktivitet, anbefales det å overvåke blodtallet med jevne mellomrom, da de kan forårsake leukopeni.
Viferon salve. Dette produktet er en stimulator av lokal immunitet, hemmer transkripsjonen av viralt DNA og på grunn av denne virkningen forhindrer reproduksjon av virus, og hjelper kroppen til å takle vorter av enhver lokalisering. Tocoferolacetat, inkludert i salven, på grunn av dens evne til å stabilisere cellemembraner og binde frie radikaler, øker effektiviteten av interferon mange ganger.
Salmen behandles med den berørte huden og slimhinnene hver 12. time, det vil si to ganger om dagen. Det er egnet for langvarig bruk. Salmen påføres i et tynt lag med en slikkepott, la den absorbere og tørke. Det er ikke nødvendig å fjerne rest av salven.
Oxolin salve 0,25% har også antiviral aktivitet, den produserer en mild handling, som lar deg bruke den til vorter av enhver lokalisering, selv på den delikate huden på ansiktet og slimhinnene. Effektiviteten blir imidlertid avhørt av mange eksperter. Salve brukes på vekstene og huden rundt dem fra to til tre ganger om dagen. Behandlingsprosessen er lang - fra to uker til to måneder.
Kontraindikasjoner Disse antivirale salveene har praktisk talt ingen kontraindikasjoner, bortsett fra overfølsomhet. Reaksjonene er vanligvis begrenset til en brennende sensasjon på applikasjonsstedet. Det antas at de kan brukes av gravide og barn i alle aldre.
Salisylsalve: For mer delikat hud - 2%, for røffere hud (på såler) - 5%. Produktet fungerer på grunn av keratolytiske (peeling) egenskapene til salisylsyre. Det anbefales ikke for bruk av gravide og ammende kvinner og barn under tolv år. Salmen kan forårsake forbrenninger, så bruk den nøye.
Fjerning av vorter utføres som følger. Lemmen som det er vorter er dampet i et varmt bad. Dette gjelder spesielt for palme og plantar forsømte vekster eller store tørre vorter. Tørk og bruk et lite lag salisylsalve med en slikkepott. Små formasjoner på tynn hud smøres ganske enkelt med salve uten damping.
Påfør en gasbindbandasje. Etter omtrent 12 timer, fjern bandasjen og skrell forsiktig av det øverste eksfolierte laget av vorten, og legg deretter salven på nytt og dekke med en bandasje (kan være under en bandasje) de neste 12 timene.
Prosessen med å fjerne vorter, spesielt store, er ganske lang, omtrent en måned, og krever daglig innsats.
For å fremskynde prosessen, kan du kombinere bruken av 5% salisylsalve med Tebrofen (3%). Behandlingsplanen er den samme, bare først peeling av salisylsalve brukes på vorten, etter å ha ventet omtrent et kvarter, på toppen - Tebrofenova, som har antiviral aktivitet. På egen hånd brukes det til å fjerne virale vorter hos barn.
Tretinoin krem 0,05% basert på retinoider brukes til å eliminere vorter i ansiktet. Før behandling vaskes hudområdet med vorter grundig med såpe og vann, tørket godt, og påfør deretter en ertestørrelse av krem på hver vorte. Prosedyren gjøres daglig før du legger deg. Går utendørs, beskytt den behandlede huden mot direkte sollys. Generelt bør denne forholdsregelen alltid observeres, selv om den ikke er spesifisert i instruksjonene.
For å fjerne virale vorter brukes ikke bare salver, men også løsninger av kaustiske stoffer: solcoderm (nitrogen, eddik, oksal, melkesyre og kobbertrihydrat), betadin (inneholder jod), trikloreddiksyre, verrukacid. Cryopharm fryseløsning. Løsningens destruktive virkning er mer effektiv, men forbrenning og arrdannelse er også mer sannsynlig hvis de brukes uforsiktig.
Det er lapper og blyanter for behandling av vorter, fonoforese med interferon brukes.
I et medisinsk anlegg brukes bleomycinsulfatinjeksjoner til å behandle store vorter. Dette er et medikament med uttalt cytostatisk aktivitet. Injeksjoner gjøres direkte inn i vorten. Ofte er en prosedyre nok, noen ganger er det nødvendig å lage flere injeksjoner med intervaller på tre til fire uker. Cytostatics er veldig giftige medisiner, til og med deres lokale bruk kan føre til en rekke komplikasjoner. Derfor bør muligheten for denne behandlingen, hvis effektivitet er høy (estimert til 92%), diskuteres med legen din.
I behandlingen av virale vorter bruker også midler for systemisk virkning, og øker immuniteten i kroppen, for eksempel vitamin- og mineralkomplekser, immun, echinacea-Ratiopharm, Immunoplus.
Folkbehandling
Virale vorter har til enhver tid forårsaket fysisk og moralsk ubehag hos mennesker. Derfor er det mange folkemedisiner for fjerning. Meninger om effektiviteten deres varierer veldig, men mange mennesker blir kvitt vorter veldig raskt.
I utgangspunktet brukes behandling med urter. Imidlertid bør det tas i betraktning at urter-helter som kan eliminere vorter er giftige. Derfor bør behandlingen utføres under tilsyn av en lege-phytoterapeut og observere alle anbefalte forholdsregler.
Det kanskje mest kjente og enkleste middelet mot vorter er fersk celandinejuice. Om sommeren må du plukke en kvist av planten, kuttet vil vise en lys gul væske. Den smøres på vorten. Denne behandlingen skal utføres daglig, men det er imidlertid mulig bare om sommeren og på steder med direkte tilgang til anlegget, for eksempel på hytta eller på landsbygda.
Du kan klemme saften av celandin og fortynne den med en liten mengde alkohol som konserveringsmiddel. Denne løsningen kan også brukes på hudvekst.
Eple og vanlig eddik har ikke bare eksfolierende egenskaper, men også virucidale egenskaper.
Eddik essens er enda mer effektiv. Det kan brukes til å brenne ut en vorte i en applikasjon, men du bør være veldig forsiktig. Den omkringliggende huden skal smøres med petroleumsgelé og slippe essensen strengt på neoplasma. Den vil bli hvit, løsne, deretter krympe, mørkere og falle av.
Mange hevder at hvis du dekker vorten med en vanlig båndhjelp, vil den også forsvinne.
I folkemedisin for å bekjempe vorter bruker denne salven: to deler grønne valnøtter, nøye hakket, gnidd med en del av parafin. Tilfør i en måned, klem den resulterende væsken. Hennes regelmessig minst to ganger om dagen smører vortene. De skal passere om en uke.
Gjorde også daglige anvendelser av hvitløksgruppe, som brukes på vekstene under en bandasje før sengetid.
I tillegg vil bruk av frukt og grønnsaker, nypressede juice fra dem, vitaminteter fra rose hofter, blader og skudd av bringebær og rips, sitrusfrukter, spirte korn av bokhvete, hvete og andre kornprodukter bidra til å styrke immunsystemet, og viner selv.
Folkebehandlinger har hjulpet mange til å bli kvitt hudovervekst, men før du tar til en slik behandling, må du sørge for at du har en viral vorte og ikke en ondartet neoplasma.
Homeopati
Hard håndflate- og plantarvorter, tørre og keratiniserte vorter krever resept av antimon sulfid (antimonium crudum). Dette stoffet kan også foreskrives for vekst av andre lokaliseringer - i Nasopharynx, anogenitalt område.
Ved papillomatose i munnhulen og halsen er sølvnitrat (Argentum nitricum) foreskrevet; Anal Condylomas - Hamp (Cannabis), Juniper of Cossack (Sabina); Kjønnsorgan: For menn-oftere Plaunus (Lycopodium).
Hamp (cannabis), Cossack Juniper (Sabina); Kjønnsorgan: Menn - oftere Plaunus (Lycopodium), Red Mercury Sulfide (Cinnabaris), Women - Cossack Juniper (Sabina), Gonorrhea Nosode (Medorrhinum).
I tilfelle av flate ungdomsvorter, er koriander (chelidonium), påske (dulcamara), jern (ferrummetallicum) indikert, i tilfelle kløende og kløende vorter-salpetersyre (Nitricum acidum), thuja (thuja).
Salpetersyre (Nitricum acidum), Thuja (Thuja).
I behandlingen av virale vorter brukes mange medisiner, riktig avtaler bør gjøres av en lege som ikke bare vil ta hensyn til deres type og lokalisering, men mange andre symptomer og egenskaper hos pasienten, samt - bestemme nødvendig dosering. Da vil behandlingen være vellykket og rask.
Fjerning av virale vorter
Den mest effektive og raskeste metoden er destruktiv terapi. Kirurgisk fjerning av virale vorter med en skalpell benyttes vanligvis bare i tilfeller av atypiske formasjoner som krever histologisk undersøkelse. [12]
Hvis veksten i veksten ikke er i tvil, anbefales radikale metoder for å eliminere neoplasmer, ikke relatert til kirurgiske inngrep.
Elektrokoagulering - Fjerning av vorter med en nålelektrode ved hjelp av høyfrekvente strømmer, enkelt - cauterisering. Lar deg eliminere flere ikke for store vekster i en økt. Varigheten av prosedyren er 15-20 minutter. I stedet for fjerne vorter forblir tørre skorper, og faller av på andre eller tredje dag etter inngrepet. Det regnes som en ganske skånsom metode, brukt i ansiktet og andre tilgjengelige steder.
Kryodestruksjon (frysing med flytende nitrogen) - En kryoprobe med en dyse av den nødvendige diameteren presses tett mot neoplasmaet i en periode på ett til fem minutter. Om nødvendig, for eksempel, gjentas den store størrelsen på veksten, fjerning av virale vorter med flytende nitrogen en uke eller ti dager etter forrige prosedyre. [13], [14]
Mer moderne metoder er fjerning av virale vorter med laser, det vil si deres lag-for-lag-fordampning. Prosedyren, som faktisk i andre tilfeller, avhenger av størrelsen og antall vorter. Det er mulig å bli kvitt alle formasjoner i en økt.
En annen moderne metode er radiosurgisk ødeleggelse ved bruk av elektromagnetiske bølger med høy effekt som forårsaker ødeleggelse av vev på kontaktpunktet med radionuktelektroden. [15]
De to sistnevnte metodene kan føre til arrdannelse der store vorter er fjernet.
Etter fjerning er pasienten foreskrevet et forløp av antivirale medisiner for å forhindre tilbakefall av sykdommen.
Ingen metoder garanterer at vorter ikke vil dukke opp igjen. For det første er det mulig å bli smittet igjen, og for det andre kan det omkringliggende vevet ha blitt smittet.
Forebygging
Den beste måten å forhindre HPV-infeksjon er å styrke immunforsvaret, så selv om vorter vises, vil de bli isolert og etter en tid vil forsvinne seg selv.
Sunn livsstil, næringsrikt kosthold, overholdelse av de kjente sanitær- og hygieniske normer - det er ingen annen forebygging i dag.
Prognose
Immunsystemet vårt håndterer det humane papillomavirus på egen hånd i de fleste tilfeller.
Hvis vortene ikke forsvinner og antallet øker, er det nødvendig å konsultere lege med dette problemet. Selv om moderne medisin ikke garanterer fullstendig utryddelse av viruset, har det et omfattende arsenal av hjelpemidler i tilfeller av infeksjon.

