Medisinsk ekspert av artikkelen
Nye publikasjoner
Trofiske sår på bena ved diabetes mellitus
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
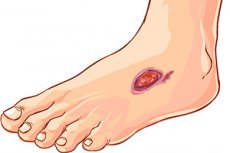
Hvorfor er diabetes ofte ledsaget av dannelse av magesår på kroppen, og hvorfor er det så vanskelig å bli kvitt dem? Det er faktisk mange spørsmål om dannelsen av magesår ved diabetes, som medisinen er ganske i stand til å forklare.
Diabetes er en kompleks sykdom som ikke bare manifesterer seg ved en økning i sukkernivået. Funksjonen til mange organer forstyrres, hudens innervasjon og trofisme forverres. Dessverre er denne prosessen vanskelig å behandle og kan oppstå igjen på samme sted.
Epidemiologi
Magesår er den vanligste diabeteskomplikasjonen, og står for omtrent en tredjedel av sykehusinnleggelsene hos pasienter med diabetes.
Hos omtrent annenhver pasient fører magesår til amputasjon av en lem (eller et par lemmer).
Ifølge statistikk er ulcerøs vevsskade registrert hos 80 % av diabetikere med 15–20 års sykdomshistorie. I dette tilfellet dør to av tre pasienter av gangrenøse komplikasjoner.
Omtrent 40 % av pasientene mister bevegelsesevnen etter operasjonen, eller er sterkt begrenset i bevegelsene sine. I omtrent 60 % av tilfellene oppstår purulente nekrotiske konsekvenser på den andre lemmen, så slike pasienter må også amputere det andre benet.
Gangrenøse komplikasjoner av sår ved diabetes forekommer 40 ganger oftere enn hos personer uten diabetes. Hos 85 % av pasientene fører fotsår til amputasjon.
Årsaken til utviklingen av ulcerøse lesjoner ved diabetes i 4 av 5 tilfeller er ekstern mekanisk skade.
Fører til diabetiske sår
Hos personer som lider av diabetes, anses hovedlidelsen å være en forstyrret mekanisme for karbohydratmetabolismen - både i blodceller og i cellestrukturene i hele kroppen. I noen tilfeller manifesterer ikke en slik lidelse seg på noen måte før det oppstår tegn på diabetes eller en annen sekundær sykdom (som mange ikke forbinder med diabetes). En slik sekundær patologi kan være hjerneslag, akutt hjerteinfarkt, en kraftig forverring av synsfunksjonen, utvikling av nyresvikt. Magesår finnes oftest hos pasienter med type 2 diabetes - mest sannsynlig på grunn av det faktum at denne typen sykdom kan fortsette i lang tid uten symptomer, på et tidspunkt da metabolske prosesser i vev allerede er forstyrret.
Leger peker på en annen viktig årsak til dannelsen av magesår ved diabetes – dette er pasientens uoppmerksomhet og ignorering av legenes råd om å endre kosthold og livsstil. Dessverre fortsetter mange pasienter å røyke og drikke alkohol, til tross for legens krav om å eliminere dårlige vaner fra livet.
Individuelle risikofaktorer spiller også en betydelig rolle.
Risikofaktorer
- Mekaniske skader på huden (sår, sprekker, brannskader osv.).
- Åreknuter, andre karsykdommer.
- Bruk av dårlig kvalitet eller ukomfortable sko.
- Nedsatt lymfestrøm i ekstremitetene.
- Aterosklerotiske forandringer i blodårene, hypertensjon.
- Liggesår, langvarig bruk av bandasjer, inkludert gipsbandasjer.
- Langvarig rus, ketoacidose, lever- og nyresykdom.
- Manglende overholdelse av legens anbefalinger om ernæring for diabetes, tilstedeværelsen av dårlige vaner.
Patogenesen
De patogenetiske egenskapene ved magesår ved diabetes er varierte. Essensen er som følger: diabetes er en kompleks metabolsk patologi, som er ledsaget av svikt i insulinfølsomhet og -produksjon. Type 1-diabetes oppstår med nedsatt insulinproduksjon. For type 2-diabetes er dette symptomet ikke typisk, men insulinfølsomheten er nedsatt, noe som fører til at kroppen bruker det feil.
Insulin er et essensielt proteinhormon som er direkte involvert i prosessene for glukoseabsorpsjon og -transformasjon. Hvis vev oppfatter insulin feil, vil en rekke lidelser oppstå – spesielt vil nivået av glukose i blodet øke. Dette fører igjen til utvikling av nevrovaskulære forandringer.
Leger beskriver de nevnte endringene med forskjellige ord. Dermed kalles skade på nevroner ved diabetes "diabetisk nevropati", og endringer i de minste karene kalles diabetisk angiopati. Både den første og andre patologien er en konsekvens av en systemisk svikt i metabolske prosesser.
Først og fremst gjelder lidelsene karveggene, som blir tynne og skjøre. Kapillærene tettes, og store kar blir gradvis påvirket av aterosklerose. Imidlertid oppstår ikke sår ved diabetes hos alle pasienter, men først og fremst hos de som ignorerer behandling, ikke lytter til medisinske anbefalinger og ikke kontrollerer blodsukkernivået. Faktum er at sår ikke oppstår "ut av det blå": deres opptreden må innledes av høye sukkernivåer og en tilstand av ketoacidose.
Dannelsen av et magesår er i de fleste tilfeller kombinert med forekomst av eksem eller dermatitt. Hvis den ulcerøse lesjonen ikke behandles, øker den i størrelse og kan til og med utvikle seg til koldbrann.
Symptomer diabetiske sår
Magesår er en av de vanligste komplikasjonene ved diabetes, og de utvikler seg en viss tid etter sykdomsdebut. For eksempel kan magesår dannes innen et år ved dekompensert diabetes.
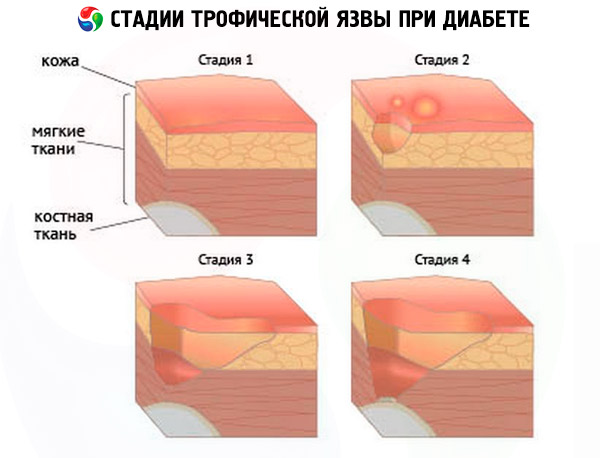
Medisinske eksperter har bestemt en betinget klassifisering av forekomsten av magesår - dette er en slags stadier av sykdommen, som er preget av et eget sett med symptomer:
- Før-ulcusstadiet, når sår allerede begynner å dannes, men dette forblir knapt merkbart for pasienten. De første tegnene på det innledende stadiet kan være som følger:
- redusert reseptorfølsomhet (følsomhet for smerte og temperatur forverres);
- utseendet av knapt merkbar smerte i ankelområdet, samt en følelse av mild svie og/eller kløe;
- utseendet av mindre kramper i ankelområdet;
- hevelse i ekstremiteter (i varierende grad);
- endring i hudfarge, økt pigmentering, rødhet eller blåfarge, forekomst av vaskulære mønstre.
- Innledende klinisk stadium – på dette stadiet er pasienten allerede oppmerksom på de første tegnene, men anser det ikke alltid som nødvendig å konsultere lege. Selv om det er på dette stadiet at behandling kan føre til den mest positive prognosen. De første tegnene på andre stadium er som følger:
- utseendet av mindre hudfeil, erosjoner;
- dannelse av sår som er vanskelige å gro.
- Stadium med åpenbare kliniske symptomer:
- ødeleggelse av de øvre hudlagene, dannelse av skorper på magesår;
- utseendet av blodig utflod, deretter purulent;
- økning i størrelsen på ulcerøse lesjoner;
- forekomsten av andre lesjoner, som varierer i størrelse og dybde av skaden.
- Progressiv fase:
- transformasjon av små trofiske sår til et purulent infisert fokus;
- utseendet av rus (temperaturstigning, feber, hodepine, svakhet observeres);
- forverret smerter i bena;
- skade på dyptgående vev (ned til beinet).
- Gangrenøs stadium – ledsaget av utvikling av våt gangren i en del av lemmet.
Som enhver skade er et magesår ved diabetes ledsaget av smerte, men i et tidlig stadium kan denne smerten være svakt uttrykt, til og med nesten umerkelig. Etter hvert som prosessen forverres, er symptomene spesielt tydelige om natten: det er en følelse av kløe, kramper, lemmene ser ut til å "fylles opp".
Hvordan ser magesår ut ved diabetes?
I starten kan små sår, riper og skrubbsår oppstå på huden – hvis dannelsen av et magesår ved diabetes innledes av mekanisk skade. Deretter begynner sårene å blø og øke i størrelse over tid. Når sårene blir infisert, utvikler det seg en ekstern infeksjons- og inflammatorisk prosess: utfloden blir purulent, og vevet rundt lesjonen hovner opp og blir rødt.
Den ulcerøse lesjonen vokser, men i starten føler ikke pasienten smerte – dette er et resultat av nedsatt innervasjon i vevet.
Et magesår ved diabetes er nesten umulig å behandle med konvensjonelle metoder, noe som også er et typisk symptom på sykdommen.
Skjemaer
Ulike typer sår ved diabetes krever ulike behandlingsmetoder. Selvfølgelig oppstår ethvert trofisk sår ved diabetes som følge av skade på det lille kapillærnettverket og nervefibrene, men hver enkelt type har sine egne egenskaper og egenskaper som legen tar hensyn til når han bestemmer behandlingsregimet. Dermed er sår i underekstremitetene delt inn i følgende typer:
- Kapillærsår i foten ved diabetes mellitus utvikler seg på grunn av skade på kapillærnettverket. Denne typen patologi diagnostiseres oftest.
- Venøse leggsår ved diabetes er forårsaket av en forstyrrelse i venesystemet. Som regel finnes venøse sår hos pasienter som ikke har søkt medisinsk hjelp på lenge og ikke har behandlet diabetes, eller har behandlet den feil. I en slik situasjon oppstår såret i utgangspunktet ikke på foten eller tåen, men påvirker området rundt benet, eller blir en konsekvens av veksten av den nekrotiske prosessen.
- Arterielle sår på beina ved diabetes dannes når arterielumen blokkeres, noe som ofte skjer ved blodproppsforstyrrelser og aterosklerose. En slik lidelse forårsaker rask vevsnekrose lokalisert under den berørte delen av arterien.
- Pyogent sår ved diabetes er en konsekvens av mikrobiell infeksjon av små sår og riper på huden.
Noen typer magesår forekommer oftere ved diabetes, mens andre er mindre vanlige. For eksempel diagnostiseres sår i foten og leggen oftest.
Hælsår hos diabetespersoner er også ganske vanlige, og i de aller fleste tilfeller dannes de på grunn av langvarige sprekker i hælen, hard hud eller etter en hælpunktur med en hard og skarp gjenstand. Noen ganger kan en diabetiker utvikle et sår selv etter en vanlig splint.
Et sår på en finger ved diabetes oppstår når man bruker ubehagelige sko, når det oppstår skrubbsår, blemmer osv. Slike lesjoner er ganske vanskelige å behandle, og ender ofte med kirurgi for å fjerne en eller flere fingre.
Magesår ved diabetes mellitus tilhører ikke kategorien typiske trofiske lesjoner ved sykdommen. Det er snarere en samtidig patologi. Trofiske sår som er karakteristiske for diabetes dannes i et område med nedsatt innervasjon – som regel på underekstremitetene. Tilstedeværelsen av magesår mot bakgrunnen av diabetes krever imidlertid spesielt kompleks behandling og overholdelse av et passende kosthold.
Sår på hendene ved diabetes, så vel som på kroppen eller hodet, dannes ekstremt sjelden. Bare i isolerte tilfeller kan et sår dannes etter betydelig traumatisk skade - for eksempel etter et brannsår, et kuttsår, et åpent brudd osv. På grunn av fysiologiske egenskaper er det vaskulære nettverket i underekstremitetene mer utsatt for patologiske forandringer enn karene i armene. Derfor påvirkes beina først. Men - det finnes unntak, og dette må tas i betraktning når man diagnostiserer et sår.
Komplikasjoner og konsekvenser
Magesår er i seg selv en komplikasjon av diabetes, men hudsår kan også bli kompliserte – spesielt når sekundære infeksjoner oppstår.
Konsekvensene av magesår ved diabetes inkluderer følgende komplikasjoner:
- erysipelas - erysipelas - er en mikrobiell hudinfeksjon som er ledsaget av alvorlig rusmiddel (streptokokkvevsskade);
- sekundær inflammatorisk prosess i lymfeknuter, lymfekar – indikerer spredning av infeksjon;
- sepsis (generell rus mot bakgrunnen av utviklingen av gangren).
Alvorlighetsgraden av komplikasjoner avhenger av forløpet av den underliggende patologien, varigheten og dybden av den trofiske lidelsen, og typen trofisk lidelse. Mange pasienter må amputere deler av lemmet, eller hele lemmet – dette skjer når sykdomsprosessen er fremskreden.
Som et resultat av selvmedisinering eller feil behandling av magesår ved diabetes, oppstår ofte andre problemer:
- hudsykdommer som eksem eller dermatitt;
- skade på et kar med påfølgende blødning;
- utvikling av anaerob infeksjon, stivkrampe;
- leddskade;
- Myiasis er en parasittsykdom.
Magesår ved diabetes krever alvorlig oppmerksomhet. Enhver pasient bør være klar over at ignorering av legens anbefalinger kan føre til katastrofale konsekvenser, uførhet og til og med død.
Diagnostikk diabetiske sår
Først og fremst legger legen vekt på pasientens klager. Hvis en person, på bakgrunn av diabetes, med jevne mellomrom opplever nummenhet i bena, økt tretthet, hevelse, hyperpigmentering, kan det allerede trekkes visse konklusjoner angående diagnosen.
En ekstern undersøkelse av pasienten er også obligatorisk. I tillegg til de karakteristiske trekkene ved selve såret, kan deformasjon av fot, ankel og nevrosteoartropati oppdages. Kvaliteten på temperatur, taktil, proprioseptiv, smerte- og vibrasjonsfølsomhet bestemmes ved hjelp av tester. Senereflekser kontrolleres.
Under undersøkelsen legges det også vekt på hudfarge, hevelse og forekomst av leddpatologi. Spesiell oppmerksomhet rettes mot sårets størrelse og plassering, utflodens art, kantenes klarhet og tilstanden til sunn hud.
Følgende tester er obligatoriske:
- generell analyse og blodbiokjemi (indikerer tilstedeværelsen av betennelse, tillater å vurdere kvaliteten på blodkoagulasjonsfunksjonen);
- generell urinanalyse (indikerer endringer i nyrefunksjonen);
- Test av blodsukkernivå.
Instrumentell diagnostikk inkluderer radiokontrastarteriografi, Doppler-undersøkelse av arteriell sirkulasjon og datakapillaroskopi.
Ofte inkluderer diagnostisk program reolymfovasografi, termisk avbildning og impedansmetri.
Differensiell diagnose
Differensialdiagnostikk utføres med kollagenose, blodsykdommer og yrkesrus. Følgende sykdommer er gjenstand for separat differensiering:
- utslettelse av aterosklerose;
- fagenisk sår;
- kongestive magesår (en konsekvens av dekompensasjon av det kardiovaskulære systemet);
- tuberkuløse magesår, syfilitiske magesår, spedalskhetssår, strålingssår.
I sjeldne tilfeller oppdages såkalte kunstige magesår hos pasienter. Pasienten påfører seg selv magesår for å simulere dem – som regel indikerer slike magesår pasientens mentale ustabilitet.
Hvem skal kontakte?
Behandling diabetiske sår
Lokal behandling av trofasår ved diabetes inkluderer systematisk rengjøring av såret, behandling av huden nær såret og regelmessige bandasjer. Muligheten for bruk av salver avtales med behandlende lege. Les mer om metodene for behandling av sår ved diabetes i denne artikkelen.
Forebygging
Hovedbetingelsen for å forebygge magesår er å følge anbefalingene fra den behandlende legen. Slike anbefalinger gis nødvendigvis til alle pasienter som lider av diabetes.
Magesår kan oppstå hos enhver diabetiker hvis han/hun ikke følger nøye med på konstant kontroll av blodsukkernivået. Derfor består forebygging først og fremst av å normalisere sukkernivået og utføre vedlikeholdsbehandling for diabetes.
Andre like viktige tips for å forebygge magesår:
- Det er nødvendig å opprettholde nøye fothygiene, klippe neglene raskt og riktig, og forhindre utvikling av soppinfeksjoner.
- Det er viktig å rengjøre, tørke og lufte skoene så ofte som mulig – dette er en viktig forutsetning for sunne føtter.
- Når du velger sko og sokker, bør du være spesielt oppmerksom på kvaliteten og størrelsen for å unngå skrubbsår, blemmer og hard hud på føttene.
- Det er nødvendig, om mulig, å unngå overoppheting og overdreven avkjøling av beina, og heller ikke å overanstrenge dem.
- Regelmessig – for eksempel hver kveld – er det lurt å inspisere føtter, tær og ankler. Man bør være spesielt oppmerksom på ytre skader, hull, splinter. Ved diabetes kan selv slike mindre skader forårsake magesår.
Prognose
Det videre utfallet av sykdommen avhenger av i hvilken grad den underliggende patologien - diabetes mellitus - vil forverres, samt hvor alvorlig pasienten vil ta legens anbefalinger. Hvis pasienten får diagnosen en isolert nevropatisk type sår, forutsatt at rettidig og tilstrekkelig behandling utføres, kan prognosen anses som relativt gunstig.
Hvis diabetesen er alvorlig, med økende vaskulære lidelser, er det i en slik situasjon umulig å snakke om en optimistisk prognose.
Sår ved diabetes er vanskelige å behandle. Men: jo før du tar hensyn til problemet, desto før blir behandlingen foreskrevet – desto mer sannsynlig er det at pasientens tilstand normaliseres.


 [
[