Medisinsk ekspert av artikkelen
Nye publikasjoner
Sialadenitt: årsaker, symptomer, behandling
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
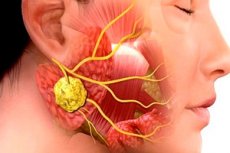
Inflammatoriske patologier i kirurgisk tannbehandling er svært vanlige. Selv bruk av antibiotikabehandling reduserer ikke forekomsten av kjevebetennelser og komplikasjoner av disse. Denne situasjonen skyldes sene legebesøk, hyppig selvmedisinering av pasienter, etc. En av de typiske infeksjons- og inflammatoriske sykdommene av denne typen er sialadenitt, eller sialoadenitt - betennelse i spyttkjertelen, ofte provosert av virus eller bakterier. Patologien er ledsaget av en rekke karakteristiske kliniske tegn, og diagnosen stilles basert på resultatene av bakteriologiske og cytologiske studier, samt instrumentell diagnostikk.
Epidemiologi
Den nøyaktige forekomsten av submandibulær sialadenitt er uklar. Submandibulær sialadenitt står for omtrent 10 % av alle tilfeller av sialadenitt. Den står for 0,001 til 0,002 % av alle sykehusinnleggelser. Det er ingen alders- eller kjønnsforskjeller.[ 1 ]
Bakteriell og viral sialadenitt rammer hovedsakelig eldre og senile mennesker.
Epidemisk kusma rammer hovedsakelig barn, sjeldnere voksne (kvinner - oftere). I dag forekommer epidemisk kusma som en sporadisk sykdom, som skyldes tidlig vaksinasjon av barn.
En purulent form for sialadenitt registreres ofte, noe som skyldes sen oppsøking av medisinsk hjelp av pasienter.
Fører til sialadenitt
Utviklingen av sialadenitt er forårsaket av virale eller mikrobielle lesjoner i spyttkjertlene. Den mikrobielle inflammatoriske prosessen kan provoseres av bakterier som er tilstede i munnhulen eller frigjøres fra ulike infeksjonsområder i kroppen. Kilder til infeksjon er ofte tilstøtende flegmone, akutte luftveissykdommer (betennelse i mandlene, lungebetennelse, bronkitt), kjeve- og ansikts- og tannpatologier.
Sykdommen kan oppstå som et resultat av skader og operasjoner i kjeve- og ansiktsområdet, inntrengning av fremmedlegemer i spyttkanalen (fiskebein, matrester, hår osv.) og dannelse av stein i kanalkanalen.
Viral sialadenitt er oftest forårsaket av cytomegalovirus, influensavirus, adenovirus, paramyxovirus, Coxsackie-virus, herpes simplex-virus, etc. Soppsialadenitt, syfilitisk og tuberkuløs forekommer også.
Spredning av smitte kan skje gjennom kanalåpningen, gjennom blod eller lymfevæske.
Risikofaktorer
Risikofaktorer for utvikling av sialadenitt inkluderer:
- svekket immunforsvar, nylige sykdommer;
- tetthet i spyttkanalene;
- spyttforstyrrelser forårsaket av smittsomme og inflammatoriske patologier;
- kirurgiske operasjoner;
- tuberkulose; [ 2 ]
- syfilis;
- kjeve- og ansiktsskader.
Risikogruppen inkluderer eldre, personer som lider av spiseforstyrrelser, patologisk munntørrhet, samt de som gjennomgår strålebehandling, eller regelmessig bruker antibiotikabehandling uten gode indikasjoner, postoperative tilstander, [ 3 ] intubasjon og bruk av antikolinergika. [ 4 ]
Ytterligere (indirekte) predisponerende faktorer kan omfatte:
- dårlig munnhygiene;
- usunn livsstil, tilstedeværelsen av en rekke dårlige vaner;
- ignorering av legebesøk, selvmedisinering.
Patogenesen
Spyttkjertlene er delt inn i parede store og uparede små. Store kjertler inkluderer parotidkjertlene, submandibulære kjertlene og sublinguale kjertlene. Små kjertler inkluderer labialkjertlene, bukkale kjertlene, lingualkjertlene, ganekjertlene og munngulvkjertlene. Hver av disse kjertlene har parenkym, interstitium og et kanalsystem.
Årsaken til epidemisk parotitt, en av variantene av akutt sialadenitt, er et filtrerbart virus. En person blir smittet ved direkte overføring fra en syk person, overføringsveien er luftbåren (men smitte gjennom gjenstander som brukes av den syke personen er ikke utelukket).
Bakteriell sialadenitt kan utvikle seg ved alvorlige patologier. Infeksjonen sprer seg stomatogent, samt gjennom blod og lymfevæske. Mikrofloraen er vanligvis av blandet type: streptokokk, pneumokokk, stafylokokk, etc., som kommer inn gjennom kjertelkanalen.
Hos pasienter med lymfogen divergens av infeksjon påvirkes ofte det lymfoide nettverket i parotidkjertelen: denne prosessen er en konsekvens av nasofaryngeal eller mandibulær betennelse, patologier i tennene eller tungen.
Etiologien og patogenesen til kronisk sialadenitt er uklar og dårlig forstått. Leger antar at utviklingen av sykdommen er assosiert med generelle patologier i kroppen - spesielt med hypertensjon, aterosklerose, deformerende spondylose og sykdommer i fordøyelseskanalen.
Symptomer sialadenitt
Akutt sialadenitt kan forløpe med ulik intensitet. I milde tilfeller er det kliniske bildet svakt uttrykt, uten økning i kroppstemperatur og uten smerter i parotiskjertlene, som bare hovner litt opp. I moderate tilfeller er det generell uvelhet, smerter i hodet og musklene, frysninger, tørr munn og slimhinner, smerter og hevelse i parotiskjertelen. Spyttsekresjonen er noe redusert. Symptomene varer i omtrent 4 dager, hvoretter gradvis lindring inntreffer. I alvorlige tilfeller av akutt sialadenitt forstørres parotiskjertelen kraftig, submandibulære og sublinguale kjertler kan være involvert i prosessen. Spyttsekresjonen øker, temperaturen når høye verdier (opptil 40 °C), og purulent-nekrotiske komplikasjoner kan utvikle seg. Under gunstige omstendigheter begynner temperaturen å synke etter omtrent en uke, og tegn på en inflammatorisk reaksjon avtar gradvis. Risikoen for abscessdannelse er imidlertid fortsatt til stede, i likhet med risikoen for å utvikle hjernehinnebetennelse, encefalitt, lammelse av kraniale og ryggmargsnerver, etc.
Viral sialadenitt i parotidkjertlene manifesterer seg som smerte når man åpner munnen og når man prøver å vri hodet til siden. Det observeres hevelse i bukkale, mandibulære, submandibulære soner og øvre del av nakken. Palpasjon avslører en smertefull kompaktering med en glatt overflate som ikke strekker seg utenfor grensene til parotidkjertelen. Spredning av patologi til omkringliggende vev skjer med utviklingen av en purulent prosess.
Når submandibulærkjertlene er påvirket, klager pasientene over smerter ved svelging. Hevelsen strekker seg til det sublinguale og submandibulære området, haken og øvre del av halsen. Når sublingualkjertlene er påvirket, oppstår det smerter når man beveger tungen, og de sublinguale foldene øker. Affeksjon av mindre spyttkjertler forekommer ved flere patologier.
De første tegnene på kronisk sialadenitt kan gå ubemerket hen og oppdages ved en tilfeldighet. Pasienter merker ubehag i parotidkjertelen (eller to kjertler), sjeldnere - smerter i bakhodet. Visuelt identifiseres en mild hevelse i det berørte området, uten åpenbar smerte. Det er ingen endringer i huden, munnhulen åpner seg smertefritt, slimhinnen er uten patologier, spyttsekresjonen er ikke svekket (den kan avta under et tilbakefall). I et avansert stadium av kronisk sialadenitt opplever pasienter generell svakhet, tretthet, hørselstap og noen ganger tørrhet i slimhinnene i munnhulen. Hevelsen i området rundt de berørte kjertlene er konstant, uten smerter.
Interstitiell sialadenitt er preget av sesongmessige forverringer (i den kalde årstiden), der smertefulle seler dannes og kroppstemperaturen stiger.
Sialadenitt hos barn
Sialadenitt kan utvikle seg i barndommen, selv hos nyfødte. Imidlertid er etiologien til sykdommen hos spedbarn ennå ikke fastslått. Det er kjent at betennelse i melkekjertlene hos moren bidrar til utviklingen av sykdommen. Sialadenitt hos nyfødte er differensiert fra osteomyelitt i kondylærprosessen i mandibula, noe som indikerer utvikling av septikopyemi.
Generelt sett anses hovedårsakene til sialadenitt hos barn å være epidemisk parotitt og cytomegalovirus. I tillegg er det viktig å vite om den mulige utviklingen av Herzenbergs falske parotitt, som ikke refererer til sialadenitt og er en betennelse i lymfeknutene lokalisert nær parotidspyttkjertelen. Det kliniske bildet av sykdommene er svært likt.
Tuberkuløs og syfilitisk etiologi av sykdommen er ikke typisk for barn. Det kliniske bildet er preget av mer alvorlig rus enn hos voksne, samt en høyere prosentandel av utvikling av purulent eller purulent-nekrotisk vevssmelting.
Stages
Sialadenitt utvikler seg gjennom tre tilsvarende stadier: initial, klinisk uttrykt og sen.
Den innledende fasen er ikke ledsaget av uttalte kliniske symptomer. Imidlertid øker hevelsen, lymfesystemet overlapper i det berørte området, bindevevet løsner og blodårene utvider seg. De terminale kjertelsegmentene er bevart, men mucin og mukopolysakkarider, betennelsesmarkører, akkumuleres i dem. Interlobærkanalene blir bredere, kollagenfibrene blir tettere.
Den andre fasen er preget av følgende bilde:
- atrofi av de terminale kjertelsegmentene forekommer;
- infiltrater dannes basert på plasmastrukturer, lymfocytter og histiocytter i bindevevsbasen;
- munnene er omgitt av fibrøst vev;
- Inne i kanalene er det en ansamling av avskallede epitel og lymfocytter.
Den tredje fasen er ledsaget av nesten fullstendig atrofi av kjertelparenkymet, dets erstatning med bindevev, proliferasjon av blodforsyningsnettverket, utvidelse av intralobærkanalene (eller innsnevring forårsaket av kompresjon av bindevev og fibrøse strukturer).
Skjemaer
Klassifiseringen av sykdommen er ganske omfattende. Dermed skilles det mellom akutt og kronisk sialadenitt i henhold til forløpet av den inflammatoriske reaksjonen.
Akutt sialadenitt i parotidkjertelen forekommer som en epidemisk parotitt, eller den velkjente "kusma". Generelt er parotidkjertlene oftest rammet, sjeldnere - submandibulære og sublinguale spyttkjertler. Den akutte prosessen er lettere å behandle enn den kroniske.
Avhengig av tilstanden til parenkymet, skilles følgende typer kronisk sykdom:
- kronisk parenkymatøs sialadenitt - ledsaget av skade på kun kjertelstroma (som hos pasienter med kusma);
- kronisk interstitiell sialadenitt – i tillegg til stroma, ledsages av skade på kjertelparenkymet (som hos pasienter med cytomegalovirussialadenitt).
- Kronisk skleroserende sialadenitt (Küttners tumor) er en IgG4-assosiert skleroserende sykdom og har tydelige histopatologiske trekk som tett lymfoplasmacytisk infiltrat, sklerose og obliterativ flebitt.[ 5 ]
Interstitiell sialadenitt kalles også kronisk produktiv sialadenitt, kronisk skleroserende kusma, Kuttners inflammatoriske svulst, kronisk atrofisk sialadenitt, fibroproduktiv sialadenitt, symptomatisk sialopati, hormonell sialose. Sykdommens etiologi er dårlig forstått.
Influensasialadenitt utvikler seg under influensaepidemier, som hovedsakelig observeres om vinteren. Pasienter viser tegn på akutt sialadenitt i en eller flere spyttkjertler. Øyespytkjertelen er oftest rammet, betennelsen øker raskt og sprer seg til den parede kjertelen.
Avhengig av lesjonens plassering skilles det mellom:
- kusma sialadenitt i parotidkjertlene;
- submaxillitt - en lesjon av submandibulærkjertelen;
- sublingual sialadenitt i den sublinguale kjertelen.
I følge de inflammatoriske egenskapene kan sialadenitt i spyttkjertelen være:
- serøs;
- hemoragisk;
- purulent;
- bindevev;
- granulomatøs;
- fibroplastisk;
- destruktiv;
- udeformert;
- cirrhotisk.
Avhengig av etiologien skilles følgende:
- traumatisk inflammatorisk prosess;
- giftig;
- autoimmun;
- allergisk;
- obstruktiv (med blokkering eller arrdannelse).
Kalkuløs sialadenitt er en type obstruktiv patologi forårsaket av blokkering av spyttkjertelkanalen av en spyttkjertelstein.
Hvis den inflammatoriske sykdommen utvikler seg, utvikler det seg purulent-nekrotisk eller gangrenøs sialadenitt. I dette tilfellet er det et bilde av alvorlig flegmone med uttalt ødem, infiltrasjon, hyperemi, fluktuasjoner, etc.
Duktal sialadenitt (eller sialodochitt) er en konsekvens av medfødte defekter i spyttkjertlene (strikturer og ektasier) i kombinasjon med svakt immunforsvar og hyposalivasjon, stagnasjon av spytt inne i kanalene.
Komplikasjoner og konsekvenser
Akutt sialadenitt kan kompliseres av skade på okulomotoriske, optiske, abducens-, ansikts- og vestibulokokleære nerver, samt mastitt, pankreatitt og nefritt. Orkitt utvikler seg ofte hos gutter og menn.
Hvis akutt sialadenitt oppstår på bakgrunn av generelle patologier, kan det kompliseres av at den patologiske prosessen divergerer inn i det perifaryngeale rommet, inn i vevet rundt halspulsåren og den indre halsvenen. Hos noen pasienter trenger purulent innhold inn i den ytre øregangen. I sjeldne tilfeller observeres skade på veggene i store kar, noe som medfører blødning. Venøs trombose og blokkering av hjernehinnenes bihuler er også mulig.
En sen komplikasjon av avansert purulent sialadenitt er dannelsen av fistler og parotid hyperhidrose.
Hvis bakteriell sialadenitt ikke behandles, kan det utvikles massiv hevelse i nakkevevet, noe som kan føre til respirasjonsobstruksjon, sepsis, kranial osteomyelitt og trigeminusnevritt.
Diagnostikk sialadenitt
Generelle kliniske diagnostiske metoder inkluderer å avhøre pasienten, undersøke ham og palpere ham. I tillegg foreskrives laboratorietester av blod og urin. Hvis vi snakker om et barn, er det nødvendig å sjekke med foreldrene om han tidligere har hatt kusma, om han har hatt kontakt med syke mennesker.
Ved mistanke om kronisk sialadenitt spesifiseres den årlige hyppigheten av tilbakefall, størrelsen på kjertelen i ulike perioder av den inflammatoriske prosessen. Det tas hensyn til hudens tilstand over det berørte området, volumet og arten av spyttvæsken, og tilstanden til de utskillende spyttkanalene.
Følgende er obligatorisk:
- vurdering av sekretorisk funksjon;
- cytologi, mikrobiologi, immunologi av spyttsekresjoner;
- kontrastsialografi;
- computertomografi;
- radiosialografi;
- ultralyd;
- punkteringsbiopsi.
Mange pediatriske pasienter er indisert for elektroencefalografi, som er nødvendig for å vurdere forstyrrelser i hjernens bioaktivitet.
Obligatorisk instrumentell diagnostikk inkluderer sialometri, som innebærer bruk av et polyetylenkateter, som etter en foreløpig bougienage settes inn i spyttkanalen. Manipulasjonen utføres på tom mage, og selve prosedyren varer omtrent 20 minutter. Den gir informasjon om volumet av spyttproduksjon og de fysiske egenskapene til sekresjonen. [ 6 ]
Kontrastsialografi utføres i remisjonsstadiet av sykdommen, da det kan provosere tilbakefall. Radiokontrastløsninger introduseres i spyttkjertelen ved hjelp av en sprøyte og et polyetylenkateter.
Spesiell instrumentell diagnostikk er representert ved følgende prosedyrer:
- cytologi av spyttprøver;
- Elektroradiografi med kontrastmiddel;
- metode for skanning av spyttkjertler;
- punktering med biopsi og påfølgende histologi.
Ultralyd utføres oftest i form av sialosonografi - en studie som lar deg undersøke hele bildet av kjertelstrukturen. Legen har evnen til å oppdage sklerotiske vevsforstyrrelser, blokkeringer, svulstprosesser, steiner, bestemme antall og størrelse.
Ved bakteriell sialadenitt oppdages uspesifikke forandringer under ultralyd. På et tidlig utviklingsstadium observeres en økning i ekogenisitet og utvidelse av kanalen, og tilstedeværelsen av anekoiske foci indikerer mulig abscessdannelse. [ 7 ]
Magnetisk resonansavbildning og computertomografi lar oss utelukke tilstedeværelsen av steiner i kanalene og avklare dybden av den patologiske prosessen.
Laboratorietester inkluderer en generell blod- og urinprøve, samt spyttvæske. Blodet kan vise et høyt nivå av leukocytter, som er et av tegnene på en betennelsesprosess. I en biokjemisk blodprøve er sukkernivåer viktige, og i en urinprøve saltsammensetningen. Leukocytter, puss og bakterieflora kan ofte påvises i spyttsekresjonen. Det er også nødvendig å undersøke de fysisk-kjemiske egenskapene til sekresjonen.
Differensiell diagnose
Først og fremst er det viktig å fastslå den underliggende årsaken til den patologiske tilstanden, for å finne ut om sykdommen er av aterogen, infeksiøs, neoplastisk, autoimmun eller metabolsk natur. Revmatologisk og autoimmun patologi bør utelukkes.
Interstitiell sialadenitt differensieres fra kronisk parenkymatøs sialadenitt, sialodokitt, tumorprosesser og epidemisk parotitt. For diagnostikk brukes en vurdering av typiske symptomer, et cytologisk og sialografisk bilde i samsvar med sykdommene.
Generelt bør sialadenitt skilles fra spyttsteinsykdom, spyttkjertelcyster og tumorprosesser. Diagnosen er basert på kliniske symptomer, sialometridata, cytologisk undersøkelse av spyttsekresjoner, radiografi og sialografi, punktering og eksisjonsbiopsi.
Det er viktig for pasienter å forstå at sialadenitt eller sialoadenitt er to likeverdige konsepter som er fullstendig utskiftbare.
I noen tilfeller kan sykdommens kliniske trekk og laboratorieparametre kreve et bredere diagnostisk søk: i en slik situasjon anbefales en spyttkjertelbiopsi for å stille en nøyaktig diagnose.
Hvem skal kontakte?
Behandling sialadenitt
En pasient med akutt sialadenitt foreskrives behandling som tar sikte på å hemme den inflammatoriske reaksjonen og normalisere spyttsekresjonen. Sengeleie foreskrives så lenge feberen varer. Varmekompresser og salvebandasjer påføres de kompakte områdene som angitt, og fysioterapiprosedyrer utføres (lysterapi, varmeterapi - Sollux-lampe, UHF, UV-bestråling). Høykvalitets munnpleie gis ved bruk av skylling og irrigasjon.
Ved viral sialadenitt har vanning med interferon 5 ganger daglig (ved tidlig praksis - på 1-2 dagen) god effekt. Hvis spyttfunksjonen reduseres, administreres 0,5 ml antibiotikaløsninger av 50 000-100 000 ED penicillin og streptomycin med 1 ml 0,5 % novokain intraduktalt. I tillegg utføres en blokade med novokain og penicillin eller streptomycin. Hvis purulent betennelse utvikler seg, oppdages det fokus på vevsmelting, og kirurgi foreskrives.
Pilokarpin for sialadenitt tas oralt, opptil fire ganger daglig, 6 dråper av en 1 % løsning. Slik behandling er egnet for serøs betennelse. God effekt observeres ved påføring av kompresser med dimetylsulfoksid, dimexid, som gir en smertestillende, betennelsesdempende, antiødematøs og bakteriedrepende effekt. Kompressen plasseres på betennelsesområdet i omtrent en halvtime daglig. Behandlingsforløpet består av ti prosedyrer, eller til lindring oppstår.
Ved gangrenøs sialadenitt og alvorlig sykdomsforløp foreskrives kirurgisk behandling, som består i å åpne kjertelkapselen: intervensjon på parotidkjertelen utføres ved hjelp av Kovtunovich-teknikken.
Ved kronisk sialadenitt er behandlingen primært rettet mot å øke immuniteten, optimalisere spyttfunksjonen, forhindre tilbakefall, forbedre vevstrofisme, eliminere tetthet og hemme sklerotiske og degenerative prosesser.
Følgende medisiner er inkludert i kompleks terapi:
- natriumnukleinat 0,2 g tre ganger daglig i to uker (ved kronisk sialadenitt bør slike kurs gjennomføres opptil tre ganger i året);
- kaliumjodid 10 %, 1 ss tre ganger daglig i 8–12 uker (pasientens kropps jodfølsomhet bør tas i betraktning).
Under behandling med natriumnukleinat kan mindre bivirkninger forekomme i form av epigastriske smerter og dyspepsi. Slike fenomener forsvinner fullstendig ved fullført inntak av legemidlet.
Kaliumjodid er kontraindisert ved overfølsomhet for jod, graviditet og pyodermi.
En novokainblokade utføres én gang hver tredje dag, i en kur på 10 blokader. Intramuskulære injeksjoner av Pyrogenal gis (en kur på 25 injeksjoner, én gang hver tredje dag), subkutane injeksjoner av 0,5 % galantamin (en kur på 30 injeksjoner à 1 ml).
Pasienter med kanalstenose får foreskrevet proteolytiske enzympreparater (kymotrypsin, trypsin), samt injeksjon av ribonuklease på 10 mg intramuskulært i kombinasjon med elektroforese av deoksyribonuklease (opptil 10 prosedyrer i 20 minutter).
Galvanisering for kronisk sialadenitt er indisert i form av daglige prosedyrer i 4 uker, i kombinasjon med strålebehandling.
Kirurgisk behandling praktiseres sjelden, kun ved manglende effekt av medikamentell behandling, samt ved regelmessige tilbakefall av den inflammatoriske sykdommen (mer enn ti ganger i året), ledsaget av en purulent prosess, uttalte funksjonsforstyrrelser, strikturer og atresi. I henhold til indikasjonene brukes metoden med flow bougienage, total plastisk kirurgi i munnen, kjertelreseksjon med bevaring av grener av ansiktsnerven og blokkering av parotiskanalen.
Antibiotika
Antibiotikabehandling er passende for bakteriell sialadenitt og avhenger av alvorlighetsgraden av den infeksiøse prosessen. [ 8 ]
De foretrukne legemidlene er ofte beskyttede penicillinantibiotika og cefalosporiner som hemmer aktiviteten til β-laktamaser:
Amoksiklav |
Legemidlet amoksicillin og klavulansyre foreskrives oralt til voksne i en daglig dose på 1500 mg (delt på to doser). Bivirkninger i form av kvalme eller diaré er milde og går raskt over. For å forhindre disse reaksjonene anbefales det å ta legemidlet sammen med mat. |
Sulbactomax |
Et preparat av sulbaktam og ceftriakson for intramuskulære injeksjoner. Daglig dosering er 1–2 g, administrert hver 24. time. Behandlingsvarigheten bestemmes av legen. Mulige bivirkninger er mer typiske ved langvarig bruk. Dette inkluderer candidiasis, mykose, sekundære soppinfeksjoner, enterokolitt og dyspepsi. |
Piperacillin-Tazobactam |
Et kombinert antibakterielt legemiddel som administreres til pasienter som intravenøse infusjoner hver 8. time med 4,5 g. Den daglige dosen kan endres av legen avhengig av infeksjonens alvorlighetsgrad. Mulige bivirkninger: diaré, kvalme, oppkast, hudutslett. |
Hvis gramnegative mikroorganismer oppdages, foreskrives fluorokinolonlegemidler. I komplekse tilfeller brukes kombinasjonsbehandling - for eksempel karbapenem, metronidazol og vankomycin.
Fysioterapibehandling
I den innledende fasen av den inflammatoriske prosessen med forhøyet kroppstemperatur brukes ikke fysioterapi. Pasienten anbefales å drikke alkalisk mineralvann (som Borjomi) i forbindelse med medikamentell behandling. Fra omtrent 3-4 dager er det mulig å bruke UHF-terapi i en ikke-termisk dose, elektroforese av antiinflammatoriske legemidler.
Videre, for å behandle akutt sialadenitt, kan legen foreskrive:
- Ultrafiolett bestråling av det berørte området starter med to biodoser, og øker deretter med 1 biodose, slik at det blir 6 biodoser. Prosedyrene utføres annenhver dag.
- Fluktuasjon av infiltratsonen utføres i økter på 8–10 minutter. Terapiforløpet inkluderer 10 økter.
- Etter å ha eliminert tegnene på akutt betennelse, brukes følgende for å akselerere resorpsjonen av infiltratet:
- Infrarød bestråling i 20-minutters økter, i et kur på 10–12 økter.
- Ultralydbehandling med en intensitet på 0,05–0,2 W/cm², varighet opptil 5 minutter, forløp på 10 økter.
- Elektroforese av 3 % kaliumjodid, varig i 20 minutter, i et kur på 10–12 økter.
For å lindre smerte anbefales det å gjennomgå laserterapi som varer i 2–3 minutter, i et kur på 8 til 10 økter.
Spyttkjertelmassasje for sialadenitt
Intraoral (intrabukkal) massasje forbedrer blod- og lymfestrømmen, stimulerer bioaktive punkter og forbedrer spyttkjertelens funksjon. Prosedyren utføres i flere trinn, inkludert generell oppvarming av bløtvev, arbeid med spyttkjertler og muskler, og påvirkning av utgangspunktene til kranienervene.
Massasjebevegelser som strøk, punkttrykk og myoekstensiv elting brukes. Prosedyren utføres med rene hender; sterile kirurgiske hansker kan brukes.
Spyttkjertlene masseres med forsiktige bevegelser, fra periferien til området rundt utskillelseskanalene.
Etter økten skal pasienten skylle munnen med en antiseptisk løsning.
Massasje utføres ikke bare for å forbedre trofismen i kjertelvevet, men også for å vurdere mengden spytt, dens farge, konsistens og smakskarakteristikker.
Urtebehandling
Tradisjonelle behandlingsmetoder kan kun brukes i et tidlig stadium av sialadenittutvikling, eller bare for å forebygge denne sykdommen. For å lindre symptomene anbefaler leger å drikke rikelig med væske under medikamentell behandling, inkludert infusjoner og avkok av urter som har antiinflammatorisk aktivitet.
- Myntete stimulerer spyttsekresjonen, lindrer smerte, frisker opp og eliminerer ubehagelig smak i munnen.
- Kamilleinfusjon har betennelsesdempende og slimløsende effekter.
- Bringebærbladte akselererer sårheling og har en betennelsesdempende effekt.
For daglige munnskyllinger kan du bruke infusjoner av følgende urteblandinger:
- bringebærblader, udødelige blomster, åkerkjerring;
- peppermynteblader, plantainskudd, hylleblomster;
- kamilleblomster, eukalyptus og salvieblader.
Skylling med furuvann gir god effekt. For å tilberede middelet, kok opp 0,5 liter vann, tilsett 2 spiseskjeer (med et hull) barnåler (gran eller furu), dekk til med lokk, la det avkjøles helt, sil. Bruk til skylling 2-3 ganger om dagen, eller etter hvert måltid.
Du bør ikke selvmedisinere hvis sykdommen manifesterer seg med sterke smerter, steindannelse eller suppuration.
Kirurgisk behandling
I noen tilfeller vil ikke medisiner alene være nok til å eliminere sialadenitt. I slike situasjoner kan kirurgisk inngrep være nødvendig.
Ved blokkering av spyttkjertelens utskillelseskanal er kirurgisk inngrep nødvendig. Under lokalbedøvelse fjerner legen årsaken til blokkeringen og utfører antiseptisk behandling. I den postoperative perioden foreskrives antibakteriell og symptomatisk behandling, og om nødvendig utføres ytterligere bougienage av utskillelseskanalen med påfølgende skylling.
Kronisk sialadenitt kjennetegnes av hyppig tilbakefall, som over tid kan føre til fullstendig eller delvis sklerose av kjertelvevet og dannelse av bindevevsstrukturer. Hvis dette skjer, fjernes den berørte kjertelen.
Ved sialadenitt er det å foretrekke å utføre endoskopiske minimalt invasive prosedyrer. I dag har kirurger spesielle elastiske endoskoper som de kan bruke til å trenge inn i de minste kjertelkanalene. Under endoskopi kan legen undersøke kanalen fullstendig, ta biomateriale for undersøkelse, fragmentere og fjerne årsaken til obstruksjonen.
Ved sialolithiasis er fjerning av spyttkjertelsteinen nødvendig ved hjelp av intervensjonell sialendoskopi eller direkte kirurgisk fjerning. [ 9 ], [ 10 ]
Flere typer minimalt invasive behandlinger har blitt foreslått for behandling av spyttkjertelstein, inkludert intervensjonell sialendoskopi (iSGE), ekstrakorporal sjokkbølgelitotripsi (ESWL) [ 11 ] og kombinerte endoskopiske kirurgiske prosedyrer. [ 12 ] Valget av riktig behandling bør inkludere kriterier som den berørte kjertelen, antall og størrelse på steinene, plasseringen og forholdet til kanalen. Den minst skadelige metoden er alltid den foretrukne behandlingsmetoden. [ 13 ]
Postoperative komplikasjoner som smerter, arrdannelse og nerveskade er vanlige. Pasienter som gjennomgikk kirurgi opplevde lidelser som xerostomi (opptil 31 %), smaksforandringer (16,3 %), hematomer (opptil 14 %), ansiktsnerveskade (8 %) og lingual nerveskade (12 %). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Forebygging
Forebyggende tiltak for å forhindre utvikling av sialadenitt er ikke spesifikke. Kjernen i forebygging er et komplett, balansert og kvalitativt kosthold, en sunn og aktiv livsstil og utryddelse av dårlige vaner. Overholdelse av slike enkle, men viktige regler reduserer sannsynligheten for mange patologier.
Forekomsten av sialadenitt kan være direkte relatert til andre sykdommer i munnhulen og ØNH-organene. Brudd på forholdet mellom mikrofloraen i munnen, inntreden av patogene mikroorganismer i blodet eller lymfestrømmen kan provosere frem utviklingen av en inflammatorisk prosess. Nesten ethvert kronisk infeksjons- og inflammatorisk fokus kan betraktes som en predisposisjon for forekomsten av sialadenitt. Dessuten påvirker enhver infeksjonssykdom immunforsvaret til kroppen som helhet negativt. Derfor, for å forebygge mange sykdommer, er det viktig å opprettholde immuniteten på alle mulige måter, behandle alle sykdommer (inkludert kroniske) raskt, utelukke hypotermi og stress, og i vinter-vårperioden ta ekstra multivitaminpreparater anbefalt av den behandlende legen.
Andre obligatoriske forebyggende tiltak:
- regelmessige hygieneprosedyrer, rengjøring av munnhulen og tennene av høy kvalitet;
- unngå inntak av grov mat som kan skade munnslimhinnen;
- slutte å røyke;
- styrking av immunforsvaret;
- riktig valg av tannbørste og munnpleieprodukter.
Hvis det oppstår problemer, som tørr munnslimhinne, hevelse eller smerter i spyttkjertlene, bør du oppsøke lege umiddelbart. Rettidig medisinsk behandling vil bidra til å forhindre utvikling av betennelse og forhindre bivirkninger.
Prognose
Akutt sialadenitt ender med bedring hos de aller fleste pasientene. Imidlertid er det også beskrevet dødelige tilfeller: dette kan skje hvis en purulent-nekrotisk prosess utvikler seg i kjertelen, samt hvis patologien sprer seg til nervesystemet.
Prognosen for kronisk sykdom er relativt gunstig. I denne situasjonen brukes konseptet "betinget" bedring: det brukes dersom pasientens remisjonsperiode varer i mer enn tre år.
Pasientene observeres i flere år, og det utføres forebygging av eksaserbasjoner, som vanligvis forekommer 1-2 ganger i året, oftere i kaldt vær. Som et resultat av riktig foreskrevet behandling kan langvarig remisjon forekomme. I noen tilfeller observeres dannelse av spyttstein i kjertelkanalen.
Forutsatt at immunforsvaret er i normal tilstand, observeres munnhygiene, behandles samtidige patologier og elimineres eksisterende smittsomme foci, forsvinner sialadenitt helt innen 14 dager.

