Medisinsk ekspert av artikkelen
Nye publikasjoner
Hypofyseprolaktinom hos kvinner, gravide og menn
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
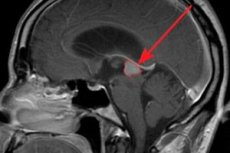
En hormonelt aktiv svulst i den fremre hypofysen er et prolaktinom. La oss se på årsakene til forekomsten, risikofaktorer, symptomer, diagnostiske og behandlingsmetoder.
Prolaktinom er en svulst som dannes på den endokrine kjertelen – hypofysen. Den er lokalisert dypt i hjernen og er en godartet patologi.
I følge den internasjonale klassifiseringen av sykdommer ICD 10 faller den inn under kategorien Neoplasmer (C00-D48):
D10–D36 Godartede svulster.
- D35 Godartet svulst i andre og uspesifiserte endokrine kjertler.
- D35.2 Godartet svulst i hypofysen.
Dette navnet på hypofyseskaden er assosiert med et av symptomene – produksjonen av en økt mengde av hormonet prolaktin. Normalt produseres det bare hos kvinner i de siste månedene av svangerskapet og fortsetter å skilles ut under amming.
Sammen med follikkelstimulerende og luteiniserende hormoner påvirker prolaktin seksuelle funksjoner. Hos kvinner sørger de for en regelmessig menstruasjonssyklus og østrogensyntese. Og hos menn sørger de for sædcelleaktivitet og testosteronproduksjon. Med et overskudd av hormoner som skilles ut av en svulst, undertrykkes østrogenogenesen hos kvinner, noe som fører til anovulasjon og infertilitet. Hos menn reduserer dette seksuell lyst, erektil dysfunksjon og gynekomasti oppstår.
Epidemiologi
Prolaktinomer er godartede hypofyseadenomer. Statistikk viser at forekomsten er omtrent 30 %. Denne lesjonen tar svært sjelden en ondartet form – i 2 % av tilfellene. Slik degenerasjon diagnostiseres oftest hos kvinner i fertil alder. Svulstens størrelse hos kvinner er omtrent 2–3 mm, mens adenomer hos menn er mer enn 1 cm i diameter.
Fører til prolaktinomer
Moderne endokrinologi og genetikk fortsetter fortsatt forskning for å bestemme årsaken til prolaktinom. Svært ofte oppdages sykdommen mot bakgrunn av genetiske lidelser. For eksempel er multippel endokrin neoplasi type I (arvelig patologi) preget av økt produksjon av hormoner i hypofysen, biskjoldbruskkjertelen og bukspyttkjertelen.
Mange forskere er tilbøyelige til å tro at skade på hypofysen og økt produksjon av prolaktin kan være forårsaket av følgende faktorer:
Sykdommer:
- Infeksjoner (encefalitt, hjernehinnebetennelse).
- Infiltrative og granulomatøse prosesser.
- Traumer (nevrokirurgi, stråling, cerebral peduncle ruptur).
- Metabolske forstyrrelser.
- Svulster (germinom, meningiom).
- Skrumplever.
- Kronisk nyresvikt.
- Polycystisk ovariesyndrom.
- Brystskader og bryststimulering.
- Primær hypotyreose.
- Ektopisk sekresjon av hormoner.
Tar medisiner:
- Antidepressiva.
- Resepter på H2-blokkere.
- Opiater og kokain.
- Dopaminblokkere.
- Kalsiumkanalblokkere.
- Østrogener.
- Adrenerge hemmere.
Når man bestemmer årsaken til sykdommen, legges det spesiell vekt på medikamenthistorien. Samtidig tas det hensyn til at bruk av p-piller ikke påvirker risikoen for dannelse eller vekst av prolaktinomer.
Mikroadenom og prolaktinom
Hypofysen er et hjernevedheng som ligger på den nedre overflaten av hjernen. Det er det sentrale organet i det endokrine systemet og produserer hormoner som er ansvarlige for vekst, metabolisme og reproduksjonssystemet. Mikroadenom og prolaktinom er svulstskader i hypofysen. La oss se nærmere på hver av disse patologiene:
- Mikroadenom er en svulst, vanligvis godartet. Den fremkaller ukontrollert vekst av kjertelceller på grunn av ulike lidelser og anomalier. Tumorvolumet er omtrent 10 mm.
Årsaker:
- Hodeskalle- og hjerneskader.
- Genetiske determinanter.
- Utilstrekkelig blodtilførsel til hypofysen.
- Forgiftning av kroppen.
- Nevroinfeksjoner som involverer strukturene og membranene i hjernen og ryggmargen i den patologiske prosessen.
I tillegg til faktorene ovenfor kan sykdommen oppstå på grunn av aborter, graviditet og amming, hormonell prevensjon. I følge medisinsk statistikk diagnostiseres mikroadenom oftere hos kvinner. Hos menn oppdages det i puberteten og behandles med hormonelle legemidler.
- Prolaktinom er en godartet lesjon i den fremre hypofysen. Det oppdages oftest hos middelaldrende personer. Kvinner er mer utsatt for denne sykdommen enn menn.
Hovedsymptomet er økt produksjon av prolaktin. Dette hormonet regulerer melkesekresjon, reproduksjonssystemet og reproduksjonskapasiteten. Overskudd av hormonet hemmer syntesen av kvinnelig østrogen, noe som fører til undertrykkelse av eggstokkfunksjonen, menstruasjonsuregelmessigheter og infertilitet. Hos menn manifesterer lidelsen seg som reduserte testosteronnivåer og svekket seksuell aktivitet.
Hypofyseadenom og prolaktinom
Ifølge medisinsk forskning er hypofyseadenom og prolaktinom svulster av samme opprinnelse. Hypofysen er en endokrin kjertel som ligger på den nedre overflaten av hjernen. Gjennom en åpning i dura mater er den i kontakt med hypothalamus og danner et tett fungerende system. Begge deler av hjernen danner hypothalamus-hypofysesystemet, som regulerer og kontrollerer arbeidet til de endokrine kjertlene.
Det finnes mange svulster i hypofysen, som kalles adenomer. La oss se nærmere på egenskapene til organets struktur:
- Forlappen (adenohypofysen) utgjør omtrent 80 % av kjertelen. Den består av kjertelceller av forskjellige typer som skiller ut en egen type hormon. Den er ansvarlig for produksjonen av følgende hormoner:
- Prolaktin er ansvarlig for menstruasjonssyklusen og stoffskiftet, regulerer amming og melkeproduksjon.
- Skjoldbruskstimulerende hormon – skjoldbruskkjertelen og syntesen av dens hormoner.
- Luteiniserende hormon – syntese av steroidhormoner, eggløsning, dannelse av corpus luteum i eggstokkene.
- Adrenokortikotropisk – utskillelse av steroidhormoner fra binyrene.
- Follikkelstimulerende – ansvarlig for veksten av endometriet, modning av follikler og dannelsen av steroidhormoner.
- Somatotropisk er et veksthormon som er ansvarlig for nedbrytningen av glukose og fett, og aktiverer proteinsyntese.
- Den bakre loben (nevrohypofysen) produserer og akkumulerer hormoner, består av nerveceller, fibre og nevrosekretoriske legemer. Ansvarlig for produksjonen av følgende hormoner:
- Vasopressin – påvirker hjernen og blodårene, regulerer nyrefunksjonen og mengden vann i kroppen.
- Oksytocin – stimulerer livmorens sammentrekninger og frigjøring av morsmelk.
Et hypofyseadenom er en godartet svulst i kjertelvevet som kun dannes i organets fremre lob. Samtidig er prolaktinom en hormonelt aktiv formasjon med ekstremt langsom vekst.
Risikofaktorer
Hormonaktiv neoplasme i hypofysen oppstår av mange årsaker, hvorav noen ennå ikke er fastslått. Det finnes risikofaktorer som øker prolaktinnivåene og kan føre til dannelse av prolaktinom:
- Feil funksjon av skjoldbruskkjertelen.
- Brystskader.
- Traumatisk hjerneskade.
- Graviditet og amming.
- Nyresvikt.
- Dysfunksjon i hypothalamus.
- Hypotyreose.
- Leverhypofunksjon.
- Økt fysisk aktivitet.
- Nevroinfeksjoner.
- Langvarig medikamentell behandling.
- Tar medisiner som påvirker hormonproduksjonen.
Svulsten fremmer økt produksjon av prolaktin. Dette hormonet er ansvarlig for den normale laktasjonsprosessen. Prolaktinom er en av de vanligste hypofysetumorene.
Patogenesen
Mekanismen for utvikling av prolaktinom er ikke fullt ut forstått. Patogenesen til svulsten er assosiert med to teorier:
- Intern defekt – en genetisk lidelse i minst én celle i hypofysen fremkaller transformasjonen av organet til en svulst med videre vekst.
- Hormonell forstyrrelse i hypofysens funksjoner – denne prosessen er assosiert med funksjonen til hypothalamiske frigjørende hormoner – liberiner og statiner. Når de produseres i overkant, oppstår hyperplasi av kjertelvev, noe som starter svulstprosessen.
Dannelsen av neoplasmer er også forbundet med påvirkningen av visse arvelige faktorer.
Symptomer prolaktinomer
Hormonavhengig skade på hypofysen viser seg oftest med en kraftig økning i prolaktinnivåer og kompresjon av det omkringliggende hjernevevet av svulsten. Symptomer på prolaktinom avhenger direkte av størrelsen.
Hvis svulsten ikke er mer enn 10 mm, observeres følgende symptomer:
- Alvorlig hodepine, som oftest forekommer i tinningsområdet og er konstant. Dette symptomet er forbundet med økt intrakranielt trykk og trykk fra formasjonen på de omkringliggende strukturene i hjernen.
- Ulike synshemminger er forbundet med klemming av synsnervene som passerer nær hypofysen. Pasienter klager over innsnevring av synsfeltet, redusert fargeoppfatning, dobbeltsyn, strabismus og redusert synsskarphet.
- Smerter i ansiktet, øvre del av kinnene, nesevingene, overleppen og ytre kanten av øyet. Ubehag oppstår på grunn av kompresjon av grenene til trigeminusnerven av svulsten. Ansiktsmusklenes funksjon er ikke svekket.
Hvis svulsten er større enn 10 mm, kalles den makroprolaktinom. Det kan forårsake blindhet, patologiske symptomer i sentralnervesystemet og emosjonell ustabilitet. Store svulster fører til forstyrrelser i produksjonen av andre hormoner i kjertelen.
Første tegn
Jo større svulsten er, desto mer uttalte er symptomene som indikerer dens tilstedeværelse. De første tegnene på prolaktinom:
- Hodepine.
- Økt irritabilitet.
- Angst.
- Langvarig depressiv tilstand.
- Dobbeltsyn.
- Redusert synsskarphet.
Etter hvert som sykdommen utvikler seg, øker symptomene. På grunn av overdreven hormonproduksjon utøver svulsten en komprimerende effekt på tilstøtende vev. Dette manifesterer seg ved en forstyrrelse av funksjonene til organer som ligger i nærheten av hypofysen.
Symptomer på prolaktinom hos kvinner
De første symptomene på prolaktinom hos kvinner er som følger:
- Endringer i menstruasjonssyklusens rytme, helt til den opphører.
- Mangel på eggløsning og manglende evne til å bli gravid. Dette skjer på grunn av en forstyrrelse i dannelsen av hormoner (follikkelstimulerende og luteiniserende) som er ansvarlige for normal funksjon av reproduksjonssystemet.
- Langvarige hodepiner.
- Bryststørrelsesreduksjon.
- Utslipp av melkelignende væske fra brystvortene.
- Vaginal tørrhet.
- Redusert libido på grunn av endringer i østrogennivåer.
I tillegg til symptomene ovenfor, fremkaller sykdommen psyko-emosjonelle lidelser:
- Redusert konsentrasjon.
- Kronisk utmattelse.
- Økt tretthet.
- Nervøs opphisselse.
- Søvnforstyrrelser.
- Depressiv tilstand.
Hvis det oppdages lesjoner i hypofysen hos jenter, diagnostiseres pasientene med:
- Underutvikling av kjønnsorganene - reduksjon i størrelsen på livmoren, labia minora og klitoris.
- I ungdomsårene manifesterer sykdommen seg i mannlig hårvekst. Grove pigmenterte hårstrå dukker opp på overleppen, haken, brystet og rundt brystvortene, magen og andre deler av kroppen. På grunn av det høye nivået av prolaktin jobber binyrene aktivt og produserer androgener.
- Akne og kviser er forbundet med økte nivåer av mannlige kjønnshormoner.
- Fedme – overdreven vektøkning oppstår på grunn av en forstyrrelse i fettmetabolismen.
- Flere kariesutbrudd og hyppige brudd er forbundet med kalsiumtap på grunn av forstyrrelser i mineralmetabolismen. Gradvis mister beinvevet mineraler og andre nyttige stoffer, og blir mer skjørt.
Ovennevnte symptomer på sykdommen kan forekomme både i kombinasjon og isolert.
Symptomer på prolaktinom hos menn
Hormonavhengige hypofysetumorer hos menn diagnostiseres mye sjeldnere enn hos kvinner.
La oss se på hovedsymptomene på prolaktinom hos menn, forårsaket av en reduksjon i testosteronnivåer og spermatogenese:
- Svekkelse av seksuell lyst.
- Redusert potens.
- Erektil dysfunksjon.
- Infertilitet.
- Forstørrelse av melkekjertlene.
- Testikkelatrofi.
- Redusere ansiktshårvekst.
- Muskelsvakhet.
- Osteoporose.
- Sterke hodepiner.
- Nedsatt synsskarphet.
Menn får ofte diagnosen makroprolaktinomer, det vil si store svulster.
Prolaktinom hos barn
Ifølge medisinsk statistikk er prolaktinom sjelden hos barn. Sykdommen står for omtrent 50 % av alle hypofyseadenomer, som utgjør 2 % av intrakranielle svulster. Symptomer på den patologiske tilstanden hos barn er sparsomme og er forbundet med hormonelle forandringer.
Tegn på lidelsen hos jenter:
- Primær eller sekundær amenoré.
- Endring i kroppsvekt (fedme).
- Galaktoré er en utflod fra brystvortene.
Hos gutter kan sykdommen være symptomerløs. På grunn av dette oppdages svulsten ved et uhell under CT, MR av hjernen og andre studier. I noen tilfeller er det eneste tegnet på lidelsen forsinket pubertet.
En langvarig svulst i den fremre hypofysen forstyrrer utskillelsen av gonadotropiner, noe som fører til utilstrekkelighet av kjønnskjertlenes funksjoner og forstyrrelser i syntesen av kjønnshormoner. Nevrooftalmologiske symptomer forekommer også: hodepine, svimmelhet, oppmerksomhetsforstyrrelser, synsforstyrrelser.
Behandlingen tar sikte på å stabilisere den hormonelle bakgrunnen i barnets kropp. Dopaminmimetika brukes til dette. Slik terapi har en rask og langvarig effekt. Kirurgisk behandling utføres ekstremt sjelden, og som regel når det berørte organet er betent.
Prolaktinom og graviditet
Prolaktinom er en ganske hyppig diagnostisert patologi hos kvinner. Graviditet kan være dens utløsende faktor. Spesiell oppmerksomhet er nødvendig for pasienter med adenom som ønsker å få barn. De får foreskrevet dopaminerge legemidler i ett år før planlagt unnfangelse. Samtidig, for å redusere risikoen for uplanlagt graviditet i denne perioden, anbefales bruk av barriereprevensjon.
- Hvis sykdommen oppdages tidlig, er det høy risiko for spontanabort. Derfor bør pasienten være under oppsyn av en gynekolog og endokrinolog gjennom hele første trimester. Pasienten får foreskrevet medisinske analoger av naturlig progesteron (legemidlet Utrozhestan).
- Hvis svulsten ikke er større enn 6 mm, utvikler den seg sjelden eller kompliserer svangerskapet. Hypofyseskader på mer enn 6 mm krever nøye overvåking. Siden de fremkaller en kraftig økning i østrogen, synshemming og hyppig hodepine.
- En slik studie som magnetisk resonansavbildning anbefales ikke under graviditet, så størrelsen på neoplasmen kan kun bestemmes ut fra symptomer. Spesiell oppmerksomhet rettes mot å bestemme nivået av prolaktin i blodet. Siden indikatorene på dette hormonet gjør det mulig å trekke konklusjoner om kvinnekroppens tilstand.
Tumorbehandling utføres ikke under graviditet. Dette skyldes at forskrivning av legemidler som normaliserer hormonnivåene har en negativ effekt på videre svangerskap og fremtidig amming. En kontroll-MR utføres et par måneder etter fødsel. Hvis tumorvekst observeres, er det nødvendig med undertrykkelse av melkeproduksjonen. I følge statistikk forekommer en økning i neoplasmer i 15–35 % av tilfellene av sykdommen.
Prolaktinom og amming
Effekten av graviditet på prolaktinsekresjon hos kvinner med hormonelt aktivt hypofyseadenom manifesterer seg på forskjellige måter. Symptomer og fremtidig prognose avhenger helt av størrelsen på prolaktinomet. Amming er kontraindisert når svulsten vokser og pasientens tilstand forverres. I dette tilfellet foreskrives legemidler som stopper melkeproduksjonen, og kvinnen sendes til ytterligere undersøkelse og behandling.
Hvis størrelsen på neoplasmen ikke øker, er amming tillatt i opptil 2–3 måneder med regelmessig MR, overvåking av synsfelt og prolaktinnivåer. Ved lengre amming er det risiko for at adenomet blir ondartet.
Stages
Godartede hypofyseskader, som mange andre sykdommer, har visse stadier. Svulster deles inn avhengig av størrelse og plassering i hypofysen:
- Det første stadiet er intrasellære mikroprolaktinomer. Størrelsen deres overstiger ikke 1 cm, de går ikke utover grensene til sella turcica i hypofysen.
- Det andre stadiet er ekstrasellære makroprolaktinomer. De vokser til mer enn 1 cm og strekker seg utover hypofysens sella turcica, og komprimerer omkringliggende vev og organer.
Størrelsen på svulsten påvirker sykdomssymptomene, som er forårsaket av lokale patologiske forandringer. I tillegg avhenger behandlingsmetoden av sykdomsstadiet.
Skjemaer
Hypofyseadenom kan være hormonelt inaktivt eller aktivt. Typene av sistnevnte avhenger av produksjonen av hormoner av cellene som utgjør det.
Hovedklassifiseringen av hypofyseadenomer:
- Somatotropinproduserende – fremmer økt produksjon av veksthormon.
- Prolaktinsekresjon – kjennetegnet ved overdreven syntese av prolaktin.
- Adrenokortikopinproduserende – utskiller adrenokortikotropisk hormon.
- Tyrotropinproduserende – produserer tyreoidstimulerende hormon.
- Follikkelstimulerende hormon – forårsaker en økning i nivået av gonadotrope hormoner.
Delingen av prolaktinom utføres som følger:
- Funksjonell – forekommer under graviditet og amming.
- Iatrogen – fremkalt av farmakologiske legemidler.
- Tumor - assosiert med utviklingen av mikroadenomer og makroadenomer i hypofysen.
Hver type sykdom kan forårsake infertilitet, menstruasjons- og potensforstyrrelser, sentralnervesystemforstyrrelser og andre patologiske symptomer.
Komplikasjoner og konsekvenser
Hormonelt aktivt hypofyseadenom, uten medisinsk behandling, kan føre til alvorlige problemer. De viktigste konsekvensene og komplikasjonene av prolaktinom:
- Synshemming og blindhet oppstår på grunn av svulstens vekst og dens trykk på synsnervene.
- Osteoporose – tap av benmasse er assosiert med redusert produksjon av testosteron og østrogen.
- Hypopituitarisme - på grunn av tumorvekst og økte prolaktinnivåer i kroppen, oppstår hormonell ubalanse, binyrebarkinsuffisiens og hypotyreose.
I tillegg til problemene nevnt ovenfor, fører prolaktinom ofte til graviditetskomplikasjoner. Under normalt svangerskap øker kvinnens hypofyse i størrelse, noe som fører til produksjon av prolaktin. Men hvis unnfangelsen skjer mot bakgrunn av høyt nivå, er det risiko for spontanabort, spesielt i de tidlige stadiene.
Diagnostikk prolaktinomer
En hypofysetumor kan mistenkes ved karakteristiske kliniske symptomer. Prolaktinomdiagnostikk består av:
- Innsamling av anamnese og analyse av pasientklager.
- Identifisering av sykdomssymptomer og vurdering av alvorlighetsgraden.
- Laboratorieforskning.
- Instrumentell diagnostikk.
- Kompleks av differensielle prosedyrer.
Den mest informative diagnostiske metoden anses å være MR med innføring av et kontrastmiddel. Den brukes til å bestemme svulstens plassering og størrelse. For å identifisere makroprolaktinom utføres CT, som gir god visualisering av strukturene i sphenoidbenet. Laboratorietester består av hormonelle studier. Hvis sykdommen er ledsaget av synshemming, er det nødvendig med en konsultasjon med øyelege.
Tester
Laboratoriediagnostikk av prolaktinom består av:
- Bestemmelse av nivået av hypofysehormoner i blodserumet.
- Blodprøve for prolaktin.
- Blodprøver for andre hypofysehormoner. En økning i en eller flere indikatorer kan indikere et hypofyseadenom.
Spesiell oppmerksomhet rettes mot å bestemme prolaktinnivået. Hormonnivået avhenger av svulstens størrelse. Tilstedeværelsen av en neoplasma indikeres av prolaktin over 200 mIU/l. Hvis det er et lite overskudd av normen, foreskrives en tredobbelt analyse med et intervall på 7-10 dager. Dette lar deg utelukke svingninger i hormonet på grunn av stress og psyko-emosjonell spenning.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
Prolaktinnivå ved prolaktinom
Hormonet som forårsaker melkeproduksjon i barselperioden er prolaktin (produsert av hypofysen). Nivået av prolaktin ved prolaktinom avhenger av mange faktorer. Indikatorene regulerer reproduktive og seksuelle funksjoner i menneskekroppen. Og brudd på disse fører til utvikling av ulike patologiske symptomer.
Det første prolaktinet dannes i barnets kropp umiddelbart etter fødselen. I de første ukene av livet er indikatorene høye - omtrent 2000 mIU/l. Med en markant økning i hormonet hovner melkekjertlene hos barn opp, og en liten mengde melk kan frigjøres. Hos et måned gammelt barn stabiliserer prolaktinnivået seg og er 607 mIU/l hos gutter og 628 mIU/l hos jenter. Etter hvert som de blir eldre, svinger indikatorene fra 40 til 400 mIU/l. Hos jenter er disse verdiene høyere enn hos gutter.
- Hvis prolaktinnivået er høyere enn normalt, kan det føre til utvikling av prolaktinom, hypotyreose og polycystiske formasjoner på eggstokkene. Økte verdier observeres i de siste månedene av svangerskapet.
- Hvis prolaktin er under normalen, forårsaker det problemer med reproduksjonsfunksjonen, fødselsblødning, posttermin graviditet, svulstskader i hjernen. Det observeres også forstyrrelser i sentralnervesystemet og overdreven hårvekst på kroppen, hevelse.
For å stille en endelig diagnose når prolaktinnivåene endres, bør du gjennomgå en omfattende undersøkelse av følgende spesialister: gynekolog, nevrolog, endokrinolog, psykiater.
Instrumentell diagnostikk
En annen måte å oppdage en hypofysetumor og dens egenskaper (størrelse, plassering, komplikasjoner) er instrumentell diagnostikk. Pasienten får oftest foreskrevet:
- Magnetisk resonansavbildning utføres med introduksjon av kontrastmidler som forbedrer visualiseringen av svulsten. Etter kontrastering kan omrisset av prolaktinomet lett bestemmes mot bakgrunnen av hypofysevevet, samt dets størrelse og lokalisering.
- Computertomografi – utføres for neoplasmer større enn 1 cm for å vurdere graden av beinødeleggelse. Under diagnostikk oppdages symptomer på ødeleggelse av sella turcica og dura mater.
- Kraniografi er en røntgenundersøkelse av skallen i direkte og laterale projeksjoner. Sykdommen kjennetegnes av en endring i formen og størrelsen på sella turcica.
I tillegg til de ovennevnte studiene er en konsultasjon med øyelege nødvendig. Legen fastslår kompresjon av synsnervene, redusert synsstyrke og forstyrrelser i okulomotoriske nerver. En konsultasjon med mammolog er obligatorisk for å utelukke svulster i melkekjertlene. Pasienten gjennomgår mammografi og ultralyd av kjertlene. En vurdering av tettheten av beinformasjoner er også nødvendig for å utelukke utvikling av osteoporose.
Hva trenger å undersøke?
Differensiell diagnose
Ved mistanke om en godartet svulst i hypofysen, er et omfattende sett med studier indikert. Differensialdiagnostikk av prolaktinom utføres med følgende sykdommer:
- Endokrine patologier.
- Hypotyreose.
- Adrenogenitalt syndrom.
- Polycystisk ovariesyndrom.
- Somatiske patologier, for eksempel nyresvikt.
- Fysiologisk galaktoré (kan vedvare hos barn under 3 år og etter amming hos kvinner).
- Nevrorefleksgalaktoré og hyperprolaktinemi.
Alle mulige hormonelt aktive og ikke-hormonelle lesjoner i hypofysen tas også i betraktning. Basert på resultatene av differensieringen stiller legen en endelig diagnose og utarbeider en behandlingsplan.
Hvem skal kontakte?
Behandling prolaktinomer
Valg av behandlingsmetode for prolaktinom er individuelt for hver pasient. Terapien som foreskrives av legen har følgende mål:
- Restaurering av hypofysefunksjoner.
- Reduksjon av svulststørrelse eller fullstendig fjerning av den.
- Gjenoppretting av prolaktinnivåer i blodet.
- Eliminering av smertesymptomer og komplikasjoner: hodepine, synsforstyrrelser og forstyrrelser i sentralnervesystemet, galaktoré.
Behandlingen utføres av en endokrinolog og en gynekolog. Pasienten gjennomgår medikamentell behandling med legemidler som bremser tumorvekst, reduserer prolaktinnivåer og gjenoppretter seksuell funksjon hos både menn og kvinner.
De største ulempene med å ta medisiner er at de forårsaker bivirkninger og krever lang tids bruk. I noen tilfeller, etter at man har sluttet å ta pillene, øker hormonnivået igjen. Hvis prolaktinnivåene forblir normale i 6 måneder etter behandlingsstart, suspenderes behandlingen. I dette tilfellet anbefaler legen forebyggende kurs med medisinering hvert 2. år. Slik behandling lar deg redusere størrelsen på svulsten og unngå kirurgi.
Medisiner
For å behandle prolaktinom brukes legemidler fra gruppen dopaminreseptoragonister. Legemidlene er nødvendige for å normalisere prolaktinnivåene, forbedre hypofysens funksjon, redusere svulstens størrelse (observeres etter 6–12 ukers behandling) og eliminere dens smertefulle symptomer.
Dopaminagonister:
Første generasjon – Ergot og dets derivater:
- Lysergsyrederivater: Bromokriptin, Metysergid, Ronalin, Parlodel.
- Aminoergolinderivater: Lisuride, Tergulide, Mesulergin.
- Clavinderivater: Pergolid, metergolin.
Den andre generasjonen er ikke-ergotholdige dopaminmimetiske legemidler: Quinagolid, Quinagolid.
III generasjon – selektive hemmere av D2-reseptorer av hypofyselaktotroper: Kabergolin
Oftest foreskrives følgende legemidler til pasienter:
- Norprolac
Et legemiddel fra den farmakoterapeutiske gruppen B2-dopaminreseptorer. Undertrykker prolaktinsekresjon uten å påvirke tilstanden til andre hypofysehormoner. Klinisk reduksjon av hormonet observeres to timer etter inntak av legemidlet og når et maksimum etter 4-6 timer med en enkelt dose. Det har en langvarig effekt, som varer i omtrent 24 timer. Langvarig bruk av legemidlet fører til reversert utvikling av prolaktinsekreterende hypofysetumorer, det vil si reduksjon eller forsinkelse i veksten.
- Indikasjoner for bruk: økte blodnivåer av hypofysehormonet som stimulerer melkeproduksjonen, mikro- eller makroadenomer av ukjent opprinnelse, oligomenoré, amenoré, galaktoré, infertilitet, redusert libido.
- Administrasjonsmåte: Doseringen settes individuelt for hver pasient. Startdosen er 0,025 mg én gang daglig i tre dager. De neste tre dagene tas 0,05 mg. Fra den syvende behandlingsdagen er den daglige dosen 0,075 mg. Om nødvendig er det mulig å gradvis øke doseringen for å oppnå optimal terapeutisk effekt. I dette tilfellet bør intervallet mellom doseendringer være minst en uke, og maksimal daglig dose bør ikke overstige 0,075–0,15 mg.
- Bivirkninger: hodepine og svimmelhet, kvalme, oppkast, døsighet. I sjeldne tilfeller utvikles akutt psykose, som går over etter at legemidlet er avsluttet. Tap av matlyst, magesmerter, diaré, forstoppelse, redusert blodtrykk, tett nese er også mulig. En kraftig reduksjon i blodtrykk, dvs. ortostatisk kollaps, forekommer ekstremt sjelden.
- Kontraindikasjoner: Overfølsomhet for stoffets komponenter. Med spesiell forsiktighet er det foreskrevet for pasienter med en historie med psykiske lidelser. Og også for personer hvis arbeid er forbundet med raske motoriske eller mentale reaksjoner.
Norprolac er tilgjengelig i tablettform med 0,025; 0,05; 0,075 og 0,15 mg aktiv ingrediens.
- Bromokriptin
En spesifikk stimulator av dopaminreseptorer. Senker utskillelsen av hormoner fra den fremre hypofysen, som er ansvarlig for melkeproduksjon. Bruk av dette legemidlet forhindrer laktasjonsprosessen, betennelse i brystvevet under amming og dets overbelastning. Gjenoppretter eggstokkfunksjonen og menstruasjonssyklusen, fremmer unnfangelse hos kvinner med hyperprolaktin-amenoré.
- Indikasjoner for bruk: undertrykkelse av prolaktinproduksjon og normalisering av nivåene, galaktoré, opphør av amming etter fødsel.
- Administrasjonsmåte: Legemidlet tas oralt med 2,5 mg to ganger daglig i forbindelse med måltider. Behandlingsvarigheten er 10–17 dager. Terapien avsluttes kun etter legens anvisning. Dette skyldes at for tidlig seponering av legemidlet kan føre til gjenoppretting av laktasjon.
- Bivirkninger: kvalme, oppkast, hodepine, redusert blodtrykk, bleking av fingrene ved kulde.
- Kontraindikasjoner: intoleranse mot stoffets komponenter, første trimester av svangerskapet, hjertearytmi, hjerteinfarkt, innsnevring av lumen i perifere kar, psykisk lidelse. Under behandling er det kontraindisert å innta alkohol, p-piller og legemidler som demper sentralnervesystemet.
Bromokriptin er tilgjengelig som 2,5 mg tabletter og 5 og 10 mg kapsler.
- Parlodel
Et legemiddel med virkestoffet bromokriptin. Det aktive stoffet binder seg til dopaminreseptorer i hjernen D2. Det har en stimulerende effekt ved å hemme prosessene med prolaktinmolekyløkning. Dette sikrer effekten på hypofyse-eggstokksystemet, laktasjonsprosessen undertrykkes og menstruasjonssyklusen normaliseres. Legemidlet reduserer alvorlighetsgraden av Parkinsons sykdomssymptomer, reduserer konsentrasjonen av somatotropin og forbedrer tilstanden ved akromegali. Eliminerer symptomene på depressiv lidelse.
- Indikasjoner for bruk: prolaktinom, hyperprolaktinemi på grunn av medikamentell behandling, infertilitet hos begge kjønn, menstruasjonsuregelmessigheter, polycystisk ovariesyndrom, redusert libido, impotens, oligospermi. Foreskrevet for adenomatøse lesjoner i hypofysen, akromegali, postpartum mastitt, og når det er nødvendig å stoppe amming. Brukes som forberedelse til kirurgi som et middel for å redusere svulster og i postoperativ behandling for å redusere prolaktinnivåer. Legemidlet er effektivt ved idiopatisk Parkinsons sykdom og postencefal parkinsonisme.
- Administrasjonsmåte: Tablettene brukes oralt. Ved prolaktinom velges doseringen individuelt for hver pasient. Som regel foreskrives 2,5–3,75 mg per dag til pasienter. Maksimal dose for barn under 12 år er 5 mg per dag, for barn over 12 år – opptil 20 mg per dag.
- Bivirkninger: svimmelhet og hodepine, dermatologiske reaksjoner, takykardi, hårtap, tarmlidelser, forvirring, søvn- og appetittforstyrrelser, tinnitus. Det er også mulig å utvikle asteniske tilstander, hallusinasjoner, ulike bevegelsesforstyrrelser, parestesi, etc.
- Kontraindikasjoner: overfølsomhet for stoffets komponenter, gestose, premenstruelt syndrom, arteriell hypertensjon, amming, godartede mammologiske patologier, hjerte- og karsykdommer, psykiske lidelser. Bruk av legemidlet under graviditet er kun mulig hvis det foreligger berettigede indikasjoner og strengt under medisinsk tilsyn.
- Overdosering: dyspepsi, redusert blodtrykk, svimmelhet, hallusinasjoner, takykardi, døsighet, feber, ortostatisk hypotensjon. Mageskylling er indisert for å eliminere symptomene ovenfor. Metoklopramid anbefales for å eliminere oppkast og hallusinasjoner.
Parlodel er tilgjengelig i tablettform i pakninger på 10 og 30 kapsler.
- Lisurid
Et legemiddel med antiserotoninaktivitet. Tilhører dopaminreseptoragonister.
- Indikasjoner for bruk: prolaktinom, hyperprolaktinemisk hypogonadisme, akromegali. Også foreskrevet for parkinsonisme, allergiske sykdommer og for behandling av migrene (reduserer hyppigheten og intensiteten av anfall).
- Administrasjonsmåte: oralt 0,025 mg 1-2 ganger daglig. Behandlingsvarigheten er individuell for hver pasient, derfor bestemmes den av den behandlende legen.
- Bivirkninger: ulike dyspeptiske symptomer, døsighet, redusert blodtrykk, økt hjertefrekvens.
- Kontraindikasjoner: overfølsomhet for stoffets komponenter, graviditet. Tablettene er ikke foreskrevet til pasienter med lavt blodtrykk, med perifere sirkulasjonsforstyrrelser, iskemi, alvorlig nyre- og leverdysfunksjon.
Lisurid er tilgjengelig i form av tabletter som inneholder 0,025 mg av den aktive ingrediensen.
- Kabergolin
En dopamin D2-reseptoragonist, et derivat av ergotalkaloid. Stimulerer hypofysereseptorer, noe som forårsaker uttalt og langvarig hemming av utskillelsen av fremre lophormon – prolaktin. Undertrykker og stopper fysisk laktasjon, har en terapeutisk effekt ved menstruasjonsuregelmessigheter, infertilitet, redusert libido og impotens.
- Indikasjoner for bruk: makro- og mikroadenomer i hypofysen, idiopatisk hyperprolaktinemi, undertrykkelse av laktasjon i postpartumperioden.
- Administrasjonsmåte og dosering: Legemidlet brukes oralt, dosering og behandlingsvarighet avhenger av stadium av den patologiske tilstanden og legens forskrifter, derfor er de individuelle for hver pasient.
- Kontraindikasjoner: individuell intoleranse mot produktets komponenter, graviditet, alvorlig leverdysfunksjon, historie med postpartumpsykose. Legemidlet foreskrives med spesiell forsiktighet til pasienter med hjerte- og karsykdommer, ulcerøse lesjoner i mage og tolvfingertarm.
- Bivirkninger: hodepine og svimmelhet, kvalme, magesmerter, redusert blodtrykk, økt døsighet. Ved systematisk bruk av legemidlet observeres ømhet i brystkjertlene, parestesi, depresjon og asteni.
- Overdosering: Besvimelse, hallusinasjoner, tett nese. Behandlingen er symptomatisk med overvåking og vedlikehold av blodtrykk.
Kabergolin er tilgjengelig som et pulver i polyetylenposer.
I tillegg til de ovennevnte legemidlene kan følgende foreskrives for behandling av hormonelt aktivt hypofyseadenom: Levodopa, Lergotril, Cyrogeptadin, Quinagolid, Abergin, Peritol og andre legemidler.
Hvis dopaminagonister forårsaker alvorlige bivirkninger hos pasienten (hodepine, svimmelhet, forvirring, økt svakhet, kvalme og oppkast), anbefales Domperidon for å eliminere dem. Det bør tas en time etter hovedmedisinen. For å overvåke effektiviteten av behandlingen, bør nivået av prolaktin i blodserumet kontrolleres regelmessig.
Behandling av prolaktinom med Dostinex
Et effektivt legemiddel fra den farmakoterapeutiske gruppen dopaminagonister er Dostinex. Behandling av prolaktinom med Dostinex gjør det mulig å oppnå stabile terapeutiske resultater på kort tid.
Det aktive stoffet i legemidlet er kabergolin (et ergolinderivat) med uttalt langvarig aktivitet. Virkningsmekanismen er basert på blokkering av hormonsekresjon ved å stimulere laktotrofiske celler i hypofysen D2-dopaminreseptorer. Høye doser har en sentral stimulerende dopaminerg effekt på D2-reseptorer.
Etter oral administrering absorberes legemidlet raskt fra fordøyelseskanalen. Maksimal konsentrasjon observeres 1–4 timer etter administrering. Halveringstiden i urin er 68–115 timer. På grunn av denne halveringstiden nås likevektskonsentrasjoner av legemidlet etter 28 dager. Bindingsnivået til plasmaproteiner er omtrent 40 %. En reduksjon i prolaktinnivåer observeres tre timer etter administrering og varer i 7–28 dager. Den terapeutiske effekten under amming etter fødsel varer omtrent 14–21 dager.
- Indikasjoner for bruk: prolaktinsekreterende hypofyseadenom, hyperprolaktinemi som forårsaker infertilitet, menstruasjonsuregelmessigheter, galaktoré, impotens, redusert libido. Undertrykkelse av fysiologisk laktasjon etter fødsel, empty sella-syndrom, forebygging av laktasjon etter abort eller spontanabort.
- Bruksmåte: Ved svulstskade i den fremre hypofysen foreskrives pasienter 0,25–0,5 mg 1–2 ganger i uken på bestemte dager. For eksempel hver tirsdag eller tirsdag og fredag. Om nødvendig økes doseringen med 0,5 mg hver måned av behandlingen. Så snart optimal doseringsregime er valgt, bør hormonnivået i blodet bestemmes. I de fleste tilfeller oppnås en stabil terapeutisk effekt etter 0,5–1 måned med behandling.
- Bivirkninger: hodepine og svimmelhet, hypotensjon, søvnløshet, kvalme og oppkast, magesmerter. Ulike dyspeptiske fenomener, magesmerter, hetetokter i ansiktet, parestesier er også mulige. De mest uttalte bivirkningene viser seg i løpet av de to første ukene av behandlingen. Uttalte bivirkninger krever seponering av legemidlet.
- Kontraindikasjoner: overfølsomhet for stoffets komponenter, leversvikt, sen gestose, postpartumpsykose i anamnesen. Legemidlet er ikke beregnet for bruk under graviditet. Hvis unnfangelse oppstår mens du tar det, seponeres Dostinex.
- Overdosering: kvalme, oppkast, hallusinasjoner, arteriell hypotensjon, ulike dyspeptiske lidelser. For å eliminere dem er mageskylling og videre symptomatisk behandling med normalisering av arterielt trykk indisert.
- Legemiddelinteraksjoner: Unngå samtidig bruk med ergotalkaloider. Bruk av butyrofenon, fenotiazin, metoklopramid eller tioxanten anbefales heller ikke, da Dostinex stimulerer dopaminreseptorer, noe som kan føre til ineffektivitet av behandlingen. Legemidler med hypotensiv effekt er forbudt, da de kan forårsake arteriell hypotensjon.
Dostinex er tilgjengelig i tablettform – 8 tabletter per pakning med 0,5 mg aktiv substans hver.
Vitaminer
En av metodene for forebygging, vellykket behandling og bedring etter prolaktinom og andre svulstskader i kroppen er vitaminer. Du bør ta nyttige stoffer etter å ha konsultert legen din. Siden noen av dem påvirker blodsirkulasjonen i vev, kan de derfor forverre den smertefulle tilstanden.
De mest nyttige vitaminene for hypofyseadenomer er A, E, C, samt antitumorprodukter basert på korsblomstrende grønnsaker og flavonoider. I tillegg finnes det ferdige vitaminkomplekser på apotek for å opprettholde hjernens helse.
La oss se på effekten av visse vitaminer på hjernefunksjonen:
- B1 – tiamin reduserer tretthet og angst, forbedrer søvnkvalitet og koordinasjon. Mangel på dette fører til utvikling av angst og depresjon. Finnes i havregryn, nøtter, bokhvete, svinekjøtt og storfekjøtt, fisk.
- B2 – riboflavin akselererer mentale reaksjoner. Det er et forebyggende tiltak mot hodepine, svakhet og døsighet. Det finnes i kjøtt og meieriprodukter.
- B3 – nikotinsyre er ansvarlig for en munter tilstand, god hukommelse og konsentrasjonsevne. Den finnes i melk, friske grønnsaker, nøtter, bokhvete og eggeplomme.
- B6 – pyridoksin bekjemper angst og irritabilitet, fremskynder tankeprosesser og øker intelligensen. Stoffet syntetiseres i kroppen og finnes i følgende produkter: poteter, bananer, bønner, melk, kål, egg.
- B9 – folsyre bidrar til å eliminere søvnløshet, økt tretthet og apati. Det finnes i ferske grønnsaker, harde oster, sopp, melk, aprikoser og kjøtt. Syntesen av dette vitaminet akselereres ved å spise bifidobakterier.
- B12 – cyanokobalamin er ansvarlig for kroppens normale veksling mellom søvn og våkenhet. Finnes i tang, melk, skalldyr og kjøtt.
- C – askorbinsyre har antioksidantegenskaper, beskytter kroppen mot økt emosjonelt og fysisk stress. Bidrar til bedre opptak av vitaminer fra gruppe B. Den finnes i store mengder i sitrusfrukter, grønnsaker og frukt.
- D-kalsiferol beskytter kroppen mot ondartede lesjoner, opprettholder elastisiteten til veggene i kapillærer og store kar. Stopper oksidative prosesser. Det dannes i kroppen under påvirkning av solstråling, og i små mengder finnes det i meieriprodukter, egg, fiskeolje og frisk persille.
- E-tokoferolacetat bekjemper destruktive prosesser i kroppen, styrker veggene i blodårene og forebygger Alzheimers sykdom. Det finnes i uraffinert solsikkeolje, melk, bønner, storfe- og svinelever.
- P - bioflavonoid beskytter hjernen mot blødninger, da det forhindrer kapillærskjørhet. Det finnes i grønne teblader, rogn, nyper, solbær, sitron.
Hvert av vitaminene ovenfor spiller en viktig rolle i kroppens normale funksjon, men har den mest uttalte effekten i kombinasjon med andre gunstige stoffer.
Fysioterapibehandling
Tumorskader i hjernen, inkludert hormonelt aktive neoplasmer i hypofysen, er en direkte kontraindikasjon for de fleste fysioterapiprosedyrer. Fysioterapibehandling kan begynne å stimulere tumorvekst, så den velges ekstremt nøye, med tanke på alle mulige risikoer og komplikasjoner.
Oftest foreskrives UHF til pasienter – dette er ekstremt høyfrekvent terapi som bruker millimeterbølger. Strålingen har en moderat penetrerende evne inn i biologisk vev og virker i hudens overfladiske lag. Den har en terapeutisk effekt på kroppen ved å aktivere indre energikilder.
Når den påføres et lokalt smertefullt område eller biologisk aktive punkter, endrer og stimulerer den funksjonen til det autonome nervesystemet og det endokrine systemet. Øker kroppens motstand mot negative miljøfaktorer.
Terapeutiske effekter:
- Stimulering av nervesystemet.
- Forbedring av immunsystemets funksjon.
- Forbedring av vevstrofisme.
- Stimulering av regenererings- og reparasjonsprosesser.
UHF-terapitypene velges individuelt av en fysioterapeut for hver pasient. Andre fysioterapiprosedyrer, som massasje av kragesonen eller darsanval av hodebunnen (oftest foreskrevet for alvorlig hodepine og svimmelhet), er kontraindisert.
UHF er foreskrevet for immunsvikttilstander, sykdommer i det endokrine systemet, hjertesykdommer, langvarige ikke-helende sår og magesår. Det hjelper med sykdommer i ØNH-organene, lesjoner i kjønnsorganene og nervesystemet, og mage-tarmlidelser.
Fysioterapi er kontraindisert ved alvorlig hjerte-, nyre- eller leversvikt, infeksjonssykdommer i den akutte perioden, alvorlige psykiske lidelser og under graviditet.
Folkemedisiner
I de tidlige stadiene av prolaktinomutvikling tyr mange pasienter til ukonvensjonelle metoder. Folkebehandling er kun mulig med samtykke fra den behandlende legen, siden noen oppskrifter kan forverre den smertefulle tilstanden.
- Ta like deler av sitronmelisse, valerian, plantain, salvie og rognebær. Hell 500 ml kokende vann over ingrediensene og la det trekke til det er avkjølt. Sil og ta ½ kopp i løpet av dagen før hvert måltid.
- Hell 10 g tørr johannesurt i et glass kokende vann og la det trekke i 30 minutter. Ta middelet 3–5 ganger daglig, én spiseskje om gangen.
- Mal en spiseskje frisk sitronmelisse og hell over 500 ml kokende vann. Etter avkjøling, sil og ta et par slurker i løpet av dagen. Denne infusjonen kan tilsettes te.
- Hemlock-tinktur, som kan kjøpes på apotek, har en helbredende effekt. Fortynn 10 dråper 10 % alkoholtinktur i ½ glass vann og fordel på tre doser i løpet av dagen.
Før du bruker folkeoppskrifter, bør du nøye sjekke toleransen for alle urtekomponenter for å utelukke risikoen for å utvikle allergiske reaksjoner.
Urtebehandling
Siden økt produksjon av prolaktin ofte er forbundet med stress og emosjonelle opplevelser, anbefales følgende urtebehandlingsoppskrifter for å redusere nivået:
- Ta 100 g humle og mal dem. Hell vann med en mengde på 30 g råmateriale per 500 ml vann og kok opp over middels varme. Etter avkjøling skal avkoket filtreres og tas med spiseskje 3-5 ganger om dagen.
- Ta like deler av sitronmelisse, johannesurt, hagtornbær, pasjonsblomst og humle. Mal alle ingrediensene grundig. Hell 100 g tørre råvarer over 1,5 liter kokende vann og la det trekke til det er helt avkjølt. Sil og drikk et glass 30 minutter før måltider gjennom dagen.
- Ta like deler av sesamfrø, gresskar, ung ingefær, primula og honning. Mal og bland alle ingrediensene grundig til en jevn konsistens er oppnådd. Ta middelet 1 teskje 3-4 ganger om dagen, uavhengig av matinntak.
Behandling av hormonelt aktivt hypofyseadenom med denne metoden er kun mulig med riktig medisinsk tillatelse. Urtebehandling utføres i kombinasjon med tradisjonelle medisinske metoder.
Homeopati
En annen alternativ metode for behandling av prolaktinom er homeopati. Valg av legemiddel avhenger av sykdommens art og pasientens kropp.
Ved hormonelt aktivt hypofyseadenom og økt produksjon av prolaktin, kan følgende medisiner foreskrives:
- Aconitum – sykdommen er forårsaket av emosjonell og stressende overanstrengelse, det er symptomer på hyperemi, økt irritabilitet og sirkulasjonsstimulering.
- Belladonna – brukes som en analog av Aconitum, kan brukes til å behandle barn.
- Glonoinum – hyppig hodepine og svimmelhet, febertilstand.
- Nux vomica – hodepine, forvirring, apati.
- Arnica – hyppig svimmelhet, hallusinasjoner, synshemming.
- Uran – økt melkeproduksjon, smerter i tinningene, bakhodet og pannen. Kramper i halsen, oppkast, purulent utflod fra nesen.
- Iodatum – atrofi av melkekjertlene, betente lymfeknuter. Atrofi av testiklene, seksuell dysfunksjon.
Alle medisiner velges av en homeopat, individuelt for hver pasient. Som regel foreskrives pasienter flere medisiner samtidig for effektivt å lindre de patologiske symptomene på lidelsen.
Kirurgisk behandling
Hvis den oppdagede neoplasmen er stor, anbefales kirurgisk behandling. Før operasjonen foreskrives dopaminagonister til pasienten, som gjør hypofyseadenomet mer operabelt. Risikoen for hyppig tilbakefall av svulsten tas også i betraktning, så langtidsmedisinering er nødvendig etter operasjonen.
I dag gir mikrokirurgiske operasjoner gode resultater og utføres på en skånsom måte. Pasienter kan få foreskrevet en av følgende behandlingsmetoder:
- Ekstern strålebehandling.
- Protonterapi.
- Radiokirurgisk behandling.
- Gammaterapi.
Hele behandlingsprosessen styres av en tomograf. Nevrokirurgi er indisert for pasienter med trykk fra en forstørret svulst på tilstøtende vev og synshemming. Kirurgisk behandling utføres også for komplikasjoner av adenom, som cyster eller blødninger.
Fjerning av prolaktinom
Hvis størrelsen på den godartede svulsten i den fremre hypofysen ikke reduseres, anbefales kirurgisk inngrep. Fjerning av prolaktinom er indisert i følgende tilfeller:
- Mangel på effektivitet av medikamentell behandling.
- Individuell intoleranse mot legemidler som brukes til å behandle neoplasmer.
- Vekst av svulster mot bakgrunnen av bruk av dopaminagonister.
- Økt vekst av patologi under graviditet.
- Apopleksi (cellenekrose) av prolaktinom på grunn av blødning.
- Skade på synsnerven og alvorlig synshemming.
Fjerning av en svulst utføres ikke ved alvorlig tilstand hos pasienten, betennelsesprosesser i operasjonsområdet (nese, pannebihuler), alvorlige former for kardiovaskulær, nyre- eller respiratorisk svikt.
Omtrent 70 % av operasjonene utføres ved hjelp av transsfenoidal tilgang, dvs. fjerning gjennom bihulene. Denne metoden skader ikke hjernen og har minimale komplikasjoner. Operasjoner med kraniotomi utføres ekstremt sjelden, for eksempel ved gigantiske eller atypisk lokaliserte svulster, atypisk struktur av ansiktsbeina.
La oss se på de viktigste metodene for å fjerne prolaktinom:
- Strålekirurgi
Nøyaktigheten til denne metoden er 0,5 mm, noe som lar deg kun virke på adenomet uten å påvirke det omkringliggende nervevevet. Strålekirurgi utføres i følgende tilfeller:
- Synsnervene er ikke skadet.
- Svulsten er ledsaget av nevroendokrin syndrom.
- Størrelsen på neoplasmen er ikke mer enn 30 mm.
- Sella turcica er av normal eller litt forstørret størrelse, og adenomet strekker seg ikke utenfor dens grenser.
Før prosedyren sendes pasienten til MR- eller CT-undersøkelse for å lage en nøyaktig tredimensjonal modell av svulsten. Under operasjonen plasseres pasienten på en sofa og hodet fikseres. CyberKnife opererer eksternt og sender ut bølger til adenomets plassering. Under operasjonen opplever ikke pasienten ubehag, og det utføres ikke sykehusinnleggelse. Radiokirurgiske metoder brukes til å fjerne rester av prolaktinom etter klassisk kirurgi eller strålebehandling.
- Transnasal fjerning
Denne metoden anbefales dersom svulsten strekker seg litt utover sella turcica. Prosedyren utføres under lokalbedøvelse. Kirurgen fører et endoskop med kamera inn i nesehulen. Legen eksponerer beinet i den fremre sinus og bruker en borer for å få tilgang til sella turcica. Etter dette utføres en gradvis, trinnvis fjerning av deler av svulsten. Etter operasjonen forsegles sella turcica med pasientens vev. Etter prosedyren forblir pasienten på sykehuset i 2–4 dager.
- Kraniotomi
Dette er den mest radikale behandlingsmetoden. Operasjonen innebærer å åpne hodeskallen og er foreskrevet i følgende tilfeller:
- Asymmetrisk vekst av adenom.
- Tilstedeværelsen av sekundære noder i svulsten.
- Svulsten strekker seg utover sella turcica.
Tilgang til det berørte organet utføres frontalt (åpne hodeskallens panneben) eller under tinningbenet. Under operasjonen må pasienten ligge på siden for å unngå kompresjon av halsvenene og arteriene som forsyner hjernen med blod.
Fjerning av prolaktinom utføres under generell anestesi. Elektrisk pinsett eller aspirator brukes til å trekke ut adenomet. I sjeldne tilfeller fjernes svulsten sammen med hypofysen på grunn av dens dype penetrasjon inn i friskt vev. Etter dette setter legen hudfliken tilbake på plass og sting påfører. Pasienten tilbringer 2-3 dager på intensivavdeling, hvor tilstanden hans overvåkes kontinuerlig. Etter dette overføres pasienten til en avdeling med sykehusinnleggelse i opptil 20 dager.
- Strålebehandling
Behandlingen utføres i ett kur på 4–5 økter med et intervall på 7–10 dager. Behandlingsvarigheten er omtrent 5 uker. Under hver prosedyre får pasienten en stråledose på omtrent 180–200 rad, det vil si omtrent 5000 rad per kur, avhengig av størrelsen på svulsten. Effektiviteten av denne metoden er kontroversiell, siden en forbedring av tilstanden bare ble observert hos en tredjedel av pasientene.
Ved valg av strålebehandling tas risikoen for mulige komplikasjoner i betraktning. Oftest opplever pasienter skallethet, skade på synsnervene, nekrose av hjernesubstansen, hypofyse og neoplasi. Komplikasjoner kan gjøre seg gjeldende flere måneder, og i noen tilfeller flere år etter inngrepet.
Hovedindikatoren for operasjonens effektivitet er reduksjonen av prolaktinnivåene til normale verdier innen 24 timer etter inngrepet. I følge medisinsk statistikk er suksessen med å fjerne mikroadenomer 100 %, og for svulster på 1–3 cm opptil 80 %. Samtidig har 65 % av pasientene fullstendig gjenoppretting av synsfunksjoner, og 20 % har endokrine funksjoner. Hvis neoplasmen er gigantisk i størrelse eller er preget av atypisk vekst, er kirurgens oppgave å redusere trykket på det omkringliggende vevet.
Fjerning av prolaktinom, som alle andre kirurgiske inngrep, har visse risikoer. Mulige konsekvenser og komplikasjoner av operasjonen:
- Blør.
- Synshemming på grunn av nerveskade.
- Meningitt på grunn av infeksjon.
- Lekkasje av cerebrospinalvæske.
Hos 13 % av pasientene får sykdommen tilbakefall, og i 5 % av tilfellene inntreffer døden under operasjonen. I dette tilfellet fjernes ikke prolaktinomer som ikke forårsaker symptomer. Det er nødvendig å regelmessig kontrollere hormonnivået i blodet og gjennomføre planlagt magnetisk resonansavbildning hvert år.
Kosthold og livsstil for prolaktinom
For normal funksjon av hypofysen og hele kroppen er et sunt kosthold nødvendig. Kostholdet for prolaktinom bør bestå av matvarer rike på folsyre. Dette stoffet stimulerer hematopoiesen og testosteronproduksjonen, øker østrogennivået og forbedrer fordøyelsen av proteinholdige matvarer.
Nyttige produkter for hypofysen:
- Kyllingegg er en kilde til lutein og inneholder en stor mengde vitaminer og mikroelementer.
- Kyllingkjøtt er rikt på protein, som er et byggemateriale for nye celler. Inneholder B-vitaminer og selen.
- Fet fisk – sild, laks, makrell er bra for hypofysen. De stimulerer hormonproduksjonen, opprettholder balansen i de endokrine kjertlene og forhindrer kolesterolavleiring.
- Valnøtter – inneholder vitamin A, B, C, samt jern, sink, kobolt, magnesium og jod. Stimulerer normal hjernefunksjon og bremser aldringsprosessen.
- Spinat - inneholder en stor mengde jern, som opprettholder normal blodsirkulasjon i hypofysen. Og antioksidanteffekten forhindrer utvikling av adenom.
- Tang er en kilde til jod. Den bekjemper irritasjon, søvnforstyrrelser og tretthet. Den bidrar til å forsyne hjernen med oksygen.
- Mørk sjokolade – stimulerer hjernen og prosessene i hypofysen. Aktiverer nerveceller, stimulerer blodårene.
Produkter som øker nivået av prolaktin i blodet bør utelukkes fra kostholdet – glutenholdige produkter. Hvitt brød, bakverk, kaker, røkt kjøtt, pølser og pålegg, alkohol, fett kjøtt og salt er forbudt. Under behandlingen bør bruk av konserveringsmidler, fargestoffer og smaksforsterkere begrenses så mye som mulig. De kan forårsake forstyrrelser i hjernecellenes osmotiske tilstand og nervefibrenes konduktivitet.
Prolaktinom og sport, vektløfting
Muligheten for fysisk aktivitet ved hjernesvulstlesjoner avhenger helt av typen svulst, opprinnelsesmekanismen og symptomene. Prolaktinom og sport, vektløfting, svømming og mye mer anbefales kun hvis legen gir riktig tillatelse.
Som regel finnes det visse restriksjoner for pasienter som ikke har fått fjernet svulsten. Dette skyldes at akselerert metabolisme og økt blodtilførsel kan føre til en økning i adenomets størrelse. Mange fysioterapiprosedyrer med stimulerende effekt er også forbudt.
For pasienter i den postoperative perioden er mindre fysisk aktivitet tillatt under rekonvalesensen. Det fremmer kroppens normale funksjon. Men forsiktighet bør fortsatt utvises, da overdreven overanstrengelse kan bli en utløser for tilbakefall av sykdommen.
Er det mulig å sole seg hvis man har prolaktinom?
Mange pasienter som har fått diagnosen svulst i den fremre hypofysen lurer på om de kan sole seg. Ved prolaktinom er soling tillatt, men bare hvis alle sikkerhetsregler overholdes:
- Soling bør gjøres om morgenen eller kvelden; det er bedre å tilbringe lunsjtider fra 11:00 til 16:00 i et kjølig rom.
- Det er nødvendig å gi huden den nødvendige beskyttelsen mot ultrafiolett stråling i form av en spesiell krem.
- For å beskytte deg mot solstikk bør du ta på deg en hatt, lue eller panamahatt. Solbriller vil også være nyttige.
- Hamstre rent, kaldt vann for å opprettholde hydreringsbalansen mens du hviler. Ikke drikk alkohol eller kalde drikker mens du soler deg.
- Ikke ligg i én stilling i solen. For å få en fin brunfarge er det bedre å bevege seg.
- Unngå alle slags skader, spesielt traumatiske hjerneskader.
Anbefalingene ovenfor vil gjøre det mulig for deg å tilbringe ferien din i solen på en trygg og nyttig måte. Soling er nyttig, da det forsyner kroppen med vitamin D, som er nødvendig for hjernens normale funksjon.
 [ 52 ]
[ 52 ]
Forebygging
Det finnes ingen spesifikk forebygging av hormonelt aktiv hypofysetumor, siden etiologien for opprinnelsen ikke er fullt ut studert. For å redusere risikoen for denne sykdommen, bør man unngå kranio-hjerneskader, samt langvarig bruk av p-piller. Under graviditet er det nødvendig å skape alle forhold for et normalt forløp. Det anbefales også å gjennomgå en CT-skanning og oftalmologisk undersøkelse årlig, og ta tester hver sjette måned for å bestemme hormonnivåer.
Prognose
Prolaktinom har en gunstig prognose i bare en tredjedel av alle tilfeller av sykdommen. Prognostiske indikatorer avhenger av størrelsen, hormonaktiviteten og symptomene på den patologiske tilstanden. Tilbakefall forekommer i halvparten av tilfellene innen fem år etter den første behandlingen. Risikoen for tumordegenerasjon til malignitet bør heller ikke utelukkes, noe som har et svært ugunstig utfall.

