Medisinsk ekspert av artikkelen
Nye publikasjoner
Ondartede svulster i øyelokkene
Sist anmeldt: 05.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
På 60-70-tallet av 1900-tallet ble det identifisert en uavhengig klinisk retning innen oftalmologi - oftalmologi, som skulle løse problemene med diagnostikk og behandling av svulster i synsorganet. Svulster med denne lokaliseringen er preget av høy polymorfisme, et unikt klinisk og biologisk forløp. Diagnostikken er vanskelig, og for implementeringen kreves et sett med instrumentelle forskningsmetoder som oftalmologer er dyktige i. Samtidig er kunnskap om anvendelsen av diagnostiske tiltak som brukes i generell onkologi nødvendig. Betydelige vanskeligheter oppstår i behandlingen av svulster i øyet, dets adnexa og orbita, siden et stort antall anatomiske strukturer som er viktige for synet er konsentrert i små volumer av øyet og orbita, noe som kompliserer implementeringen av terapeutiske tiltak samtidig som de visuelle funksjonene bevares.
Epidemiologi
Den årlige forekomsten av svulster i synsorganet, ifølge pasienters anmeldelser, er 100–120 per 1 million innbyggere. Forekomsten blant barn når 10–12 % av indikatorene som er fastsatt for den voksne befolkningen. Med tanke på lokalisering skilles det mellom svulster i øyets adnex (øyelokk, konjunktiva), intraokulært (årehinne og netthinne) og orbita. De varierer i histogenese, klinisk forløp, yrkesmessig og livsprognose.
Blant primære svulster er de vanligste svulster i øyets adnexa, de nest vanligste er intraokulære svulster, og de tredje vanligste er svulster i orbita.
Svulster i øyelokkhuden står for mer enn 80 % av alle neoplasmer i synsorganet. Pasientenes alder varierer fra 1 år til 80 år og eldre. Svulster med epitelial genese dominerer (opptil 67 %).
Fører til ondartede svulster i øyelokkene
Ondartede svulster i øyelokkene er hovedsakelig representert ved hudkreft og adenokarsinom i meibomskjertelen. Overdreven ultrafiolett stråling, spesielt hos personer med sensitiv hud, tilstedeværelsen av ikke-helende ulcerøse lesjoner eller påvirkning av humant papillomavirus spiller en rolle i utviklingen av disse.
Symptomer ondartede svulster i øyelokkene
Basalcellekarsinom i øyelokkene
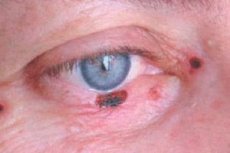
Basalcellekreft i øyelokket står for 72–90 % av ondartede epiteltumorer. Opptil 95 % av tilfellene av utviklingen forekommer i alderen 40–80 år. Den foretrukne lokaliseringen av svulsten er nedre øyelokk og øyelokkets indre kommissur. Nodulære, korrosiv-ulcerøse og sklerodermilignende former for kreft skilles ut.
Kliniske tegn avhenger av svulstens form. I nodulær form er svulstens grenser ganske tydelige; den vokser i årevis, etter hvert som størrelsen øker, dukker det opp en kraterlignende fordypning i midten av noden, noen ganger dekket med en tørr eller blodig skorpe, etter hvilken en fuktig, smertefri overflate eksponeres; sårets kanter er hårdhudede.

Ved den etsende-ulcerøse formen oppstår først et lite, nesten usynlig, smertefritt sår med hevede, rillelignende kanter. Gradvis øker sårområdet, det blir dekket av en tørr eller blodig skorpe og blør lett. Etter at skorpen er fjernet, eksponeres en grov defekt med klumpete utvekster synlige langs kantene. Såret er oftest lokalisert nær øyelokkets marginale kant og dekker hele tykkelsen.
Den sklerodermilignende formen i den innledende fasen er representert av erytem med en væskende overflate dekket av gulaktige skjell. Etter hvert som svulsten vokser, erstattes den sentrale delen av den væskende overflaten av et ganske tett hvitaktig arr, og den progressive kanten sprer seg til sunt vev.
 [ 17 ]
[ 17 ]
Plateepitelkarsinom i øyelokkene
Plateepitelkarsinom i øyelokkene står for 15–18 % av alle ondartede øyelokksvulster. Det rammer hovedsakelig eldre mennesker med hud som er følsom for soleksponering.
Predisponerende faktorer inkluderer xeroderma pigmentosum, okulokutan albinisme, kroniske hudsykdommer i øyelokkene, langvarige ikke-helende sår og overdreven ultrafiolett stråling.
I det innledende stadiet er svulsten representert ved et mildt erytem i huden, oftest på det nedre øyelokket. Gradvis oppstår en forsegling med hyperkeratose på overflaten i erytemsonen. Perifokal dermatitt oppstår rundt svulsten, og konjunktivitt utvikler seg. Svulsten vokser i 1-2 år. Gradvis dannes en fordypning med en sårdannelse på overflaten i midten av noden, hvis areal gradvis øker. Kantene på såret er tette, humpete. Når den er lokalisert ved kanten av øyelokkene, sprer svulsten seg raskt inn i orbita.

Behandling av øyelokkkreft planlegges etter at resultatene av en histologisk undersøkelse av materialet som er innhentet under en tumorbiopsi er mottatt. Kirurgisk behandling er mulig hvis tumordiameteren ikke er mer enn 10 mm. Bruk av mikrokirurgisk utstyr, laser eller radiokirurgisk skalpell øker effektiviteten av behandlingen. Kontaktstrålebehandling (brachyterapi) eller kryodestruksjon kan utføres. Hvis tumoren er lokalisert nær det intermarginale rommet, kan kun ekstern bestråling eller fotodynamisk terapi utføres. Hvis tumoren vokser inn i konjunktiva eller orbita, er subperiosteal eksenterasjon av sistnevnte indisert.
Med rettidig behandling lever 95 % av pasientene i mer enn 5 år.
Adenokarsinom i meibomskjertelen (kjertel i øyelokkbrusk)
Adenokarsinom i meibomkjertelen (en kjertel i øyelokkbrusken) står for mindre enn 1 % av alle ondartede øyelokksvulster. Svulsten diagnostiseres vanligvis i det femte levetiåret, oftere hos kvinner. Svulsten er lokalisert under huden, vanligvis på det øvre øyelokket, i form av en gulaktig knute som ligner en chalazion, som kommer tilbake etter fjerning eller begynner å vokse aggressivt etter medikamentell behandling og fysioterapi.
Etter fjerning av chalazion er en histologisk undersøkelse av kapselen obligatorisk.
Adenokarsinom kan manifestere seg som blefarokonjunktivitt og meibomitt, vokser raskt, sprer seg til brusk, øyelokkkonjunktiva og dens hvelv, tårekanalene og nesehulen. Gitt den aggressive naturen til tumorveksten, er kirurgisk behandling ikke indisert. For små tumorer begrenset til øyelokkvev, kan ekstern bestråling brukes.
Ved metastaser i regionale lymfeknuter (parotis, submandibulær) bør de bestråles. Tegn på tumorspredning til konjunktiva og dens hvelv nødvendiggjør orbital eksenterasjon. Svulsten er karakterisert ved ekstrem malignitet. Innen 2–10 år etter strålebehandling eller kirurgisk behandling forekommer tilbakefall hos 90 % av pasientene. Fra fjerne metastaser dør 50–67 % av pasientene innen 5 år.
Melanom i øyelokkene
Øyelokksmelanom utgjør ikke mer enn 1 % av alle ondartede øyelokksvulster. Toppforekomsten er mellom 40 og 70 år. Kvinner rammes oftere. Følgende risikofaktorer for melanomutvikling er identifisert: nevi, spesielt borderline nevi, melanose og individuell overfølsomhet for intens solstråling. Det antas at solbrenthet er farligere ved utvikling av hudmelanom enn ved basalcellekarsinom. Risikofaktorer inkluderer også en ugunstig familiehistorie, alder over 20 år og hvit hudfarge. Svulsten utvikler seg fra transformerte intradermale melanocytter.
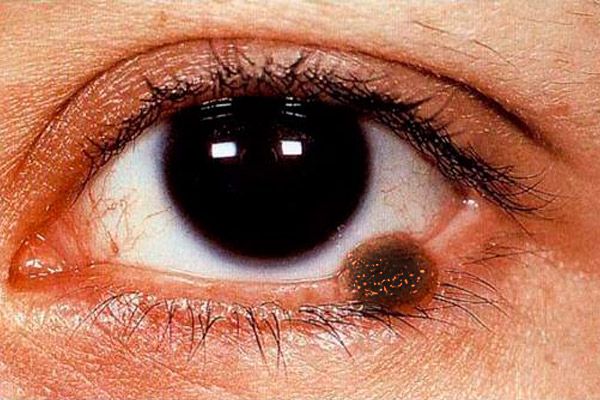
Det kliniske bildet av melanom på øyelokkene er polysymptomatisk. Melanom på øyelokkene kan representeres av en flat lesjon med ujevne og uklare kanter av en lysebrun farge, på overflaten - nestet mer intens pigmentering.
Den nodulære formen for melanom (oftere observert når den er lokalisert på øyelokkenes hud) er preget av en merkbar fremvekst over hudoverflaten, hudmønsteret i dette området er fraværende, pigmentering uttrykkes i større grad. Svulsten øker raskt i størrelse, overflaten får lett sårdannelse, spontan blødning observeres. Selv med den letteste berøring av en gasbindserviett eller bomullspinne på overflaten av en slik svulst, forblir et mørkt pigment på dem. Huden rundt svulsten er hyperemisk som et resultat av utvidelse av perifokale kar, en glorie av sprayet pigment er synlig. Melanom sprer seg tidlig til slimhinnen i øyelokkene, tårekarunkel, konjunktiva og dens hvelv, til vevet i øyehulen. Svulsten metastaserer til regionale lymfeknuter, hud, lever og lunger.
Behandling av øyelokkmelanom bør kun planlegges etter en fullstendig undersøkelse av pasienten for å oppdage metastaser. Ved melanomer med en maksimal diameter på mindre enn 10 mm og fravær av metastaser, kan det fjernes kirurgisk med laserskalpell, radioskalpell eller elektrisk kniv med obligatorisk kryofiksering av svulsten. Lesjonen fjernes tvers igjennom, og trekkes tilbake minst 3 mm fra de synlige (under operasjonsmikroskopet) kantene. Kryodestruksjon er kontraindisert ved melanomer. Nodulære svulster med en diameter på mer enn 15 mm med en kant av utvidede kar er ikke gjenstand for lokal eksisjon, siden metastaser vanligvis allerede observeres i denne fasen. Strålebehandling med en smal medisinsk protonstråle er et alternativ til orbital eksenterasjon. Regionale lymfeknuter bør også bestråles.
Livsprognosen er svært alvorlig og avhenger av hvor dypt svulsten har spredt seg. Ved nodulær form er prognosen dårligere, siden vertikal invasjon av vev av tumorceller skjer tidlig. Prognosen forverres når melanom sprer seg til øyelokkets costalmargin, intermarginalrommet og konjunktiva.
Hva trenger å undersøke?
Hvordan undersøke?
Hvem skal kontakte?

