Medisinsk ekspert av artikkelen
Nye publikasjoner
Leukoplakia vulva: hva er det, hvordan å behandle sykdommen?
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Leukoplaki i vulva er for tiden det største problemet, ettersom det er en vanlig tilstand hos kvinner og kan være en precancerøs tilstand. Dette problemet bør diagnostiseres i de tidlige stadiene, i så fall er prognosen gunstigere. Derfor bør alle kvinner kjenne til symptomene og manifestasjonene.
Epidemiologi
Statistikk over forekomsten av leukoplaki blant kvinner indikerer at andelen berørte tilfeller er anslått til 1–3 %. Leukoplaki er vanligere med alderen og forekommer vanligvis ikke før fylte 30 år. Dødeligheten fra selve patologien er ikke fastslått, men graden av malignitet avhenger av formen og kan nå 56 %.
Fører til leukoplaki i vulva
Det finnes mange kjente tilstander som involverer hvite lesjoner på vulva-slimhinnen, men de fleste av disse flekkene har ingen kjent årsak. De kalles leukoplaki når andre mulige årsaker er utelukket. Det finnes også flere kjente undertyper av leukoplaki, beskrevet i henhold til lesjonens kliniske utseende.
Nesten alle slike flekker er vanligvis et resultat av keratose. Normal vulva slimhinne er rød-rosa i fargen på grunn av det underliggende vaskulære nettverket i lamina, som er synlig gjennom det tynne epitellaget. Nesten alle hvite flekker er godartede, det vil si ikke-kreftfremkallende, men leukoplaki har et høyt potensial for transformasjon til en ondartet form, noe man må ta hensyn til.
Interessen for vulvasykdom har økt betydelig de siste årene. Vulva er en del av det kvinnelige kjønnsorganet. Embryologisk er den et resultat av sammenføyningen av kloakal endoderm, urogenital ektoderm og paramesonefriske mesodermale lag. Ulike epitel, fra keratinisert plateepitel til plateepitelslimhinne, kler vulva. Det vestibulære epitelet er verken pigmentert eller keratinisert, men inneholder ekkrine kjertler. Dette er viktig for å forstå utviklingen av leukoplakipatogenesen.
Godartede vulvalidelser er et alvorlig problem for kvinner i alle aldre. Disse lidelsene inkluderer vulvaatrofi, godartede svulster, hamartomer og cyster, infeksjonssykdommer og neoplastiske epitellidelser. Infeksjonssykdommer inkluderer de som er forårsaket av kjente smittsomme agenser som virus, bakterier, sopp og protozoer. De kan i utgangspunktet ses av leger fra forskjellige spesialiteter, inkludert hudleger og gynekologer, og krever ofte en tverrfaglig tilnærming. Alle disse patologiene kan være assosiert med eller kan utløse utviklingen av leukoplaki.
Utviklingsavvik i vulva er vanligvis sjeldne. Vulvaatrofi kan være assosiert med alderdom eller andre lidelser, men disse avvikene er ofte et nærmest fysiologisk funn hos eldre mennesker. Leukoplaki kan ofte utvikle seg mot en bakgrunn av atrofi.
De eksakte årsakene til leukoplaki er ikke klare. Følgende faktorer er imidlertid mulige:
- Systemiske faktorer som diabetes, endokrine lidelser, underernæring, vitaminmangel, dysfunksjon i hypofyse-eggstokksystemet. En virusinfeksjon, Candida albicans, spiller også en viktig rolle i utviklingen av leukoplaki. HPV-infeksjon observeres hos 22 % av pasientene. Mutasjon av p53-genet er en av årsakene til unormal celleproliferasjon.
- Lokale faktorer som: overdreven termisk stimulering, gnagsår, aldersrelatert atrofi, slimhinneskade eller magesår.
Patogenesen
Patogenesen til leukoplaki er overdreven vekst av unormale celler. Det er en proliferativ lesjon i slimhinnen eller epidermalt epitel. Normalt epitel i vulva-slimhinnen inneholder ikke et stratum corneum og et granulært lag. Ved leukoplaki blir slimhinneepitelet betydelig keratinisert. Ved leukoplaki blir slimhinneepitelet keratinisert innenfor tykkelsen av det granulære laget på et sted der det normalt ikke skal være keratin. For det første, på grunn av virkningen av en patologisk faktor på vulva-slimhinnen, oppstår epitelhyperplasi av slimhinnen for å gjenopprette det skadede laget (dette er grunnen til at leukoplaki så ofte oppstår mot en bakgrunn av erosjoner eller sprekker). Etter dette oppstår akantotisk fortykkelse av epitelet og infiltrasjon av dermale lymfocytter og plasmaceller. Dette fører til fortykkelse av det granulære laget og betydelig hyperkeratose med påfølgende forekomst av uregelmessig formede celler og mitotiske figurer, som kan bli grunnlaget for en videre neoplastisk prosess.
Mange lurer på om vulva leukoplaki er smittsomt. Siden det er en ikke-smittsom sykdom, overføres den ikke til menn og er ikke smittsom. Det eneste er at hvis en kvinne samtidig har bakterielle, sopp- eller virusinfeksjoner som kan overføres av seksuelt personer, er det bare de som kan bli smittet.
Symptomer leukoplaki i vulva
Vulvar leukoplaki er relativt uvanlig og kan presentere seg med uspesifikke kliniske tegn.
De første tegnene på sykdommen er forekomsten av formasjoner på slimhinnen i form av hvitrosa eller gråhvite flekker som har klare konturer. Størrelsene er ofte forskjellige, og fordelingen er forskjellig. Vanligvis gir ikke forekomsten av disse patologiske formasjonene kvinnen noen følelser. Derfor kan de første tegnene på sykdomsprogresjon bare sees under en legeundersøkelse av en helt annen grunn.
Symptomer kan imidlertid forekomme hos noen kvinner, og dette kan betraktes som en heldig tilfeldighet, ettersom sjansene for tidlig oppdagelse er høye.
Tidlige symptomer kan inkludere kløe i underlivet, uvanlig utflod eller mer utflod. Noen ganger kan det være en brennende eller tyngdefølelse, vulvodyni.
Sene symptomer er en lokal brennende følelse med betydelig spredning av leukoplakiområdet, prikking og kløe, lokal slimhinne i huden med varierende grad av pigmenttap, ofte med ødem, sprukne og spredte overfladiske sår. Visuelt kan ikke kvinnen selv se manifestasjonene av sykdommen, hun kan bare mistenke på grunn av forekomsten av noen symptomer.
Ved visuell undersøkelse kan man se symptomet på et hvitt, fortykket infiltrativt epitel med gjennomsiktige kanter, og små fragmenter av erosjoner og sår er også mulige. Hudlesjoner forekommer i vaginalslimhinnen, urinrørsslimhinnen, klitoris, på innsiden og utsiden av kjønnsleppene i form av en eller flere uregelmessige hvite og melkehvite flekker eller plakker, litt hevet over hele slimhinneoverflaten. Noen av dem buler kanskje ikke ut, men overflaten av keratose er ru, og når man berører dette stedet, for eksempel når man skraper på overflaten av slimhinnen, blør basen lett. Leukoplakiområdet kan vanligvis blø på grunn av riper eller friksjon, det kan være erosjon eller lichenifisering.
Leukoplaki i vulva-livmorhalsen er vanskeligere å diagnostisere, siden den lille flekken kanskje ikke er visuelt synlig. Men dette stedet har en høyere risiko for malignitet. Symptomatisk kan leukoplaki i livmorhalsen blø oftere og forårsake flere ubehagssymptomer enn andre steder.
Kraurose, i likhet med vulva leukoplaki, regnes som en av de potensielt kreftfremkallende tilstandene. Kraurose utvikler seg hos eldre kvinner og er ikke bare ledsaget av fortykkelse og hyperkeratose av epitelet, men også av dannelse av sklerotiske områder som ikke lenger er mottakelige for konservativ behandling. I hovedsak er dette to forskjellige sykdommer som har histologiske forskjeller, men leukoplaki kan også potensielt bli sklerotisk.
Vulva leukoplaki hos barn er sjelden og forekommer hovedsakelig hos unge jenter før puberteten. Det påvirker vanligvis huden på vulva (området rundt åpningen av skjeden), men kan noen ganger også involvere anus. Hos barn er leukoplaki farlig, og symptomene oppstår vanligvis i måneder eller år før tilstanden diagnostiseres.
De vanligste symptomene jenter med leukoplaki opplever er kløe og sårhet. Disse symptomene kan variere fra milde til alvorlige. Jenter kan reagere eller uttrykke ubehaget sitt på forskjellige måter. For eksempel kan noen jenter rett og slett klage over at deres «private område» er sårt eller klør, mens andre kan reagere ved å holde i kjønnsområdet eller gni og klø på det. Graden av ubehag kan være uforholdsmessig stor i forhold til mengden sykdom som er tilstede. Det viktigste er at jenta føler seg komfortabel med å snakke om symptomene.
Leukoplaki hos barn kan også forårsake smertefull vannlating, og til og med forstoppelse. Smertefull vannlating oppstår når urinen passerer gjennom huden på vulva, som kan være irritert og betent. Forstoppelse oppstår ved å holde inne avføring på grunn av smertefulle sprekker i huden nær anus.
Stages
Stadiene av leukoplaki er vanskelige å spore klinisk, og man kan bare anta at typene leukoplaki er suksessive stadier av én prosess. Det skilles mellom flat og hyperkeratotisk leukoplaki. Flat leukoplaki i vulva er karakterisert ved dannelsen av hvitaktige områder som ikke stikker opp over huden. De kan være knapt synlige og er ofte asymptomatiske. Vorteaktig leukoplaki i vulva er dannelsen av tette områder som stiger opp over den omkringliggende slimhinnen og kan være av forskjellige størrelser. På grunn av dette kan slike områder være skadet og er ofte ledsaget av blødning eller andre symptomer.
 [ 18 ]
[ 18 ]
Komplikasjoner og konsekvenser
Konsekvensene som kan oppleves av alle kvinner er svært forskjellige. Den vanligste komplikasjonen er sklerose. Sklerosevirus er en vanlig komplikasjon av vulva og perianal leukoplaki. Det er atrofi av slimhinnen på leukoplakistedet, og slimhinnen blir gradvis tynnere, noe som hovedsakelig skyldes langvarig vulva leukoplaki forårsaket av kroppens egen immunsvikt.
Noen tilfeller av vulva leukoplaki kan kompliseres av diabetes, og effektene av disse faktorene er gjensidige. Vulva leukoplaki forverrer gradvis tilstanden, noe som kan føre til endokrine forstyrrelser, indusert diabetes og en økning i graden av vulvaskade.
Uregelmessig menstruasjon kan være en konsekvens av leukoplaki, både med endokrine lidelser, klinisk diagnostisert og behandlingskrevende.
 [ 19 ]
[ 19 ]
Diagnostikk leukoplaki i vulva
Hoveddiagnosen er basert på histopatologisk undersøkelse og kliniske manifestasjoner. Hvis det er epiteliale eller epidermale forandringer i slimhinnen, er det lettere å diagnostisere problemet. Diagnosen leukoplaki stilles imidlertid ofte på et sent stadium.
Diagnosen leukoplaki er også basert på resultatene av en gynekologisk undersøkelse, tilstedeværelsen av plager hos pasienter. Testene som brukes for denne patologien er en klinisk blodprøve, et immunogram og en cytologisk undersøkelse av utstryk fra det berørte området.
Instrumentell diagnostikk av leukoplaki inkluderer kolposkopi (utstryk fra patologiske foci for videre undersøkelse ved hjelp av et mikroskop), biopsi, ultralyd og Schiller-test.
Når en lege finner en hvit flekk på slimhinnen, kan han bare anta at det er et område med leukoplaki. En biopsi og histologisk undersøkelse er nødvendig for bekreftelse. Mikroskopisk undersøkelse av keratinocytter tatt fra et område av vulvaen, renset for slimhinne, brukes som diagnostisk middel. Vanligvis utføres en vevsbiopsi for å utelukke andre årsaker til hvite flekker, samt for å muliggjøre en detaljert histologisk undersøkelse og for å vurdere tilstedeværelsen av eventuell epitelial dysplasi. Dette er en indikator på malignt potensial og bestemmer vanligvis behandling og returintervall. Områdene med leukoplakilesjoner som fortrinnsvis biopsieres, er områder som viser indurasjon (herding) og erytroplasi (rødhet), samt erosive eller sårdannede områder. Disse områdene har større sannsynlighet for å vise dysplasi enn homogene hvite områder.
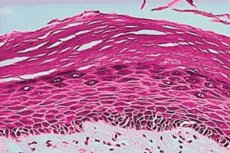
Histologisk undersøkelse er obligatorisk etter mikroskopi for å utelukke cellulær atypi (kreft). Leukoplaki har et bredt spekter av mulige histologiske utseender. Graden av hyperkeratose, epiteltykkelse (akantose/atrofi), dysplasi og underliggende lamina propria inflammatorisk celleinfiltrasjon kan variere. I slimhinner kan hyperkeratose defineres som en økning i tykkelsen på keratinlaget i epitelet eller tilstedeværelsen av et slikt lag på et sted der det normalt ikke forventes. Ved leukoplaki varierer hyperkeratose i tykkelse og kan enten være orto- eller para-keratose (avhengig av om cellekjerner er tapt eller bevart) eller en blanding av begge deler i forskjellige områder av lesjonen. Epitelet kan vise hypertrofi (f.eks. akantose) eller atrofi. De røde områdene ved leukoplaki representerer atrofisk eller umodent epitel som har mistet evnen til å keratinisere. Overgangen mellom lesjonen og den normale omkringliggende slimhinnen kan være godt avgrenset eller dårlig definert. Hyperkeratose og endret epiteltykkelse kan være de eneste histologiske trekkene ved en leukoplaki-lesjon, men noen viser dysplasi. Ordet dysplasi betyr vanligvis "unormal vekst" og refererer, spesifikt i sammenheng med vulva-lesjoner, til mikroskopiske forandringer ("cellulær atypi") i slimhinnen som indikerer en risiko for ondartet transformasjon. Inflammatorisk celleinfiltrasjon i lamina-prøver sees vanligvis ved dysplasi. Alvorlig dysplasi er synonymt med begrepet karsinom in situ, som indikerer tilstedeværelsen av neoplastiske celler som ennå ikke har penetrert basalmembranen eller invadert annet vev. Derfor er det så viktig å ikke bare utføre en histologisk undersøkelse av leukoplaki, men også å stille diagnosen i tide, da det noen ganger allerede kan være et tidlig stadium av kreft.
 [ 20 ]
[ 20 ]
Differensiell diagnose
Differensialdiagnosen av leukoplaki kan vurderes i samsvar med utseendet av lignende flekker på vulvarslimhinnen, som i utseende kan ligne leukoplaki.
Leukoplaki kan ikke tørkes av slimhinnen, noe som skiller den fra hvite flekker som pseudoseminal candidiasis, hvor det hvite laget kan fjernes for å avdekke en erytematøs, noen ganger blødende overflate. Den hvite fargen assosiert med leukemi forsvinner når slimhinnen strekkes. Andre årsaker til hvite flekker krever vanligvis patologisk undersøkelse av en biopsiprøve for å skille dem fra leukoplaki.
Atrofiske områder av vulva kan overfladisk ligne leukoplaki. Vanlig slimhinne-leukoplaki er en hypertrofisk dystrofi av vulva, vanligvis ikke ledsaget av vulva-atrofi, histopatologi med fortykkelse av epidermallaget, heterogenitet av celler og herdingsatrofi. I motsetning til dette fremstår atrofisk dystrofi av vulva som en hudlesjon i form av atrofiske blå og hvite flate flekker som har fullstendig degenerasjon av dermale kollagenfibre, bunnen av den inflammatoriske celleinfiltrasjonen, som kan identifiseres.
Leukoplaki må også differensieres fra vulvadermatitt. Vulvadermatitt er hvite flekker fordelt på begge sider av kjønnsleppene, kløende, ofte ledsaget av lesjoner i andre deler av huden, hudpigmenteringslesjoner, histopatologiske forandringer ved kronisk dermatitt, fortykkelse av hudlagene.
Behandling leukoplaki i vulva
En systematisk oversikt fant at ingen av behandlingene som vanligvis brukes for leukoplaki var effektive i å forhindre ondartet transformasjon. Noen behandlinger kan føre til helbredelse av leukoplaki, men forhindrer ikke tilbakefall av lesjonen eller ondartet forandring. Uansett hvilken behandling som brukes, resulterer en diagnose av leukoplaki nesten alltid i en anbefaling om at mulige årsaksfaktorer bør elimineres, samt langtidsoppfølging av lesjonen for å oppdage eventuelle ondartede forandringer tidlig. Medisiner brukes imidlertid fra tilfelle til tilfelle.
Mange forskjellige topiske og systemiske midler har blitt studert, inkludert betennelsesdempende midler, soppdrepende midler, karotenoider (forløpere til vitamin A, som betakaroten), retinoider (vitamin A-lignende midler) og cytotoksiske midler. Vitamin C og E har også blitt studert i forbindelse med behandling av leukoplaki. Noen av disse studiene er basert på hypotesen om at antioksidantnæringsstoffer, vitaminer og cellevekstdempende proteiner (som p53) er antagonister av tumorigenese. Høye doser retinoider kan forårsake toksiske effekter.
Lokal behandling er en av prioriteringene og inkluderer også noen pleieanbefalinger.
- Hold vulvaen ren og tørr, unngå overdreven rengjøring med såpe osv. Kløe kan reduseres betydelig ved bruk av topiske kortikosteroider som hydrokortisonsalve, hydrokortisonoljekrem. Hydrokortisonstikkpiller anbefales til lokal bruk. Påføringsmetoden er intravaginal, doseringen er ett stikkpiller per natt i skjeden, ikke mer enn syv dager. Bivirkninger kan omfatte utvikling av candidiasis, siden stikkpiller noe undertrykker lokal immunitet.
- Terzhinan brukes mot vulva leukoplaki når en kvinne har en samtidig bakteriell eller soppinfeksjon, eller candidiasis, som kan forårsake dette problemet. Dette er et komplekst legemiddel som inkluderer et antibakterielt middel (ternidazol og neomycin), et soppdrepende middel (nystatin) og et hormonelt middel (prednisolon). Påføringsmetoden er intravaginal i form av stikkpiller, doseringen er ett stikkpille én gang om natten i seks dager på rad. Bivirkninger er ikke vanlige, det kan være en brennende følelse etter administrering av legemidlet, kløe.
- Salver og kremer for vulva leukoplaki brukes som lokal terapi. Iransk safrankrem er et av de effektive produktene, ifølge brukeranmeldelser. Produktet inneholder flere typer kinesiske urter uten tilsetning av hormonelle legemidler og syntetiske legemidler. Produktet består av et sett med gel og krem. Bruksanvisning - vask først med gel, tørk deretter med et håndkle og påfør krem. Bivirkninger er ikke fastslått.
- Salve 999 er et komplekst preparat som inneholder kamfer, mentol, biologisk aktive urter og det antimikrobielle hormonet heksametason. Preparatet har en betennelsesdempende og antibakteriell effekt. Påføringsmåte for preparatet - i form av en krem, bør den påføres området med leukoplaki. Dosering - en liten mengde én gang daglig. Det kan være vanskeligheter med bruk av preparatet på grunn av ulempen ved egenbruk. Forholdsregler - hvis det er områder med erosjoner eller skader, anbefales det ikke å bruke salven.
Fenistil er ikke spesielt effektivt for behandling av vulva leukoplaki, men som et antihistamin kan det lindre eller redusere kløe.
Vitaminer brukes i kompleks terapi, siden leukoplaki regnes som en av patologiene til hypovitaminose. Du kan foretrekke alle multivitaminkomplekser - Kvadevit, Supervit, Vitrum.
Fysioterapibehandling er ikke mye brukt fordi ytterligere ekstern irritasjon eller stimulering kan forårsake komplikasjoner.
Folkemedisiner
Tradisjonelle behandlingsmetoder har ikke vist seg effektive, og det er ikke bevist at slike metoder ikke kan forårsake utbrudd av ondartet svulst. Derfor er det bedre å bruke slike metoder kun etter å ha konsultert en lege.
- For å tilberede medisinen, ta 30 g Sophora, 12 g Nepeta, 6 g rød peon, 6 gram saflor, 20 g astragalus. Alt må dampes med varmt vann og lages til et bad. Du kan ta slike bad 2 ganger om dagen, hver dose dampet gress kan brukes 2-4 ganger.
- Du kan lage salven hjemme. Til dette trenger du 20 g 20 % fiskeoljesalve, 10 g deksametason, 5-fluorouracil, og om nødvendig kan du tilsette hydrokortisonsalve. Etter blanding må du påføre den på en bomullspinne og lage slike stikkpiller én gang om natten i syv dager.
- Til neste infusjon trenger du 30 gram hjortegress, 30 gram alkoholholdig milt og 15 gram sikader. Bland alt og lag et bad, sil innholdet. Ta et slikt varmt bad to ganger om dagen for å behandle vulva leukoplaki.
Hirudoterapi for vulva leukoplaki er mye omtalt som en av metodene for alternativ behandling av sykdommen. Effekten av en slik prosedyre er ikke klar, men noen kvinner merker en reduksjon i symptomer etter flere prosedyrer. For slik behandling er det behov for et spesielt senter som tar for seg patologi og bruker velprøvde metoder med økologiske typer igler.
Homeopati kan brukes, men du bør ikke legge stor vekt på denne typen terapi, siden komplikasjoner kan overses. Det anbefales ikke å bruke homeopatiske metoder på egenhånd.
Kirurgisk behandling av leukoplaki er førstevalget for mange klinikere. Effektiviteten av denne behandlingen kan imidlertid ikke vurderes på grunn av utilstrekkelig dokumentasjon. Den kan utføres ved tradisjonell kirurgisk eksisjon med skalpell, laser eller kryoterapi. Hvis en biopsi viser moderat til alvorlig dysplasi, er det ofte lettere å bestemme seg for å bruke en kirurgisk metode. Noen ganger er de hvite flekkene for store til å fjernes fullstendig, og de overvåkes i stedet nøye. Selv om lesjonen er fullstendig fjernet, er regelmessige kontroller viktige, da leukoplaki kan komme tilbake, spesielt hvis predisponerende faktorer som infeksjon vedvarer.
Laserbehandling av vulva leukoplaki regnes som den minst invasive metoden. Den brukes hvis lesjonen er liten. Når kvinner ikke vil ta risikoer og tror at leukoplaki kan bli ondartet, kan laserbehandling være løsningen.
Ekstirpasjon av vulvaen utføres ikke ved leukoplaki i seg selv. Slik radikal behandling kan velges når det er alvorlige komplikasjoner med utviklingen av kreft.
Ernæring og kosthold er av stor betydning for leukoplaki på vulva. En kvinnes kosthold bør være så rikt på vitaminer, mineraler og fiber som mulig. Normal funksjon av immunsystemet er umulig uten tilstrekkelig protein, og derfor bør ernæringen være komplett uten skadelige fettsyrer. Kvinner med et slikt kosthold har lavere risiko for å utvikle leukoplaki, og hvis det allerede eksisterer, er risikoen for komplikasjoner også lavere.
Forebygging
Forebygging av denne patologien er basert på riktig kvinneregime, ikke bare ernæringsregime, men også seksualliv og hormonell bakgrunn. Det er alltid nødvendig å gjennomgå forebyggende undersøkelser i tide for å utelukke risikofaktorer for utvikling av leukoplaki.
Vaksinasjon mot vulva leukoplaki som sykdom er ikke utviklet. Men det finnes en vaksine mot papillomaviruset, som kan forårsake kreft hos kvinner, spesielt hvis det er leukoplaki. En kvinne bør få denne vaksinen før hun starter seksuell aktivitet.
Poliklinisk observasjon av vulva leukoplaki er obligatorisk inntil den er kurert eller kirurgisk inngrep utføres. Selv etter kirurgisk behandling blir kvinnen aktivt observert for denne patologien i ytterligere ett år.
Prognose
Prognosen for leukoplaki avhenger av mange faktorer – alder, hormonell bakgrunn, infeksjoner, type patologi. For eksempel har blandede røde og hvite lesjoner (erytroleukoplaki / "flekket leukoplaki") en høyere risiko for ondartede forandringer enn homogen leukoplaki. Eldre kvinner med leukoplaki har også høyere risiko. Generelt forekommer spontan regresjon av flekker, og deres forsvinning skjer mot bakgrunnen av kompleks terapi. Den gunstigste prognosen for bedring er bruk av invasive diagnostiske metoder.
Leukoplaki i vulva bør ikke være et vanlig problem for kvinner, fordi det er en av tilstandene som må kontrolleres. Og selv om leukoplaki ofte er asymptomatisk, er det viktig å gjennomgå forebyggende undersøkelser hos en gynekolog regelmessig for å oppdage denne patologien.

