Medisinsk ekspert av artikkelen
Nye publikasjoner
HPV type 45: hva er det og hvor farlig er det?
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Etter å ha levd mesteparten av livet, tilegner en person seg vanligvis en anstendig bagasje av ulike sykdommer innen fylte 50 år. Noen av dem er et resultat av dårlig ernæring, en usunn livsstil, dårlige vaner osv., mens andre dannes under påvirkning av ulike virus og infeksjoner som kommer inn i menneskekroppen og parasitterer inni den. Noen typer av slike virus, for eksempel HPV type 45, først beskrevet i 1987, provoserer igjen utviklingen av livstruende helsepatologier, som vanligvis kalles onkologiske. Og siden bare de som er advart og har informasjon anses som beskyttet, vil vi forsøke å gi leseren maksimal mengde nødvendig informasjon om et slikt lumsk virus.
Hvor farlig er HPV type 45?
HPV er en forkortelse for en patogen faktor kjent for oss som humant papillomavirus eller papillomavirus. Den finnes i kroppen til et stort antall mennesker, siden den er i stand til å overføres fra person til person ganske raskt.
Papillomaviruset er årsaken til hudutvekster som folk kaller vorter. Det ser ut til at det ikke er noe farlig med det, fordi vorter ikke skader helsen, men forårsaker bare noe fysisk og psykisk ubehag. Men det er ikke så enkelt.
Faktum er at det humane papillomaviruset har mange varianter, som hver påvirker menneskers helse på en annen måte (ifølge ulike kilder, fra 100 til 600 stammer, og det er derfor de måtte nummereres). Av denne grunn ble ulike typer virus delt inn i fire klasser, noe som indikerer hvor farlig en gitt variant er for mennesker.
Den sikreste ikke-onkogene klassen av HPV inkluderer typene 1, 2, 4, 5, 7, 10, 28, 41, 53 og noen andre. Disse virusene forårsaker utseendet på vulgære, flate og plantare vorter på kroppen, som praktisk talt ikke degenererer til ondartede svulster.
HPV-typene 3, 6, 11, 13, 32, 42, 44 og noen andre regnes som representanter for klassen med lav onkogen risiko. Det vil si at patologi assosiert med disse virusene som oppdages i tidlige stadier, ikke utvikler seg til et onkologisk problem med rettidig og effektiv behandling. Ellers er risikoen for å utvikle kreft fortsatt til stede.
HPV 30, 35, 52 og flere andre typer er en klasse med middels onkogen risiko. Disse virustypene fører ikke alltid til kreft, men under påvirkning av ugunstige faktorer over tid er det stor sannsynlighet for at sykdommen utvikler seg til en ondartet form.
Virusene 16, 18, 31, 33, 39, 45, 50 og noen andre typer regnes som høyt onkogene faktorer. Tilstedeværelsen av disse virusene i menneskekroppen er svært farlig på grunn av den høye sannsynligheten for å utvikle onkologiske patologier.
La oss være ærlige, tilstedeværelsen av HPV type 45 i kroppen øker risikoen for at godartede svulster blir ondartede med flere ganger, selv om de mest onkogene i denne forbindelse fortsatt er type 16 og 18 (for eksempel oppdages HPV type 45 bare i 5 % av tilfellene av livmorhalskreft). Dette er imidlertid ikke en grunn til panikk, for fra det øyeblikket viruset kommer inn i kroppen til starten av cellemaligniseringsprosessen, går det vanligvis mer enn ett år. Og selv da skjer celledegenerasjon i dette tilfellet bare under egnede forhold.
HPV type 45 er et av virusene som kan forårsake patologisk degenerasjon av celler i vaginal slimhinne og livmorhals hos kvinner. Dette betyr at det blir en av hovedårsakene til livmorhalskreft, og spesielt livmorhalskreft. Men ikke tro at når viruset først kommer inn i kroppen, vil det umiddelbart forårsake utvikling av kreft. Dette er en lang prosess som foregår i flere stadier, fra den primære infeksjonen av epitelets basallag til irreversible endringer i strukturen, når cellene begynner å dele seg ukontrollert, og dermed øke antallet patogene kloner. Omtrent 10 år kan gå fra infeksjon med viruset til forekomsten av ondartede svulster mot en bakgrunn av redusert immunitet.
Dermed, hvis du gjennomgår regelmessige medisinske undersøkelser, og gjør legen oppmerksom på forekomsten av mistenkelige symptomer, som forekomst av vorter og kondylomer på kroppen, betennelsesprosesser i de indre kvinnelige kjønnsorganene, etc., kan du forhindre overgangen av sykdommen til en ondartet form.
Når papillomaviruset først er i menneskekroppen, forblir det der i lang tid. Det er nesten umulig å fjerne det fra kroppen, fordi viruset trenger inn i cellestrukturer og lever der i lang tid. For å forhindre utvikling av sykdommer forårsaket av HPV, er det nok å introdusere viruset i en inaktiv tilstand, og observere ytterligere tiltak som forhindrer at det går tilbake til det aktive stadiet.
I noen tilfeller, etter en stund, ble ikke viruset oppdaget i kroppen selv uten behandling. Men hvis det ble diagnostisert 3 eller flere ganger i løpet av året på grunn av en forverret sykdom, øker risikoen for å utvikle epitelkreft mer enn 10 ganger.
Struktur HPV type 45
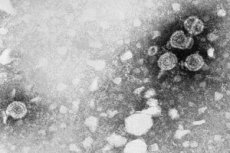
Humant papillomavirus presenteres i form av sfæriske former av svært liten størrelse. Diameteren til HPV-molekylet overstiger ikke 55 nm. Molekylene har en enkel struktur: en kjerne som inneholder et ringformet lukket DNA bestående av 2 kjeder, og et proteinskall (kapsid).
DNA-et til papillomaviruset inneholder to typer gener: tidlige, betegnet med bokstaven E, og sene, betegnet med bokstaven L. E-gener er ansvarlige for overføring av genetisk informasjon (replikasjon av genomet) og cellemodifikasjoner, og L-gener (regioner i genomet L1 og L2) deltar i dannelsen av cellemembranen. Mellom disse regionene ligger regionen for langtidskontroll (LCR), som regulerer syntesen av virale proteiner.
Proteinene E6 og E7 anses å være ansvarlige for fremveksten av ondartede neoplasmer. De er i stand til å feste seg til tumordannende gener (p53 og Rb), noe som forårsaker celletransformasjon og ukontrollert deling. Dessuten skjer slik binding mer aktivt i svært onkogene virus.
Klassifiseringen av HPV etter type er basert på det faktum at forskjellige stammer av viruset har forskjellige sekvenser av E6- og L1-genene, noe som gjør at deres oppførsel er betydelig forskjellig: noen manifesterer seg ikke på noen måte gjennom en persons liv, andre forårsaker utseendet av godartede neoplasmer, og andre, som HPV type 45, provoserer overgangen til sistnevnte til en ondartet form, trenger inn i strukturen til friske celler i kroppen og gradvis forårsaker malignisering.
Livssyklusen til ethvert virus er basert på overlevelse. Og for å gjøre dette må det reprodusere mange lignende molekyler med de samme egenskapene (replikasjonsprosess). Viruset i seg selv kan ikke leve, derfor trenger det inn i en levende organisme og begynner å lete etter en vertscelle og danner noe til felles med den. Virusets proteinskall er i stand til å binde seg til spesifikke proteiner i vertscelleskallet, hvor det danner et lite gap som det trenger inn gjennom. Det er på grunnlag av vertscellematerialet at viruset danner sitt avkom.
Cellereplasjon skjer i to stadier: først dobles kromosomsettet, og deretter deles selve cellen inn i mor og datter. Når cellen deler seg, får dattermolekylet egenskapene til mormolekylet.
Skade på cellens DNA kan oppstå i begge stadier, og dette regnes som en naturlig ulykke. Celleprogrammet er slik at replikasjonsprosessen suspenderes ved ulike skader, og på dette tidspunktet begynner p53- og Rb-genene å korrigere feil. Festet av virale onkoproteiner E6 og E7 til dem forstyrrer prosessen, og celledelingen ender med ondartede mutasjoner.
I prinsippet, selv om viruset ikke finner vertscellen, er E6- og E7-proteinene under kontroll av andre proteiner fra den tidlige og kontrollerte regionen. Men når de kommer inn i et annet miljø, mister onkoproteinene kontrollen og begynner aktivt å syntetisere sin egen type. Til slutt fører denne situasjonen til en forstyrrelse i vertscellens funksjon.
Når viruset trenger inn i vertscellen, kan det eksistere i den i to former:
- Den episomale formen kjennetegnes av at viruset eksisterer utenfor cellens kromosomsett, og derfor ikke er i stand til å endre dets egenskaper. Den smittsomme prosessen kan i dette tilfellet foregå både i en skjult (latent) form og med dannelsen av godartede vorter og papillomer, som regnes som en slags beskyttende reaksjon fra kroppen.
- Den integrerte formen er introduksjonen av viruset i kromosomsettet til vertscellen, noe som fører til en endring i dens egenskaper og forvirrer det menneskelige immunforsvaret, som ikke vet hvordan man skal behandle slike formasjoner og mister kontrollen over delingen deres. Ukontrollert multipliserende, atypiske celler forårsaker tumorvekst.
Forresten, et slikt fenomen som neoplasi eller vevsdysplasi kan observeres i begge former for HPV-eksistens, mens en godartet prosess under påvirkning av visse faktorer når som helst kan endre karakter til ondartet.
Ruter for HPV-penetrasjon inn i menneskekroppen
Humant papillomavirus, uavhengig av type eller stamme, kan bare leve og reprodusere seg ved å parasittere en levende organisme. Det har flere måter å trenge inn i kroppen på.
HPV type 45, som en av variantene av papillomavirus, kan komme inn i kroppen på flere måter:
- under samleie (viruset overføres seksuelt fra en smittet person i mangel av beskyttelse under noen form for samleie), er sannsynligheten for infeksjon mer enn 50%,
- kontaktvei (berøring av kjønnsorganene og sekretene til virusbæreren, bruk av klær, håndhilse),
- husholdningsrute: gjennom infiserte instrumenter (i en negle- og tannlegesalong, på et sykehus hvis utstyret ikke er riktig behandlet, ved bruk av kosmetiske instrumenter og hygieneartikler fra en person med papillomavirus, etc.), gjennom luft og vann på offentlige steder (svømmebassenger, badstuer, treningssentre),
- når barnet passerer gjennom fødselskanalen (babyen kan bli smittet av moren hvis hun hadde viruset i kroppen ved fødselen). Senere kan moren overføre HPV til babyen ved kontakt, ofte ved å berøre babyens nakne kropp og kjønnsorganer,
- Det er også mulighet for selvinfeksjon ved å overføre virusceller til andre deler av kroppen (vanligvis under epilering eller barbering, kløing i huden), helsearbeidere kan bli smittet med viruset som følge av medisinske prosedyrer.
Og likevel anses den vanligste årsaken til infeksjon med papillomavirus å være ubeskyttet seksuell kontakt med personer som er bærere av viruset (noen ganger uten å vite det). Samtidig betyr ikke viruset som kommer inn i kroppen nødvendigvis at det vil forårsake utvikling av en patologi eller ondartet prosess.
For at HPV type 45 skal føre til utvikling av onkopatologi, må derfor én eller flere risikofaktorer være til stede:
- svekket immunitet (i sin tur forenkles en reduksjon i kroppens immunrespons og motstand mot infeksjon, inkludert virusinfeksjoner, av flere sykdommer i indre organer og immunpatologier, mangel på vitaminer i kroppen, dårlige vaner og tidligere behandling med cytostatika),
- tilstedeværelsen av en smittsom faktor i kroppen (bakterier, sopp, virus) som forårsaker inflammatoriske prosesser i den, bør spesiell oppmerksomhet rettes mot seksuelt overførbare infeksjoner og gynekologiske patologier (klamydia, gonoré, bakteriell vaginose, etc.),
- tidlig debut av seksuell aktivitet, et stort antall seksuelle partnere, blant dem kan være virusbærere, personer med livmorhalskreft, etc.
- hormonelle ubalanser (under graviditet og overgangsalder, under og før menstruasjon, med diabetes, samt mens du tar steroider og hormonbehandling) og metabolske prosesser i kroppen,
- svekkelse av den nervøse reguleringen av prosesser som forekommer i kroppen, under påvirkning av hyppig stress og nervøs spenning,
- medisinske prosedyrer på kjønnsorganene,
- arvelig predisposisjon for kreft (risikoen for å utvikle kreft er alltid høyere hos de som har hatt tilfeller av kreft av ulike etiologier i familien).
Symptomer
Humant papillomavirus er en ganske lumsk form for levende organisme som ikke kan forestille seg et liv uten en donor. Men selv etter å ha kommet inn i menneskekroppen, kan virusinfeksjonen oppføre seg annerledes avhengig av tilstanden.
Enhver type HPV forårsaker forekomst av ulike neoplasmer (utvekster) på hud og slimhinner: vorter, spisse og flate kondylomer, papillomer, men ikke alle typer virus er i stand til å forårsake progressiv vevsneoplasi (kreft). HPV type 45 er en type virus med onkogene egenskaper.
Denne typen humant papillomavirus fører imidlertid ikke alltid til utvikling av kreft. Det er verdt å si at papillomavirusinfeksjon i de fleste tilfeller forekommer i en latent form, dvs. at det ikke er noen symptomer på patologien. Det er mulig å oppdage cellemutasjon under påvirkning av viruset bare gjennom laboratorievevsprøver.
Ulike typer av viruset forårsaker ytre symptomer i forskjellige deler av kroppen. Med HPV type 45 kan neoplasmer finnes på hud og slimhinner i anal- og kjønnsområdet, samt på huden til de indre kjønnsorganene hos kvinner. Med den latente formen for viruspatologi type 45 kan tilstedeværelsen av viruset påvises i membranene i livmorhalsen og skjeden, selv om ingen ytre forandringer observeres.
Under påvirkning av provoserende faktorer kan sykdommen bli subklinisk, når bare individuelle, uuttrykte symptomer på patologien oppstår. Pasienter kan klage over ubehagelige opplevelser og kløe i kjønnsområdet, oppleve ubehag under samleie og vannlating, og oppdage merkelige utvekster i kjønnsområdet og anus. Senere kan lignende neoplasmer i form av spisse eller flate (spesielt farlige) kondylomer finnes på den indre overflaten av skjeden, livmorhalsen og tykktarmen. Histologiske og cytologiske studier viser tilstedeværelsen av hyperkeratose (vevskomprimering), og i noen tilfeller oppdages til og med viralt DNA.
Hele denne tiden befinner viruset seg i menneskeceller, og samhandler ikke med DNA-et deres, men forårsaker bare økt spredning av begrensede områder. Men så snart immunforsvaret svikter, integrerer parasittiske molekyler DNA-et sitt i kromosomsettet til vertscellen. Den tredje fasen av patologiutvikling begynner - klinisk (integrert form for viruseksistens).
På dette stadiet er det mulig å observere en endring i cellestrukturen - koilocytose, som er et tegn på at dysplasi i vaginal- eller livmorhalsvevet er forårsaket av humant papillomavirus. Så langt viser ikke histologiske studier og kolposkopi tilstedeværelsen av ondartede celler, men det er en merkbar spredning av vev på kjønnsorganene.
I stadium 4 av patologien vil spesielle laboratorietester og kolposkopi vise tilstedeværelsen av muterte strukturer og kreftceller i seg selv, som, når de bryter vekk fra lokaliseringsstedet, kan spre seg med lymfestrømmen gjennom hele kroppen (invasiv kreft).
Nå legges andre symptomer til de eksisterende, noe som indikerer alvorlige patologiske prosesser i kroppen: svakhet, svimmelhet, forverring av huden, blodig utflod fra kjønnsorganene, smerter i nedre del av magen hos kvinner. Lignende symptomer kan observeres i stadium 3 av utviklingen av en virusinfeksjon, og det er mulig å avgjøre om det er dysplasi eller kreft bare ved hjelp av histologiske studier, kolposkopi og biopsi (sistnevnte regnes som den mest pålitelige metoden for å diagnostisere kreft).
HPV type 45 hos kvinner
Siden HPV type 45-infeksjon forekommer både seksuelt og gjennom kontakt, kan kvinner, menn og til og med barn "smitte" den. Ifølge ulike kilder er forekomsten av humant papillomavirus fra 60 til 90 % av befolkningen, og kjønn spiller ikke en avgjørende rolle her.
Vi har imidlertid allerede nevnt at visse betingelser er nødvendige for at virusbæreren skal kunne utvikle seg til kreft: redusert immunitet, mottakelighet for stress, tilstedeværelse av inflammatoriske patologier (oftest gynekologiske og veneriske), hormonell ubalanse. Etter å ha studert listen over sykdomsfremkallende faktorer, er det lett å forstå at kvinner er mer utsatt, ikke så mye for HPV-infeksjon (her er partnerne i like situasjoner), men for overgangen til en integrert form med utviklingen av ondartede prosesser, spesielt livmorhalskreft og vaginal slimhinne.
I de fleste tilfeller lurer virusinfeksjonen lenge i kroppen, påvirket av gynekologiske patologier av inflammatorisk natur (vulvovaginitt, cervisitt, atypisk type cervikal erosjon eller pseudoerosjon). Viruset eksisterer ofte samtidig med seksuelt overførbare infeksjoner (klamydia, genital herpes, gonoré, etc.).
HPV type 45 hos kvinner kan manifestere seg med følgende symptomkompleks:
- en følelse av kløe eller svie i kjønnsområdet uten utflod, karakteristisk for candidiasis (soppinfeksjon),
- utseendet av rikelig, gjennomsiktig, luktfri utflod, noen ganger med blodstriper,
- ubehagelige, ofte smertefulle opplevelser ved vannlating,
- ubehag og smerter under samleie,
- spredning av vev i de indre kjønnsorganene av inflammatorisk natur (kondylomatose),
- utseendet av spisse kondylomer eller flate smertefulle utslett av rødlig eller hvit farge på de indre og ytre kjønnsorganene, i perineum, på slimhinnen i tykktarmen,
- blødning under en gynekologisk undersøkelse på senere stadier på grunn av forstyrrelse av epitelstrukturen og ruptur av sensitivt vev under mekanisk påvirkning på dem.
Forresten, kondylomer i seg selv er ikke et farlig symptom som krever øyeblikkelig behandling. De gir ubehag snarere enn skade. Dette er imidlertid et signalsymptom som ikke bør ignoreres under noen omstendigheter.
Det farligste symptomet på HPV er dysplasi i kjønnsvevet, fordi det regnes som en precancerøs tilstand. Viruset kan vente i flere tiår på det rette øyeblikket for å vise sine mest snikende trekk, og neoplasi er et passende miljø for dette, så snart immunforsvaret svekkes.
HPV type 45 utvikler seg under graviditet på samme måte som under normale forhold. Hormonelle endringer i kroppen i denne perioden kan imidlertid utløse den patogenetiske utviklingen av humant papillomavirus, som er fylt med livmorhalskreft.
Det å være bærer av viruset og dets konsekvenser påvirker ikke evnen til å få barn, fødselsprosessen eller fosterets intrauterine utvikling og helse. Saken er at viruset ikke påvirker menneskets reproduksjonsfunksjon og ikke kan passere gjennom morkaken, noe som påvirker babyens vev, selv om kvinnen får diagnosen dysplasi eller livmorhalskreft.
Infeksjon med HPV type 45 fører oftest ikke til spontanabort eller diverse komplikasjoner. Når det gjelder nyfødte, er det kun registrert isolerte tilfeller av babyer født med laryngeal papillomatose, og bare dersom mødrene fikk diagnosen omfattende papillomatøse utslett på kjønnsorganene (kontaktvei for smitteoverføring).
Risikofaktorer for at HPV utvikler seg til en alvorlig patologi inkluderer alder over 35 år, tilstedeværelse av seksuelt overførbare infeksjoner, patologier i livmorhalsen, eggstokkene og skjeden, og immunsvikttilstander.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
HPV type 45 hos menn
Menn kan bli smittet med HPV type 45 akkurat som kvinner, for eksempel gjennom seksuell kontakt. Og siden mange representanter for den mannlige befolkningen er polygame og ikke bekymrer seg mye for helsen sin, øker sannsynligheten for infeksjon med viruset enda mer, i likhet med risikoen for senere å smitte sin faste seksuelle partner (kjæreste, forlovede, kone).
Menn er mindre utsatt for stressfaktorer, og hormonell ubalanse diagnostiseres ekstremt sjelden hos dem, så sjansen for å få en alvorlig patologi mot HPV er noe lavere enn hos kvinner. Likevel er ikke engang menn immune mot redusert immunitet mot bakgrunn av ulike helseproblemer og dårlig arv, og deres utbredte lidenskap for røyking og alkoholholdige drikker utjevner sjansene for komplikasjoner i form av kreft hos begge kjønn.
HPV type 45 er spesielt farlig med tanke på utvikling av onkologiske patologier, og man bør ikke tro at kreft bare truer kvinner. Menn har også en viss risiko for å få peniskreft med ukontrollert vevsvekst i noen av områdene, selv om den er lavere enn hos kvinner (gjennomsnittlig onkogenitet). Heldigvis kan patologi oppdages hos menn mye tidligere enn hos kvinner, hvis viktigste kjønnsorganer er skjult dypt inne.
Symptomer på utvikling av papillomavirusinfeksjon hos menn kan vurderes:
- ubehag i kjønnsorganene (kløe, noe smerte),
- utseendet av utflod fra penis som ikke er forbundet med utløsning,
- smerter under samleie og vannlating,
- kondylomatøse utslett i kjønnsområdet (vanligvis på frenulum, hode eller forhud på penis) og perineum, samt på slimhinnen i anus og tykktarmen.
Gråaktige eller rosa utvekster på penis blir lett skadet, såret og begynner å blø. Noen ganger smelter de sammen i grupper, noe som skaper ytterligere ubehag. På bakgrunn av redusert immunitet er det en overvekst av epidermalt vev i organet, hvor kreftceller kan oppdages over tid (plateepitelkarsinom diagnostiseres oftest).
Diagnostikk
Infeksjon med HPV type 45 er ikke en situasjon som ikke bør ignoreres. Gitt utbredelsen og den høye onkogenisiteten til dette viruset, samt dets evne til å utvikle seg til kreft når kroppens forsvar er redusert, anbefales det ved de første symptomene på patologien å kontakte riktig lege (for kvinner er dette en gynekolog, for menn en urolog) for konsultasjon og behandling. Det er enda bedre om papillærvirusinfeksjonen oppdages tidlig under regelmessige medisinske undersøkelser, mens den ennå ikke har vist sine parasittiske evner.
Hvis du mistenker HPV av en svært onkogen type i løpet av diagnostikkperioden, bør du begrense all seksuell kontakt for å unngå å smitte partneren din. Husk at det er mye lettere å bli smittet med viruset enn å bli kvitt det.
Alle diagnostiske tiltak som utføres under og etter den første undersøkelsen har som mål å identifisere onkologisk farlige typer av viruset, siden det er umulig å bestemme ut fra eksterne manifestasjoner hvilken type virus som forårsaket de observerte epitelforandringene. For dette formålet bestemmes virusets genotype, varigheten av dets tilstedeværelse i menneskekroppen og direkte på stedet der endringer i vev observeres (penis hos menn, vagina og livmorhalskanal hos kvinner), og virusets prevalens (antall celler som er berørt av det). Det er også viktig å bestemme hvor dypt viruset har penetrert cellene og om det har forårsaket kromosomforandringer.
Ved mistanke om tilstedeværelse av onkogene virus utføres cytologiske og histologiske undersøkelser (analyse av et smear tatt fra livmorhalskanalen hos kvinner eller urinrøret hos menn). Ved neoplasi i organvev er kolposkopi (uretroskopi) ved bruk av reagenser som ondartede celler er følsomme for, og en biopsi av materialet obligatorisk.
Fans av analsex må også gi et smøreprøve fra anus.
For å fastslå virusets tilstedeværelse og bestemme typen, brukes en tilgjengelig metode for polydimensjonal kjedereaksjon (PCR-analyse). Materialet for analyse er skraping av epitelceller i livmorhalskanalen eller urinrøret (i fravær av symptomer), og i nærvær av uvanlig utflod brukes de som materiale (utstryk).
PCR-analyse lar deg ikke bare oppdage tilstedeværelsen av HPV i kroppen, men også bestemme typen. Dermed er svært onkogene typer av viruset, som inkluderer HPV type 45, ganske enkelt å bestemme i materialet som studeres.
Dessverre er det umulig å bestemme graden av viruspenetrasjon inn i celler (virusmengde) ved hjelp av PCR-analyse. En mer moderne forskningsmetode, Daigen-testen, hjelper med å håndtere denne oppgaven. Den gjør det mulig å bestemme virustypen (detektere DNA av HPV 45 og andre typer med deres karakteristiske trekk ved kromosomsettet), dets kvantitative indikatorer og kliniske belastning. I tillegg kan man etter en tid finne ut hva risikoen for degenerasjon av epitelceller til ondartede er.
Det er viktig ikke bare å oppdage viruset og identifisere det, men også å bestemme hva slags forandringer i epitelcellene pasienten har, om det er atypiske celler i neoplasiområdet eller om prosessen er godartet. Valg av videre behandlingsregime avhenger i stor grad av dette.
For å bestemme arten av endringer i epitelceller brukes Papanicolaou-metoden (eller PAP-testing), ved hjelp av hvilken det er mulig å bestemme tilstedeværelsen av makulariserte celler i livmorhalskanalen.
Basert på testresultatene trekkes følgende konklusjon:
- bare normale celler er tilstede,
- tydelige tegn på en inflammatorisk prosess,
- det finnes enkeltkopier av atypiske celler, noe som krever ytterligere testing for malignitet,
- det er et tilstrekkelig antall atypiske celler, noe som gir all grunn til å mistenke onkologi,
- Det er mange atypiske celler, noe som indikerer utvikling av plateepitelkarsinom.
Det ideelle er å utføre Daigen- og PAP-testene sekvensielt. Hvis det ikke er mulig å ta Daigen-testen, erstattes den med PRP-analysen.
Differensiell diagnose
Differensialdiagnostikk utføres med slike patologier som molluscum contagiosum (infeksjon forårsaket av koppevirus), mikropapillomatose (mykere, ikke-smittsomme utslett på kjønnsorganene sammenlignet med papillomer), perlemorpapuler på penis (ufarlige neoplasmer), seboreisk keratose (godartet patologi), intradermale nevi, livmorhalskarsinom (malign patologi som ikke er relatert til papillomavirusinfeksjon).
Hvis det oppdages ondartede celler, henvises pasientene til konsultasjon med en onkolog eller onkogynekolog.
Behandling
Når en humant papillomavirusinfeksjon først har kommet inn i kroppen, prøver den å bli der for alltid, og siden viruset er innebygd i kroppens cellestrukturer, er det for øyeblikket umulig å fjerne det derfra. Den eneste veien ut er å sette viruset i en sovende tilstand.
Virusets aktivitet kan undertrykkes av kroppens eget cellulære immunforsvar, men sykdommen vil fortsatt komme tilbake. Det antas at fjerning av kjønnsvorter kan redusere risikoen for celledegenerasjon og bidra til å forhindre overføring av infeksjonen til en seksuell partner. Imidlertid er det fortsatt en viss risiko i dette tilfellet.
Det er ganske vanskelig å fjerne viruset fra menneskeblod, og det er ikke alltid mulig. Derfor anses mer effektive tiltak fortsatt å være å øke cellulær immunitet, fjerne neoplasmer og behandle cervikal erosjon og dysplasi hos kvinner.
Fjerning av kjønnsvorter og kondylomer kan gjøres ved hjelp av flere metoder:
- elektrokoagulasjon eller elektroeksisjon (kauterisering av utvekster med elektrisitet, tilbakefall er mulig),
- laserfjerning (den mest effektive metoden),
- radiobølgekoagulasjon (lar deg også bli kvitt utvekster på kjønnsorganene for alltid),
- eksponering for lokale kjemikalier,
- kirurgisk fjerning (oftest praktisert for store kondylomer, spesielt effektivt for kreftfarlige neoplasmer forårsaket av HPV type 45 og lignende former for humant papillomavirus).
Kryodestruksjon brukes kun i tilfeller der neoplasmene er små i størrelse og det er få av dem.
Prosedyrene utføres under lokal eller generell anestesi.
Hvis det ikke er noen eksterne manifestasjoner av sykdommen, utføres ikke behandling i det hele tatt; det anbefales kun å ta immunstimulerende midler, noe som vil bidra til å holde viruset under kontroll.
Hvis det finnes spisse eller flate kreftfarlige utvekster på pasientens kjønnsorganer, utføres systemisk antiviral behandling og styrking av immunforsvaret med passende midler i tillegg til fjerning.
Målene med medikamentell behandling anses å være: ødeleggelse av HPV type 45 DNA og styrke kroppens forsvar for å mobilisere dem til å bekjempe virusinfeksjonen.
For å bekjempe viruset og forhindre tilbakefall av sykdommen, som er mulig selv etter fjerning av kondylomer og vorter, brukes antivirale legemidler: Panavir, Acyclovir, Zorirax, Viferon, Groprinosin. Det er bra om legemidlene har forskjellige former for frigjøring, slik at det er mulig å påvirke viruset fra alle sider (lokal og systemisk behandling).
Som immunstimulerende midler kan du bruke legemidlene "Immunal", "Immunomax", "Lavomax", tinktur av echinacea eller eleutherococcus, vitaminkomplekser.
Forresten, mange legemidler har både antivirale og immunmodulerende effekter, noe som gjør det mulig å effektivt løse problemet med HPV-behandling.
Ganske ofte kombineres en bakteriell infeksjon med en virusinfeksjon, noe som mest sannsynlig indikeres av en betennelsesprosess i skjeden og livmorhalsen. I dette tilfellet utføres antibiotikabehandling først, og deretter antiviral behandling.
Hvis det oppdages ondartede celler i området med vevsneoplasi, vil kirurgisk behandling (modifisert radikal hysterektomi pluss lymfadenektomi av bekkenlymfeknutene for å forhindre spredning av prosesser i kroppen), cellegift og strålebehandling bli brukt, avhengig av patologiens stadium.
Behandling av eksterne kondylomer forårsaket av HPV type 45 kan også utføres ved hjelp av folkemetoder (etter å ha konsultert lege). For å fjerne svulster, bruk fersk celandinejuice (smør kondylomene 6 til 12 ganger om dagen) eller olje basert på denne planten (bland like deler av den knuste planten og vegetabilsk olje og la stå i 1 måned på et mørkt sted, smør utvekstene 2-3 ganger om dagen).
Du kan også smøre kondylomer og vorter med løvetann eller Kalanchoe-juice.
For interne og eksterne papillomlignende utvekster kan du ta et avkok av urter (sitronmelisse, kjerringrokk, plantain, brennesle pluss løvetannrot). Urtene knuses og blandes i like proporsjoner. 1 ss av samlingen helles med 1 glass vann, hvoretter blandingen kokes opp og holdes i 10 minutter. Etter at den er tatt av varmen, settes avkoket på et varmt sted i 3 timer, hvoretter det kan tas oralt en time før måltider 3 ganger daglig. Enkeltdose - 3 ss.
All folkebehandling er kun tillatt etter samråd med lege. Bruken er tillatt innenfor rammen av tradisjonell behandling.
Effektiviteten av behandlingen overvåkes én gang hvert halvår til ett år ved å ta cytologiske og histologiske tester, samt sjekke for tilstedeværelse av viruset ved hjelp av PCR- og PAP-tester.
Forebygging HPV type 45
Forekomsten av papillomavirusinfeksjon er omtrent 6–9 av 10 personer, avhengig av bostedsregionen. En så utbredt infeksjon får deg til å tenke på hvordan du kan beskytte deg mot dens påvirkning.
For tiden har forskere utviklet vaksiner som forhindrer utvikling av kjønnskreft hos både kvinner og menn. Gardasil- og Cervarix-vaksinene aktiverer immunforsvaret til å bekjempe kreftfremkallende virus, men type 45 var ikke inkludert på listen deres. Senere ble Gardasil forbedret (den modifiserte vaksinen heter Gardasil 9), og nå kan den til og med ødelegge HPV type 45.
Vanligvis blir tenåringer som ikke er seksuelt aktive ennå vaksinert, noe som betyr at det antagelig ikke finnes noe HPV-virus i kroppen deres. De fleste voksne er allerede bærere av viruset, så vaksinasjon er bare mulig med et negativt HPV-testresultat.
Andre tiltak for å forebygge humant papillomavirus inkluderer regler som forhindrer infeksjon og forbedrer immunforsvaret:
- å begrense seksuell kontakt til én betrodd partner,
- streng hånd- og hudhygiene,
- tar vitaminkomplekser og immunstimulerende medisiner (for forebygging er det bedre å bruke urteinfusjoner),
- rettidig behandling av inflammatoriske patologier i kroppen (spesielt gynekologiske) og sykdommer som reduserer immuniteten (ARI, ARVI, influensa, gastrointestinale patologier, etc.).
- et balansert kosthold rikt på vitaminer og mineraler som er nødvendige for at kroppen skal fungere,
- sunn aktiv livsstil,
- begrense psykologisk stress (noe som ikke alltid er mulig) og evnen til å reagere riktig på stressfaktorer.
Det er viktig å huske at uten et sterkt immunforsvar er det umulig å bekjempe viruset effektivt. Derfor må man vie immunforsvaret spesiell oppmerksomhet gjennom hele livet.
Prognose
Når det gjelder prognosen for virusbærere, til tross for den høye onkogeniteten til HPV type 45, kan den bekjempes ganske vellykket. Utviklingen av kreft under påvirkning av papillomavirus er ganske lang (ca. 5-10 år), i tillegg oppstår symptomene på betennelse og virusinfeksjon mye tidligere, noe som gir gode muligheter til å forhindre overgangen av sykdommen til en ondartet form. Det viktigste er å ikke forsømme patologien og følge legens instruksjoner strengt, både når det gjelder diagnose og behandling.

