Medisinsk ekspert av artikkelen
Nye publikasjoner
Fibrose i retroperitoneum
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
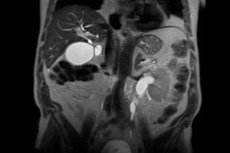
En sjelden sykdom, retroperitoneal fibrose, kjennetegnes av overdreven vekst av fibrøst vev bak den bakre ytre overflaten av magesekken og tarmene, dvs. i det retroperitoneale rommet. Det fibrøse vevet er ru, tett og vokser i området mellom ryggsøylen og organer som bukspyttkjertelen, nyrene, urinlederne osv. Når veksten er kraftig, utøves det press på disse organene, noe som fører til sekundære patologier og symptomer.
Retroperitoneal fibrose har et annet navn – Ormonds sykdom. Dette navnet skyldes at det var urologen Dr. Ormond som først beskrev sykdommen i midten av forrige århundre og assosierte den med en uspesifikk betennelsesprosess i retroperitonealvevet. Det finnes også andre mindre vanlige betegnelser: fibrøs peritonitt, retroperitoneal fibrose, etc.
Epidemiologi
Retroperitoneal fibrose diagnostiseres oftest hos menn i alderen 40–60 år, men kan også forekomme i alle andre aldre. Forekomsten av sykdommen avhengig av kjønn er 2:1 (menn og kvinner).
Årsaken til retroperitoneal fibrose finnes bare i 15 % av tilfellene. Totalt sett regnes sykdommen som relativt sjelden. En finsk studie fant en prevalens på 1,4 per 100 000 innbyggere og en insidens på 0,1 per 100 000 personår. [ 1 ] En annen studie rapporterte imidlertid en høyere insidens på 1,3 per 100 000. [ 2 ]
I barndommen forekommer patologien bare i isolerte tilfeller.
Retroperitoneal fibrose er hovedsakelig bilateral, selv om ensidige lesjoner også forekommer. Den vanligste lokaliseringen av sykdomsprosessen er IV-V-korsvirvelsonen, men patologien kan spre seg til hele området fra ryggradens nedre krumning til ureteropelviske regionen.
Når det patologiske fokuset når store størrelser, kan aorta og vena cava inferior bli påvirket.
Fører til retroperitoneal fibrose
Eksperter kan fortsatt ikke fastslå de eksakte årsakene til retroperitoneal fibrose. Det antas at sykdommen oppstår på grunn av inflammatoriske eller immunreaksjoner. Noen leger forbinder patologien med systemiske bindevevssykdommer. Det grunnleggende patogenetiske kriteriet som er oppdaget er økt uttrykk av IgG4-komplekset av plasmaceller.
Retroperitoneal fibrose blir ofte en sekundær patologi forårsaket av en rekke mulige årsaker:
- Sykdommer som påvirker nyrene, urinlederne eller andre strukturer som ligger i nærheten av det retroperitoneale vevet.
- Ondartede svulstprosesser, inkludert endetarmskreft, prostatakreft, blærekreft.
- Infeksjonsprosesser (brucellose, tuberkulose, toksoplasmose).
- Refluks i nyrebekkenet, nyretraume med urinekstravasasjon.
- Abdominalt traume, indre blødninger, lymfoproliferative lidelser, lymfadenektomi, kolektomi, aortaintervensjoner.
- Strålebehandling rettet mot mage- og bekkenorganene.
- Langvarig bruk av ergotpreparater, samt bromokriptin, hydralazin, metyldopa, høye doser antibiotika og β-blokkere.
- Allergisk intoleranse mot medisiner, tilfeller av overfølsomhetsreaksjon på medisinske legemidler og kjemikalier.
Rollen til arvelig predisposisjon er ikke fullstendig utelukket: spesielt var noen tilfeller av utvikling av retroperitoneal fibrose assosiert med bærerskap av den humane leukocyttmarkøren HLA-B27. Andre mulige genetiske assosiasjoner studeres for tiden.
Risikofaktorer
Det finnes flere kjente faktorer som kan føre til dannelse av retroperitoneal fibrose. Disse inkluderer:
- ondartede svulster;
- kronisk betennelse i bukspyttkjertelen;
- kronisk hepatitt;
- tuberkulose i ryggsøylen;
- strålingsskader;
- skader på korsryggen og bukhulen, indre blødninger;
- rus (kjemisk, medisinsk).
Hos mange pasienter kan man ikke finne noen sammenheng med noen faktorer. I slike tilfeller sies det at retroperitoneal fibrose er av idiopatisk opprinnelse.
Patogenesen
I de aller fleste tilfeller er utviklingen av retroperitoneal fibrose assosiert med tilstedeværelsen av lymfocytiske plasmaceller som produserer IgG4. Sykdommen er ofte systemisk av natur, siden fibrøse forandringer også observeres i lymfeknuter, bukspyttkjertel og hypofysestrukturer. Tumorødem i de berørte organene, fibrøs sklerotisk reaksjon og lymfoplasmatisk infiltrasjon av varierende intensitet observeres. Den fibrotiske prosessen fører til kompresjon av urinlederen og det vaskulære nettverket (blod og lymfe), samt nyrene. [ 3 ]
I noen tilfeller er dannelsen av retroperitoneal fibrose forårsaket av forekomsten av ondartede svulster. Veksten av fibrøst vev observeres mot bakgrunnen av tilstedeværelsen av ondartede celler i det retroperitoneale rommet, eller ved forekomst av lymfom, sarkom, i nærvær av metastaser fra andre organer. [ 4 ]
Det fibrøse infiltratet er representert av flere lymfocytter, lymfocytiske plasmaceller, makrofager og, sjeldnere, nøytrofiler. Proinflammatoriske strukturer er innebygd i kollagenklynger som forenes nær små kar. Sykdommen klassifiseres som IgG4-relatert hvis det er et moiré-fibrøst mønster, eosinofil infiltrasjon og utslettende flebitt. Myeloide vevsceller degranuleres, og en aktiv inflammatorisk-fibrøs reaksjon observeres. [ 5 ]
Symptomer retroperitoneal fibrose
Det kliniske bildet av retroperitoneal fibrose er oftest preget av følgende symptomer:
- vage smerter i magen, siden, korsryggen, lyskeområdet;
- periodisk forhøyet temperatur, som deretter normaliseres og stiger igjen, ofte ledsaget av frysninger;
- hevelse i underkroppen;
- venøse lidelser, tromboflebitt;
- noen ganger – økt blodtrykk;
- avmagring;
- diaré, kvalme, fordøyelsesbesvær, økt gassdannelse og andre dyspeptiske symptomer;
- anfall av nyrekolikk;
- urinveisforstyrrelser (oftest – dysuri, hematuri);
- følelse av tyngde i beina, alvorlig tretthet.
De primære symptomene på retroperitoneal fibrose er forårsaket av forverring av blodsirkulasjonen i bukhulen. Det første kliniske bildet kan omfatte følgende tegn:
- kjedelig smerte i magen eller ryggen, med manglende evne til å bestemme en klar lokalisering;
- smerter i siden, underekstremiteten;
- hevelse og blekhet i en eller begge underekstremiteter.
Etter hvert som sykdommen utvikler seg, blir magesmerter alvorlige, og andre symptomer oppstår:
- tap av appetitt;
- avmagring;
- økning i temperatur;
- kvalme, dyspepsi;
- mangel på vannlating;
- tåkelegging av bevisstheten.
Tegn på nyresvikt kan utvikle seg senere. [ 6 ]
Første tegn
Den vanligste første klagen hos pasienter med retroperitoneal fibrose er konstante, dumpe smerter i magen, korsryggen eller høyre og venstre hypokondrium. Smerten stråler ut til lyskeområdet, ytre kjønnsorganer og ben. Et tidlig stadium av patologien kan manifestere seg ved en moderat økning i temperatur og leukocytose, en økning i ESR.
Tegn som indikerer kompresjon av tubulære retroperitoneale strukturer dukker gradvis opp: arteriell hypertensjon, pyelonefritt og hydronefrose utvikles. Kronisk nyresvikt oppstår noe senere: over en periode på 4 uker til to år. Delvis eller fullstendig ureterobstruksjon forekommer hos omtrent 80 % av pasientene, og oligo- eller anuri utvikles i 40 % av tilfellene. [ 7 ]
Stages
Kliniske symptomer på retroperitoneal fibrose avhenger av stadiet i den patologiske prosessen. Som regel er sykdommen preget av langsom utvikling, med gradvis progresjon. I løpet av sykdomsforløpet går sykdommen gjennom følgende stadier:
- Den første perioden med sykdomsutvikling.
- En aktiv periode karakterisert av spredning av cellulære og fibrøse prosesser til retroperitoneale strukturer.
- Perioden med kompresjon av fiberholdige masser av strukturer involvert i den patologiske prosessen. [ 8 ]
Skjemaer
Det er vanlig å skille mellom primær (idiopatisk) retroperitoneal fibrose og sekundære lesjoner. Spesialister peker på den autoimmune opprinnelsen til idiopatisk retroperitoneal fibrose. Sekundær patologi utvikler seg vanligvis som et resultat av andre forskjellige smertefulle tilstander og sykdommer:
- ondartede svulster;
- smittsomme lesjoner;
- kroniske leverpatologier;
- sykdommer i tarmene, bukspyttkjertelen;
- urogenitale patologier;
- tuberkuløse lesjoner i ryggsøylen;
- ulike rusmidler (inkludert rusmiddelinduserte). [ 9 ]
Primær idiopatisk retroperitoneal fibrose begynner oftest i det retroperitoneale vevet som omgir iliacakarrene, med videre spredning til sakral promontorie og renal hilum. [ 10 ]
Komplikasjoner og konsekvenser
Annenhver pasient med retroperitoneal fibrose utvikler høyt blodtrykk, kompresjon av urinlederne med videre utvikling av nyresvikt observeres. [ 11 ]
Fjernkomplikasjoner kan omfatte:
- overdreven væskeansamling i bukhulen (ascites);
- vaskulære lidelser (flebitt, trombose);
- hydrocele hos menn;
- obstruksjon av gallegangene, gulsott;
- tarmobstruksjon;
- kompresjon av ryggraden, kompresjon av ryggmargsnerver, forstyrrelse av blodtilførselen til ryggmargen.
Mange komplikasjoner kan ende fatalt. Spesielt patologiske prosesser i urinlederne fremkaller utviklingen av pyelonefritt, hydronefrose og kronisk nyresvikt. Omtrent 30 % av pasientene har atrofiske forandringer i nyrene, aortaforandringer observeres, noe som til slutt kan forårsake utvikling av en aneurisme.
Diagnostikk retroperitoneal fibrose
Retroperitoneal fibrose er vanskelig å diagnostisere. For det første er sykdommen relativt sjelden. For det andre har den ingen spesifikke symptomer og er kamuflert som diverse andre patologier. Det er ingen spesifisitet i resultatene av laboratorietester. Svært ofte får pasienter foreskrevet feil og unøyaktig behandling: i stedet for retroperitoneal fibrose behandles pasienter for urologiske og gastroenterologiske patologier som ikke er relatert til fibrotiske prosesser. I mellomtiden forverres og sprer sykdommen seg, noe som forverrer prognosen.
For å mistenke tilstedeværelsen av retroperitoneal fibrose hos en pasient, må legen følge følgende diagnostiske algoritme:
- Laboratorietester viser følgende patologiske forandringer:
- økte nivåer av proinflammatoriske markører (ESR, C-reaktivt protein);
- en økning i IgG4 over 135 mg/dl mot bakgrunn av histologiske tegn.
- Det er obligatorisk å studere nivåene av urea, kreatinin og glomerulær filtrasjonshastighet for å vurdere nyrefunksjonen.
- Urinanalyse kan vise hematuri, proteinuri og lav spesifikk vekt.
- Instrumentell diagnostikk bør inkludere visualiseringsteknikker som magnetisk resonansavbildning og computertomografi. Datamaskindiagnostikk lar oss skille mellom idiopatisk og sekundær fibrøs patologi. Ultralydundersøkelse er nødvendig for å bekrefte det innledende stadiet av sykdomsprosessen, for å få kjennetegn på hydronefrose og for å identifisere endringer i aorta. Kontrastmiddel brukes for å oppnå tydeligere resultater. Positronemisjonstomografi er foreskrevet for å identifisere skjulte infeksjons- og inflammatoriske og ondartede sykdommer.
- En biopsi er indisert for å avklare diagnosen. Det tidlige stadiet av fibrotisk prosessutvikling er preget av påvisning av hypervaskulært vev med perivaskulært lymfocytisk infiltrat, samt makrofager med lipidinneslutninger. I det sene stadiet av retroperitoneal fibroseutvikling oppdages en karakteristisk avaskulær masse som ikke har noen cellulær struktur.
Differensiell diagnose
Symptomene på en retroperitoneal abscess har ofte mye til felles med andre patologiske tilstander, spesielt med urologiske patologier:
- bilateral hydronefrose (nyredropsy);
- ureterstrikturer (unormal innsnevring av kanalen);
- akalasi i urinlederne (nevromuskulær dysplasi).
Hovedforskjellen mellom retroperitoneal fibrose og de ovennevnte patologiene er obstruksjon av urinlederne i området der de krysser iliac-karene: over dette krysset observeres en utvidelse av urinlederne, og under det oppdages ingen endringer.
Hvem skal kontakte?
Behandling retroperitoneal fibrose
Behandling av retroperitoneal fibrose avhenger av patologiens nøyaktige plassering, omfang, graden av kompresjon av indre organer og tilstedeværelsen av en infeksiøs komponent. Siden sykdommen er sjelden, med en dårlig forstått etiologi, finnes det for tiden ingen enkelt standard for behandlingen. Det finnes ingen klar definisjon av rollen til konservativ terapi og den optimale metoden for kirurgisk behandling.
Omfanget av medikamentell behandling avhenger vanligvis av den underliggende årsaken til retroperitoneal fibrose. For eksempel forsvinner forgiftningsfibrose etter at det giftige stoffet har sluttet å virke. Hvis vi snakker om en ondartet svulstprosess, er behandlingen passende.
Den idiopatiske formen for retroperitoneal fibrose kureres hos mange pasienter ved bruk av immunsuppressive midler og proteolytiske legemidler. I henhold til indikasjoner brukes antiinflammatorisk, antibakteriell, avgiftende og symptomatisk behandling. Kirurgi kan foreskrives ved utvikling av akutte tilstander eller hvis medikamentell behandling er ineffektiv.
Hvis kronisk pyelonefritt diagnostiseres, foreskrives passende behandling for sykdommen.
Kirurgisk behandling
Pasienter med tidlig stadium av retroperitoneal fibrose uten klare indikasjoner for kirurgisk behandling foreskrives medikamentell behandling med bruk av kortikosteroider og proteolytiske legemidler.
Det er imidlertid ofte nødvendig å ty til kirurgisk behandling: operasjonen kalles ureterolyse, og innebærer å frigjøre urinlederne fra det omkringliggende fibrøse vevet. Noen pasienter får vist reseksjon av urinlederen og påfølgende anastomose, transplantasjon av tynntarmsegmentet eller bruk av proteser. [ 12 ], [ 13 ]
I avanserte stadier, med uttalt hydronefrose og utvikling av kronisk pyelonefritt, utføres rekonstruktiv plastisk kirurgi samtidig med fjerning av urinveiene ved hjelp av pyelo- eller nefropyelostomimetoden, punktering av nefrostomi under ultralydobservasjon. Etter operasjonen foreskrives pasienten langvarig kortikosteroidstøtte, som er nødvendig for å undertrykke fibervekst. Oftest er det foretrukne legemidlet kortisol 25 mg per dag i 8–12 uker.
En initial dose prednison på 1 mg/kg per dag (maksimal dose 80 mg/dag) gis vanligvis i omtrent 4–6 uker. Dosen kan deretter gradvis reduseres over 1–2 år, avhengig av sykdomsprogresjonen. Hvis sykdommen ikke responderer tilstrekkelig på steroidbehandling alene, kan immunsuppressive midler brukes samtidig med steroider. Midler som har blitt brukt med tilsynelatende suksess i kasusrapporter og kasusserier inkluderer azatioprin, metotreksat, mykofenolatmofetil, cyklofosfamid, cyklosporin. [ 14 ] I tillegg brukes legemidler som akselererer resorpsjon (Lidase, Longidaza). [ 15 ], [ 16 ]
Forebygging
Spesifikk forebygging av retroperitoneal fibrose er ikke utviklet, noe som skyldes uklare årsaker til sykdommen. Dette gjelder spesielt for idiopatiske former for patologi. Sekundær retroperitoneal fibrose kan forebygges i de fleste tilfeller hvis du følger disse anbefalingene:
- gi opp dårlige vaner, ikke røyk, ikke misbruk alkohol;
- unngå stressende situasjoner, fysisk og emosjonell overbelastning;
- ikke overspis, ikke sult, spis litt etter litt flere ganger om dagen;
- gi preferanse til mat av høy kvalitet av plante- og animalsk opprinnelse, avstå fra halvfabrikata, hurtigmat, fet og salt mat, røkt mat;
- følg hygieneregler, puss tennene regelmessig, vask hendene før du spiser, samt etter å ha vært på gaten og på toalettet;
- tilbringe mer tid utendørs og være fysisk aktiv;
- unngå magetraumer;
- Hvis noen symptomer oppstår, kontakt lege og ikke selvmedisiner;
- etter abdominal kirurgi, følg nøye alle legens ordre og anbefalinger;
- unngå hypotermi og overoppheting av kroppen;
- drikk nok rent vann hver dag;
- Vær oppmerksom på å tygge maten grundig under måltidene, ikke la deg distrahere av samtaler, datamaskinen osv.
Helsen vår avhenger i stor grad av livsstilen vår. Derfor vil det å følge disse enkle reglene bidra til å støtte og bevare den i mange år.
Prognose
Retroperitoneal fibrose er en sjelden og vanskelig diagnostiserende sykdom, som ofte forårsaker forsinket behandlingsstart og langvarig ineffektiv medisinering. Ofte blir pasienter feilaktig behandlet for andre lignende patologier eller rettet terapi for å eliminere allerede utviklede komplikasjoner, som arteriell hypertensjon, tumorprosesser, kronisk enterokolitt, kolecystopankreatitt, ulcerøse lesjoner i mage og tolvfingertarm, pyelonefritt, hydronefrose, kronisk nyresvikt, anuri, etc.
Tidlig oppstart av behandling kan forbedre prognosen for patologien betydelig. Retroperitoneal fibrose i tidlige utviklingsstadier responderer godt på behandling med kortikosteroider, men behandling bør foreskrives før utvikling av irreversible fibrotiske prosesser. Tilbakefallsraten etter avsluttet behandling varierer fra mindre enn 10–30 %, selv om én serie rapporterte en tilbakefallsrate på mer enn 70 %. [ 17 ] Fremskreden sykdom behandles kun ved kirurgisk inngrep, og dødeligheten avhenger av graden av obstruksjon og komplikasjoner forbundet med den.
En sjelden sykdom, retroperitoneal fibrose, kjennetegnes av overdreven vekst av fibrøst vev bak den bakre ytre overflaten av magesekken og tarmene, dvs. i det retroperitoneale rommet. Det fibrøse vevet er ru, tett og vokser i området mellom ryggsøylen og organer som bukspyttkjertelen, nyrene, urinlederne osv. Når veksten er kraftig, utøves det press på disse organene, noe som fører til sekundære patologier og symptomer.
Retroperitoneal fibrose har også et annet navn – Ormonds sykdom. Dette navnet skyldes at det var urologen Dr. Ormond som først beskrev sykdommen i midten av forrige århundre og assosierte den med en uspesifikk inflammatorisk prosess i det retroperitoneale vevet. Det finnes også andre mindre vanlige betegnelser: fibrøs peritonitt, retroperitoneal fibrose, osv. [ 18 ]

