Medisinsk ekspert av artikkelen
Nye publikasjoner
Epiglottitt
Last reviewed: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
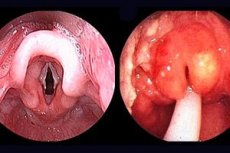
Akutt epiglottitt er en sykdom i strupehodet forårsaket av Haemophilus influenzae type b, som fører til akutt respirasjonssvikt (akutt respirasjonssvikt av obstruktiv type); raskt progredierende betennelse i epiglottis og omkringliggende vev i laryngofarynx, karakterisert ved økende symptomer på pustevansker som følge av hevelse i epiglottis og aryepiglottiske folder.
Epidemiologi
Kilden og reservoaret for infeksjon er en person. Sykdommen overføres via luftbårne dråper. Patogenet skilles ut fra nesesvelget hos 80 % av friske mennesker. Frisk bærerskap kan vare fra flere dager til flere måneder. Oftest blir barn i alderen seks måneder til fire år syke, sjeldnere nyfødte, eldre barn og voksne. Hyppigheten av bærerskap for Haemophilus influenza type B blant barn i Russland er under normale forhold ikke mer enn 5 %, og under en epidemi øker den kraftig.
Fører til epiglottitt
Hovedårsaken til epiglottitt hos barn (opptil 90 %) er Haemophilus influenzae (type B). I tillegg til Haemophilus influenzae er følgende patogener identifisert (med dem forekommer sykdommen i en mildere form): Staphylococcus aureus, Streptococcus pyogenes, Neisseria meningitidis, Streptococcus pneumoniae, Haemophilus parainfluensae (Pfeiffers basill). Sistnevnte tilhører slekten Haemophilus, som forener 16 bakteriearter, hvorav 8 er patogene for mennesker. De farligste er Haemophilus influenza, som forårsaker skade på luftveier, hud, øyne, epiglottis, endokarditt, hjernehinnebetennelse, leddgikt og Haemophilus ducteyi.
Risikofaktorer
Risikofaktorer for utvikling av akutt epiglottitt hos barn:
- alder fra 6 måneder til 4 år,
- mannlig kjønn (gutter blir syke 1,5–2 ganger oftere enn jenter),
- tidligere allergi,
- perinatal encefalopati,
- forebyggende vaksinasjoner som sammenfaller i tide med sykdomsutbruddet,
- samtidig lymfogranulomatose (og tilhørende cellegift), sigdcelleanemi, agammaglobulinemi,
- tilstand etter splenektomi.
Barn i alderen 2–12 år har større sannsynlighet for å bli syke, og voksne har mindre sannsynlighet for å bli syke.
Symptomer epiglottitt
Akutt epiglottitt starter ofte med luftveisinfeksjon, mindre sår hals, fonasjonsforstyrrelser, svelgevansker og feber. Symptomer på akutt epiglottitt kan raskt utvikle seg til fullstendig obstruksjon av strupehodet, som utvikler seg innen 4–6 timer fra debutøyeblikket. I dette tilfellet sitter barnet med haken strukket fremover; nakkesøylen er maksimalt strukket ut; tungen stikker ut fra munnhulen; rikelig spyttsekresjon. Hoste forekommer sjelden.
Karakteristiske trekk inkluderer plutselig temperaturøkning, alvorlig sår hals, raskt progredierende luftveisobstruksjon og økt spyttsekresjon. Akrocyanose, svetting og blek hud med et grått skjær kommer til uttrykk. Barnet er i en tvungen halvsittende stilling. Hodet er i en karakteristisk "sniffende" stilling, "griper" luft med munnen. Stenotisk pust, alle hjelpemuskler er involvert, stemmen er hes, hosten er sjelden, ganske klangfull, men tørr og uproduktiv. Barnet kan ikke svelge. Når man prøver å legge barnet på ryggen, øker respirasjonssvikten. Oppkast er mulig, inkludert "kaffegrut". Hjertelyder er dempet, takykardi, pulsen er svak. Ved undersøkelse er svelget hyperemisk, fylt med en stor mengde tykt og viskøst slim og spytt, av og til kan en forstørret kirsebærrød epiglottis sees.
Angst erstattes av en kraftig økning i cyanose, og hypoksisk koma utvikler seg med dødelig utgang.
Manifestasjon av sykdommen og alvorlig luftveisobstruksjon er kjennetegnene på epiglottitt.
 [ 15 ]
[ 15 ]
Hvor gjør det vondt?
Skjemaer
Det finnes ødematøse, infiltrative og abscesserende former for akutt epiglottitt. Infiltrative og abscesserende former kan føre til utvikling av sepsis. Mot bakgrunn av en septisk tilstand utvikler seg ofte hemofil meningitt. Etter hvert som symptomene på akutt epiglottitt avtar, kommer stenose i strupehodet og subglottisk rom, purulent laryngotrakeobronkitt, i forgrunnen.
Diagnostikk epiglottitt
Diagnose av akutt epiglottitt hos barn er basert på anamnesedata, klinisk bilde av sykdommen, visualisering av epiglottis, etiologisk diagnose av blodkulturer og et utstryk fra orofarynx.
Ved innånding og utånding høres lyder med overvekt av lave toner. Alvorlig stridor, tilbaketrekning i området over og under brystbenet med tegn på cyanose indikerer en trussel om fullstendig obstruksjon av luftveiene.
Ved undersøkelse av svelget: mørk kirsebærinfiltrasjon av tungeroten, hoven og betent epiglottis.
Laryngoskopi: ødematøs arytenoidbrusk, betente supraglottiske strukturer i omkringliggende vev. I noen tilfeller kan undersøkelsen forårsake laryngospasme hos barnet, noe som krever øyeblikkelig intervensjon. Diagnosen stilles ved direkte undersøkelse av svelget og strupehodet.
Røntgenundersøkelse utføres kun ved tvilsom diagnose og forutsatt at barnet er i følge med en lege som kjenner intubasjonsmetoden. Diagnostiske tegn - epiglottisskygge med økt volum av hovent bløtvev, avrundet og fortykket kant av de aryepiglottiske foldene.
Hva trenger å undersøke?
Hvordan undersøke?
Differensiell diagnose
Differensialdiagnostikk utføres med følgende sykdommer:
- akutt stenoserende laryngotrakeitt (falsk kruppsyndrom),
- retrofaryngeal abscess,
- abscess av roten av tungen,
- BA,
- termiske og kjemiske lesjoner i orofaryngeal slimhinne,
- fremmedlegeme i strupehodet,
- subglottisk hemangiom,
- laryngeal papillomatose,
- flere bløtvevssvulster i orofarynx,
- bronkiolitt,
- kikhoste.
Hvem skal kontakte?
Behandling epiglottitt
Barn med epiglottitt trenger akutt sykehusinnleggelse. Transport utføres kun i sittende stilling. Om nødvendig, trakeal intubasjon. Amoksicillin/klavulanat [40 mg/(kg x dag) | eller ceftriakson |100–200 mg/(kg x dag)| administreres parenteralt. Det ekstreme tiltaket er trakeostomi.
De viktigste behandlingsretningene for akutt epiglottitt:
- opprettholdelse av åpenheten i de øvre luftveiene,
- rasjonell antibiotikabehandling,
- infusjonsbehandling,
- immunkorrigerende terapi.
Det er nødvendig å understreke faren ved innånding av varme, fuktede blandinger. Indikasjoner for innleggelse av pasienten på intensivavdelingen er økende angst, progresjon av dyspné, vanskelig hypertermi, hyperkapni. Et forsøk på trakealintubasjon av legevakten kan ende fatalt, så det er nødvendig å bringe pasienten til nærmeste pediatriske intensivavdeling. Imidlertid er problemer med trakealintubasjon også mulige på intensivavdelingen. Det er nødvendig å være forberedt på å pålegge en mikrotrakeostomi for høyfrekvent ventilasjon av lungene.
Det er farlig å plassere pasienten i horisontal stilling, da dette kan føre til obstruksjon av luftveiene av en nedsunket epiglottis. Trakeal intubasjon bør utføres i halvsittende stilling. Bruk av inhalasjonsanestetika, spesielt halotan, for anestesi utgjør en viss fare. Inhalasjon av sevofluran og rask tilgang til en perifer vene er mer rasjonelt. Midazolam i en dose på 0,3-0,5 mg/kg og natriumoksybutyrat i en dose på 100 mg/kg brukes til sedasjon.
Punksjon av den sentrale venen utføres etter at luftveiene er åpnet igjen.
Antibakteriell terapi
Bruk andre generasjons cefalosporiner cefuroksim 150 mg / (kg x dag), tredje generasjons cefalosporiner - cefotaksim 150 mg / (kg x dag), ceftriakson 100 mg / (kg x dag), ceftazidim 100 mg / (kg x dag) i kombinasjon med aminoglykosiderne nitromycin 7,5 mg / (kg x dag). Bruk karbapenemer - meropenem (meronem) 60 mg / (kg x dag) i tre doser. Varigheten av antibakteriell behandling er minst 7-10 dager, med væske i karsystemet og tilstrekkelig med kalorier og plastiske stoffer.
Etter hvert som gassutvekslingen i lungene forbedres og pasientens allmenntilstand stabiliseres, bør fokuset i behandlingen flyttes til å dekke energi- og plastbehovet ved bruk av parenteral ernæring eller blandet (parenteral-enteral ernæring).
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Immunkorrigerende terapi
- normalt humant immunglobulin for intravenøs administrering opptil 1 g/kg i 3 dager,
- pentaglobin 5 ml/kg én gang.
Ved behandling av samfunnservervet lungebetennelse bør man vurdere en differensiert tilnærming til valg av antibiotika, tatt hensyn til alder, alvorlighetsgrad av tilstanden og forekomst av samtidige sykdommer. Ved valg av antibiotika for en pasient med nosokomial lungebetennelse tas det hensyn til mikrofloraens art på avdelingen (generell profilavdeling eller intensivavdeling), bruk av kunstig ventilasjon og tidspunktet for utvikling av ventilatorpneumoni.
Samfunnservervet lungebetennelse
Valgfrie legemidler
- amoksicillin + klavulansyre eller ampicillin + sulbaktam i kombinasjon med makrolider (for milde tilfeller),
- cefalosporiner III-IV generasjon + makrolider intravenøst + rifampicin (i alvorlige tilfeller)
Alternative legemidler
- intravenøse fluorokinoloner, karbapenemer
Nosokomial lungebetennelse
Valgfrie legemidler
- Amoksicillin + klavulansyre, ampicillin + sulbaktam,
- Cefalosporiner av II-III generasjon
Alternative legemidler
- fluorokinoloner, cefepim + aminoglykosider, vankomycin.
Antioksidantbehandling (askorbinsyre, vitamin E)
Behandling av komplikasjoner
Ved ikke-kardiogen lungeemboli brukes kunstig ventilasjon, skumdempere (etylalkohol), intravenøs administrering av saluretika og aminofyllin.
Ved pyopneumothorax installeres pleuradrenasje. Ved myokarddystrofi foreskrives legemidler med kardiotropisk effekt - dobutamin 10–20 mcg/(kg x min), dopamin 5–20 mcg/(kg x min).
Использованная литература

