Medisinsk ekspert av artikkelen
Nye publikasjoner
Transmuralt hjerteinfarkt
Sist anmeldt: 29.06.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
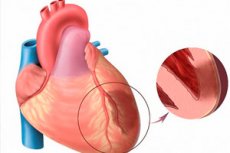
Når vi snakker om akutt hjerteinfarkt, mener vi en av de mest truende formene for hjerteiskemi. Det handler om iskemisk nekrose av et bestemt område av myokardiet, som oppstår som følge av en ubalanse mellom behovet for oksygen i hjertemuskelen og det faktiske nivået av oksygentransport via blodårene. Transmuralt hjerteinfarkt regnes igjen som en spesielt alvorlig patologi når nekrotiske foci skader hele tykkelsen av ventrikkelveggen, fra endokardiet og opp til epikardiet. Patologien er alltid akutt og storfokusert, og kulminerer i utviklingen av postinfarktkardiosklerose. Symptomatologien er tydelig uttalt, sammenlignet med bildet av et typisk infarkt (unntak - infarkt i den bakre hjerteveggen, som ofte forløper skjult). Prognosen avhenger direkte av hvor raskt akuttmedisinsk behandling gis. [ 1 ]
Epidemiologi
Hjerte- og karsykdommer regnes som den vanligste dødsårsaken for pasienter i mange økonomisk utviklede regioner i verden. For eksempel dør mer enn fire millioner mennesker årlig av hjertesykdommer i europeiske land. Det er bemerket at mer enn halvparten av dødstilfellene er direkte relatert til risikofaktorer som høyt blodtrykk, fedme, røyking og lav fysisk aktivitet.
Hjerteinfarkt, som en komplisert variant av forløpet av koronar hjertesykdom, er for tiden den ledende årsaken til uførhet hos voksne, med en dødelighet på 11 %.
Transmuralt infarkt rammer oftere menn i aldersgruppen 40–60 år. Kvinner lider av denne typen infarkt 1,5–2 ganger sjeldnere.
De siste årene har forekomsten av transmural patologi hos unge pasienter i alderen 20–35 år økt.
Transmuralt hjerteinfarkt er blant de mest alvorlige og livstruende tilstandene, og sykehusdødeligheten når ofte 10–20 %. Det hyppigste ugunstige utfallet observeres hos pasienter med samtidig diabetes mellitus, hypertensjon, samt ved tilbakevendende infarktanfall.
Fører til transmuralt hjerteinfarkt
Hos de aller fleste pasienter er utviklingen av transmuralt infarkt assosiert med okklusjon av hovedstammen eller grenen av koronararterien. Under denne lidelsen opplever myokardiet mangel på blodtilførsel, hypoksi øker, noe som forverres med økende belastning på hjertemuskelen. Myokardfunksjonaliteten reduseres, og vevet i en viss del av det gjennomgår nekrose.
Direkte innsnevring av koronarlumen oppstår av slike årsaker:
- Kronisk vaskulær patologi – aterosklerose, ledsaget av avsetning av kolesterolelementer (plakk) på karveggene – er den hyppigste faktoren i forekomsten av hjerteinfarkt. Det finnes i 95 % av tilfellene med dødelig utgang fra transmuralt infarkt. Et vanlig tegn på aterosklerose anses å være en økning i blodlipidnivåer. Risikoen for infarktkomplikasjoner øker dramatisk når det vaskulære lumen er blokkert med 75 % eller mer.
- Dannelse og bevegelse av blodpropper i blodårene – vaskulær trombose – er en mindre vanlig, men en annen mulig årsak til blokkering av blodstrømmen i koronarsirkulasjonen. Tromber kan komme inn i koronarnettverket fra venstre ventrikkel (hvor de dannes på grunn av atrieflimmer og klaffpatologi) eller gjennom en ulukket foramen ovale.
Spesielle risikogrupper inkluderer personer med forverret arvelig disposisjon (hjerte- og karsykdommer i familien), samt storrøykere og personer over 50–55 år. S[ 2 ]
Negative bidrag til dannelsen av aterosklerose er:
- Feil kosthold;
- Metabolske forstyrrelser, fedme;
- Utilstrekkelig fysisk aktivitet, hypodynami;
- Diagnostisert arteriell hypertensjon;
- Diabetes av enhver type;
- Systemiske patologier (primært vaskulitt).
Risikofaktorer
Hjertet reagerer alltid akutt på sirkulasjonssvikt og hypoksi. Når lumen i et koronararteriekar er blokkert og det er umulig å gi alternativ blodstrøm, begynner hjertemyocytter – myokardceller – å dø i det berørte området innen en halvtime.
Forstyrret blodsirkulasjon som følge av aterosklerotiske prosesser i koronarnettverket blir i 98 % av tilfellene "synderen" til transmuralt hjerteinfarkt.
Åreforkalkning kan påvirke en eller flere koronararterier. Innsnevringen av det berørte karet varierer - etter graden av blodstrømsblokkering, etter lengden på det innsnevrede segmentet. Hvis en persons blodtrykk stiger, blir endotellaget skadet, det aterosklerotiske plakket blir mettet med blod, som deretter koagulerer og danner en trombe, noe som forverrer situasjonen med et fritt vaskulært lumen.
Det er mer sannsynlig at det dannes en blodpropp:
- I området med aterosklerotisk plakklesjon;
- I området med endotelskade;
- På stedet for innsnevring av arteriekaret.
Økende myokardnekrose kan ha ulik størrelse, og transmural nekrose fremkaller ofte ruptur av muskellaget. Faktorer som anemi, infeksjons- og inflammatoriske prosesser, feber, endokrine og metabolske sykdommer (inkludert skjoldbruskkjertelpatologier) forverrer myokardiskemi. [ 3 ]
De viktigste risikofaktorene for utvikling av transmuralt hjerteinfarkt anses å være:
- Ubalanse i blodlipider;
- Langvarig eller kraftig røyking;
- Diabetes;
- Økt blodtrykk;
- Enhver grad av fedme;
- Psykososiale aspekter (hyppig stress, depresjon, etc.);
- Hypodynami, mangel på mosjon;
- Feil ernæring (forbruk av store mengder animalsk fett og transfett på bakgrunn av lavt forbruk av plantebasert mat);
- Alkoholmisbruk.
"Små", relativt sjeldne risikofaktorer anses å være:
- Gikt;
- Folsyremangel;
- Psoriasis.
Faktorer som forverrer hjerteinfarktet betydelig:
- Å være mann;
- Trombolyse;
- Akutt koronar arteriesykdom;
- Røyking;
- Arvelig forverring av koronar hjertesykdom;
- Venstre ventrikkelsvikt;
- Kardiogent sjokk;
- Forstyrrelser i ventrikulær rytme;
- Atrioventrikulær blokk;
- Et nytt hjerteinfarkt;
- Alderdom.
Patogenesen
Prosessen med infarktutvikling fortsetter med dannelsen av permanente endringer i myokardiet og myocyttdød.
En typisk manifestasjon av hjerteinfarkt er elektrokardiografisk deteksjon av unormale Q-slag som overstiger normen i varighet og amplitude, samt en liten økning i amplituden til R-slag i thorakale avledninger. Forholdet mellom Q- og R-tannamplituder bestemmer dybden av debridementet. Det vil si at jo dypere Q og lavere R, desto mer uttalt er graden av nekrose. Transmural nekrose er ledsaget av forsvinning av R-hakk og fiksering av QS-komplekset.
Før utviklingen av koronar trombose påvirkes endotellaget i aterosklerotisk plakk, noe som er ledsaget av en økning i nivået av trombogene blodfaktorer (tromboksan A2, etc.). Dette fremskyndes av hemodynamiske svikter, plutselige endringer i vaskulær tone, svingninger i katekolaminindekser.
Skade på aterosklerotisk plakk med sentral nekrose og ekstramural trombose, samt en liten stenose, ender ofte med utvikling av transmuralt infarkt eller plutselig koronar død. Ferske aterosklerotiske masser som inneholder store mengder aterogene lipoproteiner er spesielt utsatt for ruptur.
Myokardskade oppstår oftest i morgentimene, noe som forklares med tilstedeværelsen av døgnrytmeendringer i koronar vaskulær tone og endringer i katekolaminnivåer.
Utvikling av transmuralt infarkt i ung alder kan skyldes medfødte defekter i koronarkarene, emboli på grunn av infeksiøs endokarditt, hjertemyxomer, aortastenose, erytremi, etc. I disse tilfellene er det en akutt ubalanse mellom hjertemuskelens behov for oksygen og dens tilførsel gjennom sirkulasjonssystemet. Transmural nekrose forverres av hyperkatekolemi.
Det er åpenbart at årsaken i de fleste tilfeller av akutt transmuralt hjerteinfarkt er stenotisk aterosklerose i koronarkarene, trombose og langvarig okklusiv spasme.
Symptomer transmuralt hjerteinfarkt
Det kliniske bildet ved transmuralt infarkt går gjennom flere stadier, som er symptomatisk forskjellige fra hverandre.
Det første stadiet er prodromalt, eller preinfarkt, som varer omtrent en uke og er forbundet med stress eller fysisk overbelastning. Symptomatologien i denne perioden er preget av forekomst eller forverring av anginaanfall, som blir hyppigere og mer alvorlige: ustabil angina utvikler seg. Den generelle velværen endres også. Pasientene begynner å oppleve umotivert svakhet, tretthet, humørsvingninger, angst og søvnforstyrrelser. Smertestillende midler, som tidligere hjalp med å eliminere smerte, viser nå ikke lenger noen effekt.
Hvis det ikke gis hjelp, inntreffer det neste – akutte – stadiet av patologien. Varigheten måles fra øyeblikket hjertemuskeliskemi oppstår til de første tegnene på nekrose (vanlig varighet – fra en halvtime til et par timer). Dette stadiet starter med et utbrudd av hjertesmerter som stråler ut til øvre ekstremitet, nakke, skulder eller underarm, kjeve, skulderblad. Smerten kan enten være kontinuerlig (vedvarende) eller bølgete. Det er tegn på stimulering av det autonome nervesystemet:
- Plutselig svakhet, følelse av å puste kort;
- En akutt følelse av frykt for døden;
- "gjennomvåt" svette;
- Pustevansker selv i hvile;
- Kvalme (muligens til oppkast).
Venstre ventrikkelsvikt utvikles, karakterisert ved dyspné og redusert pulstrykk, etterfulgt av hjerteastma eller lungeødem. Kardiogent sjokk er en mulig komplikasjon. Arytmier er tilstede hos de aller fleste pasienter.
Første tegn
De første "klokkene" ved transmuralt infarkt dukker oftest opp noen timer eller til og med dager før utviklingen av et anfall. Personer som er oppmerksomme på helsen sin, kan godt være oppmerksomme på dem og søke medisinsk hjelp i tide.
De mest sannsynlige tegnene på forestående patologi:
- Forekomst av brystsmerter til tider eller umiddelbart etter fysisk aktivitet, sterke følelsesmessige tilstander og opplevelser;
- Hyppigere forekomst av anginaanfall (hvis det har vært noen før);
- En følelse av ustabilt hjerte, sterk hjerterytme og svimmelhet;
- Mangel på effekt fra nitroglyserin (brystsmerter kontrolleres ikke, selv om legemidlet hjalp før).
Det er viktig å forstå alvoret i situasjonen: blant alle registrerte tilfeller av transmuralt infarkt er minst 20 % dødelige innen de første 60 minuttene etter anfallet. Og det er som regel ikke helsepersonellets feil her. Dødelig utfall oppstår på grunn av forsinkelser fra pasientens eller hans kjære, som ikke har det travelt med å kontakte leger og ikke ringer "nødhjelp" i tide. Det bør huskes at hvis det er en person med økt risiko for hjerteinfarkt i familien, bør alle nære personer tydelig kjenne til algoritmen for sine handlinger når et hjerteinfarkt utvikles.
Transmuralt hjerteinfarkt kan mistenkes ved et ganske sterkt og vedvarende smertesyndrom. Smertefulle manifestasjoner - klemmende, stikkende - de kjennes i brystet, kan "rygge tilbake" i øvre ekstremitet (oftere venstre), skulder- eller nakkeområdet, siden av kroppen eller skulderbladet. Ytterligere tegn som bør vies oppmerksomhet:
- Følelsen av å ikke ha nok luft til å puste;
- En følelse av frykt, en forutanelse om sin egen død;
- Økt svetting;
- Blek hud.
Et av de kjennetegnene ved hjerteinfarkt fra et vanlig anginaanfall: smertesyndromet forsvinner ikke av seg selv i hvile, forsvinner ikke etter resorpsjon av nitroglyserin, og varer i mer enn 15–20 minutter. [ 4 ]
Stages
I følge morfologiske tegn har forløpet av hjerteinfarkt tre stadier (de er sjelden angitt i diagnoselinjen, siden det er mer passende å foreskrive varigheten av patologien i dager):
- Iskemistadiet (litt tidligere ble det kalt akutt fokal iskemisk myokarddystrofistadium) - varer opptil 6-12 timer.
- Nekrosesstadium - varer opptil 1-2 uker.
- Organiseringsfasen – varer opptil 4 uker eller mer.
Skjemaer
Avhengig av lokaliseringen av det patologiske fokuset, skilles slike typer transmuralt infarkt:
- Lesjon i fremre vegg (anterior, anterosuperior, anterolateral, anteroseptal transmural infarkt);
- Lesjon av den bakre (nedre) veggen (inferior, inferolateral, inferior posterior, diafragmatisk infarkt);
- Apikale-laterale, øvre-laterale, basal-laterale lesjoner;
- Posteriore, laterale, posterior-basale, posterolaterale, posterior-septale lesjoner;
- Massivt høyre ventrikkelinfarkt.
I henhold til spredningen av den patologiske nekrotiske prosessen, finnes det andre typer infarktfokus i tillegg til transmurale:
- Intramural;
- Subepikardial;
- Subendokardial.
De fleste pasienter får diagnosen transmurale og subendokardielle lesjoner.
Avhengig av skadeomfanget skilles det mellom:
- Mikronekrose (også kjent som fokal nekrose);
- Overfladisk nekrose;
- Storfokal nekrose (i sin tur delt inn i liten, middels og omfattende variant).
Transmuralt infarkt i den fremre myokardveggen er oftere assosiert med okklusjon av hovedstammen til venstre koronararterie, eller dens gren - den fremre nedadgående arterien. Patologien er ofte ledsaget av ventrikulær ekstrasystol eller takykardi, supraventrikulær arytmi. Ledningsforstyrrelser er vanligvis stabile, fordi de er assosiert med nekrose av strukturene i det ledende systemet.
Transmuralt infarkt i den nedre myokardveggen påvirker områdene ved siden av mellomgulvet - den diafragmatiske delen av den bakre veggen. Noen ganger kalles et slikt infarkt bakre diafragmatisk, diafragmatisk eller nedre. En slik lesjon forekommer ofte av abdominal type, så problemet forveksles ofte med sykdommer som akutt blindtarmbetennelse eller pankreatitt.
Akutt transmuralt hjerteinfarkt i venstre ventrikkel forekommer i de aller fleste transmurale lesjoner. Nekrosefokuset kan være lokalisert i fremre, bakre eller nedre vegg, apex, interventrikulær septum, eller involvere flere soner samtidig. Høyre ventrikkel er relativt sjelden affisert, og atriene enda sjeldnere.
Transmuralt anterolateralt hjerteinfarkt er en av formene for venstre ventrikkelskade, der elektrokardiogrammet viser økt Q-tann i avledninger I, aVL, V4-6, samt ST-segmentforskyvning oppover fra isolasjon og negativ koronar T-tann. Den fremre delen av sideveggen til venstre ventrikkel påvirkes på grunn av okklusjon av diagonalarteriene eller grenene til venstre cirkumfleksarterie.
Transmuralt inferolateralt hjerteinfarkt er en konsekvens av okklusjon av den fremre nedadgående arterien eller den konvoluttarterielle truncus.
Transmuralt hjerteinfarkt i sideveggen skyldes okklusjon av arteria diagonal eller den posterolaterale grenen av arteria cirkumfleks venstre.
Transmuralt fremre septummyokardinfarkt kjennetegnes av plasseringen av det nekrotiske fokuset i høyre del av den fremre veggen til venstre ventrikkel og i den fremre delen av interventrikulært septum, som også er venstre ventrikkels høyre vegg. Som et resultat av lesjonen avviker eksitasjonsvektorer bakover og til venstre, slik at karakteristiske elektrokardiografiske endringer kun observeres i høyre thorakale avledninger.
Storfokal transmural hjerteinfarkt, også kjent som omfattende eller MI med patologisk QS, er den farligste typen patologi, som har svært alvorlige og livstruende konsekvenser for pasienten. Omfattende transmural hjerteinfarkt gir praktisk talt ingen sjanse for pasientene.
Komplikasjoner og konsekvenser
Komplikasjoner ved transmuralt infarkt er dessverre ikke uvanlige. Utviklingen av disse kan endre prognosen for sykdommen dramatisk. Blant de vanligste bivirkningene er kardiogent sjokk, alvorlige rytmeforstyrrelser og akutt hjertesvikt.
De aller fleste forsinkede utfall skyldes dannelsen av en bindevevssone i området med dødt hjertevev. Prognosen kan forbedres relativt sett ved hjertekirurgi: operasjonen kan bestå av aortokoronær bypass, perkutan koronarangiografi, etc.
Utskifting av bindevev i det berørte området forhindrer full myokardkontraksjon. Ledningsforstyrrelser oppstår, hjerteminuttvolum endres. Hjertesvikt dannes, organene begynner å oppleve alvorlig hypoksi.
Det tar tid og intensive rehabiliteringstiltak for at hjertet skal tilpasse seg de nye arbeidsforholdene i størst mulig grad. Behandlingen bør være kontinuerlig, fysisk aktivitet bør økes gradvis, under nøye veiledning av en medisinsk spesialist.
Noen av de vanligste forsinkede komplikasjonene inkluderer:
- Hjerteaneurisme (strukturell endring og utbuling av hjerteveggen i form av en sekk, noe som fører til redusert blodutstøting og økende hjertesvikt);
- Tromboembolisme (kan oppstå på grunn av fysisk inaktivitet eller manglende overholdelse av medisinske råd);
- Kronisk svikt i hjertefunksjonen (oppstår som følge av nedsatt kontraktil aktivitet i venstre ventrikkel, manifestert av ødem i bena, dyspné, etc.).
Risikoen for komplikasjoner etter transmuralt infarkt er tilstede gjennom hele pasientens liv. Spesielt ofte utvikler pasienter et tilbakefall eller et tilbakefall. Den eneste måten å unngå utviklingen av dette på er å regelmessig oppsøke en kardiolog og følge alle hans anbefalinger nøyaktig.
Transmuralt hjerteinfarkt er en svært alvorlig patologi, som, når komplikasjoner oppstår, gir pasienten nesten ingen sjanse. Blant de vanligste konsekvensene:
- Brudd på rytmisk hjerteaktivitet (atrieflimmer, ekstrasystolisk arytmi, paroksysmal takykardi). Ofte dør pasienten når ventrikkelflimmer oppstår med videre transformasjon til flimmer.
- Økende hjertesvikt med venstre ventrikkeldysfunksjon og som følge av dette lungeødem, kardiogent sjokk, kraftig blodtrykksfall, blokkert nyrefiltrasjon og dødelig utgang.
- Pulmonal-arteriell tromboembolisme, som resulterer i lungebetennelse, lungeinfarkt og død.
- Hjertetamponade på grunn av ruptur av myokardiet og ruptur av blod inn i perikardhulen. I de fleste av disse tilfellene dør pasienten.
- Akutt koronar aneurisme (utbulende arrområde) etterfulgt av økende hjertesvikt.
- Tromboendokarditt (fibrinavsetning i hjertehulen med videre løsrivelse og hjerneslag, mesenterisk trombose, etc.).
- Postinfarktsyndrom, som inkluderer utvikling av perikarditt, leddgikt, pleuritt, etc.
Som praksis viser, dør den største andelen pasienter som har gjennomgått transmuralt hjerteinfarkt tidlig (mindre enn 2 måneder) etter infarktet. Tilstedeværelsen av akutt venstre ventrikkelsvikt forverrer prognosen betydelig. [ 5 ]
Diagnostikk transmuralt hjerteinfarkt
Diagnostiske tiltak bør utføres så snart som mulig. Samtidig bør man ikke overse diagnosens fullstendighet, fordi mange sykdommer, ikke bare hjertesykdommer, kan være ledsaget av et lignende klinisk bilde.
Den primære prosedyren er elektrokardiografi, som indikerer koronar okklusjon. Det er viktig å være oppmerksom på symptomatologien – spesielt et uttalt brystsmertesyndrom som varer i 20 minutter eller mer, som ikke responderer på administrering av nitroglyserin.
Andre ting å se etter:
- Patologiske tegn før anfallet;
- "rekyl" av smerter i nakken, kjeven, øvre ekstremitet.
Smertefornemmelser ved transmuralt infarkt er oftere intense, samtidig kan det være pustevansker, bevissthetsforstyrrelser og synkope. Transmuralt infarkt har ingen spesifikke tegn. Uregelmessig hjerterytme, brady eller takykardi, fuktig heshet er mulig.
Instrumentell diagnose bør først og fremst representeres av elektrokardiografi: dette er den viktigste forskningsmetoden, som avslører en dyp og utvidet Q-tann, redusert R-amplitude, ST-segmentforhøyning over isolasjonen. Etter en tid observeres dannelsen av en negativ T-tann, en reduksjon i ST-segmentet.
Koronarografi kan brukes som en tilleggsmetode. Dette er en spesielt nøyaktig metode som ikke bare gjør det mulig å oppdage okklusjon av koronarkar av en trombe eller aterosklerotisk plakk, men også å vurdere ventriklenes funksjonelle kapasitet, oppdage aneurismer og disseksjoner.
Laboratorietester er også obligatoriske – først bestemmes MB-fraksjonen av CPK (kreatinfosfokinase-MB) – myokardfraksjonen av total kreatinfosfokinase (spesifikk indikator på utvikling av hjerteinfarkt). I tillegg bestemmes kardiale troponiner (kvantitativ studie), samt myoglobinnivå.
Til dags dato har det blitt utviklet andre nye indikatorer, som imidlertid ikke er mye brukt ennå. Disse er fettsyrebindende protein, myosin lette kjeder, glykogenfosforylase BB.
På prehospitalt nivå brukes diagnostisk immunokromatografisk testing (hurtigtester) aktivt, noe som bidrar til raskt å bestemme biomarkørene troponin, myoglobin og kreatinkinase-MB. Resultatet av en hurtigtest kan evalueres på så lite som ti minutter. [ 6 ]
Akutt transmuralt hjerteinfarkt EKG
Det klassiske elektrokardiografiske bildet ved infarkt er representert ved forekomsten av patologiske Q-tenner, hvis varighet og amplitude er høyere enn normale verdier. I tillegg er det en svak økning i amplituden til R-slagene i thorakale avledninger.
Patologiske Q-tenner fremkalt av hjertemuskelnekrose visualiseres 2–24 timer etter starten av kliniske manifestasjoner. Omtrent 6–12 timer etter debut avtar ST-segmentelevasjonen, og Q-tennene blir derimot mer intense.
Dannelsen av patologiske Q-hakk forklares med tapet av døde strukturers evne til elektrisk eksitasjon. Postnekrotisk fortynning av den fremre venstre ventrikkelveggen reduserer også dens potensial, som et resultat av dette er det en fordel med depolarisasjonsvektorer i høyre ventrikkel og venstre ventrikkels bakre vegg. Dette medfører et initialt negativt avvik av ventrikkelkomplekset og dannelsen av patologiske Q-hakk.
Redusert depolarisasjonspotensial i dødt hjertevev bidrar også til en reduksjon i amplituden til R-slag. Omfanget og spredningen av infarktet vurderes ut fra antall avledninger med unormale Q-tenner og redusert R-tannamplitude.
Nekrosedybden bedømmes ut fra forholdet mellom amplitudene til Q- og R-slagene. Dypere Q og lavere R indikerer en uttalt grad av nekrose. Siden transmuralt hjerteinfarkt direkte involverer hele tykkelsen av hjerteveggen, forsvinner R-tenner. Bare en negativ form på plakket, kalt QS-kompleks, registreres. [ 7 ]
Elektrokardiografiske tegn på transmuralt hjerteinfarkt |
Elektrokardiogrammet (vanligvis i thorakale avledninger) viser unormale Q-hakk og QS-komplekser. De samme endringene kan forekomme ved endokarditt med myokardinvolvering, purulent og aseptisk myokarditt, kardiomyopati, progressiv muskeldystrofi og så videre. Det er viktig å utføre en kvalitativ differensialdiagnose. |
Differensiell diagnose
Transmuralt hjerteinfarkt differensieres ofte med andre årsaker til smertesyndrom bak sternum. Dette kan være en dissekerende thorakal aortaaneurisme, lungeemboli, akutt perikarditt (hovedsakelig av viral etiologi), intenst radikulært syndrom. Under diagnosen tar spesialisten nødvendigvis hensyn til tilstedeværelsen av risikofaktorer for aterosklerose, særegenheter ved smertesyndromet og dets varighet, pasientens reaksjon på bruk av smertestillende midler og vasodilatorer, blodtrykksverdier. Resultatene av objektiv undersøkelse, elektrokardiogram, ekkokardiogram og laboratorietester evalueres. [ 8 ]
- Dissekerende aortaaneurisme kjennetegnes av at det oftere forekommer smerter mellom skulderbladene. Smerten viser resistens mot nitrater, og det er en historie med arteriell hypertensjon. Det er ingen åpenbare elektrokardiografiske endringer i dette tilfellet, indeksene for hjertemarkører er normale. Det er intens leukocytose og venstresidig LF-forskyvning. For å avklare diagnosen foreskrives i tillegg ekkokardiografi, aortografi med kontrastmiddel og computertomografi.
- Perikarditt krever en nøye analyse av tidligere smittsomme luftveissykdommer. Legg merke til endringer i smerte ved innånding og utånding eller i forskjellige kroppsstillinger, perikardfriksjonsbilyd og ikke-dynamiske hjertemarkører.
- Tilbakevendende osteokondrose og pleksitt er ledsaget av smerter på siden av brystbenet. Smerten avhenger av pasientens holdning og pustebevegelser. Palpatorisk avslører punktet med ekstrem smertefølelse i sonen med nerveenderutløsning.
- Lungeemboli er karakterisert av mer dyptgående smerter enn transmuralt infarkt. Paroksysmal pustebesvær, kollaps og rødhet i overkroppen er ofte tilstede. Det elektrokardiografiske bildet har likheter med infarktlesjonen i myokardiet i den nedre delen av region, men det er manifestasjoner av akutt overbelastning av hjerteavdelingene på høyre side. Under ekkokardiografi observeres intens pulmonal hypertensjon.
- Bildet av akutt abdomen er ledsaget av tegn på irritasjon i buken. Leukocytose er sterkt uttalt.
Transmuralt hjerteinfarkt er også differensiert med akutt pankreatitt, hypertensiv krise.
Hvem skal kontakte?
Behandling transmuralt hjerteinfarkt
Terapeutiske tiltak bør ha følgende sekvensielle mål:
- Smertelindring;
- Gjenopprette blodtilførselen til hjertemuskelen;
- Redusere belastningen på myokardiet og redusere oksygenbehovet;
- Begrensning av størrelsen på det transmurale fokuset;
- Forebygging av utvikling av komplikasjoner.
Smertelindring gjør det mulig å forbedre pasientens velvære og normalisere nervesystemet. Faktum er at overdreven nervøs aktivitet fremkalt av sterke smerter bidrar til økt hjertefrekvens, økt blodtrykk og vaskulær motstand, noe som ytterligere forverrer hjertemuskelbelastningen og øker behovet for oksygen i hjertemuskelen.
Legemidler som brukes til å eliminere smertesyndrom er narkotiske smertestillende midler. De administreres intravenøst.
For å gjenopprette tilstrekkelig blodtilførsel til myokardiet utføres koronarografi, trombolyse (trombolytisk) behandling og aortokoronar bypass-kirurgi.
Koronarografi kombineres med stenting eller ballongangioplastikk for å gjenopprette arteriens åpenhet med en stent eller ballong og normalisere blodstrømmen.
Trombolytisk behandling bidrar også til å gjenopprette venøs (koronar) blodstrøm. Prosedyren består av intravenøs injeksjon av passende trombolytiske legemidler.
Aortokoronar bypass er et av de kirurgiske alternativene for å gjenoppta og optimalisere den koronare blodtilførselen. Under bypassoperasjonen oppretter kirurgen en bypass-vaskulær bane som tillater blodstrøm til de berørte områdene av myokardiet. Denne operasjonen kan utføres som en nødprosedyre eller elektiv prosedyre, avhengig av situasjonen.
For å redusere hjertebelastningen og minimere hypoksi, foreskrives slike grupper av legemidler:
- Organiske nitrater - bidrar til å eliminere smerte, begrense spredningen av nekrotisk fokus, redusere dødeligheten fra transmuralt infarkt, stabilisere blodtrykket (initialt administrert intravenøst drypp, etter en stund overført til tablettformen av legemidler);
- β-adrenoblokkere - forsterker effekten av nitrater, forhindrer utvikling av arytmier og økt blodtrykk, reduserer alvorlighetsgraden av myokardhypoksi, reduserer risikoen for fysiske komplikasjoner (spesielt ventrikulær ruptur).
Hvis pasienten utvikler komplikasjoner, som lungeødem, kardiogent sjokk, ledningsforstyrrelser i hjertet, justeres behandlingsregimet individuelt. Fysisk og mental sinnsro må sikres.
Hvert av behandlingsstadiene for pasienter med transmuralt infarkt utføres i henhold til visse ordninger og protokoller. Som tilleggsmedisiner kan foreskrives:
- Antiaggregerende legemidler - reduserer blodplateaggregering, hemmer dannelsen av blodpropper. I de fleste tilfeller av transmuralt infarkt foreskrives pasienter dobbelt antiplateletbehandling, som består av å ta to versjoner av antiaggregerende legemidler samtidig i et år.
- Legemidler som hemmer angiotensinkonverterende enzymer – bidrar til å stabilisere blodtrykket, forhindre hjertedeformitet.
- Antikolesterolmedisiner (statiner) – brukes til å forbedre lipidmetabolismen, senke nivåene av lavdensitetslipoproteiner og kolesterol – potensielle markører for aterosklerotisk progresjon.
- Antikoagulantia - forhindrer dannelse av blodpropper.
Medikamentell behandling suppleres nødvendigvis med generelle rehabiliteringstiltak - spesielt krever det nøye overholdelse av hvile og sengeleie, endringer i kostholdet (terapeutisk tabell № 10 OG), gradvis utvidelse av fysisk aktivitet.
De første 24 timene etter et anfall skal pasienten holdes i sengen de første 24 timene. Spørsmål om gradvis gjenopptakelse av motorisk aktivitet diskuteres med behandlende lege individuelt. Det anbefales å praktisere pusteøvelser for å forhindre lungestase.
Matrasjonen er begrenset, og kaloriinnholdet reduseres til 1200–1500 kcal. Utelukk animalsk fett og salt. Menyen utvides med vegetabilsk mat, kaliumholdige produkter, frokostblandinger og sjømat. Mengden væskeinntak er også begrenset (opptil 1–1,5 liter per dag).
Viktig: Pasienten bør slutte helt med røyking (både aktiv og passiv) og alkoholforbruk.
Etter et transmuralt infarkt blir en person vist til et obligatorisk apotek hos en kardiolog. Først utføres observasjon ukentlig, deretter to ganger i måneden (de første seks månedene etter anfallet). Etter seks måneder er det nok å besøke kardiologen månedlig. Legen gjennomfører en undersøkelse, utfører kontroll-EKG og stresstester. [ 9 ]
Kirurgisk behandling
Kirurgisk behandling for transmuralt infarkt kan være åpen (med tilgang gjennom et snitt i brystet) og perkutan (involverer sondering gjennom et arterielt kar). Den andre teknikken brukes i økende grad på grunn av dens effektivitet, lave traume og minimale komplikasjoner.
Vanlige typer perkutan kirurgi:
- Venøs stenting er plassering av et spesielt utvidende element i området der karet er innsnevret. Stenten er et sylindrisk nett laget av spesiell plast eller metall. Den leveres ved hjelp av en sonde til det nødvendige vaskulære området, hvor den utvides og etterlates. Den eneste betydelige mulige komplikasjonen ved denne behandlingen kan være retrombose.
- Ballongvaskulær plastikk er en prosedyre som ligner på stenting, men i stedet for en nett-sylinder, leverer sonden en spesiell ballongramme som blåses opp når den når ønsket vaskulært område og utvider karet, og dermed gjenoppretter normal blodstrøm.
- Laser excimer vaskulær plastikk - innebærer bruk av en fiberoptisk sonde, som, når den bringes til det berørte segmentet av koronararterien, leder laserstråling. Strålene påvirker igjen koagulasjonen og ødelegger den, slik at blodsirkulasjonen gjenopprettes.
Åpen hjertekirurgi er rimelig for pasienter med fullstendig arteriell okklusjon, når stenting ikke er mulig, eller i nærvær av samtidig koronar patologi (f.eks. hjertefeil). I en slik situasjon utføres bypasskirurgi, og bypass-karbaner legges (med autoimplantater eller syntetiske materialer). Operasjonen utføres med hjertestans og bruk av AIC ("kunstig sirkulasjon"), eller på et fungerende organ.
Følgende typer bypass er kjent:
- Mammokoronar - det indre thorakale arterielle karet, som er mindre utsatt for aterosklerotiske forandringer og ikke har klaffer som en vene, brukes som en shunt.
- Aortokoronær - pasientens egen vene brukes som en shunt, som sys til koronararterien og aorta.
Enhver hjertekirurgi er en potensielt farlig prosedyre. Operasjonen varer vanligvis flere timer. De to første dagene forblir pasienten på intensivavdelingen under konstant tilsyn av spesialister. Ved fravær av komplikasjoner blir han overført til en vanlig avdeling. Rehabiliteringsperiodens særegenheter bestemmes individuelt.
Forebygging
Forebyggende tiltak for å forhindre utvikling av transmuralt infarkt har som mål å redusere den negative effekten av potensielt skadelige faktorer på menneskekroppen. Spesielt viktig er forebygging av et gjentatt anfall hos syke personer. I tillegg til medisinsk støtte bør de følge en rekke medisinske anbefalinger, inkludert endringer i ernæring, korrigering av fysisk aktivitet og livsstil.
Dermed kan forebygging være primær (for personer som aldri har hatt transmuralt eller annet infarkt før) og sekundær (for å forhindre tilbakefall av hjerteinfarkt).
Hvis en person er i risikogruppen for utvikling av kardiovaskulær patologi, er følgende anbefalinger utarbeidet for ham:
- Øk fysisk aktivitet.
Hypodynami kan forårsake mange kardiovaskulære problemer. Støtte av hjertetonus er spesielt nødvendig for personer over 35-40 år. Du kan enkelt og effektivt styrke hjertet ved daglig gange, jogging, svømming og sykling.
- Gi helt opp dårlige vaner.
Røyking og alkoholforbruk er skadelig for alle, uavhengig av helsetilstand i utgangspunktet. Og for personer med kardiovaskulære patologier er alkohol og sigaretter kategorisk kontraindisert. Og dette er ikke bare ord, men et bevist faktum.
- Spis kvalitet og riktig ernæring.
Ernæring er grunnlaget for vår generelle helse og karhelse. Det er viktig å konsumere så lite stekt mat, animalsk fett, produkter med syntetiske erstatninger, transfett og store mengder salt som mulig. Det anbefales å utvide kostholdet med grønnsaker, salat, frukt, nøtter, bær og sjømat.
- Unngå de negative effektene av stress, søk mer positive følelser.
Det er ønskelig å unngå, om mulig, overdreven emosjonell stress og sjokk. Personer som er utsatt for bekymring og angst, og som ofte tar situasjoner "nær hjertet", anbefales å ta beroligende midler (etter samråd med lege).
- Overvåk blodtrykksavlesningene.
Ofte fremkalles prosessene som fører til påfølgende spasmer og blokkering av det vaskulære lumen av en økning i blodtrykket. For å unngå slike komplikasjoner bør du selv overvåke blodtrykket og ta blodtrykkssenkende legemidler foreskrevet av en lege i tide.
- Kontroller blodsukkernivået.
Pasienter med diabetes mellitus har problemer med tilstanden til karveggene, som blir mer sprø og lett tette på grunn av sykdommen. For å forhindre utvikling av patologiske intravaskulære prosesser er det nødvendig å regelmessig konsultere en endokrinolog, gjennomgå behandling og holde seg under systematisk medisinsk oppfølging (for å overvåke blodsukkerverdier).
- Gå regelmessig til kardiolog.
Personer med risiko for å utvikle transmuralt infarkt eller andre hjertesykdommer bør systematisk (1–2 ganger i året) undersøkes av en allmennlege og en kardiolog. Denne anbefalingen er spesielt relevant for pasienter over 40–45 år.
Sekundærforebygging er å forhindre utvikling av et gjentatt anfall av transmuralt infarkt, som kan være dødelig for pasienten. Slike forebyggende tiltak inkluderer:
- Varsle legen din om eventuelle mistenkelige symptomer (selv relativt ufarlige);
- Følg legens forskrifter og råd;
- Sikre tilstrekkelig fysisk aktivitet, kostholds- og livsstilsjusteringer;
- Valg av en type arbeidsaktivitet som ikke krever overdreven fysisk anstrengelse og ikke er ledsaget av psyko-emosjonelle sjokk.
Prognose
Patologier i det kardiovaskulære apparatet er den hyppigste faktoren for økt dødelighet. Transmuralt hjerteinfarkt er den farligste komplikasjonen av iskemisk hjertesykdom, som ikke kan "dempes" selv til tross for den konstante forbedringen av diagnostiske og terapeutiske metoder.
Overlevelse etter et anfall avhenger av mange faktorer – først og fremst hvor raskt medisinsk behandling gis, samt kvaliteten på diagnosen, generell helsetilstand og personens alder. I tillegg avhenger prognosen av sykehusoppholdsperioden fra anfallsøyeblikket, omfanget av hjertevevsskade, blodtrykksverdier osv.
Eksperter anslår oftest overlevelsesraten til ett år, etterfulgt av tre, fem og åtte år. I de fleste tilfeller, hvis pasienten ikke har nyresykdommer og diabetes mellitus, anses en treårig overlevelsesrate som realistisk.
Langtidsprognosen bestemmes hovedsakelig av kvaliteten og fullstendigheten av behandlingen. Den høyeste risikoen for død rapporteres i de første 12 månedene etter anfallet. Hovedfaktorene for pasientens død er:
- Infarkttilbakefall (vanligst);
- Kronisk myokardisk iskemi;
- Plutselig hjertedødssyndrom;
- Lungeemboli;
- Akutt sirkulasjonsforstyrrelse i hjernen (slag).
Riktig utførte rehabiliteringstiltak spiller en avgjørende rolle for kvaliteten på prognosen. Rehabiliteringsperioden bør ha følgende mål:
- Sørg for alle forhold for organismens gjenoppretting, dens tilpasning til standardbelastninger;
- Forbedre livskvalitet og ytelse;
- Reduser risikoen for komplikasjoner, inkludert tilbakefall.
Kvalitetsrehabiliteringstiltak bør være sekvensielle og uavbrutte. De består av følgende faser:
- Innleggelsesperiode - begynner fra pasientens innleggelse på intensivavdelingen eller intensivavdelingen, og videre - til kardiologisk eller vaskulær avdeling (klinikk).
- Opphold på rehabiliteringssenter eller sanatorium - varer opptil 4 uker etter et hjerteinfarkt.
- Poliklinisk periode - innebærer poliklinisk oppfølging av kardiolog, rehabiliteringsspesialist, LFK-instruktør (i et år).
Rehabiliteringen fortsetter deretter av pasienten selvstendig, hjemme.
Grunnlaget for vellykket rehabilitering er moderat og jevnlig fysisk aktivitet, hvis ordning utvikles av en lege individuelt. Etter visse øvelser overvåkes pasientens tilstand av en spesialist og evalueres i henhold til en rekke kriterier (de såkalte «stresstestene» er spesielt relevante). [ 10 ]
I tillegg til fysisk aktivitet inkluderer rehabiliteringsprogrammet støtte med medisiner og livsstilskorrigering (kostholdsendringer, vektkontroll, eliminering av dårlige vaner, overvåking av lipidmetabolisme). En integrert tilnærming bidrar til å forhindre utvikling av komplikasjoner og tilpasse det kardiovaskulære systemet til daglige aktiviteter.
Transmuralt hjerteinfarkt kjennetegnes av den mest ugunstige prognosen, noe som forklares med økt sannsynlighet for dødelighet selv i prehospitalstadiet. Omtrent 20 % av pasientene dør innen de første fire ukene etter anfallet.

