Medisinsk ekspert av artikkelen
Nye publikasjoner
Tegn på spiserørsbrokk
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
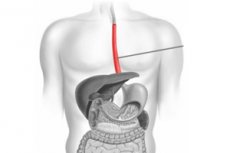
Sykdommer i fordøyelsessystemet har blitt så utbredt i vår tid at de vanligvis diskuteres like ofte som forkjølelse eller allergier. I dette tilfellet tas det hovedsakelig hensyn til sykdommer i mage og tarm, og vi glemmer et så viktig organ som spiserøret - et muskelrør som maten passerer gjennom fra munnhulen til magen. Det ser ut til at ingenting truer det, bortsett fra kanskje for sterk eller sur mat som passerer forbi. Imidlertid kan det av en eller annen grunn dannes en brokk selv i området rundt dette organet, som hvis den ikke behandles, kan utvikle seg til kreft eller forårsake betennelsesprosesser i magen. Det er vanskelig å forsikre seg mot denne patologien, så det er nyttig for alle å kjenne symptomene på en spiserørsbrokk for å søke hjelp fra leger i tide, som vil bidra til å stoppe utviklingen av sykdommen og dens komplikasjoner.
Hva er en hiatal brokk?
Før vi begynner å vurdere symptomene på sykdommen, la oss kort nevne hva en hiatal brokk er og hva som forårsaker den. Kroppen vår er et strengt strukturert system, hvor hvert organ har sin egen plass, og eventuelle endringer i plassering regnes som en patologi (medfødt eller ervervet). Mage- og brysthulen har en felles grense, langs hvilken en muskelplate kalt diafragma løper.
Magen og nesten alle andre fordøyelsesorganer, med unntak av den øvre delen av spiserøret, ligger under mellomgulvet. Og for at mat skal kunne komme inn i magesekkens lumen gjennom spiserøret, er det anordnet en åpning med liten diameter i muskelplaten.
Den nedre delen av spiserøret, i likhet med magesekken eller tarmene, ligger under muskelplaten og stikker vanligvis aldri ut i brystområdet. Hvis den nedre delen av spiserøret, deler av magesekken eller til og med tarmene befinner seg i brystområdet over mellomgulvet, taler de for en brokk. Diagnosen kan lyde som «øsofagusbrokk» eller «brokk i spiserørets åpning av mellomgulvet».
Årsakene til denne patologien kan være forankret i både utviklingsdefekter hos barnet i den intrauterine perioden (forkortet spiserør eller såkalt "bryst"-mage), og i aldersrelaterte endringer i tonusen i ligamentapparatet, som ikke skal tillate forskyvning av organer (sykdommen rammer oftest personer over 50-60 år). Men forskyvning av organer, selv med et sunt ligamentapparat, kan forårsake økt intraabdominalt trykk. Økt trykk i bukhulen kan være forårsaket av graviditet, kronisk flatulens eller alvorlig oppblåsthet på grunn av intens gassfrigjøring i tarmene, skader og omfattende svulstprosesser.
Forskyvning av organene i mage-tarmkanalen i forhold til mellomgulvet kan også være forårsaket av noen patologier ledsaget av ukontrollerbar oppkast eller alvorlig, smertefull hoste (for eksempel matforgiftning eller obstruktiv bronkitt). Kroniske inflammatoriske og ulcerøse sykdommer i mage-tarmkanalen er ofte preget av redusert peristaltikk i individuelle strukturer i fordøyelsessystemet, og dyskinesi anses som en risikofaktor for dannelse av brokk, dvs. forskyvning av organer i forhold til deres normale posisjon.
Feil organordning, som fører til at fordøyelsesprosessen forstyrres, og mageinnholdet kan komme inn i spiserøret, forårsaker symptomer på spiserørsbrokk som er karakteristiske for patologien. Hvis brokkens størrelse er liten, kan det hende at den ikke forårsaker mye ubehag for en person. I dette tilfellet snakker vi om et asymptomatisk sykdomsforløp. Men etter hvert som brokken øker, oppstår ubehagelige opplevelser, som vi vil diskutere mer detaljert i neste avsnitt.
Hvordan manifesterer en hiatal brokk seg?
Den distale delen av spiserøret, hjertedelene i magen og noen ganger til og med tarmslynger kan stikke utover bukhulen gjennom mellomgulvet. Det er tydelig at i disse tilfellene vil ikke bare utseendet og størrelsen på brokken variere, men også symptomene. Med en liten fremspring av den nedre delen av spiserøret kan det ikke være noen symptomer i det hele tatt, fordi en slik patologi ikke påvirker fordøyelsesprosessen på noen måte.
Men hvis magen eller tarmene begynner å stikke ut i brysthulen gjennom hullet i mellomgulvet, vil ikke symptomene vente lenge. Tross alt kan magesaft, galle og andre fordøyelsesenzymer i dette tilfellet kastes tilbake i spiserøret, som ved reflukssykdom. Men dette organet er ikke designet for kontakt med slike irritanter, fordi det ikke har noen spesiell beskyttelse. Regelmessig kasting av etsende stoffer forverrer tilstanden til veggene, forårsaker smerte og andre ubehagelige symptomer.
Først lider magesfinkteren, som slutter å utføre sine funksjoner og fører mageinnholdet tilbake til spiserøret, og deretter forårsaker irritasjon av spiserørets vegger av mageenzymer betennelse. Gradvis kan den inflammatoriske prosessen spre seg til andre organer i fordøyelsessystemet.
Smerte og dens natur. Siden det er irritasjon i veggene i spiserøret, og senere magen, begynner en person å oppleve smerte. Hvordan gjør en spiserørsbrokk vondt? Smertesyndromet avhenger av typen og størrelsen på brokken. Hvis brokken er liten (øsofagus- eller hjertebrokk, når bare den nedre delen av spiserøret eller en liten del av den øvre, hjerteformede delen av magen stikker ut i brystbenet), kan det være helt ingen smerte, så vel som andre symptomer på patologien. I dette tilfellet oppdages sykdommen ved et uhell under fibrogastroskopi eller ultralyd, hvoretter brokkens oppførsel overvåkes.
Hvis brokken er betydelig i størrelse, men magesfinkteren fortsatt fungerer normalt og ikke lar maten strømme tilbake i spiserøret, vil pasienten lide av verkende smerter, som kan bli sterkere etter å ha spist. Lindring kommer ved å ta et dypt pust eller å puste ut luft fra mage-tarmkanalen (raping).
Hvis låsemekanismene ved grensen mellom spiserøret og magesekken er skadet, og refluks observeres (diagnostisert kardiainsuffisienssyndrom), blir smertene skarpe og brennende. De er direkte avhengige av matinntaket og pasientens kroppsstilling. Smerten blir sterkere i liggende stilling (horisontal) eller når man bøyer seg forover. En identisk situasjon observeres etter å ha spist når mageinnholdet kastes ned i spiserøret.
Smertelokaliseringen er noe uklar. Det kan være i den epigastriske regionen og brystet. Smerter bak brystbenet kan ligne hjertesmerter, og de kan lindres med samme nitroglyserin. Interkostalsmerter og smertesyndrom i bukhulen kan tyde på patologier i mage og lever. Noen ganger stråler smerten ut til ryggen mellom skulderbladene, noe som gjør diagnosen enda vanskeligere.
Når delvis fordøyd mat med mageenzymer kastes inn i spiserøret, kan den stige høyere opp i halsen. I dette tilfellet begynner pasientene å klage over en brennende følelse og smerter i halsen, forårsaket av den irriterende effekten av magesaft. Noen utvikler til og med en lett hoste, mens temperaturen på bakgrunn av den inflammatoriske prosessen i den øvre mage-tarmkanalen med en spiserørsbrokk kan stige til 37-37,5 grader, noe som tyder på en forkjølelse.
Dysfagi og klump i halsen. Den irriterende effekten av syre i magesaften og smerter forårsaket av kompresjon av brokken kan føre til vanskeligheter med å spise. Ved spiserørsbrokk merker pasienter et slikt symptom som en klump i halsen, eller rettere sagt en følelse av en hindring i matveien. Faktisk snakker vi om en nervøs reaksjon som forårsaker en spasme i spiserøret. Det er følelsen av en klump langs spiserøret som fører til smerter mellom skulderbladene og i hjerteområdet, som utstråler til skulderen, som ved angina.
Nesten halvparten av pasienter med stor aksial brokk opplever en tilstand som kalles dysfagi, dvs. svelgevansker. Et viktig poeng er at det er lettere for pasienter å svelge fast føde enn flytende eller halvflytende mat. Dysfagi kan oppstå på grunn av nervøse opplevelser, å spise mat som er for kald eller for varm, eller å haste mens man spiser. En forstørrelse eller kvelning av spiserørsbrokken fører til at spasmer ikke oppstår situasjonelt, men permanent, noe som fører til en ubehagelig følelse av klump i halsen selv utenfor måltider eller når man spiser fast føde som må «dyttes» med væske.
Dyspepsi. Et av de vanligste symptomene på spiserørsbrokk regnes som halsbrann. Hyppigheten av dette symptomet ved aksialbrokk, som regnes som det vanligste og er preget av fremspring av spiserøret og hjertedelen av magen, er enda større enn smerte. Forekomsten av dette symptomet er oftest forbundet med matinntak, men med fysisk aktivitet og en kraftig endring i kroppsstilling kan det minne om seg selv på tom mage.
Om natten forekommer halsbrann med spiserørsbrokk enda oftere enn om dagen eller om morgenen. Dette er forbundet med en økning i tonusen i vagusnerven i denne perioden, som går fra hjernen til bukhulen, og den generelle avslapningen av kroppen og spesielt lukkemuskelen på grensen til magesekken og spiserøret, som kalles den nedre øsofaguslukkemuskelen.
Intensiteten av symptomet kan variere. I de fleste tilfeller er det en mild form, som kan behandles med syrenøytraliserende midler. Men noen ganger kan halsbrann være så alvorlig at den fratar en person søvn og hvile, og en sterk, smertefull brennende følelse i brystet forstyrrer arbeidet, påvirker velvære, humør og appetitt negativt.
Alvorlighetsgraden av halsbrann bestemmes ikke så mye av størrelsen på brokken som av egenskapene til magesaften (høy, normal eller lav surhetsgrad i magen), inntreden av galle fra tolvfingertarmen i spiserøret, kraften i å strekke spiserøret under refluks (mengden mat som kastes tilbake, assosiert med arbeidet til den nedre spiserørslukkemuskelen).
Under halsbrann kan en person føle en sur eller bitter smak i munnen, karakteristisk for innholdet i magesekken og tolvfingertarmen. Han kan oppleve kvalme og oppblåsthet. Det siste symptomet er ikke direkte relatert til halsbrann, selv om det ofte forekommer i kombinasjon med det. Flatulens klages ofte over av de pasientene som ikke har sterke smerter, men bare mindre ubehag og en følelse av innsnevring i epigastriumet.
Et annet problem med spiserørsbrokk er raping, og dette kan enten være raping av luft eller gulping av mat, til og med oppkast. Følelsen av oppblåsthet oppstår ikke tilfeldig hos pasienter. Den er forbundet med økt intra-abdominalt trykk på grunn av kompresjon av magen i mellomgulvets åpning, mens noen ganger kan det oppstå spasmodiske sammentrekninger av spiserøret og føre til raping, dvs. ufrivillig frigjøring av luft, og noen ganger mat. Raping kan oppstå både under og etter å ha spist, ledsaget av en spesifikk lyd, noe som er en annen årsak til psykisk ubehag hos pasienter, spesielt siden bruk av antispasmodika i dette tilfellet ikke gir ønsket resultat.
Det skal sies at raping i seg selv, til tross for den uestetiske naturen til manifestasjonene, på en måte gagner pasientene og letter tilstanden deres. Etter raping avtar smerte og halsbrann vanligvis. Derfor er det ikke overraskende at pasienter ofte provoserer raping på egenhånd, svelger en stor mengde luft og prøver å presse den ut av spiserøret med makt.
Raping observeres oftest umiddelbart etter måltider eller når man tar en horisontal stilling, og noen ganger med skarpe bøyninger. Mengden av oppkast kan variere, avhengig av funksjonen til spiserørslukkemuskelen. Med en sterkt redusert tonus kan det til og med føre til en enkelt oppkast. I dette tilfellet følger ikke et slikt symptom som kvalme med raping, uavhengig av styrken.
En liten andel av pasientene klager også over hikke, som plager dem i flere uker eller til og med måneder. Vanligvis er symptomet forbundet med matinntak og bestemmes av krampaktige sammentrekninger av mellomgulvet, som irriterer hernialsekken. Behandlingen påvirker ikke alvorlighetsgraden og hyppigheten av hikke.
Klinisk bilde av øsofagusbrokk avhengig av graden og arten av patologien
En brokk i spiserørets mellomgulvåpning er et generalisert konsept, fordi patologien kan ha ulike former for progresjon og utviklingsstadier, avhengig av hvilke det kliniske bildet av sykdommen endrer seg. Derfor er det vanlig å skille mellom en flytende og en fiksert brokk i spiserøret. Sistnevnte regnes som en sjeldnere, men samtidig farligere patologi, som er preget av hyppige komplikasjoner i form av kvelning av brokken, perforeringer av spiserøret og blødninger fra mage-tarmkanalen, hjerteproblemer og økt risiko for øsofagusonkologi.
En flytende øsofagusbrokk (også kalt glidende eller aksial) er en fremspring av den distale delen av spiserøret og en del av magen inn i brysthulen. Noen ganger kan nesten hele magen falle ut i åpningen, noe som indikerer en stor brokk som komprimerer organene i brystet (lunger, hjerte), noe som forårsaker forstyrrelser i deres funksjon og tilsvarende symptomer i form av hoste og hjertesmerter.
Strekkingen av diafragmaåpningen, som spiserøret kommer inn i, styres av det øsofagus-diafragmatiske ligamentet. Med en reduksjon i tonus og degenerative prosesser, manifestert i form av tynning av tett bindevev, kan åpningen i diafragma øke. Med økt intraabdominalt trykk, graviditet, fedme, aldersrelaterte forandringer, medfødte defekter i diafragmaåpningen, kan den kardiale delen av magen forskyves oppover i forhold til diafragmaåpningen, og dermed danne en brokk.
En flytende spiserørsbrokk oppstår når magen sammen med spiserøret, ved endring i kroppsstilling og fysisk anstrengelse, kan forskyve seg i mellomgulvets åpning. Dermed stikker de noen ganger ut i brystregionen, og går deretter tilbake til sin plass i bukhulen. Ved en liten brokk og normal funksjon av lukkemuskelen er den glidende varianten av patologien asymptomatisk. Men ved en forstyrrelse av tonusen i den nedre spiserørssfinkteren observeres en refluks av mageinnholdet inn i spiserøret (gastroøsofageal refluks), som er ledsaget av raping, halsbrann, smertesyndrom, en brennende følelse bak brystbenet. Det ses en klar sammenheng mellom de ubehagelige symptomene som oppstår ved matinntak (spesielt rikelig) og endring i kroppsstilling, som avhenger av forskyvningen av spiserøret og magesekkens hjerte. Innesperring av en spiserørsbrokk av denne typen observeres ikke.
Med en fiksert brokk, som ofte kalles paraøsofageal, kan de midtre og nedre delene av magesekken og til og med tolvfingertarmen stikke ut i brysthulen, mens spiserørets posisjon forblir fast. Det vil si at brokken ikke dannes langs spiserøret, men ved siden av den, og den er ikke tilbøyelig til å endre størrelse og posisjon. Men når kroppens posisjon endres, kan brokken bli komprimert (inneklemt), noe som er belastet med overstrekking av veggene i den prolapserte delen av magesekken og deres ruptur. I dette tilfellet samler det seg væske i pleurahulen, sterke akutte smerter og tegn på blodforgiftning oppstår.
De mest karakteristiske symptomene på denne typen patologi er en trykkende smerte i magehulen og en følelse av tyngde som oppstår etter et tungt måltid, noe som tvinger pasienter til å begrense mengden mat, raping, oppstøt og oppkast. Forstyrrelse i matbevegelsen fra magesekken til tarmen provoserer utviklingen av magesår, som er komplisert av perforasjon av magevevet og aktive blødninger. Ved glidebrokk oppstår blødninger i spiserøret, men de er ubetydelige og vises ikke eksternt.
Refluks observeres ikke ved fiksert brokk, halsbrann er sjelden. Ved kombinert brokk er imidlertid ikke slike symptomer utelukket.
Symptomene på hiatal brokk kan variere avhengig av sykdomsstadiet, fordi denne patologien anses som progressiv, spesielt hvis den er forårsaket av aldersrelaterte endringer som negativt påvirker tonen i leddbåndene i diafragmaåpningen og den nedre øsofaguslukkemuskelen. Hvert av de tre stadiene av sykdommen har sine egne symptomer, men det er vanskelig å stille en nøyaktig diagnose basert på dem alene uten en instrumentell undersøkelse.
Spiserørsbrokk av 1. grad er den første perioden av sykdommen, når den nedre delen av spiserøret trenger inn i åpningen, og magen forblir på den andre siden av diafragmaplaten, tett inntil den og danner en slags kuppel. Vanligvis klager pasienter sjelden over noen symptomer på uvelhet på dette stadiet av sykdommen. Mindre ubehag og milde smerter i epigastriumet kan nevnes.
Den første fasen av brokkutvikling oppdages ved et uhell under instrumentell diagnostikk av andre sykdommer. Det er umulig å oppdage det ved palpasjon. Behandling av denne patologien innebærer imidlertid vanligvis å følge et spesielt kosthold og overvåke fordøyelsesorganenes oppførsel.
En øsofagusbrokk grad 2 er karakterisert ved penetrasjon i brystregionen ikke bare av den distale spiserøret, men også den nedre øsofaguslukkemuskelen og en liten del av magen. Symptomer på patologien begynner å manifestere seg tydeligere. Pasienter klager over smerter bak brystbenet eller i epigastriumet, ubehag (en følelse av kompresjon eller oppblåsthet), utseendet av raping og svie i brystområdet. Litt senere oppstår en følelse av en matklump, svelgevansker og halsbrann (med glidebrokk).
Behandling av sykdommens andre stadium, i tillegg til kosthold, innebærer medikamentell behandling: bruk av antispasmodika, enzympreparater, syrenøytraliserende midler og legemidler som reduserer produksjonen av saltsyre.
En tredjegrads øsofagusbrokk er ikke bare en ubehagelig, men også en farlig patologi som er full av ulike komplikasjoner. I dette tilfellet forskyves en betydelig del av magen og noen ganger tarmslynger inn i brystbenet, noe som fører til en forstyrrelse av fordøyelsesprosessen. I tillegg til symptomene beskrevet ovenfor, klager pasientene over alvorlig tyngde i magen etter å ha spist, en klump i halsen, sterke smerter i brystet, hyppig raping av luft og noen ganger oppstøt av mat. Pasienter med en kombinert brokk i spiserørets åpning av mellomgulvet klager hovedsakelig over halsbrannanfall.
Kosthold og konservativ behandling er i dette tilfellet kun relevant etter kirurgisk inngrep (laparoskopisk kirurgi for å føre fordøyelsesorganene tilbake til bukhulen og sy diafragmaåpningen, antireflukskirurgi - fundoplikasjon).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Spiserørsbrokk hos barn og gravide kvinner
Mange anser en brokk i spiserørets mellomgulvåpning for å være en aldersrelatert sykdom på grunn av det faktum at denne patologien diagnostiseres i de fleste tilfeller hos personer over 50 år. Ja, en reduksjon i spiserørets tonus kan fremmes av en metabolsk forstyrrelse i muskel- og bindevev forårsaket av sykdommer akkumulert over mange leveår, og et kronisk forløp av ulcerøs-inflammatoriske patologier i mage-tarmkanalen. Men ifølge statistikk er det en viss prosentandel av sykelighet forårsaket av medfødte anomalier eller midlertidige tilstander som fører til en økning i intraabdominalt trykk, som allerede er høyere enn brysttrykket.
En spiserørsbrokk hos et barn, som hos en voksen, er en patologi som kjennetegnes av forskyvningen av en del av fordøyelseskanalen fra bukhulen til brystet. Men i motsetning til voksne snakker vi om en medfødt patologi, og ikke en ervervet sykdom, så symptomene på en spiserørsbrokk hos barn kan observeres allerede i de første dagene av livet.
Patologien diagnostiseres vanligvis i tidlig alder, den er ikke typisk for tenåringer (medfødt patologi minner om seg selv mye tidligere, og for ervervet er den fortsatt for tidlig). Spiserørsbrokk hos et spedbarn kan oppstå på grunn av utilstrekkelig lengde på spiserøret eller medfødt svakhet i mellomgulvet, hvis årsaker er skjult i den intrauterine perioden av barnets utvikling.
I senere alder kan en spiserørsbrokk være forårsaket av traumer som har ført til økt intraabdominalt trykk, hyppig hjerteskjærende gråt, sykdommer ledsaget av langvarig smertefull hoste, overfôring og fedme, en tendens til forstoppelse, overdreven fysisk aktivitet (for eksempel løfting av tunge gjenstander).
Det kliniske bildet av spiserørsbrokk hos små barn inkluderer vedvarende oppkast og oppstøt etter å ha spist. Ved medfødt patologi minner disse symptomene om seg selv allerede i løpet av den første måneden, og ofte til og med i den første uken av babyens liv. Det er ikke mulig å lindre symptomene med medisiner, noe som gir grunn til å mistenke en organisk natur av fordøyelsesforstyrrelser, som ikke er relatert til arten og mengden mat.
I noen tilfeller diagnostiserer leger hemoragisk syndrom. Symptomene er blodig oppkast og blod i avføringen til barnet. Blodtap fører til vevscyanose og utvikling av anemi, som regnes som et av tegnene på patologi hos et spedbarn som ennå ikke kan fortelle om smerter i magen eller brystet.
Leger forbinder brystsmertene som eldre barn klager over og vevscyanose med utvikling av refluksøsofagitt (irritasjon og skade på spiserørets slimhinne på grunn av refluks av surt innhold fra magen), samt med delvis kvelning av brokken.
Ubehagelige opplevelser etter å ha spist hos et barn kan forårsake redusert appetitt eller spisevegring, noe som bare forverrer forløpet av anemi. Oppkast kan være ledsaget av svelgeproblemer og utvikling av aspirasjonspneumoni, dvs. betennelse i lungene forårsaket av matpartikler som kommer inn i luftveiene. Med en stor brokk kan til og med brystets symmetri forstyrres på grunn av utseendet til en uvanlig fremspring.
Ernærings- og respirasjonsforstyrrelser på grunn av aspirasjonspneumoni fører til at barnet begynner å henge etter sine jevnaldrende i utvikling. Etter å ha spist kan slike barn oppleve kortpustethet, og pulsen kan øke, noe som indikerer kompresjon og forstyrrelse av det kardiovaskulære og respiratoriske systemet.
Alvorlighetsgraden av symptomer hos barn kan variere, så sykdommen blir ikke alltid diagnostisert på et tidlig stadium. Faktum er at refluks og oppstøt i de første månedene av livet anses som normale, noe som betyr at i fravær av oppkast og hyppig raping, kan foreldre og leger ikke legge tilstrekkelig vekt på disse symptomene, spesielt siden spiserørsbrokk svært sjelden diagnostiseres i barndommen. Angst oppstår når barnet selv allerede sier at halsen brenner og brystet gjør vondt. I beste fall vil sykdommen bli oppdaget ved en tilfeldighet, og det vil være mulig å stoppe utviklingen i tide.
Spiserørsbrokk under graviditet er ikke et så sjeldent fenomen, men i mange tilfeller forekommer det uten uttalte symptomer, så det kan merkes etter fødsel. Graviditet i seg selv blir en risikofaktor for utvikling av brokk på grunn av en reduksjon i tonus i diafragmaplaten og den nedre øsofaguslukkemuskelen (hormonelle forandringer setter spor etter stoffskiftet og vevets egenskaper), en økning i intraabdominalt trykk etter hvert som babyen utvikler seg og livmoren øker i størrelse, graviditetsforgiftning, som er ledsaget av oppkast og utvikling av refleksspasmer i øsofagusen.
Det er sant at ikke alle gravide og kvinner etter fødsel utvikler spiserørsbrokk. Risikogruppen inkluderer kvinner over 30 år som har hatt mer enn ett svangerskap og én fødsel.
Symptomene på spiserørsbrokk hos gravide kvinner er ikke forskjellige fra de hos andre grupper av den voksne befolkningen. De kan også lide av halsbrann og raping, smerter bak brystbenet og i øvre del av magen, svelgevansker og oppstøt av mat. Noen bemerker også økt spyttproduksjon på grunn av irritasjon av matreseptorene i munnen på grunn av at det sure innholdet i magen kommer dit. Ved spiserørsbrokk og hyppig oppkast forårsaket av tidlig toksisose, bemerker kvinner at stemmen deres blir hes og slimhinnen i tungen blir smertefull.
Toksikose og oppkast tidlig i svangerskapet er ikke noe nytt, og dette symptomet har vanligvis ingenting med spiserørsbrokk å gjøre. Hyppig oppkast i siste trimester av svangerskapet kan imidlertid være et av de åpenbare symptomene på brokk. Anemi etter 4 måneder kan også indikere utvikling av patologi.
En aksial brokk i spiserøret, karakterisert ved et godartet forløp og ikke utsatt for kvelning, behandles under graviditet med konservative metoder og er ikke et hinder for uavhengig fødsel. Men en fast brokk utgjør en fare for morens og fosterets liv, krever spesiell overvåking av sykdomsforløpet og innebærer keisersnitt. Tross alt, under fødsel, med høyt trykk inne i bukhinnen, kan det oppstå kvelning, ledsaget av akutte smerter opp til bevissthetstap.
Diagnose av hiatal brokk
Som vi allerede har klart å forstå, er symptomene på spiserørsbrokk ikke spesielt spesifikke. De som har sykdommer som gastritt, pankreatitt, magesår og noen andre, kan si at alle symptomene ovenfor er velkjente for dem. Dessuten behandler mange pasienter med brokk, som ikke har søkt råd hos en gastroenterolog, som først foreskriver diagnostiske tester og deretter stiller en endelig diagnose basert på resultatene, uavhengig en ikke-eksisterende patologi, etter å ha diagnostisert seg selv med samme gastritt eller magesår, og noen ganger til og med hjerte- og lungesykdommer.
Å diagnostisere en hiatal brokk basert på ytre manifestasjoner alene er en utakknemlig oppgave, siden symptomene på denne patologien er typiske for de fleste sykdommer i mage-tarmkanalen. Å stille pasienten spørsmål og foreskrive standard blod- og urinprøver kan bare gi legen et dytte i riktig retning.
Legen legger merke til noen av symptomene som er oppført nedenfor, men hvis de er tilstede i kombinasjon, indikerer dette tydelig en eksisterende patologi i fordøyelsessystemet:
- Dødelig, verkende eller skarp smerte i øvre del av magen og brystet, som endrer intensitet med endringer i kroppsstilling og avhengig av matinntak.
- Utseendet til smertefull halsbrann, som er tilstede i lang tid, en brennende følelse bak brystbenet.
- Regelmessig gjentatt raping av luft og mat, raping etter et tungt måltid eller fremoverbøyning.
- Hyppige episoder med hikke som varer i flere minutter.
- Utseendet til smerte og svie i halsen og tungen, endringer i stemmens klangfarge, hoste, ikke forbundet med forkjølelse og hjertesykdommer.
Noen av de listede symptomene kan tyde på dårlig helse, men det er umulig å si nøyaktig hvilken sykdom det er snakk om, og selv om hele symptomkomplekset er til stede, er det umulig å si med sikkerhet at vi har å gjøre med en spiserørsbrokk. Og siden årsaken til endringen i pasientens velvære er skjult inne i kroppen, fokuserer legene på instrumentell diagnostikk, som lar dem undersøke indre strukturer skjult for øyet.
Gastroskopi regnes som en standard diagnostisk test for spiserørsbrokk og mange andre gastrointestinale patologier. Fibrogastroduodenoskopi (forkortet FGDS) er en undersøkelse av spiserøret, magen og deler av tolvfingertarmen fra innsiden, ved å føre et fleksibelt rør med et minikamera i enden inn gjennom pasientens munn. Med andre ord er dette en lavtraumatisk endoskopisk undersøkelse som lar deg se tilstanden til de indre overflatene i fordøyelsesorganene uten å gjøre snitt og identifisere inflammatoriske og erosive-ulcerative prosesser i dem.
FGDS lar deg visuelt vurdere tilstanden til slimhinnen, endringer i formen på magesekken og spiserøret, størrelsen og kontraktilfunksjonen. Hvilke tegn under FGDS bidrar til å mistenke en spiserørsbrokk:
- Utilstrekkelig lengde på spiserøret, som hos voksne varierer fra 23 til 30 cm, en reduksjon i størrelsen på magesekken og avstanden fra de nedre fortennene til magesekkens kardia.
- Tilstedeværelsen av foci av stenose i spiserøret og magesekken og hernialhulen.
- Dårlig funksjon av den nedre øsofaguslukkemuskelen, som ikke lukkes helt eller trekker seg sammen inaktivt.
- Refluks av mageinnhold inn i spiserørets lumen og tilhørende ujevnheter i overflaten av slimhinnen i den nedre delen av spiserøret.
- Endringer i størrelsen og alvorlighetsgraden av vinkelen mellom spiserøret og magesekkens vegg (His-vinkelen øker og jevner seg ut).
- Mildt uttrykk av magesekkens folder der den møter spiserøret.
- Økt surhetsgrad i magesaften, som leger også kan måle under FGDS.
- Utseendet i epitellaget i spiserøret av et ukarakteristisk sylindrisk epitel, som er tilstede i tarmslimhinnen (Barretts øsofagus eller Barretts metaplasi er en precancerøs tilstand forårsaket av gastroøsofageal refluks, som oppstår kronisk med en øsofagusbrokk).
Alt det ovennevnte kan indikere en brokk i diafragmaåpningen i spiserøret bare indirekte, men de er en grunn til å foreskrive en mer detaljert undersøkelse. Endringer i fordøyelsesorganenes plassering i forhold til diafragmaplaten kan sees og vurderes ved hjelp av radiografi.
Røntgenbilder er obligatoriske for pasienter med mistanke om spiserørsbrokk, fordi denne studien muliggjør en svært presis diagnose av denne patologien og differensiering fra stenose, magesår, kort spiserør, reflukssykdom, etc.
Leger foretrekker vanligvis konvensjonell radiografi, men siden bløtvevet som utgjør fordøyelsesorganene er mindre synlige på røntgen enn hardt vev, utføres undersøkelsen med et kontrastmiddel (bariumsulfat brukes vanligvis som kontrastmiddel).
En aksial brokk oppdages med høy nøyaktighet under fluoroskopi, siden bildet tydelig viser den oppadgående forskyvningen av spiserøret og magen, med den nedre delen av spiserøret, magesekkens kardia og noen ganger hele magen over mellomgulvet. Selv med et generelt røntgenbilde av brystet kan en lys flekk i skyggen av hjertet sees i området bakre mediastinum. Etter innføring av kontrastmiddel vil fluoroskopi i ryggleie med økt intraabdominalt trykk i tilfelle øsofagusbrokk vise refluks av bariumforbindelsen inn i spiserøret fra magehulen, fortykkelse av magehvelvet, en endring i His-vinkelen og en forskyvning av spiserøret i innåndingsøyeblikket på mer enn tre centimeter.
Ved mindre vanlige fikserte øsofagusbrokk gir konvensjonell radiografi lite informasjon. I dette tilfellet kan et tomogram (computer- eller magnetisk resonanstomografi) foreskrives for å avklare diagnosen. CT av øsofagusbrokk muliggjør rekonstruksjon av et tredimensjonalt bilde av mage-tarmkanalen ved bruk av de samme røntgenstrålene og kontrastmiddelet, så det foreskrives når diagnosen er kontroversiell eller det er spørsmål som ikke kan avklares ved bruk av konvensjonelle røntgenstråler.
Oftest diagnostiseres en brokk ved et uhell under en CT-skanning av brystet eller mageregionen. Dette avslører fremspring fra mage-tarmkanalen inn i brystet, en forstørret mellomgulvsåpning, tilstedeværelsen av et omentum i området rundt brokksekken med en fast brokk, og en "invertert mage" som stikker ut i brystet (synlig i et tredimensjonalt bilde).
MR av spiserørsbrokk er heller ikke en populær diagnostisk test. Noen ganger er det rett og slett ikke noe poeng i å utføre dyr diagnostikk hvis problemet oppdages under budsjetttester som røntgen av spiserøret. Det skal imidlertid sies at magnetisk resonansavbildning visualiserer bløtvev bedre enn røntgen og CT, og selve testen anses som tryggere.
Ultralyd av spiserøret og magesekken ved et brokk i mellomgulvets åpning er ikke en tilstrekkelig undersøkelse, selv om det gir mistanke om denne sykdommen hos pasienten. En endelig diagnose kan først stilles etter røntgen, CT eller MR av magesekken og spiserøret.
Ved fikserte spiserørsbrokk er det også nødvendig med en undersøkelse som pH-måling, som gjør det mulig å evaluere hyppigheten og egenskapene til refluks av mageinnhold i spiserøret, for å bestemme surhetsgraden i magesaften og årsakene til økningen. Studien utføres på dagtid ved hjelp av en sonde som føres inn gjennom nesen og en bærbar opptaker festet med et belte i livet. Under studien kan pasienten bevege seg fritt, spise mat som ikke påvirker surhetsgraden i magen, hvile osv.
En slik studie gjør det mulig å evaluere magesekkens og den nedre spiserørssfinkterens arbeid over tid, og ikke bare registrere statiske størrelser og plassering, som på røntgen. Hvis det oppdages økt surhet i magesaften forårsaket av gastritt eller magesår, behandles også disse samtidige patologiene.
Siden symptomene på hiatal brokk inkluderer svelgevansker, kan pasienter få foreskrevet en test kalt øsofagomanometri, som lar en evaluere styrken på sammentrekningen av spiserørsmusklene under svelging. Denne testen indikerer forstyrrelser i den øvre mage-tarmkanalen, siden den lar en evaluere kontraktiliteten og tilstanden til vevet i ulike deler av spiserøret og magen. Manometri bidrar til å diagnostisere svikt i den nedre øsofaguslukkemuskelen, som lar maten bevege seg i motsatt retning (refluks).
Behandling av spiserørsbrokk
Hvis du er oppmerksom på patologien når de første symptomene dukker opp og gjennomgår den nødvendige undersøkelsen, er behandlingen av sykdommen mye enklere og gir gode resultater selv uten kirurgi. Kostholdet spiller en svært viktig rolle i dette, som bidrar til å opprettholde et normalt surhetsnivå i magesaften, noe som reduserer irritasjon av spiserørets vegger under refluks, og justerer også volumet av mat som konsumeres, noe som gjør det mulig å redusere hyppigheten av raping.
Siden hoveddelen av de ubehagelige symptomene (bryst- og epigastriske smerter, halsbrann, svie i spiserøret og halsen, økning i temperatur til subfebrile verdier) er assosiert med refluksøsofagitt (oppkast av mageinnhold i spiserøret og tilhørende inflammatoriske og destruktive prosesser), er behandlingen av øsofagusbrokk generelt lik terapien for denne patologien. Målet med slik behandling er å redusere den irriterende effekten av mageinnholdet på spiserøret ved å nøytralisere dets aggressive komponenter, legge til rette for bevegelse av matbolus langs spiserøret, øke tonusen i magesekken og den nedre øsofaguslukkemuskelen.
Behandlingen utføres på en omfattende måte gjennom:
- legemidler som øker gastrointestinal motilitet (prokinetikk) og bidrar til å bekjempe symptomer som refluks, hikke, oppstøt av mat, oppkast,
- legemidler som reduserer magesyre (syrenøytraliserende midler),
- legemidler som reduserer produksjonen av saltsyre (protonpumpehemmere),
- histaminreseptorblokkere som brukes i gastroenterologi (de virker på samme måte som de tidligere legemidlene og foreskrives når det er umulig å ta dem).
Noen ganger, for å forhindre tetthet og lindre tyngde i magen, anbefales det å ta enzympreparater: Mezim, Festal, Creon, Pancreatin og til og med Holenzym, som stimulerer produksjonen av galle og transporten til tolvfingertarmen, og dermed fremskynder fordøyelsesprosessen.
Men hvis andre enzympreparater ofte foreskrives for ulike magesykdommer for å lette arbeidet, siden de ikke har en aggressiv effekt på slimhinnen, brukes "Cholenzym" hovedsakelig for lever-, galleblære- og bukspyttkjertelsykdommer og provoserer utskillelse av galle, noe som vil være av tvilsom nytte ved spiserørsbrokk. Spesielt hvis vi snakker om refluks, når halvfordøyd mat kan kastes inn i spiserøret fra magesekken og de første delene av tarmen, hvor den vil bli rikelig smaksatt med galle.
Det er bedre å velge vanlige enzympreparater for å hjelpe magen, som er tryggere for mage- og spiserørspatologier. Ved forstoppelse, som ofte følger med ulike gastrointestinale patologier, er det verdt å være oppmerksom på drikkeregimet, og om nødvendig ta avføringsmidler, fordi pressing med en brokk i spiserørets åpning av mellomgulvet bidrar til en økning i intraabdominalt trykk, noe som ikke bør tillates.
Leserne har sikkert lagt merke til at det ikke er noen indikasjon på smertestillende midler blant medisinene som er foreskrevet for refluks og spiserørsbrokk. Men smerter i brystet og epigastrium er et av hovedsymptomene på patologien. Likheten mellom disse smertene og hjertesmerter er grunnen til at pasienter prøver å lindre dem med nitroglyserin. Denne metoden fungerer, men bivirkningen er at slik behandling styrker pasientens tro på den eksisterende hjerte- og karsykdommen og distraherer fra den sanne årsaken til forverringen av helsen.
Hvordan lindre smerter fra hiatal brokk? Smerter fra refluks og hiatal brokk er forbundet med stagnasjon av mat i mage-tarmkanalen og refluks i spiserøret. Den irriterende effekten av fordøyelsesenzymer forårsaker irritasjon og betennelse i organveggene, som er ledsaget av smerter. Det viser seg at smerte kan lindres med legemidler som reduserer surheten i magesaften og danner en beskyttende film på veggene i mage og spiserør. Vi snakker om legemidler i form av en suspensjon (Almagel, Phosphalugel, Maalox), som begynner å virke allerede under passasjen gjennom spiserøret, mens tablettformer av legemidler krever oppløsning i magen. Legemidler som er foreskrevet for å bekjempe økt surhet i magesaften, vil også fungere som smertestillende.
Mange folkemedisiner bidrar også til å bekjempe de ubehagelige symptomene på spiserørsbrokk. Derfor er naturlig blomsterhonning, som brukes i behandlingen av mange sykdommer, inkludert mage-tarmsykdommer, svært gunstig for spiserørsbrokk.
Honning er ikke en kur mot refluksøsofagitt, og under en forverring av sykdommen kan den bare øke irritasjonen i spiserøret hvis den konsumeres i sin rene form. Men ved kronisk forløp av den inflammatoriske prosessen i spiserøret, observert med brokk, vil denne naturmedisinen ha en antibakteriell og betennelsesdempende effekt. Det er imidlertid bedre å bruke den som en del av flerkomponentoppskrifter eller fortynnet i vann (opptil 50 ml per dag), og gi preferanse til lett fordøyelig lindehonning.
For eksempel, for å bekjempe halsbrann, kan du lage en enkel og smakfull medisin fra like deler honning og valnøtter, som må skrelles og knuses på forhånd. Sammensetningen bør konsumeres etter måltider, 1 ss.
For å behandle halsbrann kan honning blandes med andre ingredienser:
- aloe juice (forhold 1:1, ta 1 teskje før og etter måltider),
- varm melk (1 ss honning per 1 glass melk, drikk en time før hovedmåltidet, og også når smertefulle anfall oppstår),
- potetjuice (1 teskje honning per ½ kopp juice, ta en time før måltider).
I én oppskrift kan du kombinere de avgiftende og styrkende egenskapene til eplecidereddik og de antibakterielle, gjenopprettende og betennelsesdempende effektene til honning. Bland 1 ss naturlig eplecidereddik med samme mengde honning og fortynn i et glass vann. Ta denne uvanlige medisinen regelmessig før måltider, noe som bidrar til å forhindre halsbrann, smerter og andre symptomer på spiserørsbrokk.
For å bekjempe raping er en sammensetning basert på honning, tranebær og aloe vera, tatt i like mengder, egnet. Bærene og de skrelte aloe vera-bladene bør finhakkes eller hakkes i en blender, blandes med honning og helles over kokende vann. Middelet trekkes i minst 6 timer, hvoretter det bør drikkes litt etter litt utover dagen.
Linfrø anses også som nyttig ved spiserørsbrokk. Avkok av linfrø (1 ss per 0,5 l vann, kok i 3-5 minutter og la det stå i minst 2 timer) vil lage en beskyttende film på veggene i magesekken og spiserøret, og dermed redusere sannsynligheten for irritasjon av slimhinnene fra fordøyelsesenzymer. Dette samme middelet anses som et effektivt syrenøytraliserende middel, siden det kan redusere surhetsgraden i magesaften.
En annen oppskrift på spiserørsbrokk basert på linfrø. For 1 ss linfrø, ta 3 ss kaldt vann, la det trekke over natten. Om morgenen, kok opp, men ikke kok opp. Bruk hele blandingen helt, og tygg kornene grundig.
Te mot spiserørsbrokk er en tvilsom medisin. Men det kommer an på hva slags te det er snakk om. Hvis vi snakker om sterk, varm svart te, er det bedre å nekte en slik tonic, fordi den bare vil stimulere produksjonen av fordøyelsesenzymer og øke surhetsgraden i magen, spesielt hos de som allerede lider av denne lidelsen. Men ernæringseksperter inkluderer til og med varm grønn te i menyen for spiserørsbrokk.
Men urtete er spesielt nyttige for denne patologien. Den første på listen over nyttige drikker for mage-tarmsykdommer er betennelsesdempende kamillete (1 ss per glass kokende vann). Du kan drikke den både før og etter måltider uten spesielle restriksjoner.
En lignende effekt gir te laget av ringblomster, som tilberedes etter samme prinsipp, men drikkes ikke mer enn 4 ganger om dagen en time etter måltider. Du kan kombinere 2 planter i én drink: ringblomst og kamille.
Lindete, som mange er vant til å drikke når de er forkjølet eller har hodepine, er også nyttig ved spiserørsbrokk. Den kan drikkes uten restriksjoner som en sunn drikk som ikke øker magesyren. Lindete med honning er spesielt smakfull og sunn (1 teskje per glass drikke).
Pasienter med spiserørsbrokk kan tilberede vitaminte fra bjørnebærblader og -skudd (50 g knust plantemateriale per 1 kopp kokende vann), som også kan drikkes uten restriksjoner.
Te laget av mynte og sitronmelisse, ryllik og johannesurt, og lakrisrot hjelper mot halsbrann og hikke. Te laget av bringebærblader og frukt er en smakfull vitamindrikk. Det er veldig nyttig å tilberede drikker av de ovennevnte urtene, og tilsette litt honning før du drikker.
Å leve med hiatal brokk
Kanskje en spiserørsbrokk forårsaker noe ubehag for pasientene, men livet slutter ikke med denne diagnosen. Kosthold og medikamentell behandling bidrar til å redusere alvorlighetsgraden av symptomene på patologien. Pusteøvelser og spesielle fysiske øvelser som trener mage- og brystmusklene bidrar til å gjenopprette magesekkens normale stilling med en glidebrokk, eliminere dyspeptiske symptomer og redusere sannsynligheten for refluks. Hvis disse tiltakene ikke hjelper, og symptomene på spiserørsbrokk ikke avtar, er pasienten forberedt på kirurgi.
Enhver sykdom setter sitt preg på livet vårt. Så krever en spiserørsbrokk visse restriksjoner fra oss. Og dette gjelder ikke bare ernæring, men også fysisk aktivitet hos en person, samt tidspunktet for nattesøvn.
En brokk i spiserørets åpning i mellomgulvet er en patologi der spiserøret og magen er unormalt plassert, så det er ikke overraskende at symptomene intensiveres med en endring i kroppsstilling. Så etter at pasienten inntar en horisontal stilling, intensiveres smerten. Men betyr dette at en person bør sove i sittende stilling? Og hvis ikke, på hvilken side kan man sove med en spiserørsbrokk?
Det er ikke nødvendig å sove stående eller sittende med denne sykdommen, fordi tilstrekkelig hvile er nødvendig for å opprettholde kroppens styrke og energi. Men leger anbefaler å velge en stilling liggende på høyre side, noe som reduserer belastningen på mage-tarmkanalen på grunn av den anatomiske plasseringen og sannsynligheten for klemming. I tillegg forekommer refluks vanligvis ikke med denne kroppsstillingen, noe som betyr at det ikke vil være smerte.
Men uansett hvilken stilling en person sovner i, bør de ikke legge seg tidligere enn 2 timer etter å ha spist. Dette gjelder friske personer, og er spesielt viktig for pasienter med hiatal brokk.
Det er også dårlige nyheter for alkoholelskere. Spiserørsbrokk og alkohol er uforenlige konsepter. Faktum er at alkoholholdige drikker, som kaffe eller svart te, er produkter som stimulerer utskillelsen av magesaft, og økt produksjon av saltsyre forårsaker halsbrann. Ved refluks kan dette spille en grusom spøk, forårsake alvorlig irritasjon av spiserørets vegger og til og med perforering av dem. Og alkohol i seg selv er irriterende, det er ikke uten grunn at etter å ha tatt det inn, føler en person en brennende følelse i hele spiserøret.
En annen grunn til at du må gi opp regelmessig alkoholforbruk er den økte risikoen for å utvikle inflammatoriske patologier i leveren og bukspyttkjertelen, som blir risikofaktorer for økt intra-abdominalt trykk, og presser fordøyelsesorganene gjennom åpningen av mellomgulvet inn i brysthulen.
Leserne har også mange spørsmål om temaet «spiserørsbrokk og hæren». De fleste vernepliktige anser tilstedeværelsen av en brokk i spiserørets mellomgulvåpning som tilstrekkelig grunnlag for fritak fra militærtjeneste, og når dette ikke skjer, blir gutta svært overrasket. Faktum er at bare gutter med den tredje alvorligste graden av sykdommen er underlagt obligatorisk fritak fra militærtjeneste (de får utstedt et militært ID-kort basert på helsetilstanden deres), og for de som er diagnostisert med 1. grad er det ingen restriksjoner, de tjenestegjør på generelt grunnlag.
Men det kan være problemer med spiserørsbrokk av 2. grad. I følge loven skal en vernepliktig med en slik patologi være fritatt fra militærtjeneste, han er vervet i reserven og får utstedt militær ID av helsemessige årsaker (artikkel 60 i sykdomslisten, avsnitt "b"). Men for å komme til en slik konklusjon er det faktisk nødvendig å bevise tilstedeværelsen av et brokk av 2. grad, dvs. gjennomgå en røntgenundersøkelse med kontrastmiddel, som regnes som "gullstandarden" for å diagnostisere et spiserørsbrokk. Hvis det ikke foreligger røntgenresultater, vil det ikke være mulig å få fritak fra militærtjeneste.
Nå, angående fysisk aktivitet og sport. Spiserørsbrokk er en patologi som ikke krever fysisk inaktivitet. Tvert imot, for at fordøyelsessystemet skal fungere normalt, må du bevege deg, ellers kan du ikke unngå stagnasjon i magen og forstoppelse, som er svært farlig med spiserørsbrokk. Belastning øker det intraabdominale trykket, noe som bare kompliserer situasjonen og provoserer frem sykdomsprogresjonen.
Med en brokk i spiserørsåpningen av mellomgulvet vil turer i frisk luft, moderat fysisk aktivitet, spesiell treningsterapi, yoga, pilates og pusteøvelser være nyttige. Men idretter med spiserørsbrokk er ikke tilgjengelige i sin helhet. For eksempel vil trening av musklene i brystpress, løping og svømming ikke forårsake skade med en brokkutstikker, i motsetning til vektløfting og andre idretter som involverer belastning på magemusklene.
Det er tydelig at i forbindelse med det ovennevnte forsvinner spørsmålet om det er mulig å pumpe pressen med en øsofagusbrokk av seg selv. En slik belastning øker det intraabdominale trykket, som igjen provoserer refluks og enda større fremspring av organer i brystet. For å øke tonen i magemusklene inkluderer DFC-komplekset spesielle øvelser som ikke vil provosere komplikasjoner av sykdommen.
Av samme grunn anbefales det ikke at pasienter bruker bandasjer, tette elastikker i buksene eller tett stramme belter og stropper.
Kan man knebøye med spiserørsbrokk? Dette er et kontroversielt spørsmål. Generelt sett er knebøy, sykling og trening på stasjonærsykkel ikke forbudt, ifølge gastroenterologer, hvis man gjør det innenfor rimelige grenser. Men knebøy med last (med last i hendene) er en helt annen sak. Med slike øvelser, så vel som med vektløfting, øker trykket i bukhulen, noe som ikke bør tillates med brokk. Enhver øvelse bør ikke provosere frem en økning i intraabdominalt trykk - dette er et viktig krav for alle idrettsutøvere og tilhengere av en sunn livsstil.
Hvis en person ønsker å fortsette å drive med idrett etter å ha fått diagnosen, bør de først konsultere en lege som vil hjelpe til med å utvikle et trygt treningsprogram og bestemme hvilke typer idrett som er tillatt for denne patologien.
Og et annet viktig spørsmål: er det mulig å bli ufør med en spiserørsbrokk? På den ene siden, hvis brokken ikke behandles, kan den over tid utvikle seg og forårsake alvorlige forstyrrelser i spiseprosessen. Langvarig irritasjon og betennelse i spiserøret fører til at det oppstår spiserørsstrikturer, noe som gjør det vanskelig for matbolusen å passere. Men på den annen side, så lenge dette ikke påvirker en persons evne til å utføre arbeid, vil ingen gi ham uførhet.
Uførhet er bare mulig ved øsofagusstenose, som begrenser vitale funksjoner og arbeidsytelse i sin helhet. For eksempel kan behovet for brøkdelvise måltider med øsofagusbrokk komplisert av organstenose være årsaken til tildeling av gruppe 3 uførhet, som regnes som yrkesaktiv. De som har fått diagnosen øsofagusstenose grad 2 eller har gjennomgått organrekonstruksjonskirurgi (i tilpasningsperioden) kan stole på gruppe 2.
Og for den første gruppen av funksjonshemming er det nødvendig å begrense ikke bare livsaktiviteter, men også egenomsorg, noe som er ekstremt sjeldent med spiserørsbrokk. Årsaken kan være en sterk innsnevring av spiserøret og en ekstrem grad av utmattelse av kroppen forårsaket av en ernæringsforstyrrelse, samt en operasjon der det lages 2 hull (stomer) i nakken og magen, som er nødvendige for organers kommunikasjon og passasjen av mat.
Vanligvis, med riktig behandling og kosthold, er prognosen for aksialbrokk gunstig. Symptomene på øsofagusbrokk avtar etter en behandlingskur, og sykdommen påvirker ikke pasientenes livskvalitet. Risikoen for komplikasjoner av paraøsofageal brokk består imidlertid selv med aktiv konservativ behandling, så slike pasienter anbefales å gjennomgå kirurgisk inngrep.
Komplikasjoner av hiatal brokk
En brokk i spiserørets mellomgulvåpning er en progressiv patologi, hvis symptomer blir uttalte når sykdommen blir komplisert. Forskyvning av peritoneale organer inn i selve brysthulen er ikke en årsak til forekomsten av sterke smerter, så de fleste pasienter indikerer ubehag i epigastrium og kjedelig, verkende smerte bak brystbenet. Men forekomsten av skarp, skjærende smerte indikerer betennelse i spiserørsbrokken og utvikling av erosive og ulcerøse prosesser.
Betennelse i spiserørets vegger er assosiert med refluksøsofagitt. Regelmessig tilførsel av surt innhold fra magesekken og tolvfingertarmen inn i spiserørets lumen forårsaker irritasjon av spiserørets vegger og betennelse i vevet. En langvarig inflammatorisk prosess blir en risikofaktor for dannelse og økning i volumet av fibrøst vev, noe som fører til at spiserørets lumen smalner. Og dette blir et hinder for inntak av fast føde.
Saltsyre og pepsin i magesaften kan korrodere de ubeskyttede veggene i spiserøret, noe som forårsaker erosjoner og magesår (spiserørssår). Den irriterende effekten av disse stoffene fører igjen til innsnevring av spiserøret (peptiske strikturer).
Erosiv og ulcerøs skade på spiserørets vegger kan føre til perforering, og da oppstår slike symptomer på spiserørsbrokk som blodig oppkast og sjokoladefarget avføring. Hyppig blødning mot bakgrunnen av sykdommens kroniske forløp forårsaker igjen utviklingen av jernmangelanemi.
Kroniske inflammatoriske-erosive forandringer i spiserøret øker risikoen for degenerasjon av organveggcellene og kan forårsake spiserørskreft. Ikke mindre farlig er kvelning av en brokk, der pasienten føler sterke smerter forårsaket av en forstyrrelse i strømmen av næringsstoffer og oksygen til organet og skade på nervefibre.
Under kvelning er bevegelsen av mat langs spiserøret begrenset, som med vanskeligheter passerer gjennom organets reduserte lumen eller ikke kan komme inn i magen komprimert av mellomgulvet. Dette øker smerten, forårsaker kvalme og oppkast, og lar ikke en person spise normalt. Ved fullstendig kvelning av spiserøret eller magen i mellomgulvets åpning, kan ikke pasienten engang drikke, selv om dette skjer ekstremt sjelden og krever øyeblikkelig hjelp.
Under diagnostiske prosedyrer kan man se en endring i fargen på brokken. Den blir mørkere eller gråaktig på grunn av nekrotiske prosesser som oppstår i den, forårsaket av vevsmangel og forgiftning av kroppen med cellers forfallsprodukter. Nekrotiske forandringer i vev i spiserøret og magen fører til en forstyrrelse av deres funksjonalitet og kan forårsake en alvorlig tilstand fremkalt av sepsis.
Kirurgisk behandling av sykdommen gir gode resultater, men kan ikke helt utelukke tilbakefall av øsofagusbrokk, som ifølge ulike data forekommer i 12–30 % av tilfellene sent etter operasjonen. Plastisk kirurgi av diafragmaåpningen bidrar til å forhindre en slik komplikasjon.
Mange pasienter, som bemerker fraværet av tidligere observerte symptomer, kan tro at sykdommen har gått over, så på internett kan man noen ganger finne spørsmål om hvorvidt en spiserørsbrokk kan forsvinne av seg selv? Man bør ikke regne med det. Den periodiske forsvinningen og forekomsten av brokksymptomer er karakteristisk for den aksiale typen patologi, når magesekken og spiserøret kan forskyve seg i åpningen av mellomgulvet. Avhengig av dette kan symptomer dukke opp og forsvinne, noe som ikke betyr at man skal bli kvitt sykdommen.
Ingen medisiner kan bidra til å gjenopprette diafragmaåpningen til sin opprinnelige størrelse og tone, de forhindrer bare komplikasjoner forårsaket av refluks og spasmer i spiserøret. Uten behandling og manglende overholdelse av dietten vil brokken ikke bare ikke forsvinne, men vil fortsette å utvikle seg.

