Medisinsk ekspert av artikkelen
Nye publikasjoner
Paronychia
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
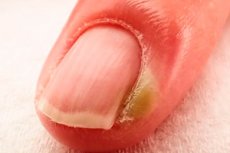
Epidemiologi
Paronyki er en av de vanligste neglelidelsene. Det er anslått at det rammer 2,5 % til 20 % av voksne på et tidspunkt i livet. Denne variasjonen i data skyldes ulike studier og befolkningsgrupper.
Utbredelse
- Paronyki er mer vanlig hos personer som jobber rundt vann, som oppvaskmaskiner, bartendere, tannleger og sykepleiere, på grunn av konstant eksponering for fuktighet.
- Den kroniske formen er oftest forbundet med en soppinfeksjon og er mer vanlig hos personer med diabetes eller svekket immunforsvar.
- Den akutte formen er vanligvis bakteriell og kan forekomme hos alle som har hatt en mindre skade på neglebåndet eller neglens seng.
Alder og kjønn
- Det er en viss uenighet om hvorvidt paronyki er mer vanlig hos personer i en viss alder eller kjønn, men tilstanden kan forekomme hos personer i alle aldre.
- Barn og tenåringer er også i faresonen, spesielt hvis de har for vane å bite neglene eller neglebåndene.
Geografiske og sesongmessige forskjeller
- Geografiske og sesongmessige forskjeller kan spille en rolle i epidemiologien til paronyki på grunn av forskjeller i klima og sosioøkonomiske faktorer som påvirker sysselsetting og livsstil.
Nøyaktig statistikk og epidemiologiske studier av paronyki varierer og endres over tid, så det anbefales å konsultere de nyeste kliniske studiene og oversiktene for oppdatert informasjon.
Fører til paronychia
Her er de viktigste:
Bakterielle infeksjoner:
- Stafylokokker og streptokokker er de vanligste bakterielle patogenene.
- Mikrotraumer eller skade på neglebåndet, for eksempel fra neglebiting, manikyr eller biting, kan føre til en bakteriell infeksjon.
Soppinfeksjoner:
- Candida albicans er en vanlig årsak til kronisk paronyki, spesielt hos personer med hyppig kontakt med vann.
- Langvarig eksponering av hender for vann og fuktige miljøer fremmer utviklingen av soppinfeksjoner.
Virusinfeksjoner:
- Virus som herpes (spesielt under primærinfeksjon) kan også forårsake paronyki.
Andre grunner:
- Kroniske medisinske tilstander som diabetes eller immunrelaterte sykdommer kan øke risikoen for å utvikle paronyki.
- Allergiske reaksjoner på mat, kjemikalier eller medisiner kan manifestere seg som betennelse i huden rundt neglen.
- Overdreven bruk av manikyrprosedyrer kan føre til skade på hudens beskyttende barriere og utvikling av paronyki.
Hvis paronyki utvikler seg, er det viktig å oppsøke lege for å finne den nøyaktige årsaken og foreskrive passende behandling.
Risikofaktorer
Risikofaktorer for paronyki kan omfatte følgende:
- Hyppig kontakt med vann: Jobber som innebærer hyppig nedsenking av hendene i vann (f.eks. bartendere, oppvaskere, helsearbeidere) kan bidra til myk hud og sårbarhet for infeksjoner.
- Neglebåndstraume: Neglebiting, aggressiv manikyr eller andre typer traumer som forstyrrer den beskyttende barrieren rundt neglesengen.
- Yrkesmessige faktorer: Arbeid med kjemikalier som kan irritere huden eller forårsake allergiske reaksjoner.
- Soppinfeksjoner: For eksempel Candida-infeksjon, som er vanlig hos personer som regelmessig har hendene i vann.
- Bakterieinfeksjoner: Sår eller kutt rundt neglene kan bli inngangspunkter for bakterier.
- Immunkompromitterte tilstander: Personer med diabetes, hiv/aids eller andre tilstander som svekker immunforsvaret har høyere risiko for å utvikle paronyki.
- Langvarig bruk av hansker: Spesielt hvis hanskene er fuktige inni, kan dette skape et gunstig miljø for infeksjonsutvikling.
- Røyking: Kan redusere blodsirkulasjonen i vev, noe som gjør huden mer sårbar for infeksjoner.
- Dårlig håndhygiene: Å ikke rengjøre og stelle hender og negler ordentlig kan øke risikoen for infeksjon.
- Eksem eller andre hudsykdommer: Personer med hudsykdommer som eksem kan være mer utsatt for å utvikle paronyki på grunn av hyppige hudskader og betennelse.
Hvis én eller flere av disse risikofaktorene er til stede, anbefales det å ta forholdsregler for å forhindre paronyki, inkludert å bruke vernehansker, unngå langvarig kontakt med vann og sterke kjemikalier, og opprettholde god håndhygiene.
Patogenesen
Patogenesen til paronyki avhenger av typen patogen som forårsaker infeksjonen, og kan variere mellom bakterielle og soppformer.
Bakteriell paronyki:
- Inngangspunkt for infeksjon: Det første trinnet er et brudd på hudens beskyttende barrierefunksjon rundt neglen, som kan oppstå på grunn av mekanisk skade (traumer, neglebiting, aggressiv manikyr) eller kjemisk eksponering (langvarig kontakt med vann og vaskemidler).
- Kolonisering og invasjon: Når hudbarrieren er brutt, kan opportunistiske bakterier, ofte Staphylococcus aureus eller Streptococcus pyogenes, kolonisere området og trenge dypere inn i vevet.
- Betennelse og pussdannelse: Bakteriell invasjon fører til aktivering av immunsystemet og en betennelsesrespons. Dette kan være ledsaget av dannelse av puss, hevelse og rødhet i vevet rundt neglen.
Soppparonyki (oftest forårsaket av Candida):
- Inngangsvei for infeksjon: I likhet med bakteriell form krever soppinfeksjon et brudd på hudbarrieren.
- Soppvekst og reproduksjon: Candida-sopp kan normalt være tilstede på huden uten å forårsake sykdom, men når gunstige forhold skapes (varme, fuktighet, redusert immunitet), begynner de å formere seg aktivt.
- Inflammatorisk reaksjon: Vevsreaksjonen på en soppinfeksjon manifesterer seg også i form av betennelse, hevelse og rødhet, men den purulente dannelsen er kanskje ikke så uttalt som ved bakteriell paronyki.
I begge tilfeller kan det også være en autoimmun komponent involvert, hvor kronisk betennelse fører til en overreaksjon fra immunsystemet, noe som forverrer symptomene og gjør helbredelse vanskelig.
Paronyki kan også være kronisk, spesielt når den er forårsaket av en soppinfeksjon, noe som resulterer i langvarig betennelse, endringer i hudens og neglenes utseende, og krever langvarig behandling.
Symptomer paronychia
Paronykisymptomer kan variere avhengig av om infeksjonen er akutt eller kronisk og typen patogen (bakteriell eller soppinfeksjon). Her er de viktigste symptomene:
Akutt paronyki:
- Rødhet og hevelse i vevet rundt neglen.
- Smerter i negleområdet, som kan være skarpe og dunkende.
- En abscess under huden nær neglen som kan komme ut når man trykker på den.
- Økning i lokal temperatur (varmt vev rundt neglen).
- Dannelse av en purulent kallus (abscess) er mulig.
Kronisk paronyki:
- Vedvarende hevelse og rødhet rundt neglen.
- Fortykkelse av huden rundt neglen, mykgjøring av neglebåndet.
- Tap av glans, sprø negler.
- Endring i neglens form, utseendet på tverrgående spor eller fordypninger på negleplaten.
- Smerter ved langvarig kontakt med vann eller ved utførelse av arbeid som krever trykk på fingrene.
- I noen tilfeller, separasjon av negleplaten fra neglesengen (onykolyse).
Soppparonyki:
- Konstant fuktighet i huden rundt neglene.
- Utflod av gråaktig eller gulaktig ekssudat.
- Utseendet til hvitaktige flekker på negleplaten.
Det er viktig å merke seg at når de første symptomene på paronyki oppstår, anbefales det å konsultere en lege for rettidig diagnose og igangsetting av behandling for å forhindre utvikling av komplikasjoner.
Også utmerkede:
Suppurativ paronyki er en akutt betennelsestilstand som påvirker vevet rundt negleplaten, ofte forårsaket av en bakteriell infeksjon (som stafylokokker eller streptokokker). Det kan oppstå etter traumer på neglen eller neglebåndet, for eksempel neglebiting, feil manikyr eller annen skade.
Psoriatisk paronyki er en hudlesjon i neglefoldområdet assosiert med psoriasis som kan forårsake en rekke endringer i området, inkludert:
- Rødhet og hevelse i huden rundt neglene.
- Endringer i negleplatens struktur og farge, som fortykkelse, gulfarging eller forekomst av pityriasis (små groper på neglen).
- Separasjon av negleplaten fra neglesengen (onykolyse).
- Utseendet til gule eller oljete flekker under neglen.
- Smertefulle sprekker i huden og flassing som er karakteristisk for psoriasis.
Paronyki hos barn
Paronyki hos barn er en ganske vanlig tilstand som kan oppstå på grunn av en rekke årsaker, inkludert bakteriell infeksjon, soppinfeksjon eller skade. Barn som ofte suger på fingrene eller biter negler har økt risiko for å utvikle paronyki.
Symptomer på paronyki hos barn ligner på de man ser hos voksne, og inkluderer rødhet, hevelse og ømhet rundt neglen, og noen ganger purulent drenasje.
Her er noen tiltak du kan ta for å behandle og forebygge paronyki hos barn:
- Håndhygiene: Sørg for at barnets hender alltid er rene, spesielt etter å ha lekt ute eller besøkt offentlige steder.
- Riktig neglepleie: Unngå å klippe neglebåndene, da dette kan forårsake skade. Neglene bør trimmes pent, og unngå å klippe dem for korte.
- Unngå neglebiting og tommelfingersuging: Å lære barnet ditt å ikke bite neglene eller suge på tomlene kan bidra til å forhindre betennelse.
- Antiseptiske midler: Bruk av milde antiseptiske midler for å behandle kutt og skrubbsår i nærheten av neglene kan bidra til å forhindre infeksjon.
- Lokal bruk av medisiner: Ved de første tegnene på betennelse kan lokale antibiotika eller soppdrepende kremer brukes, men kun etter forskrift fra lege.
- Betennelsesdempende medisiner: I noen tilfeller kan legen din foreskrive topiske betennelsesdempende medisiner for å redusere smerte og hevelse.
- Oppsøk lege: Hvis symptomene ikke bedres eller forverres, bør du oppsøke lege som kan foreskrive passende antibiotikabehandling eller prosedyrer for å behandle abscessen.
- Ernæring: Et balansert kosthold med tilstrekkelig med vitaminer og mineraler bidrar til å opprettholde sunn hud og negler.
Forebygging av paronyki innebærer å opprettholde god håndhygiene og riktig neglepleie. Hvis barnets symptomer vedvarer eller forverres, må du oppsøke lege.
Paronyki hos nyfødte
Paronyki hos nyfødte er uvanlig, men det kan forekomme, spesielt hvis det har vært traume på neglefolden eller hvis bakterier eller sopp har invadert. Paronyki hos spedbarn krever spesiell oppmerksomhet fordi immunforsvaret deres ikke er fullt utviklet, og infeksjoner kan spre seg raskere enn hos voksne.
Behandling av paronyki hos nyfødte kan omfatte følgende tiltak:
- Skånsom vask: Skyll det berørte området regelmessig med varmt vann flere ganger om dagen. Dette bidrar til å redusere betennelse og fremmer drenering av puss.
- Antiseptiske løsninger: Bruk av milde antiseptiske midler kan anbefales for å forhindre ytterligere infeksjon.
- Unngå tette hansker eller sokker: Ikke dekk til barnets hender eller føtter med mindre det er absolutt nødvendig for å unngå å skape et fuktig miljø som er gunstig for bakterievekst.
- Antibiotika: I noen tilfeller kan legen din foreskrive topiske eller systemiske antibiotika for å behandle en bakteriell infeksjon.
- Kontakt lege: Kontakt barnelege eller hudlege umiddelbart hvis du oppdager tegn på paronyki hos den nyfødte babyen. Legen vil vurdere tilstanden og kan foreskrive passende behandling.
Det er viktig å understreke at selvmedisinering av nyfødte kan være farlig, og eventuelle medisinske prosedyrer bør utføres under tilsyn eller som foreskrevet av en kvalifisert lege.
Forebygging av paronyki hos nyfødte inkluderer også å holde hender og føtter rene. Sørg for at neglene deres er pent trimmet og at de ikke er for korte for å unngå utilsiktede riper og andre skader som kan bli inngangsporter til infeksjoner.
Stages
Det kan gå gjennom flere stadier hvis det ikke behandles:
- Innledende stadium (akut paronyki): I dette stadiet blir huden rundt neglen rød, hoven og smertefull å ta på. Det kan være noe opphopning av puss under huden.
- Fremskreden fase: Hvis infeksjonen ikke behandles, kan den føre til opphopning av puss og dannelse av en abscess. Smerten øker, og den lokale temperaturen kan øke.
- Kronisk stadium: Hvis den ikke behandles over lengre tid, spesielt hvis årsaken til paronyki er en soppinfeksjon, kan prosessen bli kronisk. Kronisk paronyki er preget av periodiske forverringer, endringer i hudfarge og tykkelse på neglefoldene, samt deformasjon av neglen.
- Komplikasjoner: Ubehandlet paronyki kan føre til onykolyse (neglen løsner fra neglesengen), permanente endringer i neglens form, eller til og med tap av neglen. Det er også en risiko for å spre infeksjonen til dypere vev i hånden eller foten og inn i blodet, noe som kan føre til mer alvorlige tilstander som cellulitt eller sepsis.
Det er viktig å behandle paronyki tidlig for å forhindre at den blir kronisk og utvikler komplikasjoner. Dette innebærer vanligvis antiseptisk vask, antibiotika eller soppmidler, og noen ganger kirurgi for å drenere abscessen.
Komplikasjoner og konsekvenser
Paronyki kan føre til en rekke komplikasjoner, spesielt hvis det ikke behandles raskt eller tilstrekkelig. Her er noen av de mulige komplikasjonene:
- Abscess: En samling av puss under huden som kan kreve kirurgisk drenering.
- Kronisk paronyki: Hvis sykdommen vedvarer over lengre tid, kan den bli kronisk, noe som fører til konstant betennelse og smerter i huden rundt neglene.
- Spredning av infeksjon: Bakterier eller sopp kan spre seg utover det opprinnelige betennelsesstedet, forårsake cellulitt, osteomyelitt (beininfeksjon), eller til og med komme inn i blodomløpet, noe som fører til sepsis.
- Skade på negleplaten: Hvis betennelsen vedvarer over lengre tid, kan det føre til deformasjon eller at neglen løsner.
- Lymfadenitt: Betennelse i lymfeknutene som kan utvikle seg når en infeksjon sprer seg.
- Lymfangitt: Betennelse i lymfekarene, som også kan være et resultat av spredning av infeksjon.
- Venøst kongessjonssyndrom: Ved langvarig betennelse kan blodsirkulasjonen i det berørte området bli svekket.
- Ubehag og smerte: Kroniske og tilbakevendende tilfeller av paronyki kan forårsake ubehag, smerte og problemer med å utføre hverdagslige oppgaver.
- Allergiske reaksjoner: I sjeldne tilfeller kan medikamentell behandling av paronyki forårsake allergiske reaksjoner.
- Vevsdestruksjon: Infeksjon kan føre til nekrose (død) av omkringliggende bløtvev.
For å forhindre disse komplikasjonene er det viktig å oppsøke lege ved første tegn på betennelse rundt neglene for rettidig diagnose og behandling. Behandling av paronyki innebærer vanligvis antibakterielle eller soppdrepende medisiner, og i noen tilfeller kan det være nødvendig med prosedyrer for å drenere puss eller fjerne berørt vev.
Diagnostikk paronychia
Diagnose av paronyki innebærer vanligvis en klinisk undersøkelse og sykehistorie. Her er de grunnleggende trinnene en lege kan ta for å diagnostisere denne tilstanden:
- Medisinsk historie: Legen din vil spørre om varigheten av symptomene dine, om du har hatt lignende episoder før, eventuelle underliggende medisinske tilstander (som diabetes), medisiner du tar og livsstilen din, inkludert arbeidsaktiviteter og neglepleie.
- Fysisk undersøkelse: Legen vil undersøke de berørte hudområdene rundt neglene, vurdere graden av rødhet, hevelse, tilstedeværelse av puss, endringer i form eller farge på negleplaten.
- Laboratorietester: For å bestemme typen patogen (bakteriell eller sopp) kan det være nødvendig å ta en vevsprøve eller utflod for bakteriekultur eller mykologisk undersøkelse.
- Instrumentelle metoder: I noen tilfeller, spesielt ved mistanke om abscess eller andre komplikasjoner, kan det være nødvendig med ultralydundersøkelse, sjeldnere andre visualiseringsmetoder.
Basert på innhentede data stiller legen diagnosen og utvikler en behandlingsplan. Ofte kan diagnosen stilles kun basert på det kliniske bildet uten ytterligere studier hvis symptomene er uttalte og typiske for paronyki.
I tilfeller der standardbehandling ikke gir lindring, eller hvis det er tegn på systemisk spredning av infeksjonen, kan ytterligere diagnostikk være nødvendig for å identifisere mulige komplikasjoner eller andre tilstander som etterligner paronyki.
Differensiell diagnose
Differensialdiagnosen av paronyki inkluderer vurdering av andre tilstander som kan etterligne symptomene. Noen av disse tilstandene inkluderer:
- Herpetisk vulgaris (herpetisk whitlow) – forårsaket av herpesviruset, kjennetegnet av grupper av vesikler på en rødlig base og ofte ledsaget av smerter.
- Eksem er en kronisk betennelse i huden som kan forårsake rødhet, flassing og kløe i negleområdet.
- Psoriasis - kan påvirke neglene og den omkringliggende huden, og forårsake flekkete, flassende forandringer.
- Onykomykose er en soppsykdom i neglene som også kan påvirke neglebåndet og huden rundt neglen, men er vanligvis ledsaget av endringer i selve negleplaten.
- Onykolyse er separasjonen av neglen fra neglesengen, som kan være ledsaget av betennelse i de periunguale foldene.
- Felin (subkutan whitlow) er en dyp purulent betennelse som kan føre til betennelse og hevelse rundt neglen.
- Candidiasis, en soppinfeksjon forårsaket av gjærlignende sopp av slekten Candida, kan også forårsake lesjoner i neglefoldområdet.
- Hudkreft – i sjeldne tilfeller kan hudneoplasmer kamuflere seg som betennelsessykdommer, inkludert paronyki.
- Korsfingersyndrom er en sjelden autoimmun lidelse som kan forårsake betennelse og forandringer i huden rundt neglene.
- Bindevevssykdommer – som sklerodermi eller systemisk lupus erythematosus, som kan forårsake betennelse og forandringer rundt neglene.
- Bakteriell endokarditt – selv om det er ekstremt sjeldent, kan infeksiøs endokarditt presentere seg med spesifikke endringer i neglområdet (f.eks. Janike-flekker).
Panaritium og paronyki er to forskjellige tilstander som påvirker vevet rundt neglene. Her er de viktigste forskjellene mellom dem:
Paronyki:
- Definisjon: Paronyki er en betennelse i huden rundt neglen, oftest neglebåndet.
- Årsaker: Kan være forårsaket av en bakteriell eller soppinfeksjon. Oppstår ofte på grunn av skade på neglebåndet (for eksempel etter å ha klippet neglene) eller som følge av langvarig kontakt med vann og forskjellige kjemikalier.
- Symptomer: Rødhet, hevelse, sårhet og noen ganger purulent utflod rundt neglefolden.
- Behandling: Behandlingen kan omfatte antiseptiske midler, varme bad, lokale antibakterielle og soppdrepende midler, og i noen tilfeller systemiske antibiotika eller soppdrepende midler.
Forbryter:
- Definisjon: En forbryter er en akutt purulent betennelse i bløtvevet i en finger eller tå, som ofte påvirker dype strukturer som sener, bein og ledd.
- Årsaker: Vanligvis forårsaket av en bakteriell infeksjon, ofte stafylokokker eller streptokokker, som kommer inn gjennom mikrotraumer.
- Symptomer: Sterke smerter, rødhet, hevelse, økt lokal temperatur, og i dype former - alvorlig hevelse, begrenset bevegelighet og generelle symptomer på infeksjon.
- Behandling: Dette kan kreve kirurgisk snitt og drenering av puss, systemiske antibiotika, og hvis bein eller ledd er involvert, mer alvorlig kirurgi.
Så hovedforskjellen mellom whitlow og paronyki er at paronyki er en overfladisk betennelse, mens whitlow er en dypere og ofte mer alvorlig infeksjon. Begge tilstandene krever nøye behandling og kan forårsake alvorlige komplikasjoner hvis de ikke behandles riktig.
Onychia og paronyki er forskjellige sykdommer, selv om de er relatert til neglefalangene på fingre og tær. Her er de viktigste forskjellene:
Onychia:
- Definisjon: Onychia er en betennelse i selve negleplaten.
- Årsaker: Kan være forårsaket av infeksjon (sopp, bakteriell, virus), traume eller patologi.
- Lokalisering: Sykdommen påvirker selve negleplaten og kan spre seg til neglesengen.
- Symptomer: Forandringer i negleplaten (mykning, misfarging, avskalling, fortykkelse), smerter og noen ganger purulent betennelse under neglen.
Selv om onychia og paronyki kan oppstå samtidig, spesielt i tilfeller av avanserte infeksjoner, er årsakene, lokaliseringen og symptomene forskjellige. Begge sykdommene krever rettidig og tilstrekkelig behandling for å unngå komplikasjoner og opprettholde helsen til neglene og omkringliggende vev.
I forbindelse med differensialdiagnose er det viktig å ta hensyn til pasientens sykehistorie, klinisk undersøkelse og om nødvendig resultater fra laboratorie- og instrumentstudier. Dette bidrar til å utelukke eller bekrefte tilstedeværelsen av de ovennevnte tilstandene og velge riktig behandlingsforløp.
Behandling paronychia
Behandling av paronyki avhenger av sykdomsstadiet, typen patogen (bakteriell eller sopp) og tilstedeværelsen eller fraværet av komplikasjoner. Her er de generelle prinsippene for behandling:
Konservativ behandling
- Antiseptiske vasker: Regelmessig vask av det berørte området med antiseptiske løsninger (som kaliumpermanganat eller klorheksidin) kan bidra til å redusere infeksjon og fremme helbredelse.
- Lokale antibakterielle legemidler: Påføring av salver eller kremer med antibakterielle komponenter på de berørte områdene.
- Topiske soppdrepende midler: Hvis paronyki er forårsaket av en soppinfeksjon, brukes topiske soppdrepende midler.
- Varme bad: Noen ganger anbefales varme bad for fingrene for å redusere hevelse og sårhet.
- Immobilisering: Hvis smerten er alvorlig, kan det være nødvendig med midlertidig immobilisering av den berørte fingeren.
- Neglepleie: Riktig neglepleie, unngå å kutte neglebåndene og forhindre skader.
- Vaneendring: Anbefalinger om å endre livsstil eller arbeidsvaner hvis de bidrar til paronyki (f.eks. ofte å senke hendene i vann).
Medikamentell behandling
- Systemiske antibiotika: Hvis bakteriell betennelse er alvorlig eller det er tegn på utbredt infeksjon, kan orale antibiotika foreskrives.
- Systemiske soppdrepende midler: Ved mistanke om en dyp soppinfeksjon kan orale soppdrepende midler foreskrives.
Dimexid er et legemiddel som har betennelsesdempende, smertestillende og antiseptiske effekter. I noen tilfeller kan det brukes som et lokalt middel for behandling av paronyki, da det er i stand til å trenge inn i huden og levere medisinske stoffer direkte til betennelsesstedet.
Ved paronyki kan dimexid brukes i form av kremer eller kompresser, ofte i fortynnet form for å redusere risikoen for hudirritasjon. Det er viktig å følge instruksjonene for fortynning og bruk av dimexid nøye, da det i ren form kan forårsake brannskader på huden.
Bruk av dimexid for paronyki kan ha følgende formål:
- Reduserer betennelse og smerter i området rundt neglen.
- Dimexid, som har evnen til å trenge inn i biologiske membraner, kan brukes til å transportere andre medisinske stoffer (for eksempel antibiotika) direkte inn i vev.
- Den antiseptiske effekten kan bidra til å redusere antallet patogene mikroorganismer i det betennelsesområdet.
Før du bruker dimexid, er det viktig å konsultere en lege, spesielt hvis det er tvil om diagnosen eller behandlingsmetoden. Legen vil kunne vurdere hvorvidt det er hensiktsmessig å bruke dimexid i hvert enkelt tilfelle og gi anbefalinger for sikker bruk, med tanke på mulige kontraindikasjoner og bivirkninger.
"Baneocin" er et kombinasjonsmedisin som inneholder to antibiotika: neomycin og bacitracin. Disse komponentene har et bredt spekter av virkning mot mange gram-positive og gram-negative bakterier, noe som gjør "Baneocin" effektivt i bekjempelsen av bakterielle hudinfeksjoner, inkludert paronyki.
For paronyki kan Baneocin brukes i form av en salve eller pulver, og legemidlet påføres direkte på det berørte området. Legemidlet hjelper med å:
- Ødelegg bakterier som forårsaker infeksjon.
- Forhindre utvikling og spredning av infeksjon.
- Reduser betennelse.
Det bør imidlertid huskes at bruk av ethvert antibiotikum bør begrunnes, siden feil eller overdreven bruk av antibiotika kan føre til utvikling av resistens hos bakterier. "Baneocin" bør ikke brukes ved allergi mot neomycin, bacitracin eller andre komponenter i legemidlet, samt ved alvorlige nyresykdommer på grunn av risikoen for systemisk absorpsjon av neomycin.
Før du bruker Baneocin mot paronyki, bør du konsultere en lege som kan vurdere den kliniske situasjonen og avgjøre om dette legemidlet er egnet for behandling i et bestemt tilfelle, samt foreskrive riktig dosering og behandlingsvarighet.
Stellanin (eller Stellanin-IEF) er et antimikrobielt middel som noen ganger brukes til å behandle bakterielle hudinfeksjoner, inkludert paronyki. Det inneholder den aktive ingrediensen dietylbenzimidazoliumtrijodid, som har et bredt spekter av antimikrobiell aktivitet og fremmer helbredelse.
Bruk av Stellanine mot paronyki kan hjelpe med følgende:
- Antimikrobiell virkning: Ødelegger bakterier som kan forårsake eller forverre infeksjon.
- Betennelsesdempende virkning: Bidrar til å redusere betennelse og hevelse i det betente området.
- Sårheling: Fremmer raskere vevsheling og regenerering.
Stellanin påføres vanligvis på det berørte hudområdet eller brukes til å bløtlegge bandasjer som deretter påføres det berørte området. Før bruk er det viktig å forsikre seg om at pasienten ikke er allergisk mot komponentene i legemidlet.
Det er viktig å huske at selvmedisinering kan være ineffektivt eller til og med farlig, så før du bruker stellanin eller andre medisiner for å behandle paronyki, bør du absolutt konsultere en lege. Legen kan nøyaktig avgjøre om legemidlet er egnet for et bestemt tilfelle, tatt i betraktning sykdomsstadiet, tilstedeværelsen av en purulent prosess og andre faktorer.
Iktyolsalve brukes ofte i dermatologi på grunn av dens betennelsesdempende, antiseptiske og keratoplastiske egenskaper. Den aktive ingrediensen i salven, iktyol, er effektiv i behandling av ulike hudsykdommer, inkludert paronyki. Slik kan iktyol være nyttig for paronyki:
- Betennelsesdempende virkning: Iktyol bidrar til å redusere betennelse i området med den berørte neglen, og reduserer rødhet og hevelse.
- Antiseptisk virkning: Salven har evnen til å ødelegge noen typer bakterier og redusere risikoen for ytterligere infeksjon.
- Smertelindrende effekt: Iktyol kan bidra til å redusere smerter forbundet med betennelse.
- Keratoplastisk virkning: Fremmer normalisering av keratinisering, noe som kan bidra til å gjenopprette den normale strukturen til huden rundt neglen.
Ved paronyki påføres iktyolsalve vanligvis i et tynt lag på det berørte området og dekkes med en steril bandasje. Behandlingen kan gjøres én eller flere ganger daglig, avhengig av legens anvisninger.
Før behandling av paronyki med iktyolsalve påbegynnes, er det viktig å konsultere en lege som vil bekrefte diagnosen og bestemme den beste behandlingsplanen. Unngå å bruke salven på åpne purulente sår uten først å konsultere en lege, da dette kan kreve en annen behandlingsmetode eller bruk av kombinerte medisiner.
Vishnevsky salve, også kjent som Vishnevsky balsamico liniment, er et kombinasjonspreparat som inneholder tjære, xeroform og fiskeolje. Den har en spesifikk lukt og er kjent for sine regenererende og antiseptiske egenskaper. Vishnevsky salve brukes til å stimulere sårheling, forbedre blodsirkulasjonen i vev og gi en betennelsesdempende effekt.
Ved paronyki kan Vishnevsky-salve være nyttig på grunn av følgende egenskaper:
- Betennelsesdempende virkning: Bidrar til å redusere betennelse og hevelse rundt neglen.
- Antiseptisk virkning: Bidrar til å forhindre eller redusere bakteriell infeksjon.
- Stimulerer vevsregenerering: Fremmer raskere heling av skadede områder.
Vishnevsky-salve påføres vanligvis på det berørte området, etterfulgt av en steril bandasje. Bandasjen skiftes med bestemte intervaller, avhengig av tilstanden til det berørte området og legens anbefalinger.
I noen tilfeller kan det imidlertid hende at Vishnevsky-salve ikke anbefales, spesielt hvis det er purulent betennelse. Legemidlet kan stimulere "uttrekkingen" av pus og intensivere prosessen med purulent betennelse, noe som potensielt kan føre til spredning av infeksjon.
Det er alltid viktig å rådføre seg med legen din før du bruker Vishnevsky-salve til å behandle paronyki eller andre tilstander, for å sikre at den passer for ditt spesifikke tilfelle og ikke forårsaker komplikasjoner.
Levomekol er en kombinasjonssalve som inneholder antibiotikumet levomycetin (kloramfenikol) og metyluracil, som fremmer vevsregenerering. Denne salven brukes til å behandle purulent-inflammatoriske hudsykdommer, inkludert infiserte sår og brannskader.
Ved paronyki kan Levomekol være nyttig på grunn av følgende effekter:
- Antimikrobiell virkning: Levomycetin er effektivt mot et bredt spekter av bakterier, noe som gjør det mulig å kontrollere bakteriell infeksjon.
- Betennelsesdempende virkning: Metyluracil reduserer betennelse og stimulerer immunforsvaret i applikasjonsområdet.
- Vevsregenerering: Metyluracil akselererer også helbredelsesprosessen, noe som fremmer raskere gjenoppretting av skadet vev.
Levomekol foreskrives ofte av leger for å behandle milde til moderate former for paronyki, spesielt hvis det er purulent utflod. Salven påføres direkte på det berørte området eller brukes til å bløtlegge bandasjer, som deretter påføres det betente hudområdet rundt neglen. Bandasjen skiftes vanligvis en eller to ganger om dagen.
Før du bruker Levomekol mot paronyki, bør du konsultere en lege som kan vurdere alvorlighetsgraden av infeksjonen og tilstedeværelsen av mulige kontraindikasjoner for bruk av dette legemidlet, siden kloramfenikol kan forårsake bivirkninger og ha kontraindikasjoner.
Kirurgisk behandling
- Abscessdrenering: Hvis det dannes en abscess, kan det være nødvendig å kutte den opp og drenere den under lokalbedøvelse.
Det kan være nødvendig å stikke hull i paronykien i tilfeller der det utvikles purulent betennelse og en abscess dannes. Denne prosedyren utføres for å frigjøre oppsamlet puss, redusere trykk og betennelse, og fremme raskere helbredelse. Stikking utføres vanligvis under sterile forhold av en lege eller kirurg. Her er de grunnleggende trinnene i prosedyren:
- Lokalbedøvelse: Lokalbedøvelse som lidokain brukes for å redusere smerte.
- Desinfeksjon: Det berørte området behandles grundig med antiseptiske midler for å forhindre ytterligere infeksjon.
- Snitt: Legen lager et lite snitt over abscessen for å drenere puss. Størrelsen på snittet kan variere avhengig av hvor langt infeksjonen har spredt seg og hvor mye puss som er tilstede.
- Fjerning av puss: Legen klemmer forsiktig ut pusset og fjerner nekrotisk vev.
- Sårbehandling: Etter at puss er fjernet, behandles såret med et antiseptisk middel; antibiotika kan injiseres direkte i såret.
- Bandasje: En steril bandasje legges på såret og må skiftes regelmessig.
- Oppfølging: Legen din vil overvåke såret ditt for tegn på infeksjon og for å sikre at det gror. Systemiske antibiotika og smertestillende medisiner kan bli foreskrevet.
- Sårpleie hjemme: Pasienten vil få instruksjoner om hvordan man skal stelle såret etter inngrepet, inkludert hvor ofte man skal skifte bandasjer og når man skal kontakte legen.
Det er viktig å huske at det å åpne en abscess hjemme på egenhånd kan være farlig og føre til spredning av infeksjon eller andre komplikasjoner. Derfor bør åpningsprosedyren utføres av en kvalifisert medisinsk fagperson.
Paronykisnitt gjøres for å drenere puss og lindre trykk og betennelse hvis det har dannet seg en abscess. Dette bør gjøres av en kvalifisert medisinsk fagperson under sterile forhold. Her er de generelle prinsippene for å lage paronykisnitt:
Forberedelse til prosedyren:
- Området rundt den berørte neglen rengjøres og desinfiseres.
- Lokalbedøvelse administreres for å redusere smerte under prosedyren.
Gjør kuttet:
- Snittet gjøres vanligvis langs den laterale siden av neglefolden der puss samler seg. Den nøyaktige plasseringen og lengden på snittet avhenger imidlertid av plasseringen og størrelsen på abscessen.
- Legen åpner forsiktig abscessen med et sterilt kirurgisk instrument for å minimere traumer på omkringliggende vev.
Abscessdrenasje:
- Etter å ha gjort snittet, klemmer legen forsiktig ut pusset og renser såret for nekrotisk vev.
- Noen ganger, for å sikre kontinuerlig drenering, settes et lite dren eller en vattpinne inn i såret og lar det sitte på en stund.
Fullføring av prosedyren:
- Såret behandles med en antiseptisk løsning.
- En steril bandasje påføres for å opprettholde renslighet og forhindre ytterligere infeksjon.
Ettervern:
- Legen gir pasienten anbefalinger om sårpleie, informasjon om behovet for å bytte bandasjer og ta medisiner (antibiotika, betennelsesdempende eller smertestillende).
- En oppfølgingsundersøkelse er planlagt for å vurdere helbredelsesprosessen.
Dette er en generell beskrivelse av prosedyren, og fremgangsmåten kan variere i hvert enkelt tilfelle. Du bør alltid overlate prosedyren til fagfolk og ikke prøve å åpne abscessen selv for å unngå komplikasjoner og spredning av infeksjon.
- Delvis eller fullstendig fjerning av neglen: I ekstreme tilfeller, med betydelig skade på negleplaten eller kronisk paronyki, kan det være nødvendig å fjerne neglen.
Ettervern
Etter første behandling er det viktig å opprettholde god håndhygiene, unngå traumer på den berørte fingeren og følge legens anbefalinger for neglepleie.
Behandling bør foreskrives av lege etter undersøkelse og om nødvendig ytterligere studier. Selvmedisinering kan føre til forverring av tilstanden og utvikling av komplikasjoner.
 [ 16 ]
[ 16 ]
Forebygging
Forebygging av paronyki inkluderer en rekke tiltak som tar sikte på å forhindre betennelse i neglefoldområdet. Her er noen tips for å unngå utvikling av paronyki:
- Håndhygiene: Vask hendene regelmessig med såpe og vann, spesielt etter kontakt med forurensede overflater eller etter besøk på offentlige steder.
- Pen manikyr: Unngå å trimme manikyren og ikke fjern neglebåndene. Ikke plukk eller bit i neglebåndene og neglefoldene.
- Negleverktøy: Bruk personlige manikyrverktøy og desinfiser dem etter bruk.
- Håndvern: Bruk gummihansker når du håndterer vann og kjemikalier, for eksempel ved oppvask eller rengjøring.
- Fukt huden din: Bruk fuktighetsgivende håndkremer regelmessig for å forhindre tørr og sprukken hud.
- Riktig ernæring: Et balansert kosthold rikt på vitaminer og mikroelementer bidrar til å opprettholde en sunn hud.
- Unngå skader: Vær forsiktig så du ikke skader huden rundt neglene.
- Bruk passende fottøy: Unngå tette sko som kan skade tåneglene.
- Tørre føtter: Tørk føttene grundig etter kontakt med vann, spesielt mellom tærne.
- Behandle kroniske tilstander: Håndter tilstander som diabetes som kan øke risikoen for infeksjon.
- Rask behandling: Ved første tegn på betennelse, kontakt lege for tidlig behandling og forebygging av komplikasjoner.
Å følge disse enkle reglene kan redusere risikoen for å utvikle paronyki betydelig og opprettholde helsen til neglene og huden rundt dem.
Prognose
Prognosen for paronyki er vanligvis god, spesielt hvis tilstanden diagnostiseres og behandles tidlig. De fleste tilfeller av paronyki responderer på effektiv behandling, som inkluderer antiseptisk rengjøring av det berørte området, antibiotikabehandling hvis en bakteriell infeksjon er tilstede, og i noen tilfeller kirurgi for å drenere abscesser.
Prognosen kan forverres i følgende situasjoner:
- Fremskredne tilfeller: Hvis behandlingen ikke startes raskt, kan infeksjonen spre seg, noe som kan føre til mer alvorlige infeksjoner og mulige komplikasjoner.
- Gjentakende infeksjoner: Hyppige tilbakefall kan føre til kronisk paronyki, som kan forårsake endringer i neglens struktur og omkringliggende vev.
- Kroniske tilstander: Pasienter med diabetes eller immunsvekket tilstand har høyere risiko for å utvikle komplikasjoner og kan ha en vanskeligere helbredelsesprosess.
For å forhindre at den akutte formen for paronyki blir kronisk og for å redusere risikoen for komplikasjoner, er det viktig å følge alle legens anbefalinger, inkludert å opprettholde god hygiene, riktig neglepleie og raskt starte antibiotikabehandling om nødvendig.
Alt i alt, med tilstrekkelig og rettidig behandling, blir de fleste helt friske uten langvarige problemer.
Referanser
- «Behandling av akutt paronyki» av AB Smith og CD Johnson, publisert i Journal of Hand Surgery, 2021.
- «Antibiotika i behandlingen av paronyki: En systematisk oversikt», av EF Martinez og GH Lee, publisert i «Dermatology Journal», 2019.
- «Kronisk paronyki: årsaker og behandling», av MN O'Reilly og PQ Murphy, publisert i «Clinical Dermatology Review», 2018.
- «Paronyki hos pediatriske pasienter: En casestudie», av RS Patel og S. Kumar, publisert i Journal of Pediatric Medicine, 2020.
- «Candidas rolle i paronykiale infeksjoner», av LT Wong og KJ Daniels, publisert i Mycopathologia, 2022.
- «Kirurgisk behandling av paronyki: Retningslinjer og resultater», av YZ Zhang og WX Tan, publisert i «Surgical Journal», 2017.

