Medisinsk ekspert av artikkelen
Nye publikasjoner
Osteoblastoklastom
Sist anmeldt: 29.06.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
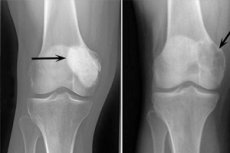
Osteoblastoklastom er en svulstprosess som kan være enten godartet eller ondartet og skader forskjellige skjelettknokler. Først ble patologien kalt gigantocellulær svulst (siden 1912), 10 år senere foreslo Dr. Stewart navnet osteoklastom. Og først i 1924 introduserte professor Rusakov det raffinerte begrepet "osteoblastoklastom", som mer fullstendig samsvarte med den cellulære sammensetningen av neoplasmen.
I dag regnes osteoblastoklastom som en ekte neoplasme, en bløtvevssvulst med et omfattende vaskulært nettverk. Det eneste riktige behandlingsalternativet er fjerning av svulsten i friskt vev, noen ganger samtidig med beintransplantasjon. [ 1 ]
Epidemiologi
Forekomsten av beinsvulster på verdensbasis varierer fra 0,5 til 2 %. Ifølge amerikansk statistikk er osteosarkom (omtrent 34 % av tilfellene), kondrosarkom (27 %) og Ewings tumor (18–19 %) de vanligste. Kordomer, fibrosarkomer, fibrosarkomer, histiocytomer, kjempecelletumorer og angiosarkomer er mindre vanlige.
Insidensraten er sterkt korrelert med alder. Dermed oppdages den første økningen i tumorvekst i ungdomsårene (rundt 16 år), og den andre økningen i middelalderen.
Osteoblastoklastom er en relativt vanlig svulst. Den forekommer i omtrent 2–30 % av alle beinsvulster. Kvinner rammes oftere, men menn kan også rammes, hovedsakelig mellom 18 og 40 år. Barn under 12 år rammes sjelden, men selv i denne aldersperioden er forekomsten ikke utelukket. Det finnes beskrivelser av familiære og arvelige tilfeller av osteoblastoklastom.
Oftest (ca. 75 %) finnes svulsten i lange rørformede bein, mye sjeldnere påvirkes flate og små bein.
I lange rørformede bein er epimetafysen hovedsakelig påvirket, og i barndommen er det metafysen som er påvirket. Neoplasmen sprer seg ikke til området rundt epifysen og leddbrusken. Svært sjelden finnes problemet i diafysen (mindre enn 0,5 % av tilfellene).
Det bemerkes at med utviklingen av medisin holder forekomsten av osteoblastoklastom seg stabil, men dødeligheten har sunket betydelig. Den viktigste og mest sannsynlige årsaken til patologi anses å være påvirkningen av ioniserende stråling. Dermed øker risikoen hos personer som har fått høye doser strålebehandling, så vel som hos pasienter som har blitt injisert med radioisotoper (for diagnose eller terapeutiske formål). Andre vanlige etiologiske faktorer inkluderer ugunstig økologi og arvelighet. [ 2 ]
Fører til osteoblastoklastomer
Osteoblastoklastom er et fokus for patologisk endrede celler som kan oppstå i nesten alle deler av skjelettet. Til tross for strukturelle abnormaliteter fortsetter patologiske celler å dele seg, som i friskt vev. Strukturen deres avviker i stor grad fra normen, noe som innebærer erstatning av egenskapene til det direkte berørte beinet og dets typiske funksjon. Patologisk endrede ondartede celler får en tilbøyelighet til ukontrollert, ofte rask multiplikasjon, noe som resulterer i at tumorvolumet øker. Tidligere normalt beinvev kan fortrenges av neoplasmens strukturer, og individuelle patologiske celler kan separeres og transporteres med blod eller lymfe til andre, fjerne anatomiske soner. På denne måten dannes metastaser.
Det er kjent at kilden til ondartet osteoblastoklastom kan være enhver ondartet svulst lokalisert i hvilken som helst del av kroppen (inkludert svulster i indre organer). Spredningsveien for prosessen er metastase. Men de fleste osteoblastoklastomer (både godartede og ondartede) er primære svulster som oppstår og utvikler seg først og på samme sted.
Generelt sett er osteoblastoklastomer multifaktorielle svulster hvis eksakte årsaker ikke er fastslått på dette tidspunktet. Betingelser for forekomst av neoplasmer inkluderer blant annet:
- En immunsviktstilstand;
- Medfødte vevsendringer;
- Mutagene miljøpåvirkninger;
- Hormonelle forandringer;
- Samtidige patologier og skader (traumer er ofte tilstede i anamnesen).
Risikofaktorer
Det mangler presise data om årsakene til dannelse av osteoblastoklastom. Eksperter antyder imidlertid at en rekke faktorer er involvert i økt risiko for beinonkopatologier:
- Arvelighet. I mange tilfeller er tendensen til tumorprosesser genetisk bestemt. Dette kan spesielt være tilfelle med Leigh-Fraumeni syndrom, som disponerer for utvikling av ulike neoplasmer, inkludert kreftsvulster og sarkomer.
- Pagets sykdom. Sykdommen kan ramme ett eller flere bein og tilhører en pre-tumor patologi. Hos pasienter med denne lidelsen tykner og blir beinene sprø samtidig, noe som resulterer i hyppige patologiske frakturer. Osteosarkom forekommer i omtrent 8 % av tilfellene med alvorlig Pagets sykdom.
- Flere benete overvekster, eksostoser.
- Flere osteokondromer (inkludert arvelige).
- Flere enkondromer (risikoen er liten, men fortsatt tilstede).
- Strålingseksponering (inkludert intens stråling brukt til å behandle andre tumorprosesser og effektene av radioaktivt radium og strontium).
En spesiell risikokategori inkluderer strålebehandling i barndommen og ung alder, mottak av doser over 60 Gray.
Eksperter gjør oppmerksom på at ikke-ioniserende stråler – spesielt mikrobølge- og elektromagnetisk stråling, som dannes fra kraftledninger, mobiltelefoner og husholdningsapparater – ikke medfører risiko for osteoblastoklastom.
Patogenesen
De patogenetiske trekkene ved forekomsten og utviklingen av osteoblastoklastom er ikke fullt ut forstått, noe som skyldes patologiens kompleksitet. Den grunnleggende årsaken til tumordannelse er en svikt i celledifferensiering på grunn av immunsystemets feilfunksjon. Dette gir opphav til vekst av en tumor bestående av "feil", udifferensierte celler, som bestemmer egenskapene til neoplasmen og strukturelt ligner umodne celler. Hvis cellestrukturen er nær normal, men ikke er det, sies det å være et godartet osteoblastoklastom. Ved uttalte endringer i cellestrukturen tilskrives tumoren ondartede prosesser. For en slik neoplasme er en endring i den antigene cellefolden, ukontrollert vekst og celledeling typisk. Sammen med tap av spesifisitet i cellestrukturen lider også funksjonaliteten. Blant annet skiller ondartet osteoblastoklastom seg fra godartet osteoblastoklastom ved prosessen med invasjon i nærliggende friskt vev. Ved godartet beinneoplasme er det ingen spiring til friske strukturer, det er ingen tendens til rask vekst og spredning i hele kroppen, det er ingen tendens til vilkårlig selvdestruksjon og forgiftning av produkter av tumornedbrytning.
Benstrukturen ødelegges i alle tilfeller, uavhengig av patologiens godartethet. Som et resultat blir det berørte bensegmentet skjørt og sprøtt. Ofte er årsaken til å henvende seg til leger et patologisk brudd som oppstår selv under minimal belastning.
Det er viktig å merke seg: prosessens godartethet er alltid en betinget tilstand, fordi det er risiko for malignisering, og det godartede fokuset transformeres, ondartet osteoblastoklastom oppstår.
Symptomer osteoblastoklastomer
Det kliniske bildet ved osteoblastoklastom avhenger hovedsakelig av lokalisering og stadium av den patologiske prosessen. Som regel er svulsten karakterisert av følgende trekk:
- Neoplasmen er ensom;
- Påvirker hovedsakelig de rørformede beinene i nedre eller øvre lemmer;
- Finnes sjeldnere i flate bein;
- Det er en gnagende smerte i det berørte segmentet;
- Hud- og karmønsteret over det patologiske fokuset øker;
- Det syke lemmet er deformert (lokal volumøkning);
- Arbeidet til leddet nærmest osteoblastoklastomet eller lemmet som helhet er forstyrret;
- Palpatorisk bestemt komprimert fokus med en karakteristisk "pergamentknas".
Generelt kan symptomene deles inn i lokale og generelle symptomer. Lokale symptomer oppdages visuelt – spesielt kan man se krumning eller utbuling av beinfragmentet. Det rettes også oppmerksomhet mot forandringer i huden over det patologiske fokuset: et vaskulært mønster er tydelig manifestert, vevet er hovent eller flatt. Svulsten kan palperes – ofte er det smertefritt, men har en karakteristisk struktur. Ondartede svulster er vanligvis klumpete og uregelmessige i konfigurasjon.
Det tilstøtende leddet kan være begrenset i bevegelse, vedvarende smertefullt. På grunn av kompresjon av kar og nervestammer svekkes ofte følsomheten, og vedvarende hevelse oppstår. Lymfesystemet reagerer også: nærliggende lymfeknuter blir forstørret.
Generell symptomatologi er mer typisk for ondartede osteoblastoklastomer og skyldes kroppens rusprosesser. Pasienter kan ha:
- Feber, febertilstander;
- Magerhet;
- Konstant svakhet;
- Døsighet eller søvnløshet, appetittforstyrrelser;
- Overdreven svetting om natten;
- Kollapse.
Det finnes også en liten andel osteoblastoklastomer, som vanligvis er små og ikke klinisk synlige. De blir et tilfeldig funn under radiologiske eller bildediagnostiske undersøkelser av andre årsaker.
Første tegn på osteoblastoklastom-osifikasjon
- Akselererer veksten av neoplasmen.
- Økt smertesyndrom.
- Utvidelse av det destruktive fokuset i diameter, eller transformasjon av den cellulær-trabekulære formen til en lytisk form.
- Oppløsning av det kortikale laget over et relativt langt område.
- Tap av klarhet i konfigurasjoner av det destruktive fokuset.
- Oppløsning av lukkeplaten som pleide å blokkere medullærkanalen.
- Periosteal reaksjon.
Malignitet i osteoblastoklastom er basert på kliniske og radiologiske indikatorer og bekreftes nødvendigvis ved morfologisk diagnose av tumorvev.
I tillegg til osloplastisering av en initialt godartet neoplasme, finnes det også et primært malignt osteoblastoklastom. Faktisk er en slik svulst en type sarkom av osteogen etiologi.
Plasseringen av ondartet osteoblastoklastom er den samme som ved benign prosess. Røntgen avslører et destruktivt fokus i beinvevet uten klare konturer. Ødeleggelsen av det kortikale laget er utvidet, og observeres ofte spiring inn i bløtvevsstrukturer.
Tegn for å skille malign osteoblastoklastom fra den osteogene formen av osteoklastisk sarkom:
- Pasientenes overveiende eldre alder;
- Mindre levende symptomer;
- En gunstigere langsiktig prognose.
Osteoblastoklastom hos barn
Osteoblastoklastom i barndommen er sjeldent: det er bare to eller tre tilfeller per én million barn. Det bør bemerkes at blant alle pediatriske pasienter dominerer de som er eldre enn 10–15 år.
Forskere kan ikke navngi den eksakte årsaken til osteoblastoklastom hos barn. Antagelig er patologien forbundet med intensiv vekst i barnets kropp, samt med en genetisk faktor.
Det finnes også indikasjoner på mulige årsaker som radioaktiv eksponering (spesielt strålebehandling), cellegiftbehandling (cytostatika). Mange cellegiftmedisiner kan ødelegge arvematerialet i beinceller, noe som fører til utvikling av tumorigenese.
I tillegg er risikoen for osteoblastoklastom høyere hos barn med visse medfødte tilstander, som bilateral retinoblastom eller Li-Fraumeni syndrom. Det finnes også en årsakssammenheng med Pagets sykdom.
Det er også kjent at hos de aller fleste barn (omtrent 90 %) klarer ikke leger å oppdage noen av risikofaktorene som er nevnt ovenfor.
Det er vanskelig å forutsi forløpet av osteoblastoklastom i barndommen, da det avhenger av egenskapene til en bestemt svulst, dens lokalisering, spredningsgraden på diagnosetidspunktet, behandlingens aktualitet og fullstendigheten av fjerningen av neoplasmen.
Kvaliteten på behandlingen av osteoblastoklastom har gjort store fremskritt de siste 2–3 tiårene. Den terapeutiske protokollen har blitt kombinert, og helbredelsesraten har økt til mer enn 70–80 %. Et gunstig resultat kan sies dersom tumorprosessen fjernes radikalt kirurgisk og effekten konsolideres med en tilstrekkelig cellegiftkur. Barn med godartet osteoblastoklastom har best sjanse for å bli friske.
Når spesifikke tall for helbredede pasienter oppgis, ser vi bare generelle tall: ingen statistikk kan nøyaktig forutsi og bestemme sjansene for et bestemt barn. Begrepet «tilfriskning» forstås først og fremst som «fravær av tumorprosess i kroppen», ettersom moderne terapeutiske tilnærminger er i stand til å sikre langsiktig fravær av tilbakefall. Man bør imidlertid ikke glemme muligheten for uønskede bivirkninger og senkomplikasjoner. Derfor bør enhver behandling, uavhengig av kompleksitet, føre til rehabiliteringstiltak av høy kvalitet. I tillegg trenger barn fortsatt ortopedisk behandling i lang tid.
Skjemaer
Klassifiseringen av neoplasmer i beinvev er ganske bred. Oppmerksomheten rettes hovedsakelig mot variasjoner i cellestruktur og morfologiske egenskaper ved tumorprosessen. Dermed er tumorer delt inn i to kategorier:
- Osteogen (dannet på basis av beinceller);
- Neosteogen (dannet i bein under påvirkning av andre celletyper - for eksempel vaskulære eller bindevevsstrukturer).
Osteoblastoklastom i beinvev er hovedsakelig en godartet svulst. Til tross for dette har den ofte aggressiv vekst, bidrar til ødeleggelse og tynning av beinvev, noe som gjør kirurgisk inngrep nødvendig. Samtidig kan kjempecelleosteoblastom også være ondartet.
Avhengig av kliniske og radiologiske parametere og morfologisk bilde, skilles det mellom tre grunnleggende former for osteoblastoklastomer:
- Den cellulære formen finnes hovedsakelig hos eldre mennesker, den er preget av langsom utvikling. Diagnosen avslører en fortykket, klumpete hevelse, uten mulighet for klinisk avgrensning av svulstfokuset fra friske beinsoner.
- Cystisk form manifesterer seg først og fremst med smerte. Palpatorisk bestemmes symptomet på "pergamentknusing". Visuelt observeres en benete svulst med jevnt konveks, kuppelformet konfigurasjon.
- Den lytiske formen regnes som en sjelden variant av patologien, den oppdages hovedsakelig i ungdomsårene. Tumorprosessen utvikler seg raskt nok, pasienten begynner å bli plaget av smerte, inkludert ved palpasjon.
En kjempecelletumor kan dannes på nesten alle bein i skjelettet, selv om rørformede bein i lemmer, ribbein og ryggrad påvirkes noe oftere. Osteoblastoklastom i underkjeven forekommer dobbelt så ofte som i overkjeven. Ved palpasjon observeres en tett neoplasma med myke soner. De vanligste klagene fra pasienter: tilstedeværelsen av en bule som blør og skaper ubehag når man tygger mat. Etter hvert som problemet utvikler seg, komplementeres det av nedsatt funksjon av kjeveleddet. Blant rørformede bein påvirker svulsten oftere lårbenet og skinnebenet. Osteoblastoklastom i lårbenet finnes hovedsakelig hos middelaldrende personer. Sykdommen er ledsaget av nedsatt funksjon av det tilsvarende leddet, halthet oppstår, og huden over neoplasmaet er dekket av et uttalt vaskulært mønster.
I tillegg til klassifiseringen ovenfor finnes det sentrale og perifere former for patologi, selv om det ikke er noen morfologiske forskjeller mellom dem. Perifert osteoblastoklastom har en gingival lokalisering, og den sentrale formen utvikler seg i beinet og kjennetegnes av tilstedeværelsen av flere blødninger i det (derfor er det andre navnet på det sentrale osteoblastoklastomet en brun svulst). Utseendet til en brun farge skyldes avsetning av erytrocytter, som går i oppløsning med dannelsen av hemosiderin.
Ondartede beinsvulster går gjennom følgende stadier i utviklingen:
- Et T1-fokus som måler 3–5 cm er lokalisert i beinet og ett muskulofascialt segment.
- T2-foci strekker seg ikke mer enn 10 cm langs beinets forløp, men strekker seg ikke utover ett fascialt kasus.
- T3-fokusene forlater grensene til ett muskulofascialt tilfelle og spirer inn i et nærliggende.
- T4-fokusene spirer ut fra huden eller nevrovaskulære trunker.
På lignende måte kategoriseres graden av lymfeknuteinvolvering og spredning av metastaser.
Komplikasjoner og konsekvenser
Blant komplikasjonene ved osteoblastoklastom er enhver økning i neoplasmens aktivitet, som spesielt ofte forekommer mot bakgrunn av en lang periode med ro. I noen slike tilfeller snakker vi om ondartet degenerasjon av tumorprosessen, eller dens spiring inn i sensitive nærliggende anatomiske strukturer:
- Spredning til nervestammen fremkaller forekomsten av nevropatisk smertesyndrom på grunn av effekten på den grovkaliberede nerven. Slike smerter elimineres praktisk talt ikke etter å ha tatt konvensjonelle smertestillende midler, så det utmatter bokstavelig talt pasienten.
- Spredning til blodårene kan kompliseres av plutselig massiv blødning og hematomdannelse.
Komplikasjoner som er ledsaget av et brudd på funksjonen til nærliggende artikulasjoner er ikke utelukket: veksten av osteoblastoklastom i en slik situasjon blokkerer den tilstrekkelige funksjonen til muskel- og skjelettmekanismen, noe som fører til et begrenset bevegelsesområde og utseendet av smertesyndrom.
De vanligste komplikasjonene ved osteoblastoklastom regnes som patologiske brudd i det berørte området. Problemet oppstår selv ved mindre traumatiske støt, da beinvevet blir ekstremt skjørt og ustabilt.
I tillegg snakker spesialister også om spesifikke generelle og lokale bivirkninger som er karakteristiske for ondartet osteoblastoklastom:
- Dannelsen av fjerne og nære metastaser;
- Forgiftning av kroppen med forråtnelsesprodukter.
Hvis metastaser oppdages en stund etter de første diagnostiske tiltakene, indikerer det ineffektiviteten av pågående behandling og progresjon av neoplasmen.
En egen komplikasjonslinje er fremveksten av ny svulst eller generell patologi på grunn av cellegiftbehandling eller bestråling av osteoblastoklastomets beinfokus.
Diagnostikk osteoblastoklastomer
Diagnostiske metoder som brukes til å oppdage osteoblastoklastom inkluderer:
- Klinisk, som inkluderer ekstern undersøkelse og palpasjon av det patologisk endrede området;
- Røntgen (anteroposterior og lateral radiografi, hvis indikert - målrettet og skrå radiografi);
- Tomografisk (ved bruk av datastyrt eller magnetisk resonansavbildning);
- Radioisotop;
- Morfologisk, som inkluderer histologisk, histokjemisk, cytologisk analyse av biomateriale oppnådd under punktering eller trepanobiopsi;
- Laboratorium.
Legen studerer nøye sykdomshistorien, bestemmer de første tegnene, spesifiserer plasseringen og typen av smertesyndrom, dets trekk, tar hensyn til resultatene av tidligere undersøkelser og behandlingsprosedyrer, og vurderer dynamikken i pasientens generelle tilstand. Ved mistanke om patologi i lange rørformede bein, legger spesialisten vekt på hevelse, motorisk begrensning i den nære artikulasjonen, samt tilstedeværelsen av nevrologiske symptomer, muskelsvakhet og hypotrofi. Det er viktig å undersøke indre organer nøye for mulig spredning av metastaser til dem.
Alle pasienter tar generelle blod- og urinprøver med bestemmelse av protein og proteinfraksjoner, fosfor og kalsium, sialinsyrer. Det er også nødvendig å bestemme den enzymatiske aktiviteten til fosfataser, utføre en definiltest og studere indeksen for C-reaktivt protein. Hvis det er nødvendig å skille osteoblastoklastom fra mylom, må pasienten ta en urinprøve for tilstedeværelse av patologisk Bence-Jones-protein.
Radiologisk diagnose er grunnleggende for diagnosen osteoblastoklastom. Obligatorisk foreskrevet undersøkelse og målrettet røntgen, høykvalitets tomografi, gjør det mulig å avklare plasseringen, typen av patologisk fokus, dets spredning til andre vev og organer. Takket være CT er det mulig å avklare tilstanden til bløtvev og de tynneste beinstrukturene i det nødvendige planet, identifisere dype fokus på patologisk ødeleggelse, beskrive deres parametere innenfor beingrensene, og bestemme graden av skade på omkringliggende vev.
Samtidig regnes MR som den mest informative diagnostiske prosedyren, som har en rekke fordeler i forhold til både radiografi og CT. Metoden lar deg undersøke selv de tynneste vevslagene, og danne et bilde av patologiske forandringer ved hjelp av et romlig tredimensjonalt bilde.
Obligatorisk instrumentell diagnostikk er representert ved morfologiske studier. Biomaterialet som innhentes under aspirasjon og trepanobiopsy, eller under reseksjon av beinsegmenter sammen med neoplasmen, evalueres. Punkturbiopsi utføres ved hjelp av spesielle nåler og radiologisk kontroll.
Følgende røntgentegn anses som typiske for osteoblastoklastom:
- Porøsitetsbegrensning;
- Homogenitet av beinlyse ved tynn trabekulisering;
- Tilstedeværelsen av pseudocystiske lucenser som har strukturen av særegne "såpebobler".
Dette radiologiske bildet er ledsaget av fravær av primær eller sekundær reaktiv osteoformativ periostose. Tynning og atrofi av det kortikale laget oppdages.
Malign type osteoblastoklastom som følge av intensiv vaskulær spiring medfører økt venøs stase. Vaskulære forandringer har utseendet til en neoplasme med rikelig vaskularisering.
Differensiell diagnose
Det er noen ganger svært vanskelig å identifisere osteoblastoklastom. Problemer oppstår under differensialdiagnose av sykdommen med osteogen sarkom og beincyster hos pasienter i ulike aldre. I følge statistikk ble osteoblastoklastom i mer enn 3 % av tilfellene forvekslet med osteogen sarkom, og i nesten 14 % av tilfellene - med beincyste.
Tabellen oppsummerer hovedtegnene på disse patologiene:
Indikatorer |
Osteoblastoklastom |
Osteogen osteoplastisk sarkom |
Beincyste |
Vanligste forekomstalder |
20 til 30 år gammel |
20 til 26 år gammel |
Barn under 14 år |
Sted |
Epimetafysisk region |
Epimetafysisk region |
Metadiafyseområdet |
Benrekonfigurasjon |
Alvorlig asymmetrisk bule. |
Liten tverrgående ekspansjon |
En spindelformet bule. |
Konfigurasjon av det destruktive fokuset |
Konturene er tydelige |
Konturene er uskarpe, det er ingen klarhet |
Konturene er tydelige |
Tilstanden til spinalkanalen |
Dekket av en lukkeplate |
Åpen ved grensen til neoplasmen |
Ingen endring. |
Tilstanden til det kortikale laget |
Tynn, fibrøs, diskontinuerlig. |
Tynning, ødelagt |
Tynn, flat |
Sklerosefenomener |
Atypisk |
Nåværende |
Atypisk |
Periosteal reaksjon |
Fraværende |
Tilstede på en "periosteal visir"-måte |
Fraværende |
Tilstanden til epifysen |
Laminaen er tynn, bølget. |
I den innledende fasen forblir deler av epifysen intakt |
Ingen endring. |
Nærliggende beinseksjon |
Ingen endring. |
Tegn på osteoporose |
Ingen endring. |
Obligatorisk oppmerksomhet krever slike indikatorer som pasientens alder, patologiens varighet, plasseringen av det berørte fokuset, annen anamnestisk informasjon angitt i tabellen.
Følgende diagnostiske feil er de vanligste når osteoblastoklastom forveksles med slike patologiske prosesser:
- Aneurysmal cyste (lokalisert i diafysen eller metafysen av lange rørformede bein);
- Monoaksial type fibrøs osteodysplasi (manifesterer seg hovedsakelig i barndommen, ledsaget av beinkrumning uten beinutvidelse);
- Hyperparatyreoid osteodystrofi (ingen klar avgrensning av fokus fra det friske beinområdet, ingen tydelig beinbule);
- Solitær kreftmetastase i bein (kjennetegnet av destruktive foci med buede "spiste" konturer).
Det er viktig å huske på at godartet osteoblastoklastom alltid kan transformere seg og bli ondartet. Årsakene til malignitet er ennå ikke nøyaktig fastslått, men forskere mener at traumer og hormonelle endringer (f.eks. under graviditet) bidrar til det. Ifølge noen observasjoner har malignisering også oppstått ved gjentatte serier med fjernstrålebehandlinger.
Symptomer på ossifikasjon:
- Neoplasmen begynner å vokse raskt;
- Smerten blir verre;
- Størrelsen på det destruktive fokuset øker, og den cellulær-trabekulære fasen går over til den lytiske fasen;
- Det kortikale laget brytes ned;
- Konturene av det destruktive fokuset blir utydelige;
- Låseplaten kollapser;
- Det er en periosteal reaksjon.
I prosessen med å differensiere primær ondartet svulst (osteogen osteoklastisk sarkom) og ondartet osteoblastoklastom, rettes spesiell oppmerksomhet mot patologiens varighet og vurdering av det radiologiske bildet i dynamikk. På røntgenbildet av den primære ondartede svulsten er det ingen benutvekst typisk for osteoblastoklastom, det er ingen beinbroer, og et sklerosert område med utydelige konturer kan oppdages. Ved malignisering er det imidlertid ofte et lite område av lukkeplaten, som tidligere fungerte som en barriere mot det friske beinsegmentet.
Hvem skal kontakte?
Behandling osteoblastoklastomer
Den eneste riktige behandlingen for pasienter med osteoblastoklastom er kirurgi. Den mest skånsomme inngrepet finner sted i de tidlige stadiene av tumorutviklingen og innebærer fjerning av det berørte vevet med ytterligere fylling av hulrommet med et transplantat. Transplantatet tas fra et annet sunt bein hos pasienten. Slike inngrep er det mest gunstige og mindre traumatiske, men i noen tilfeller er det også mindre radikalt. Fjerning av det berørte beinfragmentet sammen med neoplasmen anses som en mer pålitelig metode, som reduserer sannsynligheten for tumorvekst til et minimum.
Hvis det er et neglisjert osteoblastoklastom av stor størrelse, spesielt utsatt for malignisering eller allerede ondartet, vurderes ofte delvis eller fullstendig amputasjon av lemmet.
Generelt velges taktikken for kirurgisk behandling av osteoblastoklastom avhengig av plasseringen, spredningen og aggressiviteten til det patologiske fokuset.
Hvis svulsten påvirker de lange rørformede beinene, anbefales det å være oppmerksom på disse typene kirurgiske inngrep:
- Kantreseksjon med alloplastikk eller autoplastikk for benign, forsinket prosess, foci med cellulær struktur og i periferien av epimetafysen. Fiksering med metallskruer.
- Når cellulært osteoblastoklastom sprer seg til midten av beindiameteren, fjernes to tredjedeler av kondylen, delvis av diafysen og leddflaten. Defekten fylles med leddbrusktransplantat. Den festes godt med bolter og skruer.
- Ved epimetafyseforfall langs hele lengden eller patologisk fraktur, brukes taktikker som segmental reseksjon med artikulær eksisjon og fylling av defekten med allograft. Det festes med en sementert stang.
- Ved patologisk fraktur og malignisering av osteoblastoklastom i den proksimale femurregionen utføres total hofteprotese.
- Ved reseksjon av endene i kneleddsonen brukes teknikken allopolysubstanstransplantasjon med fiksering. Total endoprotese med forlenget titanstamme foretrekkes ofte for å sikre etterfølgende strålebehandling.
- Hvis det patologiske fokuset er lokalisert i den distale enden av tibia, utføres reseksjon med beinplastisk ankelartrodese. Hvis talusbenet er affisert, fjernes det med ekstensjonsartrodese.
- Ved lesjoner i nakkesøylen utføres en anterior tilgang til C1- og C2- virvlene. En anterolateral tilgang foretrekkes. På Th1-Th2- nivået brukes en anterior tilgang med skrå sternotomi til det tredje interkostalrommet (karene forskyves forsiktig nedover). Hvis svulsten påvirker 3-5 thorakale virvler, utføres en anterolateral tilgang med reseksjon av det tredje ribbeinet. Scapula forskyves bakover uten å kutte av muskulaturen. Hvis osteoblastoklastomet finnes i thorakolumbalregionen mellom Th11 og L2, er den foretrukne operasjonen høyresidig thorakofrenolumbotomi. Tilgang til den fremre delen av de øvre 3 virvlene i korsbenet er vanskeligere. En anterolateral retroperitoneal høyresidig tilgang med forsiktig drenering av karstammene og ureter anbefales.
- Hvis ryggvirvellegemene er alvorlig ødelagt, eller patologien har spredt seg til bueområdet i thorax- og lumbosakralryggraden, utføres i dette tilfellet transpedikulær-translaminær fiksering av ryggraden, hvoretter de ødelagte ryggvirvlene fjernes med ytterligere autoplastikk.
- Hvis en godartet form for osteoblastoklastom oppdages i panne- og isjiasbenet, fjernes det patologisk endrede segmentet i friskt vev uten beintransplantasjon. Hvis bunnen og taket i acetabulum er påvirket, utføres reseksjon med ytterligere beintransplantasjon for å erstatte defekten, med fiksering med spongiosefester.
- Hvis iliac-, barm- eller isjiasbenet er berørt, utføres alloplastikk med strukturell allograft, transplantasjonsosteosyntese, sementbasert plastinnsetting og reposisjonering av protesehodet i et kunstig hulrom.
- Hvis korsbenet og L2 er berørt, utføres en totrinnsintervensjon, inkludert posterior tilgangsreseksjon av det patologisk endrede nedre sakrale fragmentet (opp til S2 ), transpedikulær fiksering og fjerning av neoplasmen fra fremre side ved retroperitoneal metode med beintransplantasjon.
I hver spesifikke situasjon bestemmer legen den mest passende metoden for kirurgisk inngrep, inkludert å vurdere muligheten for å bruke den nyeste teknologien for å forbedre behandlingsresultatene og sikre pasientens normale livskvalitet.
Forebygging
Det finnes ingen spesifikk forebygging av osteoblastoklastom. Først og fremst skyldes dette utilstrekkelig forskning på årsakene til utviklingen av slike svulster. Mange eksperter legger vekt på å forebygge traumer i beinsystemet blant de viktigste forebyggende punktene. Det finnes imidlertid ingen bevis for direkte påvirkning av traumer på dannelsen av beinneoplasmer, og traumer trekker i mange tilfeller bare oppmerksomhet mot den eksisterende svulstprosessen og har ingen åpenbar betydning for opprinnelsen til det patologiske fokuset, men samtidig kan det bidra til veksten.
Det bør ikke glemmes at osteoblastoklastom ofte dannes i bein som tidligere har blitt utsatt for ioniserende stråling – for eksempel med det formål å behandle andre tumorprosesser. Radioinduserte neoplasmer oppstår vanligvis tidligst 3 år etter strålingseksponering.
Uspesifikke forebyggende tiltak inkluderer:
- Eliminering av dårlige vaner;
- Å føre en sunn livsstil;
- Kvalitets- og bærekraftig ernæring;
- Moderat regelmessig fysisk aktivitet;
- Forebygging av skader, rettidig behandling av eventuelle patologiske prosesser i kroppen, stabilisering av immunitet.
Prognose
Patologiske frakturer oppstår ofte i det berørte området av beinvevet. I dette tilfellet har godartede neoplasmer, forutsatt at en radikal behandlingsmetode brukes, en gunstig prognose, selv om muligheten for tilbakefall og malignitet i det patologiske fokuset ikke er utelukket. Et ugunstig utfall av godartet osteoblastoklastom er ikke utelukket hvis fokuset er preget av aktiv vekst og uttalt beinødeleggelse. En slik svulst kan raskt ødelegge et helt beinsegment, noe som medfører utvikling av et patologisk brudd og betydelig svekkelse av beinfunksjonen. Slike pasienter har ofte problemer med kirurgisk erstatning av beinvevsdefekten, og komplikasjoner forbundet med manglende helbredelse av bruddet utvikler seg.
Gjennomsnittlig femårsoverlevelsesrate for alle varianter av ondartede osteoblastoklastomer hos både barn og voksne er 70 %, noe som kan anses som ganske bra. Derfor kan vi konkludere med at slike neoplasmer i mange tilfeller kureres ganske vellykket. Selvfølgelig er punkter som type svulstprosess, stadium, graden av lesjon og malignitet også av stor betydning.
Det er åpenbart ondartet osteoblastoklastom som utgjør den største trusselen. I denne situasjonen kan vi bare snakke om en gunstig prognose i tilfeller av tidlig oppdagelse, tilgjengelig kirurgisk lokalisering, fokusets følsomhet for kjemopreventive midler og strålebehandling.

