Medisinsk ekspert av artikkelen
Nye publikasjoner
MR av korsbenet og halebenet: Hvordan foregår prosedyren?
Sist anmeldt: 06.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
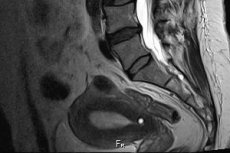
Fysisk undersøkelse og laboratoriediagnostikk kan ikke alltid gi legen nok informasjon om pasientens helse, spesielt når det gjelder patologiske prosesser som forekommer inne i kroppen. Utvendig kan slike sykdommer ikke manifestere seg på noen måte. Tester lar oss bare løfte gardinen for hva som skjer i kroppen, men de vil sannsynligvis ikke gi fullstendig informasjon om abnormaliteter i ryggraden, degenerative prosesser i den og tilstøtende vev. Fluorografi, som vanligvis er rettet mot å identifisere mulig lungetuberkulose og neoplasmer i dette området, til tross for den reduserte bildestørrelsen, lar oss vurdere tilstanden til brystryggen. Men for å diagnostisere patologier i nedre del av ryggraden er det mer hensiktsmessig å bruke røntgendiagnostikk eller relativt nye og samtidig mer informative metoder. MR av korsryggen kan trygt kalles nettopp en slik innovativ metode.
Fordeler med magnetisk resonansavbildning
Siden slutten av 1800-tallet har menneskeheten vært i stand til å se prosessene som foregår inni en person på røntgenfilm. Dette var et gjennombrudd innen medisin på den tiden, men senere viste det seg at slike undersøkelser av en person er utrygge, så de kan ikke utføres gjentatte ganger. I tillegg gjorde røntgendiagnostikk det ikke alltid mulig å nøyaktig vurdere endringer i bløtvev som grenser til bein (muskler, brusk, leddbånd).
Dette fikk forskere til å søke videre etter mer informative og trygge metoder for å diagnostisere menneskers helse, og i 1971 dukket det endelig opp en beskrivelse av en innovativ metode som gjorde det mulig å få et bilde av menneskelige indre organer ved hjelp av et magnetfelt og refleksjonsprosesser i det (magnetisk resonans). Faktisk ble en slik mulighet nevnt tilbake i 1960, da den sovjetiske oppfinneren V.A. Ivanov foreslo sin oppfinnelse, som lar en se inn i materielle gjenstander, og fenomenet kjernemagnetisk resonans i seg selv har vært kjent for menneskeheten siden 1938.
Mange tiår gikk fra oppdagelsen av et så nyttig fenomen til realiseringen av dets muligheter og introduksjonen i medisinsk forskning, helt til MR-metoden ved begynnelsen av 1800- og 1900-tallet kom inn i komplekset av diagnostiske metoder som en av de mest informative og samtidig sikre metodene for å undersøke menneskekroppen.
Grunnlaget for den innovative metoden anses å være selve fenomenet kjernemagnetisk resonans. I kroppen vår er annethvert atom et hydrogenatom, som er i stand til å vibrere (resonere) hvis det utsettes for et magnetfelt med tilstrekkelig stor, men trygg for mennesker, kraft. I dette tilfellet frigjøres energi, som fanges opp av tomografen og konverteres til et bilde på skjermen ved hjelp av spesielle programmer. Dermed har leger muligheten til å motta på skjermen både et flatt og et tredimensjonalt bilde av de organene og tilstøtende vev der den påståtte feilen oppsto.
I likhet med den lenge brukte røntgenundersøkelsen er magnetisk resonansavbildning en smertefri, ikke-invasiv metode, dvs. den lar deg se inn i kroppen uten snitt og punkteringer, og pasienten opplever ikke fysisk ubehag. Men samtidig, i motsetning til røntgenbilder, kan du gjennomgå MR flere ganger i året uten å bekymre deg for konsekvensene av bestråling av kroppen. MR bruker ikke lysstråler, den er basert på hydrogenatomenes egenskaper til å reagere på et magnetfelt, og etter at feltet stopper, går alt tilbake til det normale.
En svært viktig og nyttig egenskap ved magnetisk resonansavbildning er evnen til å vurdere tilstanden til ikke bare beinvev, men også bindevev, brusk og muskelvev, inkludert ryggmargen og blodårene. Dermed gjør MR av sakralryggraden det mulig å se ikke bare brudd på beinets integritet i dette området, men også å vurdere degenerative forandringer som forekommer i det, tilstedeværelsen av inflammatoriske prosesser eller svulster, kompresjon av beinmarg og blodårer, klemming av nervefibre, noe som ofte er forbundet med smertesyndrom.
Indikasjoner for prosedyren
For å forstå hvilke sykdommer og symptomer en lege kan foreslå en MR-undersøkelse av sakralregionen for, vil det være nyttig å forstå strukturen i den nedre delen av ryggsøylen. Det er ikke nødvendig å fordype seg i det vitenskapelige bevisgrunnlaget, men det er nok å huske informasjonen fra skolens anatomikurs.
Den delen av ryggraden som ligger under ribbeina, består av tre seksjoner:
- lumbale, bestående av 5 separate ryggvirvler,
- sakral, som også har 5 ryggvirvler, hvis størrelse avtar når de nærmer seg halebenet (i ungdomsårene smelter sakralvirvlene sammen til ett bein),
- halebenet, som kan bestå av 4 til 5 små ryggvirvler (de smelter også sammen)
Av de tre delene av den nedre delen av ryggsøylen er det bare korsryggen som er mobil hos voksne. Hos barn og ungdom har også korsryggen en viss mobilitet, og ryggvirvlene i denne delen smelter først sammen i ungdomsårene. Halebenet regnes som et rudimentært organ som vi arvet fra våre haleformede forfedre, og det har mistet sin relevans over tid.
Korsryggen er nabo til korsryggen ovenfra, og halebenet er nabo til halebenet nedenfra. Derfor, når det oppstår smerter eller begrenset bevegelighet i ryggraden i den nedre delen, er det ofte svært vanskelig å si i hvilken av seksjonene årsaken til de patologiske symptomene ligger. Vanskene med visuell diagnostikk løses ved å foreskrive en omfattende undersøkelse av to seksjoner samtidig: MR av lumbosakral- eller sakrokokkygealryggen.
Leger henviser til MR-diagnostikk av lumbosakralregionen hvis de har:
- Mistenkt intervertebral herniering eller fremspring av ryggvirvlene i lumbosakralregionen som følge av skade på fibrøsringen.
- Mistenkt osteokondrose i lumbosakralryggraden er en degenerativ sykdom karakterisert ved ødeleggelse av mellomvirvelskivene.
- Antagelsen er at årsaken til uvelheten er stenose i spinalkanalen, eller rettere sagt dens nedre segmenter, noe som resulterer i kompresjon av ryggmargen og spinalnerverøttene. Med en slik diagnose klager pasienter vanligvis over smerter i rygg og ben, svakhet i underekstremitetene, nedsatt følsomhet i underekstremitetene og bekkenområdet, kramper i leggmusklene, etc.
- Det er grunn til å mistenke tumorprosesser i ryggvirvler og ryggmarg i lumbal- og sakralregionen. Slik diagnostikk kan også utføres med en etablert diagnose for å påvise metastaser i ryggvirvler, ryggmarg og bekkenorganer.
- Mistenkt multippel sklerose er en autoimmun sykdom med skade på myelinskjedene i nervevevet i hjernen og ryggmargen, der det sammen med hukommelsestap observeres et kompleks av nevrologiske symptomer (økte senereflekser, svakhet og muskelsmerter, dysfunksjon i bekkenorganene, opp til urininkontinens, etc.).
- Mistenkt utvikling av syringomyeli - en kronisk, progressiv sykdom i ryggraden med dannelse av hulrom inne i ryggmargen, noe som resulterer i reduksjon eller tap av smerte og temperaturfølsomhet, svakhet og reduksjon i muskelvolum, redusert svette og økt muskelskjørhet.
- Mistenkt betennelse i ryggmargen (myelitt) som følge av traume, rus eller infeksjon. Karakterisert av redusert følsomhet i bløtvev og økt muskeltonus, økt svetting, nedsatt vannlating og avføring, alvorlig svakhet i lemmene.
Instrumentell diagnostikk MR kan også være nødvendig når symptomer på sirkulasjonsforstyrrelser i underekstremitetene oppstår. De kan være forårsaket av vaskulære patologier (flebitt, åreknuter), samt deformerende forandringer i ryggsøylen, noe som resulterer i kompresjon av karene og svulstprosesser.
Generelt kan man si at MR av lumbosakralryggraden kan foreskrives for ethvert smertesyndrom i korsryggen, korsbenet, iliosakralleddene og stivhet i bevegelse i denne regionen. Den samme undersøkelsen kan foreskrives for nedsatt følsomhet i bekken- og benregionen assosiert med nedsatt blodstrøm og vevsinsnervasjon på grunn av kompresjon av nervefibre og kar av modifiserte eller forskjøvede bein, brusk, leddbånd og muskler.
MR av sakral- eller sakrokoccygealryggraden innebærer å identifisere patologiske forandringer i halebenområdet, og i området rundt korsbenet og iliosakralleddene, der flere blodkar og nerverøtter passerer, noe som gir innervasjon av bekkenområdet og underekstremitetene. Leger foreskriver en slik undersøkelse for symptomer som:
- smertesyndrom i setemusklene,
- tvungen holdning på grunn av smerter i halebenet eller korsbenet og begrensning av mellomvirvelleddene,
- utseendet eller økningen av smerte når man trykker på sakralområdet,
- smerter i halebenet som forverres under bevegelse eller sitting
- endringer i følsomhet i underekstremitetene.
Korsbenet og halebenet hos voksne er immobile organer med sammenvokste ryggvirvler, så her snakker vi om vertebral deformasjon snarere enn deres forskyvning. I tillegg presenteres ryggmargen i denne delen av ryggraden i form av en tynn tråd med lavere sannsynlighet for skade enn i andre seksjoner. De fleste patologier i sakrococcygealregionen er traumatiske av natur, sjeldnere snakker vi om inflammatoriske-degenerative prosesser eller onkologiske sykdommer. Likevel er det noen ganger ganske vanskelig for leger å stille en diagnose uten å stole på visuell informasjon om kroppens indre strukturer.
Dermed blir halebenskader, som vanligvis oppstår når kvinner faller med baken på en hard overflate eller under fødsel, ofte umiddelbart ignorert av pasienter. Men smerter som intensiveres under gange eller press på organet tvinger pasienter til å søke hjelp. Samtidig husker ikke pasientene alltid den gamle skaden, men MR-bilder av halebenet indikerer tydelig et brudd, en forskyvning eller en forskyvning av ryggvirvlene som oppsto under et slag eller sterkt trykk, med dannelse av arr-fibrøse forandringer, som er årsaken til langvarig smerte.
Men årsaken kan være en annen. Smerter i halebenet kan for eksempel være forbundet med patologier i indre organer: proktitt, hemoroider, analfissurer, prostatapatologier hos menn, inflammatoriske sykdommer i det kvinnelige reproduksjonssystemet. Og gitt at magnetisk resonansavbildning lar oss vurdere tilstanden til både bein (hardt) og bløtvev, er dens verdi som en metode for instrumentell diagnostikk som hjelper til med å differensiere sykdommer og diagnoser fortsatt uten tvil.
MR-diagnostikk brukes ikke bare til å oppdage patologiske forandringer i organer, men også til å oppdage medfødte utviklingsavvik som påvirker pasientenes velvære negativt. Riktignok oppdages de i noen tilfeller ved en tilfeldighet, noe som også er bra for å forebygge mulige helseproblemer.
Noen sykdommer og utviklingsanomalier kan behandles eller korrigeres kirurgisk. I dette tilfellet kan MR være nyttig ikke bare i forberedelsesfasen til kirurgi (resultatene gir legen en klar forståelse av plasseringen av organer og deformerte strukturer, bidrar til å bestemme lokalisering og dybde av snitt, størrelsen på neoplasmer og spredning av metastaser), men også i den postoperative perioden. Ved hjelp av en enkel og sikker prosedyre kan du evaluere kvaliteten på den utførte operasjonen og spore restitusjonsprosessen, der korrigerende prosedyrer også kan være nødvendige.
Forberedelse
MR av korsryggen er en ganske enkel prosedyre. Resultatene av studien påvirkes ikke av mat eller medisiner som ble inntatt dagen før, og heller ikke av fysisk eller psykisk stress, og heller ikke av menneskekroppens fysiologiske behov. Under slike forhold ser ikke leger noe poeng i å begrense pasientene på noen måte, dvs. spesiell forberedelse til prosedyren er som sådan ikke nødvendig.
Det er tydelig at en person ikke kommer til en MR-undersøkelse av sakral, lumbosakral eller coccygeal ryggrad tomhendt og klager over helsen sin. Først må vedkommende kontakte en terapeut, barnelege eller fastlege, som enten vil gi en henvisning til undersøkelse etter å ha lyttet til pasientens klager, studert anamnesen og resultatene av en forundersøkelse (for eksempel laboratoriediagnostikk), hvis dette ble foreskrevet, eller henvise personen til en konsultasjon med en smal spesialist (traumatolog, nevrolog, revmatolog, ortoped). Men verken allmennleger eller høyt spesialiserte leger vil stille en endelig diagnose uten en instrumentell undersøkelse av den tilsvarende delen (eller delene) av ryggraden.
Henvisningen utstedt av legene vil vennlig bli presentert for teknikeren som utfører magnetisk resonansundersøkelse på et spesialisert rom på sykehuset eller i resepsjonen på en klinikk som spesialiserer seg på slike studier.
Det stilles visse krav til klær og smykker på kroppen til den som undersøkes. Rett før undersøkelsesprosedyren blir pasienten invitert til en egen bås, hvor han må ta av seg yttertøy, alle klesplagg og smykker som inneholder metallkomponenter, legge igjen vanlige og elektroniske nøkler, bankkort, småpenger, klokker osv. Dette gjelder alle gjenstander som kan samhandle med magnetfeltet, forvrenge informasjon eller forårsake skade på pasientens kropp.
På mange klinikker får pasientene spesialklær, en undersøkelsesfrakk eller et laken.
Det anbefales at kvinner gjennomgår prosedyren uten kosmetikk og visse kroppspleieprodukter (kremer, antiperspiranter osv.), siden noen typer av dem kan inneholde metallpartikler som samhandler med magnetfeltet.
MR av ulike deler av ryggraden kan utføres både uten og med kontrastmiddel (oftest fungerer gadoliniumsalter, som er trygge for mennesker, som kontrastmiddel). I dette tilfellet administreres kontrastmiddelet vanligvis intravenøst eller intraartikulært. Kontrastmidler kan sjelden forårsake ubehagelige symptomer i mild form. De interagerer ikke med ulike stoffer i blodet eller intraartikulær væske, så forberedelsen til MR med kontrastmiddel er ikke forskjellig fra en undersøkelse uten bruk av kontrastmiddel, noe som forbedrer synligheten av strukturene som undersøkes, noe som er spesielt verdifullt for å diagnostisere tumorprosesser og tumormetastaser.
Uansett om pasienten har hatt en MR-undersøkelse før eller kommer for første gang, forklarer teknikeren som utfører prosedyren hvordan den skal utføres, hvilke krav som stilles til pasientens oppførsel, og hvilke muligheter det finnes for å kommunisere med helsepersonell (prosedyren utføres i et eget rom, og teknikeren er i et annet rom).
Teknikk MR-undersøkelse av sakralcolumna
Hvis en person aldri har måttet gjennomgå magnetisk resonansavbildning, har han naturligvis umiddelbart et spørsmål om hvordan MR av korsryggen, korsbenet og halebenet gjøres. Selv uten spesiell opplæring kan prosedyren virke skremmende på grunn av den store størrelsen på selve MR-diagnostikkenheten.
Til tross for sin store størrelse er MR-maskinen i seg selv generelt ufarlig. For å utføre prosedyren legger pasienten seg ned på et spesielt glidebord, som deretter flyttes inn i tomografkammeret, som ligner et stort rør.
Når du ligger på bordet, må du innta en komfortabel stilling, mens pasientens armer og ben kan i tillegg festes med belter. Dette er nødvendig for å opprettholde en ubevegelig stilling under undersøkelsen, fordi enhver bevegelse vil påvirke klarheten i det resulterende bildet, noe som vil føre til at det ikke er egnet for diagnose.
Under bruk av tomografen høres en spesifikk lyd (støyende banking) inni den, som kommer fra den aktive magnetfeltgeneratoren, og som kan irritere den undersøkte. For å gjøre det komfortabelt for personen, får de ørepropper eller spesielle hodetelefoner for å lytte til musikk før prosedyren.
Mange er redde for behovet for isolasjon under undersøkelsen, og de som lider av klaustrofobi (frykt for lukkede rom) kan til og med oppleve panikk. Ved fobi er bruk av høye doser beroligende midler indisert, andre pasienter kan alltid søke hjelp fra medisinsk personell ved ubehagelige opplevelser eller alvorlig ubehag. Tomografen sørger for toveiskommunikasjon med legen som utfører undersøkelsen og er plassert i naborommet under prosedyren. Om nødvendig kan pasientens pårørende også være der, spesielt hvis et barn undersøkes.
Det skal sies at i motsetning til røntgen, som bare tar et par minutter å utføre, er magnetisk resonansavbildning en teknikk som tar mye lengre tid å utføre. Pasienten må ligge stille mens han er i kammeret på enheten. Prosedyren uten kontrastmiddel tar omtrent 20–30 minutter, og med tilsetning av et kontrastmiddel, 10 minutter lenger, noe som er nødvendig for at kontrastmiddelet skal trenge inn i organet som undersøkes.
For å redusere angst og sikre at man beholder en statisk holdning under hele prosedyren, får overstimulerte pasienter og de som er redde for enheten beroligende midler. Ved sterke ryggsmerter som ikke lar dem ligge stille lenge, tilbys pasientene smertestillende før prosedyren. Hvis prosedyren er foreskrevet til et barn med ryggsmerter, vil det beste alternativet være å gi lett anestesi eller lokalbedøvelse.
Som vi kan se, er enheten for å utføre MR av korsryggraden og andre menneskelige organer, samt undersøkelsesmetoden, utformet på en slik måte at de maksimalt beskytter pasientene, eliminerer panikk blant dem og, om mulig, sikrer deres komfort.
 [ 4 ]
[ 4 ]
Kontraindikasjoner til prosedyren
Til tross for at MR av korsryggen regnes som en absolutt trygg prosedyre, har den sine kontraindikasjoner. Det bør bemerkes at det ikke er så mange absolutte kontraindikasjoner for prosedyren. Disse inkluderer:
- Tilkobling til bærbare enheter som påvirker hjerterytmen (pacemakere), som en person ikke kan være uten under prosedyren. Magnetfeltet kan påvirke enhetens drift og provosere frem en forverring av hjertesykdommen.
- Tilstedeværelsen av ferromagnetiske implantater, ulike elektroniske enheter introdusert i pasientens kropp (igjen på grunn av faren for interaksjon med magnetfeltet)
- Elizarov-enheter som brukes ved alvorlige forstyrrelser i beinintegriteten.
- Ferromagnetiske fragmenter i kroppen som kan endre posisjon under påvirkning av et magnetfelt.
Hemostatiske metallklemmer som tidligere er plassert på karene, vil også være en grunn til å nekte å utføre en MR-undersøkelse av hensyn til pasientens helse.
Relative kontraindikasjoner inkluderer:
- Tilstedeværelsen i kroppen eller på overflaten av metallfragmenter, metallkeramiske tannproteser og kroner, tatoveringer, implantater laget av materialer ukjente for pasienten, insulinpumper, nervestimulatorer, proteser som imiterer hjerteklaffer.
- Klaustrofobi, i så fall anbefales undersøkelsen i åpent krets-apparat, i nærvær av pasientens pårørende og om nødvendig med bruk av legemidler som gir beroligende effekt eller medikamentindusert søvn.
- Tilstander der en person ikke kan forbli i en statisk stilling over lengre tid.
- Psykiske lidelser, spesielt i det akutte stadiet, krampesyndrom, utilstrekkelig pasienttilstand (for eksempel alkoholforgiftning, feber, etc.).
- Alvorlig hjertesvikt.
- Alvorlig pasienttilstand og tilstander som krever konstant overvåking av fysiologiske systemer.
- Alvorlig nyre- og leversvikt, hemolytisk anemi, graviditet (ved bruk av kontrastmiddel). Kontrastmiddel administreres heller ikke ved overfølsomhet i pasientens kropp for det.
Graviditet er ikke en direkte kontraindikasjon for MR-undersøkelse av korsryggraden. Mange leger anbefaler imidlertid ikke å gjennomgå prosedyren i første trimester av svangerskapet med mindre det er absolutt nødvendig. Dette skyldes utilstrekkelig informasjon om effekten av magnetfeltet på det utviklende fosteret.
Barndommen er heller ikke et hinder for undersøkelse. MR foreskrives selv til spedbarn. Om nødvendig foreskrives til og med MR med kontrastmiddel, der trygge doser av kontrastmidler nøyaktig beregnes avhengig av barnets alder og vekt.
Normal ytelse
En nyttig og viktig funksjon ved magnetisk resonansavbildning er rask mottakelse av undersøkelsesresultater, som enten sendes til behandlende lege eller gis til pasienten. Sistnevnte krever et påfølgende besøk hos en spesialist som vil bidra til å tolke resultatene av studien riktig.
I mangel av spinalpatologier viser MR-bilder glatte ryggvirvler med riktig form og størrelse, mellomvirvelskiver plassert på sin plass og med standard høyde, ledd uten ruhet og utvekster. Ryggmargen er preget av en klar struktur, har ingen patologiske forvrengninger og neoplasmer som er tydelig synlige når kontrastmiddel administreres.
Ved noen patologier trenger man ikke engang å være spesialist for å forstå hva en MR-skanning av korsryggen viser. Her er noen eksempler:
- Ved brudd vil bruddlinjen være tydelig synlig på RT-bildet, og deformasjon av beinene eller forskyvning av delene deres i forhold til hverandre kan også observeres,
- Hvis vi snakker om et kompresjonsbrudd, vil det ikke være noen forskyvning, noe som betyr at vi snakker om ødeleggelse av bein (en reduksjon i styrken deres, observert ved osteoporose) eller spredning av tumorprosesser i beinstrukturer (for eksempel metastaser fra en svulst diagnostisert i nærheten),
- Selve svulstene er definert som separate lysfargede flekker (ved kontrastmiddelundersøkelse får de kontrastmiddelets farge) i bløtvev eller ryggmarg,
- Du kan diagnostisere en spinal brokk hvis bildet viser synlige endringer i mellomvirvelskivene: forskyvning og fremspring, ujevn høyde over hele skiveområdet eller en reduksjon i høyden på en av mellomvirvelskivene, ruptur av skivemembranen (fibrøs ring), innsnevring av spinalkanalen på stedet for skiveforskyvningen.
- Ved osteokondrose eller svakhet i ryggmusklene observeres en forskyvning av selve ryggvirvlene; i det første tilfellet kan deformasjonen (utflatingen) også være synlig.
- På MR-bilder av korsryggraden fremstår en cyste som en grå flekk med klare kanter og er ofte lokalisert på marginalsegmentene av halebenet.
- Stenose i spinalkanalen kan bedømmes ut fra tilstanden til ryggmargen, som vises på bildene som en lys stripe som går inne i ryggraden. Kompresjoner og krumninger i ryggmargen er tydelig synlige mot bakgrunnen av omkringliggende mørkere områder. Men utstående lyse områder kan indikere utvikling av tumorprosesser.
Til tross for mengden informasjon som kan innhentes ved ganske enkelt å nøye undersøke MR-bildene av korsryggraden, bør en spesialist tyde resultatene av undersøkelsen. Dette vil bidra til å unngå ikke bare grunnløs panikk på grunn av feil tolkning av MR-resultatene, men også en farlig forsinkelse i behandlingen hvis pasienten ignorerer alarmerende symptomer og ikke oppsøker lege. Den menneskelige hjernen har en slik funksjon som lar oss ikke legge merke til det vi ikke ønsker å se og innrømme. Så ofte ignorerer vi alvorlige sykdommer bare fordi vi ikke ønsker å innrømme at vi har dem og få behandling. Men noen sykdommer i ryggraden, hvis de ikke behandles, er en direkte vei til uførhet.
Komplikasjoner etter prosedyren
Legene hevder at MR-prosedyren er helt trygg hvis man tar hensyn til kontraindikasjonene ovenfor, ikke skjuler tilstedeværelsen av elektroniske enheter og ferromagnetiske implantater i kroppen, og viktigst av alt, lytter til legenes krav og råd. Legene legger alle forholdene til rette for at pasienten skal være så komfortabel som mulig under prosedyren, fra hodetelefoner med behagelig, avslappende musikk til beroligende midler og smertestillende midler.
Ved epilepsi og klaustrofobi kan pasienten undersøkes i et åpent apparat, noe som bidrar til å unngå komplikasjoner fra eksisterende nervesystemlidelser. Den samme undersøkelsen kan tilbys barn. Pårørende har lov til å være til stede under prosedyren som støtte.
Den mest ubehagelige konsekvensen av en MR-prosedyre uten kontrastmiddel er uskarpe bilder hvis personen beveger seg mens han er i magnetfeltet. Dette skjer når pasienten nekter å ta medisiner som tilbys for å roe seg ned eller lindre smerter, og også i tilfeller der pasienten ikke gadd å gå på toalettet på forhånd eller drakk mye vann dagen før.
Bivirkninger av MR av korsryggraden diskuteres vanligvis i forbindelse med innføring av kontrastmiddel. Disse stoffene, selv om de anses som trygge, kan forårsake allergiske symptomer hos noen personer (hudutslett, hevelse i vev, kløe, hyperemi, etc.). Noen ganger kan pasienter klage over svimmelhet og hodepine, men dette skjer vanligvis under hjerneundersøkelse eller hvis ikke alle metallgjenstander ble etterlatt utenfor rommet (for eksempel kan dette være vanlige metallknapper).
Forekomsten av bivirkninger kan skyldes at nyresvikt skjules under undersøkelse med kontrastmiddel. I dette tilfellet forblir kontrastmiddelet i kroppen lenger og kan føre til forverring av pasientens velvære.
Den farligste komplikasjonen oppstår vanligvis ikke etter inngrepet, men i tilfeller der pasienten ignorerer patologiske symptomer, nekter å gjennomgå undersøkelse, eller utsetter å gå til legen i lang tid, og henvender seg til ham bare når behandlingen ikke lenger gir positive resultater. Dette kan ikke bare føre til uførhet, men også til pasientens død (dette er vanligvis tilfellet med onkologi, hvis det ikke behandles tidlig).
Ulempen med magnetisk resonansavbildning er den høye kostnaden sammenlignet med radiografi. Men skaden fra den er mye mindre, gitt at selve studien er mer informativ og lar deg få et tredimensjonalt bilde av organene.
Et annet positivt aspekt ved MR av korsryggen eller andre deler eller organer er mangelen på behov for spesiell omsorg etter undersøkelsen. Dette er imidlertid ikke en grunn til å gi opp resultatene og ikke gå til legen lenger hvis det plutselig virket som om alt var normalt på bildet, eller til å selvmedisinere, etter å ha stilt en uavhengig diagnose basert på bildet. Bare en spesialist kan tolke resultatene av undersøkelsen korrekt og om nødvendig foreskrive effektiv behandling. Omsorg etter MR-prosedyren består av ytterligere profesjonell helseomsorg.

