Medisinsk ekspert av artikkelen
Nye publikasjoner
Lymfadenektomi
Last reviewed: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
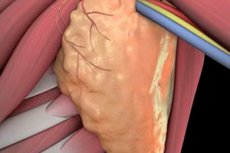
Lymfeknutedisseksjon, eller lymfadenektomi, er en kirurgisk prosedyre som innebærer å fjerne lymfeknuter og deretter undersøke dem for tilstedeværelse av atypiske celler. Lymfeknutedisseksjon kan være begrenset eller fullstendig, avhengig av omfanget av operasjonen. Sannsynligheten for komplikasjoner etter en slik prosedyre er ganske høy. Imidlertid bidrar intervensjonen ofte til å stoppe videre spredning av kreftstrukturer, og redder dermed pasientens liv.
Indikasjoner for prosedyren
Lymfesystemets hovedformål er å transportere væske fra vev til sirkulasjonssystemet og å gi immunitet, som inkluderer beskyttelse mot bakterier, virus og atypiske celler.
Lymfesystemet består av noder, kar og små vaskulære kapillærer. Lymfe flyter gjennom karene, og nodene er bønneformede formasjoner plassert langs hele systemet og fungerer som filtre som fanger opp fremmedlegemer.
De største klyngene av noder observeres i nakken, armhulene, bekkenet og lysken.
Lymfesystemet er det første som aksepterer spredning av tumorceller fra fokuset til andre punkter i kroppen: noen ganger blir slike celler beholdt i lymfeknutene og fortsetter å vokse der. Denne prosessen kalles metastase. Ved å fjerne flere lymfeknuter kan legen avgjøre om pasienten har metastase.
Lymfeknutedisseksjon brukes ikke bare for diagnose, men også for å blokkere videre spredning av kreftstrukturer i hele kroppen.
I tillegg inkluderer indikasjonene sterke smerter i lymfeknuter, samt ineffektiviteten av konservativ behandling.
Disseksjon av lymfeknuter ved kreft er en integrert del av en kvalifisert og omfattende tilnærming til behandling av onkopatologi. Selv før operasjonen avklarer kirurgen sannsynligheten for skade på "sentinel"-lymfeknuter og deres grupper som er direkte involvert i utstrømningen av lymfe fra det berørte området av tumorprosessen. Mistanke om tilstedeværelse av metastaser i en bestemt lymfekollektor er en direkte indikasjon for disseksjon av lymfeknuter. Som regel må lymfekapillærer, utgående kar, lymfestrømningsretninger, inkludert regionale og fjerne lymfeknuter, samt omkringliggende vev fjernes. En slik operasjon kan forbedre livskvaliteten til postoperative pasienter betydelig og fremskynde rekonvalesensen.
Forberedelse
Forberedelsesfasen er enkel, men obligatorisk. Den inkluderer følgende sekvensielle aktiviteter:
- Konsultasjon med en onkoskirurg som skal utføre lymfadenektomi, samt med en anestesilege.
- Enighet om hovedpunktene og datoen for intervensjonen.
- Preoperativ diagnostikk, inkludert generell urinanalyse, generell og biokjemisk blodanalyse, ultralydundersøkelse og noen ganger finnålsbiopsi av lymfeknuter.
- Undersøkelse av en terapeut, med vurdering av sannsynligheten for kontraindikasjoner for kirurgi.
- Seponering av legemidler som kan påvirke operasjonsforløpet og den postoperative perioden negativt (for eksempel ikke-steroide antiinflammatoriske legemidler, barbiturater, heparin, etc.).
- Dagen før lymfadenektomi bør pasienten begrense kostholdet sitt, unngå overspising og unngå tung, fet og søt mat. På operasjonsdagen bør de ikke drikke eller spise.
Teknikk lymfadenektomier
Oftest, i tilfelle onkologi, tyr kirurger til slike typer kirurgisk lymfadenektomi som disseksjon av aksillære lymfeknuter (ved brystkreft), cervikal disseksjon (ved kreft i skjoldbruskkjertelen eller kreft i nakke- og hodeorganene), D2-lymfadenektomi med fjerning av lymfeknuter i mage-, lever- og miltområdet (ved magekreft). [ 1 ]
En kvalifisert kirurg kan i de fleste tilfeller forutsi hvilke lymfeknuter de atypiske cellene vil bevege seg til under spredningen av metastaser. De lymfeknutene som vil bli påvirket først kalles vaktpostlymfeknuter. Derfor fjerner legen først nettopp disse lymfeknutene, som umiddelbart sendes til undersøkelse - biopsi av vaktpostlymfeknuter.
For å bestemme prioriterte noder for lymfadenektomi utføres en kartleggingsprosedyre: et radioisotopstoff (indikator) introduseres i det berørte området, som indikerer retningen på lymfestrømmen.
Gjennomsnittlig varighet av en lymfadenektomioperasjon er én time. Varigheten kan imidlertid variere avhengig av det kirurgiske inngrepets spesifikasjoner.
- Bekkenlymfadenektomi kan utføres ved hjelp av laparoskopisk og laparotomisk tilgang. Under laparoskopi opprettholdes pneumoperitoneumforhold (10 til 15 mm Hg), laparoskop og trokarer brukes. Parietalperitoneum dissekeres over iliackarsonen, i en parallell retning med de ytre iliackarene. Ureterne undersøkes nødvendigvis. Ved hjelp av klemmer gripes det periadventitiale vevet med lymfeknuter og kar lokalisert i det proksimale området av snittet. Med en lukket klemme skrelles vevet av fra den fremre delen av de ytre iliackarene. Etter dette isoleres obturatornerven, og alt vevet lokalisert rundt de indre iliackarene fjernes, sammen med lymfeknutene. Lymfeknutene som ligger nær den ytre iliacvenen fjernes spesielt forsiktig. Det er å foretrekke om hele kjeden excideres. Til slutt fjernes fettvevet med nodene lokalisert i det fra rommet mellom de ytre iliacarteriene og venøse karene. Biomaterialet sendes til histologisk analyse, de skadede karene koaguleres for å forhindre blødning – til dette formålet brukes elektrokirurgi. [ 2 ]
- Inguinal lymfadenektomi i sin klassiske versjon utføres i henhold til beskrivelsen til den franske onkologen Duquesne. Essensen av operasjonen er fjerning av lymfeknutene i femoral-inguinal sone sammen med vevet, fascien og et element av den store femorale saphena-venen. Først foretar kirurgen et vertikalt snitt over midten av lyskeligamentet og nedenfor, og skjærer til det subkutane fettlaget. Hudvevet separeres på nivå med den overfladiske subkutane fascien. Det subkutane fettet fjernes, slik at den iliaca delen av bukveggen og hele femoraltrekanten blir eksponert. Deretter utvides snittet til de underliggende musklene, hvoretter den store saphena-venen isoleres, ligeres og krysses ved toppen av femoraltrekanten. Vevet med lymfeknutene føres innover, sartoriusmuskelen føres utover ved hjelp av kroker: dette bidrar til å undersøke lårbenets karlag. Vevsområdet som skal fjernes og den ytre veggen av karskjeden skilles fra lårbenskarrene og løftes oppover til området der vena saphenae store er direkte forbundet med vena femoralis. Biomaterialet fjernes og sendes for videre undersøkelse. [ 3 ]
- Axillær lymfadenektomi varer sjelden mer enn 60 minutter. Vanligvis gjør kirurgen et snitt i armhulen på omtrent 50–60 mm. Intervensjonen utføres under generell anestesi, noen ganger i kombinasjon med radikal mastektomi. Under en lumpektomi kan lymfeknutene fjernes senere eller under operasjonen. I den klassiske versjonen fjernes hovedsakelig lymfeknutene i den første raden og den nedre delen av den andre raden, hvoretter de sendes til histologisk undersøkelse. Vanligvis fjernes omtrent ti lymfeknuter (fullstendig lymfadenektomi innebærer fjerning av omtrent to dusin lymfeknuter). I den komplette versjonen fjernes lymfeknuter som tilhører alle rader i aksillærkjeden, men slike operasjoner utføres for tiden ikke så ofte. Bevarende intervensjon innebærer å dissekere vev med fem og syv centimeter i aksillærfossa. Det fjernede vevet sendes til undersøkelse, hvis resultater kan oppnås i løpet av få dager. Slik diagnostikk er nødvendig for å foreskrive videre postoperativ behandling, som kan inkludere cellegift, stråling, etc. [ 4 ]
- Cervikal lymfadenektomi skyldes det faktum at metastaser av kreftfokus fra nakke- og hodeområdet ofte ender opp i de regionale cervikale lymfeknutene. I dette tilfellet anses det klassiske alternativet å være intervensjonen ifølge Crail, oppkalt etter den amerikanske kirurgen. Operasjonen innebærer kompleks fjerning av suprahyoid-, cervikale og supraclavikulære lymfeknuter på den ene siden, samtidig med submandibulær spyttkjertel, vena jugularis interna, omohyoid- og sternocleidomastoideusmuskulaturen. Cervikal lymfadenektomi er indisert for kreftsvulster i laryngofaryngeusregionen, skjoldbruskkjertelen, spyttkjertlene, tungen, munnhulen eller nasofarynx. De vanligste kirurgiske alternativene er radikal fjerning av alle cervikale lymfeknuter (nivå 1-5), modifisert eller selektiv eksisjon, eller en utvidet radikal metode. En annen vanlig metode anses å være en sparsom intervensjon, som innebærer fjerning av lymfeknuter og vev. Denne metoden kalles funksjonell cervikal disseksjon: under operasjonen bevares sternocleidomastoideusmuskulaturen, vena jugularis interna og nervus accessorius. [ 5 ]
- Inguinofemoral lymfadenektomi brukes til å fjerne kreftmetastaser i inguinale og femorale lymfeknuter. Kirurgen foretar to semi-ovale snitt i en retning parallelt med lyskefolden. Etter å ha dissekert huden og det subkutane fettlaget, separeres vevsflappene oppover til aponeurosen til den ytre skrå magemuskelen og nedover til midten av femoraltrekanten. Lyskeligamentet deles, slik at fasciaen til den ytre skrå muskelen fjernes. Det prepubiske vevet flyttes tilbake, slik at basen av femoraltrekanten kommer til syne. Deretter kuttes vevet, startende fra punktet på den fremre øvre iliacsøylen til midten av femoraltrekanten, og også fra skambenet til apex. Vevsblokken og lymfeknutene fjernes, hvoretter de går videre til iliac lymfadenektomi. Denne kirurgiske teknikken bidrar til å redusere varigheten av arrdannelse, redusere sannsynligheten for infeksjon i såret og optimalisere det estetiske utseendet til det postoperative området. [ 6 ]
- Retroperitoneal lymfadenektomi innebærer fjerning av retroperitoneale lymfeknuter. Abdominal kirurgi innebærer radikal eksisjon av fettvev og lymfeknuter i det retroperitoneale rommet. Mulige postoperative komplikasjoner kan inkludere infertilitet og retrograd ejakulasjon i blæren. Dette skyldes at de postganglioniske efferente sympatiske fibrene som er ansvarlige for ejakulasjon og som ligger para-aortisk under nivået av den nedre mesenteriske arterien, krysses under prosedyren. Minimale metastatiske foci er de som ikke overstiger 20 mm i størrelse: etter fjerning av slike metastaser reduseres sannsynligheten for å utvikle postoperative komplikasjoner til et minimum. [ 7 ]
- Iliac lymfadenektomi utføres som en del av iliopsoas-inguinofemoral kirurgi for bekreftede metastaser i inguinale lymfeknuter. Bilateral lymfadenektomi er egnet for kreft i penis eller vulva. Den klassiske Duquesne-teknikken, beskrevet i forrige århundre, brukes. Et langt langsgående snitt gjøres gjennom midten av inguinale ligamentet (med dets skjæringspunkt). Det øvre punktet av snittet er lokalisert i området 7 cm over inguinale ligamentet, og det nedre punktet sammenfaller med toppen av femoraltrekanten. Vevsflapper separeres på nivå med den overfladiske subkutane fascien, det subkutane fettlaget fjernes, slik at den iliaca delen av bukveggen med femoraltrekanten eksponeres. Deretter isoleres et stort subkutant venøst kar, ligeres og krysses i det nedre sårhjørnet, blokken av lymfeknuter med vev trekkes innover, og sartoriusmusklene trekkes utover. Vevet som skal fjernes, separeres gradvis fra lårbenskarene, og løftes til samløpet av den store saphena venøse karet i låret og lårbensvenen. De nervøse og ytre skrå musklene dissekeres, peritoneum forskyves medialt, og cellevevet og lymfeknutene separeres langs iliacakarene. Det iliaca cellevevet fjernes sammen med det femoroinguinale cellevevet. Vevet sys lag for lag. Om nødvendig utføres plastisk kirurgi i lyskeregionen. Ilioinguinal-femoral lymfadenektomi innebærer vanligvis fjerning av gjennomsnittlig åtte til elleve lymfeknuter. [ 8 ]
- Para-aorta lymfadenektomi innebærer radikal fjerning av de periaortiske lymfeknutene. Prosedyren utføres under generell anestesi ved bruk av endovideokirurgiske metoder. Omfanget av en slik operasjon inkluderer fjerning av vevet som inneholder lymfeknutene over og under nivået av den nedre mesenteriske arterien, til den øvre linjen i området ved den øvre kanten av venstre nyrevene. Para-aorta lymfadenektomi brukes med hell til å behandle endometriekreft. Midtlinjelaparotomi utføres over navlestrengsåpningen og fullføres under skambenssymfysen. Ekstraperitoneal tilgang kan brukes. Livmorens runde ligament krysses for å unngå skade på de nedre epigastriske karene. Parietalperitoneum dissekeres, og ureterområdet visualiseres. Det infundibulopelviske ligamentet krysses og ligeres. Peritoneum dissekeres nedover til livmorens runde ligament langs den ytre iliacarterien. Ligamentet klemmes av, transekteres og ligeres. Lymfeknute-disseksjon utføres nær grenen av den indre iliacarterien. Den separerte vevsblokken som ligger lateralt til det vaskulære nettverket klemmes av og skjæres over, og den proksimale enden ligeres for å blokkere lymfestrømmen. Deretter fjernes det perivaskulære vevet og lymfeknutene langs sideveggene til karene til nivået av obturatornerven. Knutepunktene som ligger medialt til den eksterne iliacarterien og ved inngangen til femoralkanalen, blir også eksisjonert. Fettlaget med lymfeknutene langs den eksterne iliacvenen til obturatorfossaen separeres også. Etter at obturatornerven er detektert, visualiseres obturatorfossaen, og vevet mellom obturatornerven og det øvre vesikale arterielle karet trekkes tilbake. Vevet klemmes av, skjæres over og ligeres. Manipulasjonene utføres svært forsiktig for å unngå skade på venene. Livmorarterien transekteres deretter og ligeres, og lymfeknutene langs de indre iliackarene fjernes. De fjernede knutene sendes til histologisk undersøkelse. [ 9 ], [ 10 ]
- Lymfeknutedisseksjon ved brystkreft utføres i forhold til lymfeknutene som ligger i armhulen på den berørte siden. Eksisjon kan også omfatte cervikale, supraclavikulære og subclavia lymfeknuteknuter. Operasjonen utføres i kombinasjon med fjerning av melkekjertelen, helt eller delvis. Kirurgen foretar et snitt i armhulen på opptil 6 cm. Selve lymfeknutedisseksjonen utføres på flere nivåer i forhold til lymfeknutenes relative plassering i forhold til pectoralis minor-muskelen. Det første nivået inkluderer lymfeknutene som ligger under denne muskelen, det andre nivået inkluderer de som ligger rett under muskelen, og det tredje nivået inkluderer de som ligger over pectoralis minor-muskelen. I lumpektomi-trakten fjernes lymfeknutene på første og andre nivå. Hvis det utføres en mastektomi - en radikal reseksjon av melkekjertelen med regional lymfeknutedisseksjon - fjernes lymfeknutene som tilhører første, andre og tredje nivå, med påfølgende plastisk rekonstruksjon av brystet. En slik operasjon varer i gjennomsnitt omtrent halvannen time. [ 11 ]
Til dags dato har ikke eksperter kommet til enighet om hvorvidt det er tilrådelig å fjerne alle regionale lymfeknuter i noen onkologiske prosesser i melkekjertlene. De fleste kirurger og mammologer mener at et slikt radikalt inngrep bare er nødvendig i ekstreme tilfeller, når det er en klar risiko for metastase. Tilstedeværelsen av en slik indikasjon bekreftes ved å utføre en sentinelbiopsi, eller sentinellymfeknutebiopsi. Sentinelknuter er de som er nærmest svulstens fokus - det er i dem atypiske celler først kommer inn og metastaser dannes. Derfor er et inngrep som innebærer fjerning av sentinellymfeknuten alltid en sikker måte å bestemme sannsynligheten for metastase av svulsten. Hvis biopsien viser et negativt resultat (atypiske celler oppdages ikke), er det ikke behov for en storstilt lymfadenektomioperasjon med fjerning av alle nivåer av lymfeknutene. [ 12 ], [ 13 ]
- Tyreoidektomi med lymfadenektomi er en standard type kirurgi for kreft i skjoldbruskkjertelen. Oftest metastaserer denne kreften til den sjette (sentrale) gruppen av cervikale lymfeknuter. Spesialister anbefaler og praktiserer tyreoidektomi med ett-trinns sentral fjerning av lymfeknuter for onkologiske formasjoner med dimensjoner over 10 mm. Denne tilnærmingen reduserer sannsynligheten for tilbakefall og eliminerer behovet for gjentatt kirurgisk inngrep i dette området. Sentral lymfadenektomi innebærer i dette tilfellet fjerning av prelaryngeale, para- og pretrakeale noder, samt de som ligger langs den indre overflaten av halspulsåren og vena jugularis interna. [ 14 ]
- Rektal reseksjon med utvidet lymfadenektomi kan utføres ved hjelp av forskjellige teknikker, som hovedsakelig avhenger av tarmsegmentet der svulsten utvikler seg. Hvis den øvre tredjedelen av endetarmen er berørt, utføres en operasjon som kalles anterior reseksjon. Hvis den midterste tredjedelen er berørt, utføres en lav anterior operasjon. Både det første og andre inngrepet utføres gjennom bukhulen. Legen lager et snitt i bukveggen til venstre for navlen. Etter å ha oppdaget og fjernet svulsten, kobler han de gjenværende segmentene av tarmen, fjerner nærliggende lymfeknuter, undersøker nøye alt vev og syr. Om nødvendig installeres drenasje (i flere dager). Det vanskeligste og mest traumatiske for pasienten er kirurgisk fjerning av den nedre endetarms tredjedelen. Dette inngrepet kalles abdominal perineal reseksjon, eller Miles' operasjon: det innebærer å fjerne svulsten sammen med anus. For å gi pasienten muligheten til å eliminere avføring, danner kirurgen en permanent kolostomi. Prosedyren går vanligvis slik: legen lager et snitt i nedre bukhule og perineum, fjerner sigmoid colon og endetarm, samt anus og nærliggende lymfeknuter. I de fleste tilfeller må pasienten i tillegg gjennomgå cellegiftbehandling. Denne typen intervensjon kan vare i flere timer (i gjennomsnitt 2,5 timer). [ 15 ]
- Pankreatoduodenal lymfadenektomi er en vanlig type kirurgi for adenokarsinom i bukspyttkjertelens hode, som har to rader med regionale lymfeknuter. Disse nodene omgir organet eller er plassert rundt store nærliggende kar (abdominale aorta med grener, inkludert cøliakistammen, nyrearterien superior og mesenterialarterien). For å avklare det onkologiske stadiet av kreft i bukspyttkjertelen anbefales det å fjerne og underkaste histologisk diagnose minst ti lymfeknuter. Etter å ha krysset det gastrokoliske ligamentet, utfører kirurgen adhesioviscerolyse i omentalbursa, mobiliserer den nedre kanten av kjertelen med blotlegging av vena mesenterica superior. Deretter krysser han de høyre gastroepiploiske karene. Tolvfingertarmen mobiliseres ved hjelp av Kocher-metoden og krysses i det proksimale segmentet. Deretter mobiliseres deler av det hepatoduodenale ligamentet, gastroduodenalarterien og tynntarmen transekteres. Etter mobilisering av den uncinate processen utføres lymfadenektomi langs det arterielle mesenterica superior. [ 16 ]
- Lymfeknutedisseksjon for magekreft kan utføres i tre varianter. Den første varianten er en klassisk gastrektomi, hvor D1-lymfeknutedisseksjon utføres, inkludert fjerning av paragastriske lymfeknuter - 1-6 rader med regionale noder i henhold til den japanske klassifiseringen. Den andre varianten er en radikal gastrektomi med D2-lymfeknutedisseksjon, inkludert lymfebassenger lokalisert i retning av grenene til cøliakistammen - 7-11 rader med lymfeknuter. Den tredje varianten er en utvidet radikal gastrektomi med fjerning av retroperitoneale lymfeknuter (12-16 rader). Valget av en eller annen type operasjon med lymfeknutedisseksjon er direkte relatert til stadiet av magekreften. For eksempel, i det første "A"-stadiet, kan radikal kirurgisk inngrep involvere endoskopisk reseksjon av mageslimhinnen eller bruk av andre teknikker opp til klassisk gastrektomi. [ 17 ]
Lymfeknute-disseksjon under kolonreseksjon
Kolonkirurgi kan utføres ved hjelp av flere teknikker, avhengig av hvilken del av tarmen som inneholder svulsten. Vanligvis fjernes det berørte segmentet av tarmen, samt lymfeknutene som lymfen strømmer inn i fra svulsten. Dette skyldes det faktum at lymfadenektomi kan redusere risikoen for tilbakefall av kreft. I tillegg vil spesialister kunne undersøke de fjernede strukturene nøye, noe som direkte vil påvirke arten av den videre behandlingen. [ 18 ]
Kirurgisk fjerning av et tarmelement kalles kolektomi. Hvis kreftlesjonen fjernes og befinner seg i høyre halvdel av tykktarmen, snakker vi om høyresidig hemikolektomi, og hvis den er i venstre halvdel, snakker vi om venstresidig hemikolektomi. Standard reseksjon innebærer å fjerne opptil 40 cm av tykktarmen, selv om dette tallet i stor grad avhenger av pasientens vekt og høyde.
Distal reseksjon er når de distale to tredjedelene av sigmoid-kolon og den øvre tredjedelen av endetarmen fjernes, og de øvre endetarmskarrene og sigmoidkarene ligeres. En anastomose legges for å gjenopprette endetarmsfunksjonen.
Venstre hemilektomi med utvidet lymfadenektomi innebærer fjerning av venstre kolon, som inkluderer sigmoideum, nedadgående og distale halvdel av den transversale kolon. De nedre mesenteriske karene ligeres og transekteres, og en transversal rektal anastomose dannes.
Høyresidig hemilektomi med utvidet lymfadenektomi inkluderer reseksjon av cecum og det distale elementet av ileum – ca. 100–150 mm. Den ascenderende colon og den proksimale tredjedelen av den transversale colon fjernes også, de ileokoliske karene, høyre kolikkarterie og høyre gren av den midtre kolikkarterien ligeres og transekteres. I tillegg dannes en ileotransvers anastomose.
Det finnes en annen variant av operasjonen: subtotal fjerning med reseksjon av hele tykktarmen uten det distale elementet av sigmoid-kolon. I dette tilfellet separeres alle de grunnleggende karene som forsyner tykktarmen med næring.
Klassifisering av lymfadenektomi
Ulike varianter av kreft krever ulik mengde lymfadenektomi. En mer fullstendig reseksjon kalles utvidet lymfadenektomi, som igjen er videre delt inn i en rekke undertyper, avhengig av plasseringen av lymfeknutene som fjernes, for eksempel:
- aortoiliak lymfadenektomi;
- bukspyttkjertelen og tolvfingertarmen;
- iliopelvisk, etc.
I motsetning til utvidet lymfadenektomi innebærer regional lymfadenektomi fjerning av kun visse lymfeknuter som er i nærheten av tumorstedet.
Et hjelpebegrep er radikal lymfadenektomi, som innebærer fjerning av alle eller det dominerende antallet lymfeknuter som ligger i nærheten av neoplasmen (langs lymfestrømmen).
Avhengig av operasjonsmetoden kan fjerning av lymfeknuter være åpen eller laparoskopisk.
Laparoskopisk lymfadenektomi utføres ved tilgang gjennom punkteringer i huden, hvor kirurgen setter inn en spesiell laparoskopisk enhet og instrumenter. Denne metoden er mindre traumatisk og har mindre sannsynlighet for å forårsake komplikasjoner. Lymfadenektomier i hulrommet utføres sjeldnere i dag: vi snakker om den klassiske metoden, når vev dissekeres med et snitt, og direkte tilgang utføres. Etter en laparoskopisk operasjon skjer helingen mye raskere, risikoen for blødning og sårinfeksjon reduseres.
Lymfeknute-disseksjon og lymfadenektomi
Klassiske radikale inngrep i behandlingen av onkologiske sykdommer besto av monoblokkfjerning av regionale lymfeknuter. Når det gjelder forebyggende utvidet lymfeknutedisseksjon, brukes dette begrepet for å beskrive kirurgiske operasjoner for å fjerne det berørte organet og områder med regional metastase. Det viser seg at navnet lymfeknutedisseksjon innebærer et mer omfattende inngrep, i motsetning til begrepet lymfadenektomi, siden det innebærer fjerning av ikke bare lymfeknutene, men også hele lymfestrømningsseksjonen, sammen med det omkringliggende subkutane fettlaget i fascia-skjedene. Det er derfor passende å snakke om lymfadenektomi hvis regional fjerning av lymfeknuter utføres, og om lymfeknutedisseksjon - hvis lymfeknuter, kar og fettvev fjernes.
Kontraindikasjoner til prosedyren
Disseksjon av lymfeknuter foreskrives ikke dersom det ikke er mulighet for fullstendig fjerning av primærtumoren. Dette skjer dersom tumorprosessen oppdages på et sent stadium av utviklingen. I dette tilfellet snakker vi ikke så mye om en kontraindikasjon som om upassende lymfeknutedisseksjon, siden tumorfokuset allerede har klart å spre cellene sine ikke bare til de nærmeste lymfeknutene, men også til fjerne vev og organer. Selv etter fjerning av lymfeknutene vil atypiske strukturer forbli i kroppen, noe som provoserer utviklingen av nye kreftfremkallende (sekundære) foci.
Lymfeknutedisseksjon utføres ikke hvis pasienten er i en alvorlig tilstand, for eksempel hvis han eller hun lider av alvorlige hjerte- og karsykdommer, lever- eller nyresykdommer, eller hvis han eller hun utvikler en akutt cerebrovaskulær hendelse. Slike patologier kan forhindre både operasjonen som helhet og anestesien.
Konsekvenser etter prosedyren
Den vanligste bivirkningen etter lymfadenektomi er lymfødem, en komplikasjon som manifesterer seg som vanskeligheter med lymfedrenasje fra området der operasjonen utføres. Denne lidelsen utvikler seg hos omtrent hver tiende pasient. Hovedsymptomet er alvorlig hevelse i vev. Sykdommen har flere utviklingsstadier:
- Hevelsen oppstår gjennom hele dagen, men forsvinner når det skadede området er i vertikal stilling. Hvis du trykker med fingeren, dannes det en slags «grop», som sakte forsvinner.
- Ødem er tilstede uavhengig av hvor det skadede området befinner seg. Huden blir tettere, og det oppstår ingen "groper" når man trykker på den.
- Hevelsen er uttalt, som elefantiasis.
Når det første stadiet av lymfødem oppdages, er det nødvendig å oppsøke lege umiddelbart. Dette vil stoppe den videre utviklingen av patologien, og i noen tilfeller – redusere dens manifestasjon.
I tillegg til hevelse kan blødning som oppdages tidlig postoperativt bli en farlig tilstand.
Komplikasjoner etter prosedyren
Generelt sett støter leger noen ganger på følgende mulige komplikasjoner forbundet med lymfadenektomi:
- Tap eller forverring av følsomhet i operasjonsområdet, som er forårsaket av skade (kutting) av nervefibre. Hos de fleste pasienter gjenopprettes følsomheten etter en viss tidsperiode.
- En følelse av svakhet, nummenhet, «krypefornemmelser», kontrakturer, som krever foreskrivelse av spesielle terapeutiske øvelser for å redusere ubehagsfølelsen.
- Lymfødem er lymfatisk hevelse.
- Flebitt i operasjonsområdet, med mulig overgang til tromboflebitt. Ved rettidig administrering av blodfortynnende og betennelsesdempende legemidler forsvinner slike fenomener raskt.
- Tillegg av infeksjon, som er ledsaget av smerte, rødhet og hevelse i inngrepsområdet. Denne tilstanden krever antibiotikabehandling.
Komplikasjoner forbundet med lymfadenektomi utvikles oftest hos eldre pasienter og personer som lider av diabetes og fedme.
Ta vare på prosedyren
Umiddelbart etter lymfadenektomi overføres pasienten til postoperativ avdeling: der observeres han til anestesien avtar. Hvis alt er i orden, transporteres pasienten til en vanlig avdeling.
Om nødvendig løftes det berørte området. For eksempel, etter aksillær lymfadenektomi, løftes armen på inngrepssiden oppover, og etter fjerning av inguinale lymfeknuter løftes pasientens ben.
Noen ganger, i løpet av den første dagen etter operasjonen, blir pasienten festet til et kateter for å samle urin, og i noen tilfeller en midlertidig eller permanent stomipose (avhengig av nøyaktig hvor og i hvilken grad lymfadenektomien ble utført).
Hvis det ble installert drenering under operasjonen, fjernes den når tilstanden bedres (vanligvis etter noen dager).
Hvis pasienten ikke kan spise selvstendig, får han næringsstoffer intravenøst. Hvis det kirurgiske inngrepet påvirket fordøyelsessystemet, vil pasienten bli informert om endringer i kostholdet.
Sykehusoppholdet avtales individuelt.
Etter utskrivelse anbefales pasienten å ikke løfte eller bære tunge gjenstander, og å unngå å bruke tettsittende eller sammentrekkende klær eller tilbehør.
Rehabiliteringstiltak er indisert for alle pasienter som har gjennomgått lymfadenektomi. Slike tiltak muliggjør:
- forhindre fremveksten av psykiske problemer;
- eliminere smerte;
- forhindre utvikling av komplikasjoner;
- raskere tilbake til din normale livsstil.
Standard rehabiliteringsmetoder inkluderer treningsterapi (et spesielt sett med øvelser), fysioterapi, vitaminterapi og ytterligere konservativ behandling. Hovedprosedyrene er rettet mot å gjenopprette vevsernæring og lymfestrøm, akselerere blodsirkulasjon og helbredelse.
Hvis pasientens temperatur stiger etter lymfadenektomi, eller mistenkelige symptomer plutselig oppstår i form av frysninger, kvalme, paroksysmal oppkast, problemer med urin og avføring, blødning eller sterke smerter, er det nødvendig å umiddelbart informere kirurgen som utførte operasjonen.
Lymfemassasje etter aksillær lymfadenektomikirurgi
Lymfedrenasjemassasje er en fysioterapeutisk prosedyre, hvis hovedformål er å akselerere lymfestrømmen. Personen som utfører lymfemassasjen bør ha en idé om lymfesystemets plassering og retningen på lymfestrømmen. Prosedyren bør ikke forårsake smerte, så stryking og lett trykk anbefales som grunnleggende effekter. Det er bedre å gjennomføre økter 1-2 ganger i uken. [ 19 ]
Under påvirkning av slik massasje stimuleres lymfestrømmen, noe som bidrar til:
- reduksjon av hevelse i vev;
- økende hudturgor;
- optimalisering av metabolske prosesser;
- forbedring av lokal immunitet;
- aktivering av blodsirkulasjonen.
Kontraindikasjoner for lymfemassasje etter lymfadenektomi kan omfatte:
- akutt tromboflebitt;
- hudsykdommer;
- hjerte- og karsykdommer;
- smittsomme patologier.
Etter behandlingen skal pasienten ligge stille i ti minutter. Du kan drikke et glass varmt vann. Resultatet blir som regel merkbart etter den første eller andre prosedyren.
Anmeldelser
Disseksjon av lymfeknuter er ofte en obligatorisk prosedyre som avgjør effektiviteten av behandlingen. Prosedyren innebærer å fjerne berørte eller mistenkelige lymfeknuter og sende dem til et laboratorium for histologisk undersøkelse. Anmeldelser av operasjonen er for det meste positive, siden den bidrar til å forhindre ytterligere spredning av patologien, redusere eller fullstendig eliminere manifestasjonene av sykdommen. Komplikasjoner etter prosedyren er sjeldne hvis du følger legens strenge anbefalinger:
- begrens aktiviteten og ikke legg press på den opererte delen av kroppen;
- ikke klem eller stram den berørte siden med klær eller tilbehør;
- Unngå å krysse beina (for pasienter som har hatt inguinal lymfadenektomi).
Hyppigheten av komplikasjoner avhenger også av det berørte området der lymfadenektomi utføres. For eksempel fører fjerning av aksillære lymfeknuter i omtrent 10 % av tilfellene til utvikling av lymfødem og ubehag i huden. Fjerning av bekkenlymfeknuter kompliseres av lymfødem i bare 6 % av tilfellene, og inguinale lymfeknuter i 15 % av tilfellene. Mye avhenger imidlertid også av pasientens generelle helsetilstand og den opererende legens kvalifikasjoner.

