Medisinsk ekspert av artikkelen
Nye publikasjoner
Kronisk hjernehinnebetennelse
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
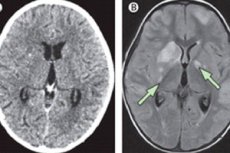
Kronisk hjernehinnebetennelse er en inflammatorisk sykdom som, i motsetning til den akutte formen, utvikler seg gradvis over flere uker (noen ganger mer enn en måned). Symptomene på sykdommen ligner på symptomene på akutt hjernehinnebetennelse: pasienter opplever hodepine, høy feber og noen ganger nevrologiske lidelser. Det er også karakteristiske patologiske forandringer i cerebrospinalvæsken.
Epidemiologi
Et av de mest uttalte utbruddene av hjernehinnebetennelse skjedde i 2009 i epidemisk farlige områder i Vest-Afrika – i regionen «hjernehinnebetennelse», som ligger sør for Sahara, mellom Senegal og Etiopia. Utbruddet rammet land som Nigeria, Mali og Niger: nesten 15 000 tilfeller ble registrert. Slike utbrudd i disse regionene forekommer regelmessig, omtrent hvert 6. år, og årsaken til sykdommen er oftest meningokokkinfeksjon.
Meningitt, inkludert kronisk hjernehinnebetennelse, er karakterisert av en ganske høy risiko for død. Komplikasjoner, umiddelbare og fjerne, utvikler seg ofte.
I europeiske land er sykdommen registrert mye sjeldnere – omtrent 1 tilfelle per hundre tusen av befolkningen. Barn er oftere syke (omtrent 85 % av tilfellene), selv om folk i alle aldre generelt kan bli syke. Meningitt er spesielt vanlig hos spedbarn.
Patologien ble først beskrevet av Hippokrates. De første offisielt registrerte utbruddene av hjernehinnebetennelse forekom på 1800-tallet i Sveits, Nord-Amerika, deretter i Afrika og Russland. På den tiden var dødeligheten av sykdommen over 90 %. Dette tallet sank betydelig først etter oppfinnelsen og introduksjonen av en spesifikk vaksine i praksis. Oppdagelsen av antibiotika bidro også til reduksjonen i dødelighet. Innen det 20. århundre ble epidemiske utbrudd registrert sjeldnere og sjeldnere. Men selv nå regnes akutt og kronisk hjernehinnebetennelse som dødelige sykdommer som krever umiddelbar diagnose og behandling.
Fører til kronisk hjernehinnebetennelse
Kronisk hjernehinnebetennelse er vanligvis forårsaket av et smittestoff. Blant de mange forskjellige mikroorganismene er de vanligste "synderne" til sykdommen:
- tuberkuløse mykobakterier; [ 1 ]
- det forårsakende agenset til Lyme-sykdommen (Borrelia burgdorferi);
- soppinfeksjon (inkludert Cryptococcus neoformans, Cryptococcus gatti, Coccidioides immitis, Histoplasma capsulatum, blastomyceter).
Tuberkulosemykobakterier kan forårsake raskt progredierende kronisk hjernehinnebetennelse. Sykdommen utvikler seg under pasientens primære infeksjon, men hos noen forblir patogenet inne i kroppen i en "sovende" tilstand, aktiveres under gunstige forhold og forårsaker utvikling av hjernehinnebetennelse. Aktivering kan skje mot bakgrunn av bruk av legemidler som undertrykker immunforsvaret (for eksempel immunsuppressiva, cellegift), eller med andre kraftige reduksjoner i immunforsvaret.
Meningitt som følge av Lyme-sykdom kan være enten akutt eller kronisk. De fleste pasienter opplever langsom sykdomsprogresjon.
Soppinfeksjon fremkaller utviklingen av kronisk betennelse i hjernehinnene, hovedsakelig hos personer med svekket immunforsvar, som lider av ulike immunsvikttilstander. Noen ganger tar soppinfeksjonen et bølgelignende forløp: symptomene øker sakte, forsvinner deretter og dukker opp igjen.
Mindre vanlige patogener som forårsaker kronisk hjernehinnebetennelse inkluderer:
- blekt treponem; [ 2 ]
- protozoer (for eksempel Toxoplasma gondii);
- virus (spesielt enterovirus).
Kronisk meningitt diagnostiseres ofte hos HIV-infiserte pasienter, spesielt mot bakgrunn av bakterielle og soppinfeksjoner. [ 3 ] I tillegg kan sykdommen ha en ikke-infeksiøs etiologi. Dermed finnes kronisk meningitt noen ganger hos pasienter med sarkoidose, [ 4 ] systemisk lupus erythematosus, [ 5 ] revmatoid artritt, Sjøgrens syndrom, Behcets sykdom, lymfom, leukemi. [ 6 ]
Kronisk sopphinnebetennelse kan utvikles etter injeksjon av kortikosteroider i epiduralrommet ved brudd på aseptiske regler: slike injeksjoner brukes til å lindre smerter hos pasienter med radikulitt. I dette tilfellet oppstår tegn på sykdommen innen flere måneder etter injeksjonen. [ 7 ], [ 8 ]
Cerebral aspergillose forekommer hos omtrent 10–20 % av pasienter med invasiv sykdom og skyldes hematogen spredning av organismen eller direkte forlengelse fra rhinosinusitt.[ 9 ]
I noen tilfeller får man diagnosen kronisk hjernehinnebetennelse, men man finner ingen infeksjon under testene. I en slik situasjon snakker man om idiopatisk kronisk hjernehinnebetennelse. Det er verdt å merke seg at denne typen sykdom ikke responderer godt på behandling, men ofte går over av seg selv – selvhelbredelse skjer.
Risikofaktorer
Nesten enhver infeksjonspatologi som forårsaker betennelse kan bli provoserende faktorer i utviklingen av kronisk hjernehinnebetennelse. Svekt immunitet øker risikoen ytterligere.
En person kan bli smittet med en smittsom sykdom fra en syk person eller en bakteriebærer (virusbærer) – en tilsynelatende frisk person som er smittsom for andre. Smitten kan overføres via luftbårne dråper eller ved kontakt i hverdagslige forhold – for eksempel ved bruk av vanlig bestikk, kyssing, og også under samliv (leir, brakke, sovesal osv.).
Risikoen for å utvikle kronisk hjernehinnebetennelse øker betydelig hos barn med umodent immunforsvar (spedbarnsalderen), hos personer som reiser til epidemisk farlige områder, og hos pasienter med immunsvikttilstander. Røyking og alkoholmisbruk har også en negativ effekt.
Patogenesen
Infeksiøse toksiske prosesser spiller en ledende rolle i den patogenetiske mekanismen for utvikling av kronisk hjernehinnebetennelse. De er forårsaket av storskala bakteriemi med uttalt bakteriell nedbrytning og frigjøring av giftige produkter i blodet. Endotoksineksponering er forårsaket av frigjøring av giftstoffer fra celleveggene til patogenet, noe som medfører et brudd på hemodynamikk, mikrosirkulasjon og fører til alvorlige metabolske forstyrrelser: oksygenmangel og acidose øker gradvis, hypokalemi forverres. Blodets koagulasjons- og antikoagulasjonssystem lider. I det første stadiet av den patologiske prosessen observeres hyperkoagulasjon med en økning i nivået av fibrinogen og andre koagulasjonsfaktorer, og i det andre stadiet faller fibrin ut i små kar, og blodpropper dannes. Med en ytterligere reduksjon i nivået av fibrinogen i blodet øker sannsynligheten for blødninger, blødninger i forskjellige organer og vev i kroppen.
Patogenens inntrengning i hjernemembranene initierer utviklingen av symptomer og det patomorfologiske bildet av kronisk hjernehinnebetennelse. Først påvirker den inflammatoriske prosessen de myke og araknoide membranene, deretter kan den spre seg til hjernens substans. Betennelsestypen er overveiende serøs, og i mangel av behandling går den over i en purulent form. Et karakteristisk tegn på kronisk hjernehinnebetennelse er gradvis økende skade på ryggmargsrøttene og hjernenervene.
Symptomer kronisk hjernehinnebetennelse
Hovedsymptomene på kronisk hjernehinnebetennelse er vedvarende hodepine (muligens i kombinasjon med spenninger i occipitalmuskulaturen og hydrocephalus), radikulopati med nevropati i kranialnervene, personlighetsforstyrrelser, forverring av hukommelse og mental ytelse, samt andre forstyrrelser i kognitive funksjoner. Disse manifestasjonene kan oppstå samtidig eller separat fra hverandre.
På grunn av eksitasjon av nerveendene i hjernehinnene, suppleres sterke smerter i hodet av smerter i nakke og rygg. Hydrocephalus og økt intrakranielt trykk kan utvikle seg, som igjen forårsaker økt hodepine, oppkast, apati, døsighet, irritabilitet. Ødem i synsnervene, forverring av synsfunksjonen, parese av oppoverblikk observeres. Skade på ansiktsnerven er mulig.
Med tillegg av vaskulære lidelser oppstår kognitive problemer, atferdsforstyrrelser og anfall. Akutte cerebrovaskulære hendelser og myelopatier kan utvikle seg.
Med utviklingen av basal hjernehinnebetennelse mot bakgrunn av forverring av synet, oppdages svakhet i ansiktsmusklene, forverring av hørsel og lukt, sensoriske forstyrrelser og svakhet i tyggemusklene.
Etter hvert som den inflammatoriske prosessen forverres, kan komplikasjoner utvikle seg i form av ødem og hevelse i hjernen, infeksiøst toksisk sjokk med utviklingen av DIC-syndrom.
Første tegn
Siden kronisk hjernehinnebetennelse utvikler seg sakte, viser ikke de første tegnene på patologien seg umiddelbart. Den smittsomme prosessen manifesterer seg ved en gradvis økning i temperatur, hodepine, generell svakhet, tap av appetitt, samt symptomer på en inflammatorisk reaksjon utenfor sentralnervesystemet. Hos personer som lider av immunsvikttilstander, kan kroppstemperaturindikatorene være innenfor normale grenser.
Kronisk meningitt bør utelukkes først hvis pasienten har vedvarende, uopphørlig hodepine, hydrocephalus, progressiv kognitiv svikt, radikulært syndrom eller kranial nevropati. Hvis disse tegnene er tilstede, bør det utføres en spinalpunksjon, eller i det minste en MR- eller CT-skanning.
De mest sannsynlige første symptomene på kronisk hjernehinnebetennelse er:
- økning i temperatur (stabile avlesninger innenfor 38-39 °C);
- hodepine;
- psykomotoriske lidelser;
- forverring av gangart;
- dobbeltsyn;
- krampaktig muskelrykning;
- visuelle, auditive, luktproblemer;
- meningeale tegn av varierende intensitet;
- forstyrrelser i ansiktsmuskler, sene- og periosteale reflekser, forekomst av spastiske thymer og paraparese, sjelden - lammelse med hyper- eller hypoestesi, koordinasjonsforstyrrelser;
- kortikale forstyrrelser i form av psykiske lidelser, delvis eller fullstendig hukommelsestap, auditive eller visuelle hallusinasjoner, euforiske eller depressive tilstander.
Symptomer på kronisk hjernehinnebetennelse kan vare i måneder eller til og med år. I noen tilfeller kan pasienter merke en synlig forbedring, hvoretter det oppstår et tilbakefall.
Komplikasjoner og konsekvenser
Konsekvensene av kronisk hjernehinnebetennelse er nesten umulige å forutsi. I de fleste tilfeller utvikler de seg sent i sykdommen og kan manifestere seg i følgende lidelser:
- nevrologiske komplikasjoner: epilepsi, demens, fokale nevrologiske defekter;
- systemiske komplikasjoner: endokarditt, trombose og tromboembolisme, leddgikt;
- nevralgi, kranial nerveparese, kontralateral hemiparese, synshemming;
- hørselstap, migrene.
I mange tilfeller avhenger sannsynligheten for komplikasjoner av den underliggende årsaken til kronisk hjernehinnebetennelse og tilstanden til en persons immunitet. Meningitt forårsaket av en parasitt- eller soppinfeksjon er vanskeligere å kurere og har en tendens til å komme tilbake (spesielt hos HIV-infiserte pasienter). Kronisk hjernehinnebetennelse som utvikler seg mot bakgrunn av leukemi, lymfom eller kreftsvulster har en spesielt ugunstig prognose.
Diagnostikk kronisk hjernehinnebetennelse
Ved mistanke om kronisk hjernehinnebetennelse kreves en generell blodprøve og en spinalpunksjon for å undersøke cerebrospinalvæsken (hvis det ikke foreligger kontraindikasjoner). Etter spinalpunksjonen undersøkes blodet for å vurdere glukosenivået.
Ytterligere tester:
- biokjemisk blodprøve;
- bestemmelse av leukocyttformelen;
- Blodkulturtest med PCR.
Ved mangel på kontraindikasjoner utføres en spinalpunksjon så snart som mulig. En prøve av cerebrospinalvæske sendes til laboratoriet: denne prosedyren er grunnleggende for diagnostisering av kronisk hjernehinnebetennelse. Følgende bestemmes som standard:
- antall celler, protein, glukose;
- Gramfarging, kultur, PCR.
Følgende tegn kan indikere tilstedeværelsen av hjernehinnebetennelse:
- høyt blodtrykk;
- turbiditeten til væsken;
- økt antall leukocytter (hovedsakelig polymorfonukleære nøytrofiler);
- forhøyede proteinnivåer;
- lavt forhold mellom glukosenivåer i cerebrospinalvæske og blod.
Andre biologiske materialer, som urin- eller sputumprøver, kan samles inn for bakteriekultur.
Instrumentell diagnostikk kan omfatte magnetisk resonansavbildning og computertomografi, biopsi av endret hud (ved kryptokokkose, systemisk lupus erythematosus, Lyme-sykdom, trypanosomiasis) eller forstørrede lymfeknuter (ved lymfom, tuberkulose, sarkoidose, sekundær syfilis eller HIV-infeksjon).
En grundig undersøkelse av en øyelege utføres. Det er mulig å oppdage uveitt, tørr keratokonjunktivitt, iridosyklitt og forverring av synsfunksjonen på grunn av hydrocephalus.
En generell undersøkelse kan avdekke aftøs stomatitt, hypopyon eller ulcerøse lesjoner – spesielt de som er karakteristiske for Behcets sykdom.
Forstørrelse av lever og milt kan indikere tilstedeværelse av lymfom, sarkoidose, tuberkulose, brucellose. I tillegg kan kronisk meningitt mistenkes hvis det er ytterligere infeksjonskilder i form av purulent mellomørebetennelse, bihulebetennelse, kroniske lungepatologier eller provoserende faktorer i form av intrapulmonal blodshunting.
Det er svært viktig å samle inn epidemiologisk informasjon korrekt og fullstendig. De viktigste anamnestiske dataene er følgende:
- tilstedeværelse av tuberkulose eller kontakt med en tuberkulosepasient;
- reise til epidemiologisk ugunstige regioner;
- tilstedeværelse av immunsvikttilstander eller en kraftig svekkelse av immunforsvaret. [ 10 ]
Differensiell diagnose
Differensialdiagnostikk utføres med ulike typer meningitt (viral, tuberkuløs, borreliose, sopp, forårsaket av protozoer), samt:
- med aseptisk meningitt assosiert med systemiske patologier, neoplastiske prosesser, cellegiftbehandling;
- med viral encefalitt;
- med hjerneabsess, subaraknoidalblødning;
- med neoblastoser i sentralnervesystemet.
Diagnosen kronisk meningitt er basert på resultatene av en studie av cerebrospinalvæske, samt informasjon innhentet under etiologisk diagnostikk (dyrking, polymerasekjedereaksjon). [ 11 ]
Behandling kronisk hjernehinnebetennelse
Avhengig av årsaken til kronisk hjernehinnebetennelse, foreskriver legen passende behandling:
- Hvis tuberkulose, syfilis, Lyme-sykdom eller en annen bakteriell prosess diagnostiseres, foreskrives antibiotikabehandling i henhold til følsomheten til spesifikke mikroorganismer;
- Hvis det er en soppinfeksjon, foreskrives soppdrepende midler, hovedsakelig amfotericin B, flucytosin, flukonazol, vorikonazol (oralt eller ved injeksjon);
- Hvis det diagnostiseres en ikke-smittsom karakter av kronisk hjernehinnebetennelse – spesielt sarkoidose, Behcets syndrom – foreskrives kortikosteroider eller immunsuppressive midler over lengre tid;
- Hvis det oppdages kreftmetastaser i hjernens membraner, kombineres strålebehandling av hodeområdet og cellegiftbehandling.
For kronisk hjernehinnebetennelse forårsaket av kryptokokkose foreskrives amfotericin B sammen med flucytosin eller flukonazol.
I tillegg brukes symptomatisk behandling: smertestillende midler, ikke-steroide antiinflammatoriske legemidler, diuretika og avgiftende legemidler brukes i henhold til indikasjoner. [ 12 ]
Forebygging
Forebyggende tiltak for å forhindre utvikling av kronisk hjernehinnebetennelse inkluderer følgende anbefalinger:
- overholdelse av regler for personlig hygiene;
- unngå nærkontakt med syke mennesker;
- inkludering i kostholdet av matvarer rike på vitaminer og mikroelementer;
- i perioder med sesongmessige sykdomsutbrudd, unngå områder med store folkemengder (spesielt innendørsområder);
- drikker bare kokt eller flaskevann;
- forbruk av termisk bearbeidet kjøtt, meieriprodukter og fiskeprodukter;
- unngå å svømme i stillestående vann;
- våtrengjøring av boliglokaler minst 2-3 ganger i uken;
- generell herding av kroppen;
- unngå stress og hypotermi;
- opprettholde en aktiv livsstil, opprettholde fysisk aktivitet;
- rettidig behandling av ulike sykdommer, spesielt de av smittsom opprinnelse;
- slutte å røyke, drikke alkohol og ta narkotika;
- avslag på selvmedisinering.
I mange tilfeller kan kronisk hjernehinnebetennelse forebygges ved rettidig diagnose og behandling av systemiske sykdommer.

