Medisinsk ekspert av artikkelen
Nye publikasjoner
Herpetisk encefalitt
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Sannsynligheten for infeksjon med herpes simplex-virus er svært høy. Det antas at de aller fleste voksne på planeten er seropositive for labial herpes. Det lumske med denne intracellulære parasitten er at den kan forbli latent i lang tid, og under gunstige forhold for utviklingen kan den påvirke sentralnervesystemet.
Encefalitt er en betennelse i hjerneparenkymet med nevrologisk dysfunksjon som kan være forårsaket av infeksiøse, postinfeksiøse og ikke-infeksiøse årsaker.[ 1 ] Infeksjon står for omtrent 50 % av identifiserbare tilfeller og er den vanligste etiologiske kategorien for encefalitt.[ 2 ]
Herpetisk encefalitt er en ganske sjelden og alvorlig sykdom, hvorav de fleste tilfeller er forårsaket av virus av den første typen. I mangel av rettidig diagnose og antiviral behandling er sykdommen ledsaget av høy dødelighet og et stort antall alvorlige nevrologiske komplikasjoner forbundet med lokal involvering av hjernens limbiske system.
Ordet herpes oversettes til «krypende» eller «krypende», og er en referanse til herpetiske hudlesjoner. Goodpasture [ 3 ] og andre demonstrerte at materiale fra herpetiske labiale og genitale lesjoner forårsaket encefalitt når det ble inokulert i den arrede hornhinnen eller huden til kaniner. På 1920-tallet var Mathewson-kommisjonen blant de første som rapporterte at HSV forårsaket encefalitt hos mennesker. Den første pediatriske rapporten om HSVE ble publisert i 1941. [ 4 ] Det første tilfellet hos voksne, en 25 år gammel mann med hodepine, feber, afasi og venstre pupillutvidelse, ble rapportert i 1944. [ 5 ] Obduksjonspatologi avdekket en rekke petekkier og ekkymoser med perivaskulær lymfocytisk cuffing i venstre temporallape, mellomhjernen og korsryggen. Intranukleære inklusjoner ble identifisert, og viruset ble isolert fra pasientens hjerne. Siden disse tidlige rapportene har det blitt gjort betydelige fremskritt innen patobiologi, diagnose og behandling av HSVE.
Epidemiologi
Herpetisk encefalitt rammer to til fire personer av en million mennesker på verdensbasis hvert år. Blant all encefalitt av ulik opprinnelse utgjør herpestilfeller omtrent 15 %, og dette tallet svinger fra år til år i en litt oppover eller nedovergående retning.
I 60–90 % av tilfellene påvises herpesviruset HSV-1 hos pasientene. [ 6 ] De fleste eksperter bemerker ingen sammenheng mellom sykdomsforekomsten og årstiden, men noen har indikert at herpesencefalitt forekommer oftere om våren.
En person av alle kjønn og aldre kan bli syk, men omtrent en tredjedel av tilfellene forekommer i barndommen og ungdomsårene (opptil 20 år), og halvparten forekommer hos pasienter som har passert aldersgrensen på et halvt århundre.
Selv om encefalitt er sjelden hos smittede individer, er HSV-1 konsekvent den vanligste årsaken til sporadisk encefalitt på verdensbasis.[ 7 ],[ 8 ] Forekomsten av HSV på verdensbasis er anslått til å være 2 til 4 tilfeller/1 000 000,[ 9 ] og forekomsten i USA er lik. Det er en bimodal fordeling med toppforekomst hos barn (<3 år) og igjen hos voksne >50 år, men de fleste tilfeller forekommer hos individer over 50 år, uavhengig av kjønn.[ 10 ],[ 11 ]
Fører til herpetisk encefalitt
De fleste eksperter er tilbøyelige til å tro at utviklingen av denne sykdommen skjer som et resultat av aktivering av herpesvirus, som eksisterer latent, og har integrert seg i DNA-kjedene til nervevevsceller.
Primærinfeksjon med HSV-1 eller 2 kan forekomme i form av en inflammatorisk prosess i cortex, subcortex og hvit substans i hjernen, og være den eneste manifestasjonen av infeksjon. Slike tilfeller er typiske for første møte med herpesvirus i barndommen og ungdomsårene.
Diffus infeksjon med herpes simplex-viruset, når de viscerale organene og huden er involvert i prosessen, kan ofte spre seg til sentralnervesystemet med utvikling av encefalitt.
De aller fleste pasienter med herpetisk betennelse i hjernesubstansen har herpes simplex-virus type 1 (HSV-1), som manifesterer seg som kløende blemmer på leppene, mye sjeldnere - den andre (HSV-2), den såkalte genitalen. Ved kronisk treg encefalitt finnes HSV-3 (herpes zoster, som forårsaker vannkopper/helvetesild), HSV-4 (Epstein-Barr-virus, som forårsaker Filatovs sykdom eller infeksiøs mononukleose), cytomegalovirus HSV-5, humane herpesvirus HSV-6 og HSV-7, som "merkes" i utviklingen av kronisk utmattelsessyndrom. Noen ganger påvirkes celler i forskjellige vev hos én pasient av virus av forskjellige stammer (blandet form). Så teoretisk sett kan skade fra alle disse typene føre til herpetisk encefalitt.
En komplikasjon i form av betennelse i hjernen er noen ganger forårsaket av den såkalte herpetiske angina. Strengt tatt har denne sykdommen ingenting å gjøre med herpesviruset. Derfor er encefalitten som oppstår mot den viral, men ikke herpetisk. Det forårsakende agenset er Coxsackie-viruset - et enterovirus. Det som gjør det relatert til herpes er deres virale natur - evnen til å parasitere inne i celler, inkludert hjernen. Det samme gjelder en slik sykdom som herpetisk stomatitt. Faktisk er den såkalte herpetiske angina (stomatitt) den samme sykdommen, det er bare at ved angina påvirkes slimhinnen i svelget i større grad, det dukker opp vesikler på den som ligner herpes. Ved stomatitt påvirkes slimhinnen i munnhulen i større grad. Moderne medisin kaller denne patologien enterovirus vesikulær faryngitt eller stomatitt, avhengig av det dominerende området av utslettet og ubehaget som er forbundet med det. Disse sykdommene ender vanligvis ganske bra, med fullstendig bedring, men i sjeldne tilfeller kan det utvikles komplikasjoner i form av viral encefalitt, hvis symptomer er identiske med herpes.
Herpesvirus som påvirker menneskelige hudceller eller slimhinner i den orolabiale sonen er innebygd i dem, begynner å formere seg og migrere gjennom kroppen via hematogene og lymfogene ruter, og når nerveceller. Etter undertrykkelse av det aktive stadiet som utvikler seg etter infeksjon, er virusene innebygd i sitt genetiske apparat og forblir i nervecellene i en "sovende" tilstand, formerer seg ikke og manifesterer seg ikke hos de fleste bærere. I studier med post mortem oligonukleotid-sondering ble herpes simplex-virus-DNA funnet i nevroner i hjernevevet til de fleste avdøde personer, hvis dødsårsak absolutt ikke var assosiert med infeksjon med denne mikroorganismen. Det har blitt fastslått at introduksjonen av herpesviruset i celler, spesielt nervevev, ikke alltid er ledsaget av dets reproduksjon og død av vertscellen. Vanligvis hemmer det replikasjonen av den fremmede, og mikroorganismen går inn i en inkubasjonstilstand.
Men under påvirkning av visse utløsende faktorer aktiveres herpesviruset, og infeksjonens latente forløp blir til en akutt eller subakutt prosess, mens hjernevevet ikke nødvendigvis vil bli påvirket.
Risikofaktorer
Risikofaktorer som utløser reaktiveringsprosessen er ikke presist fastslått. Det antas at disse kan være lokale skader i ansiktet, stress, hypotermi eller overoppheting, immunsuppresjon, hormonelle svingninger, hyppige vaksinasjoner og uforsiktig oppførsel etter dem. Alder er viktig, spedbarn og eldre har størst risiko for å utvikle herpes encefalitt.
Patogenesen
Patogenesen til herpes encefalitt er ikke ensartet. Det antas at hos de som er smittet for første gang, kommer herpes simplex-virus type 1 (barndom og ungdomstid) inn i hjernesubstansens celler fra epitelet i slimhinnen i nesesvelget. Etter å ha overvunnet vevsbarrieren, migrerer mikroorganismen nevrogent (langs neurittene i luktenevronene) til luktelappen og forårsaker, under gunstige forhold for dens utvikling, betennelse i hjernesubstansen.
Mekanismene som HSV bruker for å få tilgang til sentralnervesystemet (CNS) hos mennesker er uklare og er fortsatt gjenstand for debatt. De mest sannsynlige rutene inkluderer retrograd transport via lukt- eller trigeminusnervene [ 12 ], [ 13 ] eller via hematogen spredning. Viral tropisme i orbitofrontale og mesotemporale lober argumenterer mot hematogen spredning i de fleste tilfeller. Eksperimentelle data hos dyr støtter overføring til CNS via en eller begge trigeminus- og luktveiene og antyder at virioner kan spre seg til den kontralaterale temporallappen via den fremre kommissuren. [ 14 ]
I motsetning til andre kraniale nerver med sensoriske funksjoner, går ikke luktesansen gjennom thalamus, men er direkte forbundet med frontal- og mesotemporale lober (inkludert det limbiske systemet). Det finnes noe bevis som støtter utvidelsen av luktesansen til sentralnervesystemet hos mennesker, men definitive data mangler.[ 15 ],[ 16 ] Trigeminusnerven innerverer hjernehinnene og kan strekke seg inn i orbitofrontal- og mesiotemporale lober.[ 17 ] Men siden trigeminussensorikjernene er lokalisert i hjernestammen, kan man forvente at den relativt sjeldne HSVE-assosierte hjernestammeencefalitten ville være mer vanlig hvis dette var den primære inngangsveien til sentralnervesystemet i de fleste tilfeller.[ 18 ],[ 19 ]
Hvorvidt HSVE er en reaktivering av latent virus eller forårsaket av en primær infeksjon er også et debatttema; begge deler kan forekomme. Foreslåtte patogene mekanismer inkluderer reaktivering av latent HSV i trigeminusgangliene med påfølgende spredning av infeksjon til temporallappen og frontallappen, primær CNS-infeksjon, eller muligens reaktivering av latent virus i selve hjerneparenkymet.[ 20 ],[ 21 ] I minst halvparten av HSVE-tilfellene er virusstammen som er ansvarlig for encefalitt forskjellig fra stammen som forårsaker herpetiske hudlesjoner hos samme pasient, en observasjon som antyder muligheten for en primær CNS-infeksjon.[ 22 ]
HSV-infeksjon utløser en sterk respons fra det medfødte immunsystemet inntil det adaptive immunsystemet kan bidra til å eliminere den aktive infeksjonen. Tidlig i immunresponsen mot HSV gjenkjenner og binder mønstergjenkjenningsreseptorer kalt Toll-lignende reseptorer (TLR-er), som ligger på celler i det medfødte immunsystemet, seg til patogenassosierte molekylære mønstre. [ 23 ] Dette utløser TLR-dimerisering, som deretter aktiverer signalveier som starter produksjonen av proinflammatoriske cytokiner som interferoner (IFN-er), tumornekrosefaktor og forskjellige interleukiner. [ 24 ] IFN-er bidrar til vertsresistens mot virusproliferasjon gjennom aktivering av Jak-Stat-signalveien [ 25 ] og ved å utløse produksjonen av både RNase-enzymer som bryter ned cellulært RNA (både verts- og virus) og dobbelttrådet RNA-avhengig proteinkinase, som stopper cellulær translasjon. [ 26 ] Mangler i immunresponsen mot HSV (f.eks. defekter i TLR-3-signalveien, inkludert selve TLR3, UNC93B1, TIR-domeneholdig adapterinduserende IFN-β, tumornekrosefaktorreseptorrelatert faktor-3, TANK-bindende kinase 1 eller IFN-regulatorisk faktor-3) gjør verten mottakelig for HSVE. [ 27 ], [ 28 ]
Den inflammatoriske kaskaden utløser adaptiv immunitet, som kan føre til nekrose og apoptose av infiserte celler. Selv om vertens immunrespons er kritisk for eventuell viruskontroll, kan den inflammatoriske responsen, spesielt rekrutteringen av aktiverte leukocytter, bidra til vevsdestruksjon og påfølgende nevrologiske følgetilstander. [ 29 ], [ 30 ]
Etter primærinfeksjon etablerer viruset en latent tilstand for vertens levetid og forblir sovende med mindre det reaktiveres.[ 31 ] For å etablere og opprettholde latens må en rekke komplekse prosesser balanseres. Disse inkluderer å dempe virale gener i lytisk fase, oppheve vertscellens forsvarsmekanismer (f.eks. apoptose) og unngå vertsimmunitet, inkludert både medfødte og adaptive immunresponser (f.eks. nedregulering av uttrykk i det store histokompatibilitetskomplekset).[ 32 ],[ 33 ] HSV-spesifikke CD8+ T-celler befinner seg i trigeminusgangliene og bidrar til å opprettholde viral latens.[ 34 ] Under reaktivering skjer viral genuttrykk på en forbigående organisert måte, som nylig undersøkt. [ 35 ] Etter reaktivering kan viruset infisere tilstøtende nevroner og reise til vev som er innervert av infiserte dorsalrotganglier, noe som forårsaker tilbakefall av sykdommen og frigjør smittsomme viruspartikler som kan overføres til andre.
I tidlig spedbarnsalder oppdages HSV-2-viruset oftest. De fleste infeksjoner oppstår under barnets passasje gjennom morens fødselskanal hvis hun for tiden er i den akutte fasen av sykdommen (det er utslett på kjønnsorganene). Sannsynligheten for infeksjon ved fødselen er høyest, så kvinner med akutt genital herpes anbefales vanligvis å føde med keisersnitt.
Mye sjeldnere kan herpes encefalitt hos nyfødte være et resultat av intrauterin infeksjon, og det kan også være forårsaket av kontakt med en syk forelder eller en representant for personalet på fødesykehuset etter fødselen, men slike tilfeller er mye mindre vanlige.
Voksne pasienter med denne nevroinfeksjonen har vanligvis hatt herpesutslett tidligere eller vært seropositive for herpes simplex-virus i henhold til testresultater. Encefalitt kan utvikle seg ved gjentatt infeksjon med en annen virusstamme – i dette tilfellet finnes en stamme av herpesviruset på slimhinnen i munnhulen eller svelget (nesen), forskjellig fra den som påvirket hjernevevet. Ulike stammer finnes hos omtrent en fjerdedel av pasientene med herpesencefalitt.
Tre fjerdedeler av de gjenværende pasientene har orolabiale stammer av viruset som er identiske med de som finnes i hjernevevet. I dette tilfellet antas to scenarier. Det første alternativet vurderer hypotesen om at viruset er latent i nodene til trigeminusnerven eller sympatiske kjeder, og når det reaktiveres nevrogent (langs nervene som innerverer den midtre skallegropen) når det hjernevevet. Det andre alternativet antar at viruset, ved infeksjon, allerede har nådd hjernens nevroner og var der i en latent tilstand, hvor det under gunstige forhold ble reaktivert.
Herpesvirusreplikasjonen skjer intracellulært, med dannelse av intranukleære inneslutninger, som påvirker nevroner, hjelpeceller (glia) og ødelegger internevronale forbindelser.
Hvordan overføres herpes encefalitt?
Nærkontakt med en pasient utgjør ingen fare når det gjelder direkte infeksjon med herpes encefalitt. Bare selve viruset overføres. Oftest skjer dette ved direkte kontakt med en smittet person i det akutte stadiet, når han har orolabiale, genitale og hudutslett. Det er ikke uten grunn at herpes også kalles "kyssesyken". Flytende sekresjon fra opphopning av vesikler på pasientens lepper er rett og slett overmettet med virus, spyttet og neseutfloden er også besatt med patogener. Infeksjonen påvirker skadet hud (med mikrosprekker, riper) når spyttdråper besatt med mikroorganismer eller rhinobronkial sekresjon kommer inn i huden når pasienten hoster og nyser, under en følelsesladet samtale eller under direkte kontakt, for eksempel ved kyssing. Hos små barn kan viruset trenge inn selv gjennom intakt hud. Det er mulig å bli smittet ved å vekselvis bruke samme håndkle, servise, leppestift og andre lignende handlinger.
Du kan få den første og andre typen cellulær parasitt under oralsex med en infisert partner. Og hvis vesiklene på leppene er tydelig synlige, er det ofte problematisk å bestemme den aktive fasen av HSV-2 (seksuell), siden de fleste infiserte personer kan ha forverringer i latent form, og pasienten selv mistenker kanskje ikke det.
Det er også mulig å bli smittet i latent stadium. Dette skjer vanligvis ved hyppig direkte kontakt med slimhinner eller ved skader og mikroskader på kontaktflatene i kroppen til en frisk person.
Genital herpes overføres fra en mor som er smittet under graviditet til barnet sitt vertikalt (i livmoren) og ved kontakt under fødsel.
Symptomer herpetisk encefalitt
De første tegnene på sykdommen er uspesifikke og ligner manifestasjonen av mange akutte infeksjonssykdommer. I tidlig stadium observeres høy temperatur (39 °C og over), økende hodepine i pannen og tinningene, svakhet, døsighet og tap av appetitt. Kvalme og oppkast, hos omtrent halvparten av de berørte, slutter seg til symptomene på generell rus i de første timene av sykdommen. Ganske raskt i tidlig stadium, på den andre eller tredje dagen, begynner nevrologiske symptomer å dukke opp, noe som indikerer muligheten for herpes encefalitt.
Pasienten begynner å oppføre seg upassende, og atferdsforstyrrelser utvikler seg. Bevissthetsforvirring oppstår, pasienten mister romlig og tidsmessig orientering, slutter noen ganger å gjenkjenne nære personer, glemmer ord og hendelser. Hallusinasjoner observeres - auditive, visuelle, luktende, taktile, fokale og til og med generaliserte epileptiforme anfall, noe som indikerer skade på den limbiske delen av hjernen. Atferdsforstyrrelser kan være uttalte, noen pasienter opplever en tilstand av delirium - de er hypereksitable, aggressive, ukontrollerbare. I noen tilfeller (med skade på de mediale basalområdene i temporallappene av viruset) observeres operkulære anfall - pasienten gjør automatiske tygge-, suge- og svelgebevegelser.
Herpesencefalitt hos små barn er ofte ledsaget av myokloniske anfall.
Kontakt med en pasient allerede på et tidlig stadium gir visse vanskeligheter forbundet med en nedgang i mentale reaksjoner, hukommelsestap, forvirring og bevissthetstretthet.
Det tidlige stadiet av herpetisk encefalitt varer vanligvis i flere dager, noen ganger opptil en uke, men kan utvikle seg raskt og i løpet av få timer nå toppen av sykdommen, som er preget av bevissthetsforstyrrelser opp til utvikling av sopor og koma. I en sopor-tilstand er pasientens bevissthet fraværende, han reagerer ikke på å bli tiltalt, men motoriske reaksjoner på smerte, lys og auditive stimuli er bevart. [ 36 ], [ 37 ]
I en serie på 106 tilfeller av HSVE var hovedårsakene til sykehusinnleggelse anfall (32 %), unormal atferd (23 %), bevissthetstap (13 %) og forvirring eller desorientering (13 %).[ 38 ]
Symptomer som indikerer utvikling av koma hos en pasient inkluderer forstyrrelser i respirasjonsrytmen, med periodiske pauser (apné), motoriske forstyrrelser på begge sider, symptomer på decortikasjon (avbrudd i hjernebarkens funksjoner) og decerebrasjon (avbrudd i den fremre delen av hjernen). Disse posturale reaksjonene er ekstremt ugunstige tegn.
Stillingen som indikerer starten på decorticate rigidity er når overekstremitetene er bøyd og underekstremitetene er strukket ut. Decerebrasjonsstillingen er når pasientens kropp er trukket opp til en streng, alle lemmer er strukket ut, ekstensormusklene er spente, og lemmene er rettet ut. Skadenivået på hjernestammen bestemmes av graden av nedsatt bevissthet og dysfunksjon i ansikts- og bulbærnervene.
I mangel av tilstrekkelig behandling utvikler hjerneødem seg, som forskyver plasseringen av stammen i forhold til andre strukturer. Vanligvis er de temporale områdene i hjernen kilt inn i tentoråpningen, noe som er ledsaget av en triade av symptomer: bevissthetstap, ulik størrelse på pupillene i øyet (anisokori); svekkelse av den ene halvdelen av kroppen. Andre fokale lesjoner i hjernen og kranialnervene observeres også.
Regresjonsstadiet for herpetisk encefalitt inntreffer innen utgangen av måneden etter sykdomsdebut, og varigheten kan beregnes i måneder. Omtrent en femtedel av pasientene blir helt friske, resten har livslange nevrologiske svikt av varierende alvorlighetsgrad. Dette kan være lokale psykomotoriske forstyrrelser, eller det kan være en vegetativ tilstand.
Herpetisk encefalitt hos nyfødte tolereres hardest av premature og svekkede barn. De har ofte sykdommen i en fulminant nekrotisk form eller utvikler raskt respirasjonssvikt, noe som fører til koma. Det er vanligvis ingen utslett, men det er nesten alltid kramper, parese, som følge av at svelgerefleksen svekkes, og barnet ikke kan spise.
Fullbårne spedbarn har vanligvis et mildere forløp. Tilstanden forverres gradvis - hypertermi, barnet er svakt og lunefullt, det er ingen appetitt. Senere kan nevrologiske symptomer komme - kramper, myoklonus, parese.
Kronisk progressiv herpetisk encefalitt hos nyfødte manifesterer seg med symptomer i den første eller andre leveuken. Babyens temperatur stiger, han blir sløv og sutrete, karakteristiske vesikler dukker opp på hodet og kroppen, og epileptiforme symptomer kommer senere. Uten behandling kan babyen falle i koma og dø.
Herpetisk encefalitt hos voksne og eldre barn forekommer også med varierende alvorlighetsgrad. Det klassiske akutte sykdomsforløpet forårsaket av virus av første og andre type er beskrevet ovenfor. Subakutt kjennetegnes av relativt mindre uttalte symptomer på rus og nevrologisk underskudd. Den når ikke koma, men hypertermi, hodepine, fotofobi, kvalme, feberkramper, døsighet, kognitive forstyrrelser, glemsomhet og forvirring er alltid tilstede.
I tillegg finnes det også "mildere" varianter av sykdommen. Kronisk treg herpetisk encefalitt er en progressiv viral lesjon i hjernen, som oftest rammer personer over 50 år. Symptomene skiller seg fra det akutte forløpet ved en gradvis økning. En person merker konstant økt tretthet, progressiv svakhet. Temperaturen hans kan med jevne mellomrom, for eksempel om kvelden, stige til subfebrile verdier, eller det kan være en konstant subfebril temperatur. Mot bakgrunn av økt nervøs og fysisk stress, stress, etter forkjølelse og influensa, observeres som regel en forverring av den trege prosessen. Asteni i kroppen øker og fører til slutt til en reduksjon i intellektuelt potensial, tap av arbeidsevne og demens.
En av formene for treg herpetisk encefalitt er kronisk utmattelsessyndrom, som vanligvis utløser en tidligere sykdom med influensalignende symptomer. Etter dette kan pasienten ikke komme seg på lang tid (mer enn seks måneder). Han føler konstant svakhet, er lei av vanlige daglige belastninger, som han ikke la merke til før sykdommen. Han vil hele tiden ligge ned, ytelsen er på null, oppmerksomheten er spredt, hukommelsen svikter, og så videre. Årsaken til denne tilstanden anses for tiden å være en nevroviral infeksjon, og de mest sannsynlige etiologiske faktorene kalles herpesvirus og ikke bare enkel herpes, men også HSV-3 - HSV-7.
Typer herpetisk encefalitt klassifiseres etter ulike kriterier. I henhold til alvorlighetsgraden av symptomene (forløpsformen) er sykdommen delt inn i akutt, subakutt og kronisk tilbakevendende.
Avhengig av graden av skade på hjernevevet, skilles det mellom en fokal og diffus inflammatorisk prosess.
Lokaliseringen av lesjoner gjenspeiles i følgende klassifisering:
- betennelse i hovedsakelig hjernens grå substans - polioencefalitt;
- overveiende hvit - leukoencefalitt;
En generalisert prosess som påvirker alle vev er panencefalitt.
Komplikasjoner og konsekvenser
Herpetisk encefalitt er en potensielt kurerbar sykdom, men rettidig behandling er av stor betydning. Ved fravær eller sen debut forårsaker sykdommen ofte pasientens død eller alvorlige nevropsykiatriske komplikasjoner. Den alvorligste konsekvensen av herpetisk encefalitt er akinetisk mutisme eller progressiv vegetativ tilstand. Pasienten mister fullstendig evnen til intellektuell aktivitet, snakker eller beveger seg ikke, bare søvn-våken-syklusen gjenopprettes fullstendig. I tillegg bevares puste- og blodsirkulasjonsfunksjonen. Alle andre livsprosesser forløper unormalt: pasienten klarer ikke å spise, drikke, overvåke personlig hygiene, kontrollerer ikke tarm- og blæretømming. Denne tilstanden er irreversibel og er en konsekvens av omfattende skader på hjernevev. Den utvikler seg hos pasienter etter å ha kommet ut av langvarig koma.
Mange pasienter som har overlevd et alvorlig forløp av herpesencefalitt lider av livslange vedvarende nevropsykiatriske lidelser av varierende alvorlighetsgrad: hemiparese, hemiplegi, syns- og hørselshemming (ofte på én side), epileptiforme anfall. [ 39 ]
Diagnostikk herpetisk encefalitt
Ideen om en slik diagnose antydes først og fremst av tilstedeværelsen av nevrologiske lidelser - upassende oppførsel, anfall, forvirring, som oppstår med symptomer som høy temperatur og alvorlig hodepine.
Ved mistanke om herpesencefalitt foreskrives det snarest tester (mikroskopisk undersøkelse av cerebrospinalvæsken og dens polymerasekjedereaksjon for å påvise fragmenter av herpesvirusgenotypen), samt instrumentelle studier, hvorav den mest informative er kjernemagnetisk resonansavbildning. Hvis dette ikke er mulig, utføres computertomografi og elektroencefalografi, [ 40 ] som kan være nyttige for å vurdere effektiviteten av antikonvulsiva. Sykdommens lumske natur er imidlertid at diagnostiske kriterier i de tidlige utviklingsstadiene kanskje ikke går utover det vanlige. Deretter gjentas studiene i løpet av den første uken.
Polymerasekjedereaksjon av cerebrospinalvæske gir resultater med høy nøyaktighet og gjør det mulig å erstatte traumatiske undersøkelser som biopsi av hjernesubstans. De oppdagede DNA-fragmentene fra herpesviruset indikerer den herpetiske etiologien til encefalitt, og det positive resultatet av studien opprettholdes i en uke etter oppstart av antiviral behandling.
Mikroskopi av ryggmargssubstansen avslører lymfocytose, tilstedeværelse av erytrocytter (i hemorragisk form), forhøyede proteinnivåer og reduserte eller normale glukosenivåer.
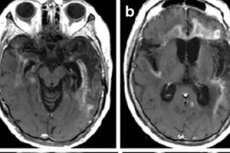
Den viktigste avbildningsmetoden er nukleær MR. Den brukes ved nødindikasjoner. I tillegg gjør den det mulig å avklare om pasienten kan gjennomgå en lumbalpunksjon for analyse. Herpesencefalitt på MR viser økte signaler i temporallapper eller den insulære regionen av hjernebarken, på overflaten av de orbitale frontale gyri, som er preget av unilateral eller bilateral skade uten symmetri. Disse resultatene mangler spesifisitet, men sammen med kliniske symptomer og laboratoriedata, tillater de i de fleste tilfeller en nøyaktig diagnose. [ 41 ]
Tidlig diagnostikk bekrefter ikke alltid diagnosen: hos 10 % av pasientene er CSF-mikroskopi og MR-data, og hos 5 % er PCR-resultatene falskt negative. [ 42 ] Hos de fleste pasienter bekrefter imidlertid i det minste noe av undersøkelsen diagnosen, og påfølgende visualiseringer avslører åpenbare og progressive endringer – tilstedeværelse av ødem og blødning, diffus spredning av lesjoner.
Differensiell diagnose
Først og fremst er det nødvendig å identifisere patogenets opprinnelse, siden hovedbehandlingen er rettet mot å nøytralisere den: viral encefalitt krever massiv antiviral behandling, bakteriell encefalitt krever antibiotika, parasittisk encefalitt krever passende antiparasittiske legemidler, osv. I denne forstand spiller resultatene av tester, spesielt PCR, en avgjørende rolle. [ 43 ], [ 44 ]
Herpetisk encefalitt må skilles fra multippel sklerose, neoplasmer, abscesser, cerebrale sirkulasjonsforstyrrelser, for eksempel ved hjerneslag i den midtre hjernearteriebekkenet er basalgangliene vanligvis skadet (noe som er synlig på MR), mens de ved herpetisk encefalitt ikke påvirkes, myelitt - betennelse i ryggmargen, spesielt siden disseminert nevroinfeksjon ofte sprer seg til områder av ryggmargen (herpetisk encefalomyelitt).
HSV-2-viruset forårsaker betennelse i hjernens myke membraner (herpetisk meningitt) oftere enn HSV-1, selv om det sjelden er lokalisert. Betennelsen sprer seg raskt til hjernens substans - nevroner og gliaceller, og herpetisk meningoencefalitt utvikler seg. Hvis patogenets opprinnelse er fastslått, er behandlingsprinsippet likt (antiviral terapi). Men det berørte området er større, og komplikasjoner og konsekvenser kan være mer alvorlige. Det differensieres basert på resultatene fra instrumentelle studier.
Hvem skal kontakte?
Behandling herpetisk encefalitt
Pasienter med mistanke om akutt hjerneskade forårsaket av herpes simplex-virus må nødvendigvis legges inn på sykehus og på intensivavdelingen. [ 45 ] Dette skyldes den høye sannsynligheten for å utvikle koma, respirasjonssvikt, svelgevansker og andre vitale funksjonsforstyrrelser som ikke kan vedlikeholdes hjemme.
I den innledende fasen anbefales det å administrere det antitrombotiske legemidlet Curantil tre ganger daglig i en enkelt dose på 25-50 mg. Dette gjøres for å forhindre iskemiske cerebrale sirkulasjonsforstyrrelser.
Hovedbehandlingen er etiotropisk, med sikte på å redusere aktiviteten til herpesviruset (det er for øyeblikket ikke mulig å ødelegge det fullstendig). Det foretrukne legemidlet er acyklovir og dets synonymer, som er spesielt effektive mot herpesvirusene HSV-1 og HSV-2. Rettidig antiviral behandling kan øke pasientens sjanser for et gunstig utfall av sykdommen og minimale komplikasjoner.
Acyklovir er et legemiddel som retter seg mot såkalte molekylære mål, en purinanalog av guanin, en komponent i nukleinsyrer. En lignende struktur lar acyklovir trenge inn i viruscellen og, i samspill med enzymene, omdannes til acyklovirtrifosfat, som, når det integreres i den virale DNA-kjeden, avbryter reproduksjonsprosessen til den patogene mikroorganismen. Og viktigst av alt, har acyklovir ingen signifikant effekt på det genetiske apparatet til menneskelige celler og fremmer mobilisering av immunitet.
Pasienter med alvorlige former for herpesencefalopati med utvikling av koma får foreskrevet acyklovir i en enkeltdose på 10–15 mg per kilogram av pasientens vekt tre ganger daglig intravenøst. Det gis vanligvis som drypp, siden legemidlet må administreres svært sakte i venen. Behandlingsforløpet er fra én til to uker. Fordelen med acyklovir ved HSVE ble etablert av to banebrytende kliniske studier utført på midten av 1980-tallet. Whitley et al. [ 46 ]. Gjeldende retningslinjer anbefaler å bruke acyklovir intravenøst i 14–21 dager i tilfeller av HSV. [ 47 ]
I mildere tilfeller av sykdommen, hvis pasienten kan svelge medisiner på egenhånd, kan en tablettform av legemidlet foreskrives.
Acyklovir er også tilgjengelig i tabletter. Dosen foreskrives av legen avhengig av pasientens tilstand og alder, siden encefalitt behandles med høye doser av legemidlet. For pasienter med alvorlige former for nyresvikt justeres dosen. Tabletter tas for terapeutiske formål opptil fem ganger daglig.
Hvis mulig, foretrekkes noen ganger Valaciclovir. Dette er et mer moderne legemiddel, hvis fordel er at det virker langvarig og kan tas sjeldnere enn forgjengeren. I kroppen brytes det aktive stoffet ned til acyklovir, som har den viktigste antiherpetiske effekten, og valin, en alifatisk syre, en naturlig ingrediens i proteiner. Ved herpes encefalitt er dette stoffets evne til å beskytte og regenerere myelinskjeden i nervefibrene verdifull. Valin øker energipotensialet til kroppens muskelceller, forbedrer koordinasjonen av bevegelser, stimulerer cellesyntese og fremmer vevsfornyelse.
Disse antivirale legemidlene er kontraindisert for personer med overfølsomhet for acyklovir. For vitale indikasjoner er de foreskrevet til gravide, siden legemidlets teratogene egenskaper ikke er identifisert, men fullstendig sikkerhet er ennå ikke bevist. Valaciklovir er ikke foreskrevet til barn. Bivirkninger ved bruk er hodepine, kvalme, hematopoieseforstyrrelser og nyrefunksjon.
Nyere studier har vist at influensamedisinen Arbidol også er aktiv mot herpes simplex-virus type 2. I tillegg til sin virale statiske evne stimulerer den også interferonsyntese, humoral og cellulær immunitet.
Andre immunmodulatorer kan foreskrives, som for eksempel Laferobion, som er humant interferon, eller Levamisol. Dosering og varighet av bruk av legemidler for å stimulere immunforsvaret foreskrives av lege. De brukes vanligvis i en kort periode, fra tre til fem dager. De kan også forårsake allergiske reaksjoner og anbefales ikke for personer med kroniske sykdommer i hjerte, blodårer, lever og nyrer.
For å redusere betennelse og forhindre hjerneødem, foreskrives glukokortikosteroider (Prednisolon, Medrol, Dexamethason). [ 48 ] Nytten av dem ved encefalitt er ikke anerkjent av alle spesialister, siden kortikosteroider har både en sterk antiinflammatorisk og immunsuppressiv effekt, som teoretisk sett kan fremme virusreplikasjon. Det er ikke overraskende at det er ulike meninger om bruken av dem ved HSVE [ 49 ], [ 50 ], og antallet bivirkninger er skremmende, så pulsbehandling utføres i et kort kur. Ved bruk av dem bør dosering og regime ikke brytes under noen omstendigheter. En ikke-randomisert retrospektiv studie av 45 pasienter med HSV viste at tillegg av kortikosteroider til acyklovir kan være assosiert med forbedrede resultater, [ 51 ], noe som oppmuntrer til større kliniske studier.
B-vitaminer foreskrives for å forbedre sentralnervesystemets funksjon, opprettholde normal metabolisme i hjernen og gjenopprette myelinskjeden i nervefibrene. De viktigste for nervesystemets funksjon er tiamin, pyridoksin og cyanokobalamin (B1, B6, B12). Tiamin normaliserer ledningen av nerveimpulser, pyridoksin styrker myelinskjeden i nervefibrene og produksjonen av nevrotransmittere. Cyanokobalamin utfyller alle de ovennevnte effektene, og stimulerer også ledningen av nerveimpulser til de distale delene av nervesystemet. Denne gruppen vitaminer bidrar til å normalisere hematopoiesen, noe som er viktig ved en så alvorlig sykdom og alvorlig medikamentell behandling.
De kan tas i tabletter (Neurorubin, Neurobion) eller injiseres – hver for seg, vekslende med hverandre. Dette alternativet anses som å foretrekke.
Askorbinsyre administreres også, hvis daglige dose bør ikke være mindre enn 1,5 g.
Hvis pasienten er i en tilstand av psykomotorisk agitasjon, kan han få foreskrevet antipsykotika, ved epileptiforme anfall - antikonvulsiva, nootropika og antihypertensive legemidler brukes også.
Behandlingen er symptomatisk og tar sikte på å stabilisere arbeidet til alle organer og systemer - dehydreringsterapi (diuretika) utføres, i alvorlige tilfeller - avgiftning. Vitale funksjoner i kroppen støttes - respiratorisk, om nødvendig, kunstig ventilasjon av lungene utføres; vann-elektrolyttbalanse, reologiske egenskaper og blodsammensetning, etc. normaliseres.
Deoksyribonuklease kan foreskrives, og i tilfelle sekundær bakteriell infeksjon, en kur med antibakteriell behandling. [ 52 ]
Nesten alle legemidler kan forårsake en allergisk reaksjon hos en pasient, så desensibiliserende legemidler (difenhydramin, suprastin, claritin) er nødvendigvis inkludert i behandlingsregimet.
I rekonvalesensperioden kan pasienten også trenge medisinering og fysioterapi.
Herpetisk encefalitt er en for alvorlig sykdom, og det er ikke tilrådelig å stole på folkebehandling i dette tilfellet. Utfallet av sykdommen avhenger direkte av hvor raskt antiviral behandling startes. Tidligere, før oppdagelsen av antiherpetiske legemidler, var dødeligheten fra 70 til 100 %. Så, i håp om urtebehandling, kan du bare gå glipp av tid og en sjanse for bedring. Imidlertid kan folkemedisinske oppskrifter være nyttige i restitusjonsperioden. Medisinske urter kan lindre hodepine, redusere angst og redusere rastløshet. Morurt, valerian, mynte og peon er egnet for dette. Johannesurt er kjent som et naturlig antidepressivum, og echinacea er en immunmodulator. Det er imidlertid bedre å bruke urtebehandling under tilsyn av en kvalifisert urtelege.
Homeopati kan også være nyttig i restitusjonsperioden; det har mange midler for avgiftning, normalisering av nervesystemet og styrking av immunforsvaret, men under akutt herpesencefalitt er det bedre å kontakte en spesialist på infeksjonssykdommer så snart som mulig.
Kirurgisk behandling av herpetisk encefalitt brukes ikke, men hvis komplikasjoner som fokal medikamentresistent epilepsi utvikles, kan hjernekirurgi anbefales for å eliminere kilden til patologien. Slike operasjoner utføres i henhold til individuelle strenge indikasjoner.
Forebygging
Hovedmålet med forebyggende taktikk er å unngå herpesinfeksjon. Dette kan sammenlignes med forsøk på å beskytte mot luftveisinfeksjoner. Først og fremst kan et godt immunforsvar hjelpe, og for dette må du leve en sunn livsstil: spis sunt og variert, kombiner mulig fysisk aktivitet med hvile, øk stressmotstanden, siden ingen kan unngå stress helt i den moderne verden, gi opp vaner som er skadelige for helsen. Praksis viser at herpesviruset er svært vanlig, men noen mennesker er motstandsdyktige mot infeksjon, og de bør bare takke sitt eget immunsystem for dette.
Men hvis du ser en person med åpenbare symptomer på labial herpes, bør du ikke klemme eller kysse dem hardt. Hvis dette er din slektning, bør de ha separate tallerkener og hygieneartikler, men de bør alltid være individuelle.
Det er verdt å huske at sykdommen i det akutte stadiet også kan overføres via luftbårne dråper. Derfor er det, hvis mulig, verdt å desinfisere eksponerte deler av kroppen som kan ha blitt forurenset med mikropartikler av sekret (ansikt, hals), og skylle munnen.
Barriereprevensjon og behandling av kjønnsorganene med et antiseptisk middel etter kontakt beskytter delvis mot genital herpes. Men den beste beskyttelsen er å unngå tilfeldig sex.
Hvis infeksjon ikke kunne unngås, bør du kontakte lege og regelmessig gjennomgå anbefalt antiviral behandling. Du kan ty til tradisjonelle medisinske metoder og konsultere en homeopat. Slike tiltak vil bidra til å holde herpesviruset under kontroll og vil være en god forebygging av reaktivering og utvikling av alvorlige komplikasjoner.
Prognose
Rettidig oppstart av antiviral behandling øker sjansene for en gunstig prognose betydelig, selv ved alvorlige former for herpesencefalitt. Uten behandling fører herpesencefalitt til død eller alvorlig uførhet i de aller fleste tilfeller. For tiden ender en fjerdedel til femtedel av betennelsene i hjernevevet forårsaket av herpesviruset med et ugunstig utfall. Den fulminante formen av sykdommen er spesielt farlig, og spredning av den inflammatoriske prosessen til hjernens myke membraner (meningoencefalitt) etterlater mer alvorlige konsekvenser.
Dødeligheten fra ubehandlet HSV-encefalitt er omtrent 70 %, og 97 % av de overlevende vil ikke gå tilbake til sitt tidligere funksjonsnivå.[ 53 ],[ 54 ]
Blant de viktigste negative prognostiske faktorene er høyere alder, koma/lavere bevissthetsnivå ved presentasjon, begrenset diffusjon ved kjøring på dyp vannet og forsinkelse i inntak av acyklovir.
Den trege prosessen er farlig på grunn av lengden på den latente perioden, som følge av at det allerede er omfattende og irreversible lesjoner i hjernestrukturene når pasienten søker hjelp.

