Medisinsk ekspert av artikkelen
Nye publikasjoner
Fibrinøs perikarditt
Last reviewed: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Ulike patologier i det kardiovaskulære systemet kan kompliseres av en slik lidelse som fibrinøs perikarditt. En slik komplikasjon krever øyeblikkelig undersøkelse og behandling, noe som er nødvendig for å forhindre videre utvikling av andre alvorlige konsekvenser. Hvis slik behandling er rettidig og kompetent, vil de fleste pasienter oppleve et gunstig utfall av sykdommen. [ 1 ]
Perikarditt er en inflammatorisk reaksjon som involverer perikardiet. Betennelse er oftest forårsaket av primær systemisk patologi eller strukturelle perikardielle forandringer: skade, infeksiøse og ikke-infeksiøse lesjoner.
Fibrinøs perikarditt defineres som perikarditt med avsetning av fibrinøse filamenter i perikardbursaen på grunn av en inflammatorisk reaksjon. Tilstanden er karakterisert av brystsmerter, som øker ved dyp pusting eller hoste, samt alvorlig svakhet, feber og auskultatorisk perikardfriksjon. [ 2 ]
Epidemiologi
I klinisk praksis diagnostiseres fibrøs perikarditt relativt sjelden – hos omtrent 0,1 % av pasientene. Obduksjonsdata viser frekvensen fra 3 til 6 %. Hos menn utvikler patologien seg halvannen ganger oftere enn hos kvinner i alderen 20 til 50 år. [ 3 ]
De vanligste årsakene til fibrøs perikarditt er:
- virus (opptil 50 % av tilfellene);
- bakterier (opptil 10 % av tilfellene);
- akutt hjerteinfarkt (opptil 20 % av tilfellene);
- metabolske forstyrrelser (nyresvikt, uremi, myxødem – opptil 30 % av tilfellene), samt autoimmune patologier.
Det er umulig å fastslå årsaken til fibrøs perikarditt i 3–50 % av tilfellene. Patologien diagnostiseres sjelden i løpet av pasientenes levetid, og oppdages hovedsakelig under obduksjon.
Fører til fibrinøs perikarditt
Den vanligste årsaken til fibrinøs perikarditt regnes som virussykdommer: en slik forbindelse finnes hos nesten annenhver pasient. Oftest snakker vi om enterovirus, cytomegalovirus, Coxsackie-virus, samt det som forårsaker kusma og HIV.
Fibrinøs perikarditt kan være forårsaket av:
- akutt hjerteinfarkt;
- traumatisk skade (inkludert kirurgi);
- smittsom sykdom;
- autointoksikasjon (uremi);
- systemiske patologier;
- neoplastiske prosesser.
Hvis vi vurderer onkologiske årsaker til fibrinøs perikarditt, snakker vi oftest om ondartede lungesvulster og neoplasmer i brystkjertlene. Leukemi og lymfom er observert noe sjeldnere, samt infiltrativ lesjon av perikardiet ved ikke-lymfocytisk leukemi.
I noen tilfeller kan ikke sykdommens eksakte opprinnelse bestemmes: verken tumorstrukturer, bakterielle mikroorganismer eller virus bestemmes histologisk. Slike tilfeller kalles idiopatisk fibrinøs perikarditt.
Risikofaktorer
Etiologiske risikofaktorer kan omfatte:
- autoimmune prosesser – spesielt systemisk lupus erythematosus, revmatoid artritt, etc.;
- systemisk infeksiøs-allergisk betennelse i bindevev (revmatisme);
- tuberkulose;
- bakterielle infeksiøse og inflammatoriske prosesser;
- kronisk nyresvikt (terminal stadium);
- lungebetennelse;
- hjerteinfarkt;
- ondartede svulster;
- septiske forhold;
- traumatiske brystskader, kirurgiske operasjoner i hjerteområdet.
Risikogrupper inkluderer:
- eldre (etter 55 år);
- pasienter med forhøyede blodlipidnivåer (triglyserider og kolesterol);
- pasienter som lider av hypertensjon;
- storrøykere;
- personer med begrenset eller ingen fysisk aktivitet;
- personer som lider av fedme og/eller diabetes.
Visse kostvaner (misbruk av salt, fet mat, bearbeidet mat og hurtigmat), alkoholforbruk og hyppig stress regnes også som ugunstige faktorer.
Patogenesen
Ved fibrinøs perikarditt observeres ingen hemodynamiske forstyrrelser, siden den gradvise økningen i væskevolum er ledsaget av en langsom strekking av den ytre perikardiale membranen. Hvis eksudasjonen er rask, aktiveres perikardiets støttekapasitet, som består i å begrense grensene for den diastoliske ekspansjonen av hjertekamrene. [ 4 ]
Perikardvev er preget av god elastisitet, men denne egenskapen går relativt raskt tapt ved sterk strekking av perikardiet.
Hemodynamiske forstyrrelser i form av redusert arterielt trykk og venostase oppstår når trykket inne i bursa når 50–60 mm Hg. Venetrykksindikatorene øker og begynner å overstige intraperikardiale indikatorer med 20–30 mm Hg. Når et kritisk ekssudativt volum nås, noe som forårsaker alvorlig kompresjon av hjertet, utvikles det hjertetamponade. Hastigheten på utviklingen avhenger av intensiteten av væskeansamlingen. [ 5 ]
Etiologien er ofte infeksiøs, allergisk eller autoimmun, noe som skyldes utløsende mekanisme for utvikling av patologi. Direkte skade på hjertemembranene av virus og andre agenser er ikke utelukket.
Det patogenetiske mønsteret for sykdomsutvikling kan beskrives som følger: perikardiet blir betent → vaskulær permeabilitet øker → flytende fraksjoner av blod og fibrinogen, som avsettes som fibrin, lekker inn i perikardiet → katarral perikarditt utvikles → fibrinøs perikarditt utvikles. [ 6 ]
Patologisk anatomi
Forekomsten av fibrøs perikarditt er assosiert med økt eksudasjon av blodkomponenter i perikardsekken. Væskeansamlingen absorberes av ikke-betente perikardsoner. Hvis vaskulær permeabilitet svekkes, vil grovt dispergerte plasmaproteiner svette, fibrinogen utfelles, et inflammatorisk infiltrat dannes, og begrenset eller utbredt fibrøs perikarditt utvikles.
Rikelig væskeansamling i sekken indikerer en unormal absorpsjonsprosess og spredning av den inflammatoriske reaksjonen til perikardiet. Hvis perikarditten er kompressiv, fører prosessene med fibrøs arrdannelse og adhesjon av bladene til dannelsen av en tett perikardmembran. Med et langvarig sykdomsforløp forkalkes perikardiet og danner en solid kapsel, som kalles et "pansret" hjerte. I avanserte tilfeller blir muskellaget i ventriklene skadet, lokale patologiske lidelser observeres mot bakgrunnen av myokardfibrose. Myokardiet blir tynnere, degenererer til fettvev og atrofierer på grunn av en reduksjon i den funksjonelle belastningen på ventriklene. [ 7 ]
Symptomer fibrinøs perikarditt
Symptomatisk kan fibrøs perikarditt manifestere seg med følgende tegn:
- Hjertesmerter: [ 8 ]
- økende over flere timer;
- av varierende intensitet (fra mild til alvorlig);
- verkende, brennende, stikkende, kløende eller klemmende, klemmende;
- med lokalisering i hjerteprojeksjonssonen, i epigastriumet (vanligvis ikke utstrålende til lem eller skulder, som ved iskemisk hjertesykdom, men med mulig bestråling av nakke- og leverområdet);
- intensivering ved svelging, dyp pusting, hosteanfall, bøying og snuing, uten noen åpenbar sammenheng med fysisk aktivitet;
- forsvinner etter hvert som ekssudat akkumuleres;
- med avlastning i en stilling på høyre side med knærne trukket opp mot brystet;
- forsvinner etter å ha tatt smertestillende midler, ikke-steroide antiinflammatoriske legemidler, men responderer ikke på å ta nitroglyserin.
- Generell svakhet, økt svette, høy temperatur, hodepine, samt tegn på generelt russyndrom.
- Vedvarende hikke, kvalme (noen ganger med oppkast, uten påfølgende lindring), takypné, økt hjertefrekvens, arytmi.
Første tegn
De første symptomene på fibrøs perikarditt manifesterer seg vanligvis som en infeksjonsprosess, noe som kompliserer diagnosen av sykdommen. Pasienter opplever generell svakhet, økt svette, tap av appetitt og lav feber.
Symptomene øker og forverres, og et karakteristisk perikardialt smertesyndrom legges til:
- smerte kjennes i epigastrium eller bak brystbenet;
- har varierende intensitet – fra lett ubehag til skarp «hjerteinfarkt»-smerte;
- I følge pasientenes beskrivelser er smerten brennende, prikkende, klorende, skjærende eller trekkende;
- øker med hostebevegelser, posisjon på venstre side;
- svekkes i stillingen på høyre side, med en fremoverbøyning, i kne-albue-posisjon;
- elimineres ikke ved å ta nitroglyserin.
I tillegg til smerte kan det være smertefulle hosteanfall som ikke gir lindring, samt kvalme og anstrengt svelging. Pustebevegelsene er overfladiske, pasienten klager over mangel på luft. [ 9 ]
Stages
Følgende stadier av perikarditt skilles ut:
- Akutt stadium – hvis sykdommen varer opptil 1-2 måneder fra patologien startet. Det er det akutte forløpet som er karakteristisk for ekssudativ og fibrinøs perikarditt.
- Subakutt stadium – hvis sykdommen varer fra to til seks måneder fra patologien startet. Karakteristisk for ekssudativ, adhesiv og konstriktiv perikarditt.
- Kronisk stadium – hvis sykdommen varer i mer enn seks måneder fra patologien startet. Karakteristisk for ekssudativ, adhesiv, konstriktiv perikarditt, samt forkalkning (pansret hjerte).
Skjemaer
Akutt fibrinøs perikarditt er delt inn i infeksiøs og infeksiøs-allergisk i henhold til den etiologiske faktoren. Undertypene av sykdommen er:
- tuberkuløs;
- spesifikk bakteriell (syfilitisk, gonoré, dysenterisk, etc.);
- uspesifikk bakteriell (streptokokk, pneumokokk, meningokokk, stafylokokk, etc.);
- viral (adenovirus, influensa, Coxsackie, etc.);
- rickettsial (hos pasienter med Q-feber, tyfus);
- klamydial (urogenitale infeksjoner, ornitose);
- mykoplasma (pneumonisk, akutt luftveissykdom);
- mykotiske (candida, aktinomykose, histoplasmose, etc.);
- forårsaket av protozoer (amøber, malaria);
- allergisk;
- revmatisk;
- ondartet;
- traumatisk, osv.
Tørr fibrinøs perikarditt kan være idiopatisk, det vil si at den ikke har en spesifikk årsak til patologien.
Akutt perikarditt kan være tørr (fibrinøs), ekssudativ (serofibrinøs, fibrinøs-purulent), med eller uten hjertetamponade.
Etter hvert som fibrinøs perikarditt utvikler seg, kan ekssudativ perikarditt utvikle seg. For eksempel diagnostiseres serøs-fibrinøs perikarditt når et betydelig volum av serøs-fibrinøs effusjon akkumuleres i perikardhulen. Hvis det dannes purulent effusjon i perikardsekken, er diagnosen fibrinøs-purulent perikarditt.
Komplikasjoner og konsekvenser
Fibrinøs perikarditt, hvis den ikke behandles, kompliseres ofte av adhesjon av perikardbladene, samt av myokardledningsforstyrrelser. Ved avanserte patologiske prosesser er symptomene tilstede og forverres over lengre tid. Perikardstøy hos mange pasienter vedvarer selv etter behandling.
Hjertetamponade oppstår når trykket i perikardiet er høyt nok til å hindre at høyre side av hjertet fylles.[ 10 ]
Pasienter kan klage over brystsmerter og pustevansker etter fysisk aktivitet, som er forårsaket av økningen i hjertemuskelvolumet og kontakten mellom tette perikardielle småblad. Oftest behandles ikke denne tilstanden, men observeres dynamisk.
Selv etter et gunstig utfall av fibrøs perikarditt, kan pasienter oppleve arytmianfall. Den inflammatoriske reaksjonen endrer impulsfølsomheten til myokardiet, noe som kan provosere frem paroksysmal takykardi, atrieflimmer og ventrikkelflimmer og blokader. Ved regelmessige hjerterytmeforstyrrelser kan hjertesvikt utvikle seg.
Diagnostikk fibrinøs perikarditt
Diagnosen akutt fibrinøs perikarditt kan stilles dersom pasienten viser den typiske triaden: [ 11 ], [ 12 ]
- hjertesmerter;
- perikardiell friksjonsgnidning;
- karakteristisk EKG-bilde.
Instrumentell diagnostikk inkluderer vanligvis EKG, ekkokardiografi og røntgen av brystet for å utelukke tilstedeværelse av ekssudat.
EKG viser en konkordant ST-bølge konveks nedover ikke mer enn 7 mm, med en overgang til høy T uten ledsagende resiprok depresjon av ST i andre avledninger. Fibrinøs perikarditt i 1–2 dager er ledsaget av en elevasjon av segmentet, som dekker alle standardavledninger med en grense i den andre standardavledningen. [ 13 ]
Det viktigste auskultatoriske tegnet på fibrinøs tørr perikarditt er friksjonsstøyen fra perikardbladene. Den kjennes i området ved venstre nedre kant av brystbenet, i området med absolutt hjertesløvhet. Støyen høres synkront med hjertekontraksjoner, har ingen sammenheng med respirasjonsbevegelser, men er variabel og har en tendens til å øke når man trykker på den med et fonendoskop. Den forsvinner når ekssudat oppstår. Støyen er noen ganger myk, oftere ru, skrapende, og kan kjennes ved palpering.
Perikardfriksjonsgnidning ved fibrinøs perikarditt kan være kontinuerlig (systolisk-diastolisk), tokomponent (ventrikulær systole og rask fylling av venstre ventrikkel) eller trekomponent (den såkalte "lokomotive rytmen").
Under diagnosen av fibrinøs perikarditt er det nødvendig å skaffe mikro- og makropreparater, noe som kun er mulig ved å utføre en histologisk undersøkelse av en del av biomaterialet som er fjernet under en perikardbiopsi.
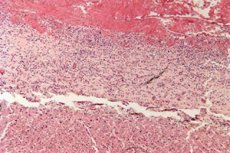
Mikroslide av fibrinøs perikarditt:
- under lav mikroskopisk forstørrelse visualiseres uttalte fibrinavleiringer med en karakteristisk lilla-rosa farge på den epikardiale overflaten;
- leukocytter observeres mellom de fibrøse fibrene;
- Epikardielle kar er utvidede og fullblodige.
Makrogene legemidler mot fibrinøs perikarditt:
- fortykkelse av epikardiet (det viscerale perikardiale laget);
- hvitaktig-gråaktig farge, grov fiberfilm;
- "hårete" hjerte;
- avhengig av sykdommens utfall: nedbrytning av fibrin og oppløsning av den inflammatoriske prosessen, eller dannelse av adhesjoner («pansret» hjerte).
Begrepet fibrinøs perikarditt forbindes ofte med konseptet «hårete hjerte», som skyldes avsetning av en stor mengde proteiner og fibrinøse tråder på perikardlagene, noe som gir hjertet en særegen «hårighet».
Laboratorietester (spesielt en fullstendig blodtelling) er generelle av natur og kan bidra til å bestemme sykdommens opprinnelse og vurdere intensiteten av betennelsen.
Differensiell diagnose
Differensialdiagnose av fibrinøs perikarditt utføres:
- med hjerteinfarkt;
- med dissekerende aortaaneurisme;
- med lungeemboli;
- med spontan pneumothorax;
- med angina pectoris;
- med myoperikarditt;
- med pleuritt;
- med herpes zoster;
- med øsofagitt, spiserørsspasmer;
- med akutt gastritt, magesår.
Differensielle EKG-tegn:
Med fibrinøs perikarditt |
Ved akutt hjerteinfarkt |
|
ST-segmentet |
Endringene er diffuse, kombinert med en positiv T-bølge. En tilbakevending til isolinjen observeres over flere dager. |
Endringene er lokale, diskordante, i kombinasjon med en negativ T-bølge. Hos pasienter med et ukomplisert forløp går ST-segmentet tilbake til isolinjen innen få timer. |
PQ- eller PR-intervall |
Intervalldepresjon er notert. |
Ingen endringer. |
Q-bølge, QS-kompleks |
Atypisk patologisk Q-bølge. |
Patologisk Q-bølge utvikler seg raskt. |
Atrielle og ventrikulære arytmier |
Ikke typisk. |
Typisk. |
Forskjellen mellom fibrinøs perikarditt og akutt koronarsyndrom:
- Med utviklingen av fibrinøs perikarditt oppstår smertene ofte plutselig, med retrosternal eller epigastrisk lokalisering. Smertenes natur er akutt, vedvarende, kjedelig, verkende, noen ganger klemmende, konstant (økende-avtagende). Nitroglyserin er ineffektivt.
- Ved akutt koronarsyndrom øker smerten og utstråler til skulder, underarm, øvre lem og rygg. Smerten er paroksysmal: anfallene varer i omtrent en halvtime. Pasientens kroppsstilling påvirker ikke alvorlighetsgraden av smertesyndromet. Etter inntak av nitroglyserin avtar symptomene.
Hvem skal kontakte?
Behandling fibrinøs perikarditt
Pasienten får foreskrevet streng sengeleie i en periode på opptil 7-14 dager (deretter - avhengig av sykdomsforløpet), kostholdstabell nr. 10 (10A).
Hvis det er mulig å bestemme årsaken til utviklingen av fibrinøs perikarditt, foreskrives antibiotika, antiparasittiske, soppdrepende og andre legemidler i henhold til indikasjoner.
Antibiotika brukes når det er en åpenbar smittsom faktor - for eksempel sepsis, lungebetennelse, tuberkulose, purulent foci, etc.
Antivirale legemidler foreskrives når sykdommens virale opprinnelse er bevist:
- cytomegalovirus krever bruk av immunoglobulin én gang daglig 2–4 ml/kilogram i henhold til skjemaet;
- Coxsackie-virus krever administrering av interferon-A;
- Mot adenovirus og parvovirus B19 brukes immunoglobulin 10 g intravenøst.
Patogenetisk behandling innebærer bruk av følgende legemidler:
- Ikke-steroide antiinflammatoriske legemidler – har smertestillende, antiinflammatoriske og milde immunsuppressive effekter. Det er passende å bruke acetylsalisylsyre, Voltaren (0,05 g tre ganger daglig), ibuprofen (0,4 g tre ganger daglig) og meloksikam (0,015 g to ganger daglig). [ 14 ]
- Glukokortikosteroider – har en sterk antiinflammatorisk, antisjokkhemmende og immunsuppressiv effekt. De foreskrives når ikke-steroide antiinflammatoriske legemidler er ineffektive.
Ved den idiopatiske varianten av fibrinøs perikarditt og fravær av aktive betennelsesfokuser, er antibiotika ikke det foretrukne legemidlet. Behandlingsregimet inkluderer ikke-steroide antiinflammatoriske legemidler (diklofenak 150 mg/dag, meloksikam 15 mg/dag, ibuprofen tre ganger daglig med 200 mg), samt kolkisin (1 mg/dag), kortikosteroider (1 mg/kilogram). [ 15 ], [ 16 ]
Kirurgisk behandling er passende hvis pasienten utvikler konstriktiv perikarditt, hvis serøs-fibrinøs perikarditt kommer tilbake, eller hvis medikamentell behandling er ineffektiv. Perikardiocentese er den foretrukne behandlingen for hjertetamponade. Hvis dette kommer tilbake, kan et perikardvindu utføres. Perikardiektomi er den foretrukne behandlingen for konstriktiv perikarditt. [ 17 ]
Forebygging
Det finnes ingen spesifikk forebygging for utvikling av fibrinøs perikarditt. Leger foreslår å følge følgende anbefalinger for å redusere risikoen for slike komplikasjoner:
- Slutt å røyke, unngå å besøke røykeområder (passiv røyking). Det er bevist at selv fem sigaretter daglig øker risikoen for å utvikle hjerte- og karsykdommer med nesten 50 %.
- Hold deg til et kolesterolfattig kosthold, reduser inntaket av mettet fett (fett kjøtt og smult bør erstattes med hvitt kjøtt og sjømat), introduser korn, grønnsaker, salat, frukt og vegetabilske oljer i kostholdet.
- Reduser saltinntaket til 3–5 g per dag, noe som vil redusere risikoen for å utvikle hjerte- og karsykdommer med 25 %.
- Introduser matvarer rike på magnesium og kalium i kostholdet ditt (tang, tørket frukt, aprikoser, gresskar, bokhvete, bananer).
- Overvåk kroppsvekten din og spis et balansert kosthold.
- Sørg for tilstrekkelig fysisk aktivitet (gåing, svømming, sykling – minst en halvtime daglig eller fem ganger i uken).
- Overvåk fettmetabolismen regelmessig, besøk en lege for forebyggende diagnostikk.
- Begrens eller eliminer alkoholforbruket.
- Unngå dyp og langvarig stress.
Selv små endringer i livsstilen din kan redusere utviklingen av hjerte- og karsykdommer betydelig. Det er viktig å forstå at det aldri er for sent å begynne å leve en sunn livsstil. Hvis det oppstår tegn på hjertesykdom, bør du oppsøke lege umiddelbart for å forhindre at sykdommen utvikler seg og symptomene forverres.
Prognose
Det er vanskelig å vurdere prognosen for sykdommen, siden den relativt sjelden oppdages i løpet av pasientens levetid. Generelt sett anses følgende som kriterier for en ugunstig prognose:
- en betydelig økning i temperatur (over 38 grader);
- subakutt debut av symptomer;
- intens ekssudasjon i perikardsekken;
- utvikling av hjertetamponade;
- ingen positiv respons på acetylsalisylsyre eller andre ikke-steroide antiinflammatoriske legemidler etter minst 7 dagers behandling.
Hvis fibrinøs perikarditt ikke behandles, øker risikoen for død betydelig, først og fremst på grunn av utvikling av komplikasjoner og forgiftning. [ 18 ] Pasienter som har hatt denne sykdommen bør være under regelmessig tilsyn av en kardiolog.

