Medisinsk ekspert av artikkelen
Nye publikasjoner
Dissekerende osteokondritt
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
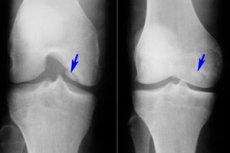
Blant de mange forskjellige sykdommene i muskel- og skjelettsystemet er osteochondritis dissecans relativt sjelden – en sykdom som er en begrenset form for aseptisk nekrose av den subkondrale beinplaten. Patologien er preget av separasjon av et lite bruskelement fra beinet og dets forskyvning inn i leddhulen.
Osteochondritis dissecans ble først beskrevet på 1800-tallet av Dr. Paget, en britisk kirurg og patolog. På den tiden ble sykdommen kalt «latent nekrose». Patologien fikk sitt nåværende navn, osteochondritis dissecans, litt senere, på slutten av samme 1800-tallet: dette begrepet ble introdusert av den tyske kirurgen Franz Koenig.
Sykdommen rammer oftest kneleddet, men kan også utvikle seg i andre ledd, uavhengig av størrelse. [ 1 ]
Epidemiologi
Osteochondritis dissecans forekommer bare i 1 % av tilfellene av leddsykdommer. Patologien diagnostiseres oftest hos unge menn (hovedsakelig idrettsutøvere), men kan også forekomme hos barn. Forholdet mellom berørte menn og kvinner er 2:1. Hos omtrent hver fjerde pasient er sykdommen tosidig.
Osteochondritis dissecans påvirker femurs indre kondyle i 85 % av tilfellene, noe som resulterer i Koenigs sykdom. I 10 % av tilfellene påvirkes den ytre kondylen, og i 5 % patella (Leuvens sykdom utvikler seg). [ 2 ]
Den totale forekomsten av patologien er 15–30 tilfeller per hundre tusen innbyggere. [ 3 ] Gjennomsnittsalderen for de berørte er 10–20 år. [ 4 ]
I barndommen forløper patologien mer gunstig: bedring skjer som et resultat av medikamentell behandling. Voksne pasienter trenger ofte kirurgisk inngrep.
Fører til dissekerende osteokondritt
Den vanligste årsaken til osteochondritis dissecans er traumer, skader og overdreven kompresjon. Med disse effektene forringes blodtilførselen til vevet inne i leddet (iskemi). Slike prosesser forårsaker igjen gradvis nekrose av beinfragmentet, som til slutt separerer.
De eksakte årsakene til sykdommen er ukjente. Eksperter mener at patologien er et resultat av flere faktorer samtidig. Dermed er den mest sannsynlige årsaken traumer, direkte eller indirekte skade på leddet. Ytterligere faktorer kan omfatte:
- arvelig predisposisjon;
- genetiske sykdommer;
- individuelle trekk ved anatomien;
- metabolske forstyrrelser;
- unormal modning av skjelettsystemet.
Eksisterende osteochondritis dissecans kan forverres av ytterligere leddbelastning. Spesielt personer som aktivt driver med idretter som basketball eller fotball, tennis, vektløfting, skiskyting, kulestøt, gymnastikk eller bryting lider mest av patologien. Risikogruppen inkluderer også personer hvis profesjonelle aktiviteter er forbundet med konstant utførelse av samme type repeterende bevegelser som har en overdreven effekt på leddfunksjonen. [ 5 ]
Risikofaktorer
Opprinnelsen til osteochondritis dissecans er for tiden ikke godt forstått. Blant faktorene som bidrar til fremveksten og utviklingen av sykdommen, kan følgende skilles ut:
- lokale nekrotiske prosesser i den subkondrale beinplaten;
- tilbakevendende leddskader, inkludert de av eksogen art (kontusive skader) og endogene (impeachmentsyndrom, som utvikler seg ved innvendig rotasjon av leddet, samt vanemessige dislokasjoner, kronisk leddustabilitet, gamle skader);
- nedsatt enkondral ossifikasjon;
- endokrine sykdommer;
- genetisk predisposisjon (anatomiske defekter i leddstrukturen, medfødte anomalier i subkondralaget, etc.);
- utilstrekkelig blodsirkulasjon, nedsatt trofisme av bein og bruskvev, iskemiske lidelser;
- overdreven regelmessig belastning på leddet.
Mange forfattere antyder familiær arv, og beskriver det til og med som en mild form for skjelettdysplasi med tilhørende kort vekst.[ 6 ],[ 7 ] Petrie[8 ] utfordret imidlertid bevisene for familiær arv og rapporterte en radiografisk undersøkelse av førstegradsslektninger, og fant bare 1,2 % med akutt osteochondritis dissecans.
Patogenesen
Den patogenetiske mekanismen for utvikling av osteochondritis dissecans er ikke tilstrekkelig studert til dags dato. Det finnes flere teorier som anses av spesialister som de viktigste. Imidlertid er ingen av dem offisielt bekreftet ennå. La oss likevel se på dem separat:
- Inflammatorisk prosess.
Noen forskere har beskrevet inflammatoriske forandringer i det histologiske materialet hos pasienter med osteochondritis dissecans. Detaljert mikroskopisk analyse avdekket nekrotiske, uspesifikke, aseptiske tegn på betennelse, men i noen biomaterialer var slike forandringer fortsatt fraværende. [ 9 ]
- Akutt traumatisk skade.
Tilfeller av utvikling av osteochondritis dissecans er beskrevet som en konsekvens av kronisk eller akutt traume som forårsaket iskemiske prosesser med dannelse av frie beinbruskelementer.
- Gjentatte skader.
Gjentatte mikroskader kan bli en utløsende faktor for sykdommen, noe som er spesielt typisk for barn. [ 10 ], [ 11 ]
- Genetisk predisposisjon.
Det finnes bevis for en arvelig predisposisjon for utvikling av leddpatologier. Spesielt hadde noen pasienter anatomiske trekk som bidro til fremveksten av dette problemet. [ 12 ]
- Iskemiske prosesser.
Teorien om involvering av iskemi eller forverring av vaskulær trofisme i det berørte området har eksistert lenge. Mange tilfeller indikerte en mangel på det vaskulære nettverket, svak arteriell forgrening i patologiområdet. [ 13 ], [ 14 ]
For tiden regnes osteochondritis dissecans som en ervervet lesjon i subkondralen, karakterisert ved varierende grad av resorpsjon og sekvestrering av beinvev med mulig involvering av leddbrusk gjennom løsrivelse, ikke assosiert med et akutt osteokondralt brudd i normal brusk. [ 15 ]
Symptomer dissekerende osteokondritt
Kliniske symptomer på osteochondritis dissecans er uspesifikke og kan variere hos ulike pasienter. Barn og ungdom klager ofte over diffuse smerter i det berørte leddet: ukonstante, noen ganger intermitterende, akutte, ledsaget av blokkering av bevegelse i leddet og hevelse.
Ved ustabilitet i det separerte elementet observeres ustabilitet, blokkering og knasende følelse. Under undersøkelse er belastningsbegrensningen på det berørte leddet merkbar. Palpasjon er ledsaget av smerte. En langvarig sykdom kan manifestere seg i atrofiske forandringer i de ledende musklene.
De første tegnene på osteochondritis dissecans hos voksne og barn er praktisk talt de samme: vanligvis er det en lett verkende smerte eller ubehag, som øker med motorisk aktivitet og leddbelastning. Etter hvert som patologien utvikler seg, øker smertesyndromet, leddet hovner opp, og palpasjonssmerter oppstår.
Etter at det nekrotiske fragmentet er løsnet, oppstår det klager over regelmessig knasing og forekomst av motorisk "fastkjøring", noe som forklares med forekomsten av en hindring under bevegelsen av leddflatene. Blokkeringer kan oppstå - den såkalte ledd-"fastkjøringen", som manifesterer seg som akutte smerter og manglende evne til å utføre den tiltenkte bevegelsen.
Patologien kan vokse og forverres over flere år – 2, 3, og noen ganger ti eller mer. De viktigste symptomene kan være:
- smerte (verkende eller skarp); 80 % av pasientene opplever vanligvis mild smerte i gjennomsnitt 14 måneder og mild eller mild claudicatio etter fysisk aktivitet [ 16 ]
- ødem;
- motorknusing;
- begrensning av motorisk evne;
- leddlåsing;
- økende halthet (med skade på leddene i underekstremitetene);
- muskulære atrofiske prosesser.
Osteochondritis dissecans hos barn
Årsakene til osteochondritis dissecans i barndommen er også uklare. Prognosen hos små barn er imidlertid mer optimistisk enn hos voksne.
Sykdommen er oftest registrert hos gutter i alderen 10–15 år, men sykdommen kan også ramme barn i alderen 5–9 år. I de fleste tilfeller jevner lidelsen seg ut etter hvert som de blir eldre.
De viktigste symptomene på et problem hos et barn:
- årsaksløs smerte (vanligvis i kneet), som intensiveres med fysisk aktivitet;
- hevelse og blokkering av leddet.
Disse symptomene krever øyeblikkelig diagnostikk – spesielt røntgen, MR, CT.
Et gunstig forløp av osteochondritis dissecans er ikke en grunn til ikke å utføre behandling. For det første råder legen pasienten til å fullstendig utelukke fysisk aktivitet på den berørte lemmen. Hvis sykdommen påvirker underekstremitetene, får barnet foreskrevet krykker, som barnet kan gå med i flere måneder (vanligvis opptil seks måneder). Fysioterapi og treningsterapi er i tillegg inkludert.
Hvis det ikke er noen forbedring innen den angitte tiden, er det bare i dette tilfellet som kirurgisk inngrep foreskrives:
- artroskopisk mosaikkkondroplastikk;
- revaskulariserende osteoperforering.
Stages
Basert på informasjonen innhentet under røntgenundersøkelser, bestemmes følgende stadier av den patologiske prosessen ved osteochondritis dissecans:
- Dannelse av et nekrotisk fokus.
- Irreversibel fase av begrensning av det nekrotiske området, disseksjon.
- Ufullstendig separasjon av det nekrotisk begrensede elementet.
- Fullstendig separasjon av bein-bruskelementet.
I tillegg til klassifiseringen ovenfor, skilles stadier avhengig av det endoskopiske bildet av osteochondritis dissecans:
- Intakt hyalinbrusk; mykhet og hevelse oppdages ved palpasjon.
- Brusken skilles og rives langs periferien av det nekrotiske fokuset.
- Det nekrotisk endrede elementet er delvis separert.
- Et nisjelignende krater dannes i det berørte området, og frie intraartikulære elementer er tilstede.
Koenigs sykdom er delt inn i følgende stadier:
- Brusken mykner uten å skade dens integritet.
- En del av brusken er separert, stabiliteten er notert.
- Brusken blir nekrotisk og kontinuiteten forstyrres.
- Et fritt element dannes, lokalisert i den dannede defekten eller bak den.
Skjemaer
Patologien til osteochondritis dissecans er delt inn i voksen og juvenil (utvikler seg hos barn og ungdom).
Klassifisering avhengig av lokaliseringen av den patologiske prosessen:
- Osteochondritis dissecans i kneleddet er en begrenset subkondral aseptisk nekrose av leddbenoverflaten. Forekomsten av sykdommen er 18–30 tilfeller per hundre tusen pasienter. Det hovedsakelig belastede bruskområdet er berørt, som er det laterale segmentet av femurs mediale kondyle, nær det interkondylære hakket (indre eller ytre kondyle, patella). Osteochondritis dissecans i patella har den mest ugunstige prognosen, siden den er vanskelig å behandle. Osteochondritis dissecans i femurs mediale kondyle kalles også Königs sykdom. [ 17 ], [ 18 ]
- Osteochondritis dissecans i talus forekommer hos barn i alderen 9–16 år og er en osteokondropati i talus, med aseptisk nekrose og skade på leddbrusken. Andre navn på patologien er Diaz' sykdom, eller osteochondritis dissecans i ankelleddet. Sykdommens etiologi er ukjent. Uten behandling dannes det grove defekter i leddbrusken. [ 19 ]
- Osteochondritis dissecans i skulderleddet er en lesjon i hodet på humeruskondylen i de sentrale eller anterolaterale delene. Sykdommen er sjelden og forekommer hovedsakelig hos ungdom; den kalles også Panners sykdom. Enda sjeldnere er tilfeller av skade på hodet på radius, olecranon-prosessen og fossa. [ 20 ]
- Osteochondritis dissecans i hofteleddet påvirker lårbenshodet. Sykdommen kan ha minimale kliniske og radiologiske manifestasjoner i lang tid, men over tid blir endringer i konfigurasjonen av leddflatene uttalte, bevegelser i leddet blir smertefulle eller blokkerte. Oftest begynner patologien å utvikle seg i barndommen.
Komplikasjoner og konsekvenser
Den mest ugunstige komplikasjonen av osteochondritis dissecans anses å være utviklingen av deformerende artrose med motorisk blokkering av leddet og forstyrrelse av aksen til den berørte lemmen.
Den endrede mekaniske og biologiske komponenten forårsaket av aseptisk nekrose av beinplaten og tilsynekomsten av frie intraartikulære elementer fører til dannelse av deformerende artrose med skade på hyalinbrusken. Denne komplikasjonen er typisk for osteochondritis dissecans i kneleddet, femur og tibia. De første tegnene på forverring av den patologiske prosessen: økt smerte, halthet (spesielt ved trapper). Leddblokkeringer og en følelse av et fremmedlegeme inne i leddet oppstår.
Utviklingen av patologien fører til følgende konsekvenser:
- utvikling av kontraktur og forekomst av krepitasjon;
- krumning av leddkonturene forårsaket av forstyrrelser i beinvevet og tap av brusk, samt muskelatrofi;
- innsnevring av leddrommet;
- utseendet av beinvekster langs kantene av gapet.
I de senere stadiene av sykdommen mister pasienten evnen til å rette ut lemmet helt i det berørte leddet, og som et resultat deformeres lemmet (spesielt det nedre). Røntgenologisk observeres deformasjon og sklerose av leddflatene, subkondral nekrose, betydelig innsnevring av leddrommet, omfattende beinvekster og frie intraartikulære fragmenter.
Diagnostikk dissekerende osteokondritt
Diagnostiske tiltak starter med utspørring og undersøkelse av pasienten. Osteochondritis dissecans kjennetegnes av klager over smerter, blokkering i leddet, knasende og klikkende følelser, begrenset bevegelsesutslag. Pasienten kan ha indikert tidligere metabolsk-dystrofiske patologier, skader, intraartikulær administrering av medisiner.
Under undersøkelsen bemerker legen:
- leddblokkering eller alvorlig begrensning av bevegelse;
- klikking, krepitasjon.
Leddsmerter og deformiteter oppdages ved palpasjon.
Laboratorietester er foreskrevet som en del av en generell og differensiell undersøkelse av kroppen:
- generell klinisk blodprøve med bestemmelse av leukocyttformel;
- bestemmelse av ESR;
- fibrinogen;
- antistreptolysin O;
- serum urinsyrenivå;
- C-reaktivt protein (kvantitativ metode);
- revmatoid faktor;
- antinukleær faktor på HEp-2-celler;
- nivået av antistoffer mot ekstraherbart nukleært antigen.
Laboratoriediagnostikk er nødvendig for å utelukke leddgikt, systemiske autoimmune sykdommer, revmatoid artritt, Sjøgrens syndrom, etc.
Instrumentell diagnostikk representerer først og fremst magnetisk resonansavbildning. Det er eksperimentelt bevist at MR er den mest foretrukne metoden for å diagnostisere osteochondritis dissecans, da den lar en vurdere størrelsen på lesjonen og tilstanden til brusk og subkondralplate, bestemme omfanget av beinmargsødem (øker signalintensiteten), oppdage et fritt element i leddet og spore dynamikken i den patologiske prosessen. I tillegg bidrar MR til å undersøke tilstanden til andre leddstrukturer: menisker, leddbånd, synovialfolder, etc. [ 21 ]
Ultralyddiagnostikk og andre undersøkelsesmetoder gir ikke fullstendig informasjon om sykdommen. Konvensjonell radiografi og computertomografi er lite informative i de innledende stadiene av osteochondritis dissecans (2–4 uker). Disse metodene kan bare brukes til å avklare noen punkter etter MR.
Differensiell diagnose
Patologi |
Hovedforskjeller fra osteochondritis dissecans |
Deformerende slitasjegikt |
Osteofytter og ossifiserte områder av ligamenter fremstår ofte som intraartikulære frie elementer. De er imidlertid vanligvis uregelmessige i form og har skarpe kanter. Det er heller ingen kondyldefekt. |
Kondromatose |
Det er ikke noe karakteristisk krater i epifysen til tibia eller femur. De kondrome kroppene er bønneformede, antallet deres når eller overstiger til og med 10. |
Lipoartritt (Hoffas sykdom) |
Det er en strukturell forandring i den infrapatellare eller suprapatellare lipidkroppen, som er kompaktert og kan fremkalle tegn på kvelning. Røntgen- og magnetiske resonansmetoder tillater differensialdiagnostikk. |
Brudd i leddet |
Det intraartikulære separerte elementet av traumatisk opprinnelse har en uregelmessig form, ujevne konturer. Det er ikke noe karakteristisk krater. |
Feiltolkning uten leddpatologi |
I noen tilfeller forveksler uerfarne spesialister sesamoidbenet i gastrocnemius-senen med et intraartikulært separert fragment. Det karakteristiske krateret i femurs laterale kondyle forveksles noen ganger med et subkondralt lumen, en av variantene av leddets normale anatomiske struktur. |
Behandling dissekerende osteokondritt
Behandlingen tar sikte på å forbedre trofismen til bein-brusk-elementene og fikse de separerte delene. Artroskopi brukes til å visualisere plasseringen og omfanget av skaden og bestemme graden av løsrivelse. Hvis effektiviteten av konservativ behandling i utgangspunktet er tvilsom, foreskrives kirurgisk inngrep.
Osteochondritis dissecans, som er ledsaget av karakteristiske symptomer, men ikke har en åpenbar ruptur av bein-bruskelementet, behandles ved hjelp av den osteokondroperforative metoden, ved bruk av Kirschner-tråder.
Konservativ behandling er kun aktuelt i de innledende stadiene av osteochondritis dissecans. Fysioterapeutisk behandling praktiseres mot bakgrunn av avlastning av det berørte leddet i opptil halvannet år. I løpet av denne tiden er pasienten fullstendig forbudt å drive med sport. Pasienten bruker krykker for å gå, uten å belaste det berørte lemmet. Etter at smertene avtar, foreskrives terapeutisk trening, som involverer ikke-styrkende øvelser, for å forhindre muskelatrofi. [ 22 ]
Medisiner
Hvis det oppdages en intraartikulær inflammatorisk prosess, foreskrives antibiotikabehandling. De mest sannsynlige er Cefazolien eller Gentamicin. Vankomycin er egnet når det oppdages Meticillinresistente Staphylococcus aureus.
Ikke-steroide antiinflammatoriske legemidler brukes til smertelindring. Hvis pasienten har kontraindikasjoner for å ta slike legemidler (sår, mageblødning), blir paracetamol det foretrukne legemidlet. Ved sterke smerter kan opioidanalgetika være indisert.
Antibiotika |
|
Cefazolin |
Gjennomsnittlig daglig dose er 1–4 g, i form av intravenøse eller intramuskulære injeksjoner. Legemidlet brukes ikke ved overfølsomhet for cefalosporin og beta-laktamantibiotika. |
Gentamicin |
Standard daglig dose av legemidlet er 3 mg/kg kroppsvekt intramuskulært eller intravenøst i 2–3 injeksjoner. Behandlingsvarigheten er 7 dager. Legemidlet har ototoksisitet. |
Vankomycin |
Foreskrives individuelt, med tanke på terapeutiske indikasjoner. Administreres intravenøst via drypp. Rask administrering kan fremkalle en rekke bivirkninger, inkludert anafylaktisk sjokk, kortpustethet og hjertesvikt. |
Opioid smertestillende midler |
|
Tramadol |
En enkeltdose av legemidlet (intravenøst eller oralt) er 50–100 mg. Maksimal mulig daglig dose av legemidlet er 400 mg. Behandlingsperioden er 1–3 dager. |
Trimeperidin |
Det administreres intramuskulært, intravenøst i form av en 1 % løsning, i en mengde på 1 ml per dag. Bruksvarigheten er 1–3 dager. |
Ikke-steroide antiinflammatoriske legemidler |
|
Ketoprofen |
Tas oralt med 200–300 mg per dag i 2–3 doser, eller administreres intramuskulært med 100 mg 1–2 ganger per dag. Mulige bivirkninger: dyspepsi, gastritt, hudutslett. |
Ketorolak |
En enkeltdose av legemidlet er 10 mg. Maksimal daglig dose er 40 mg. Kursvarigheten kan ikke overstige 5 dager. Intramuskulær eller intravenøs administrering i minimalt effektive doser er også mulig. Mulige bivirkninger: magesmerter, diaré, stomatitt, kolestase, hodepine. |
Paracet |
Foreskrevet med 0,5–1 g opptil 4 ganger daglig, i 3–5 dager. Legemidlet tolereres godt og forårsaker sjelden bivirkninger. Unntak: allergi mot paracetamol. |
Fysioterapibehandling
Fysioterapi brukes oftest i rehabiliteringsfasen etter operasjon for osteochondritis dissecans. Følgende prosedyrer foretrekkes:
- lokal kryoterapi (et behandlingsforløp inkluderer opptil 10 prosedyrer);
- UFO-terapi (kursvarighet – 10 dager, én prosedyre daglig);
- magnetisk terapi (et behandlingsforløp inkluderer fra fem til ti økter);
- UHF-terapi (7–10 økter);
- laserterapi (daglig i 1 uke).
For å forbedre blodsirkulasjonen i det berørte leddet og for å forhindre muskelatrofi, foreskrives spesielle treningsøvelser:
- Muskelspenning med gradvis økning i intensitet, som varer i 6 sekunder, med et antall repetisjoner på omtrent 10 per tilnærming.
- Gjentatt fleksjon og ekstensjon av fingrene på lemmet, øvelser for å trene perifer sirkulasjon (senking og løfting av lemmene).
- Øvelser for å forebygge stivhet i leddene (opptil 14 bevegelser per tilnærming).
Det er mulig å bruke gjørmeterapi og vannterapi, etter den behandlende legens skjønn.
Urtebehandling
Osteochondritis dissecans hos voksne er en dynamisk ugunstig patologi, som i mangel av kompetent behandling kan føre til uførhet. Derfor er det bedre jo raskere det iverksettes tiltak for å bekjempe sykdommen.
Behandling av osteochondritis dissecans bør være omfattende. Hvis den behandlende legen ikke protesterer, kan noen folkemetoder brukes, spesielt urtemedisin.
- Riv pepperrotroten, varm den lett opp til den er varm, legg den på en klut og legg den som en kompress på det berørte området. Gjenta prosedyren annenhver dag.
- Lag en urteblanding av 1 teskje bjørkeblader, samme mengde brennesle- og løvetannblader, ringblomster og pilstengler. Hell blandingen over 1 liter kokende vann og la den stå under lokket i 10 timer. Drikk et halvt glass av middelet tre ganger daglig en halvtime før måltider. Behandlingsperioden er 8 uker.
- Lag en blanding basert på like mengder vill rosmarin, humle, kamilleblomster og johannesurt. Ta deretter 2 ss av blandingen, hell over 1 liter kokende vann, la stå under lokket i ca. 10 timer, ta et halvt glass 4 ganger daglig før måltider.
- Lag en blanding av 1 teskje bringebærstilker, samme mengde elecampane og brennesleblader, 1 spiseskje vill rosmarin og 1 teskje hyllebærblomster. Tilsett 0,5 liter kokende vann til blandingen og la den trekke under lokk i 15–20 minutter. Filtrer og ta 100 ml tre ganger daglig før måltider. Brukstid: opptil tre måneder.
- Hell 500 ml kokende vann over 2 ss tyttebærblader og la det trekke i 40 minutter. Ta 100–150 ml tre ganger daglig før måltider.
Å gni det berørte leddet med elecampane-tinktur gir en god effekt (50 g rhizom helles med 150 ml vodka og oppbevares på et mørkt sted i 2 uker).
Kirurgisk behandling
Noen forfattere [ 23 ], [ 24 ] mener at konservativ behandling bør være førstelinjebehandling for stabile lesjoner hos barn. Den eneste enigheten om denne metoden er at hvis denne behandlingen velges, bør dens varighet være 3 til 6 måneder før kirurgisk behandling velges. [ 25 ]
Kirurgi er vanligvis indisert for ustabile og stabile lesjoner av akutt osteochondritis dissecans som ikke er egnet for konservativ behandling. [ 26 ], [ 27 ]
Forskjeller i kirurgens preferanser for kirurgisk behandling gjenspeiles i variasjonen av kirurgiske teknikker. Disse inkluderer boring (både retrograd og antegrad), [ 28 ], [ 29 ] beintransplantasjon, [ 30 ], [ 31 ] fiksering, [ 32 ], [ 33 ] justeringsprosedyrer, [ 34 ] og debridement. [ 35 ]
Osteochondritis dissecans, oppdaget hos en voksen pasient, blir ofte en indikasjon for kirurgisk inngrep. I den første fasen av patologiutviklingen erstattes det døde området av nydannet vev, og i påfølgende stadier fjernes frie fragmenter ved artrotomi.
Intervensjonens omfang bestemmes etter å ha utført magnetisk resonansavbildning og artroskopi. Som regel, mens det frie elementet opprettholdes i kontakt med det omkringliggende vevet, bores det separerte bein-bruskfragmentet og erstattes med levende vev. En Kirschner-tråd eller en tynn syl brukes til tunnelering. Tråden plasseres i midten av den nekrotiske sonen, vinkelrett på leddflaten. Intervensjonen fullføres ved reseksjon av bruskområdet og behandling av kantene.
Hvis OCD-lesjonen er fragmentert eller ikke kan fikses på grunn av bruskkvalitet eller feilpasning, bør fragmentet fjernes, donorstedet fjernes og defekten repareres basert på individuelle funn.[ 36 ] Eksisjon av fragmentet kan gi kortsiktig smertelindring.[ 37 ],[ 38 ]
Hvis det frie elementet har uttalt mobilitet, festes det først med en klemme. Deretter kuttes den forbindelsesmessige overgangen (bein eller brusk), hvoretter elementet fjernes. Kanaler bores i den subkondrale platen, kantene bearbeides. Leddet vaskes, suturer og en aseptisk bandasje påføres.
Etter refiksering av det frie elementet fjernes eikene omtrent 2–2,5 måneder senere. I den postoperative perioden foreskrives antibiotikabehandling og symptomatiske legemidler til pasienten.
En ny, moderne teknikk for artroplastikk er autogen kondrocyttransplantasjon. Metoden innebærer dyrking og transplantasjon av celler, men på grunn av prosedyrens høye kostnader er praksisen for tiden begrenset. [ 39 ], [ 40 ]
De fleste forfattere rapporterer at tiden til radiografisk tilheling varierer fra 6 uker til 2 år.
Forebygging
Siden etiologien til osteochondritis dissecans ikke er fullt ut forstått, finnes det ingen spesifikk forebygging av sykdommen ennå. Leger gir imidlertid fortsatt en rekke anbefalinger for å forhindre utviklingen av slike sykdommer. Slike anbefalinger er av primær og sekundær karakter.
Primærforebygging består av generelt vedlikehold av muskel- og skjelettsystemets helse:
- bekjempe overvekt;
- regelmessig moderat fysisk aktivitet;
- skadeforebygging, bruk av komfortable og høykvalitets sko;
- praktisering av generelle styrkingstiltak;
- unngå hypotermi, rettidig behandling av eventuelle patologier i kroppen.
Sekundærforebygging innebærer å forhindre forverring av eksisterende osteochondritis dissecans. De viktigste forebyggende punktene anses å være følgende:
- begrensning av leddbelastning;
- avslag fra slike idretter som løping, friidrett, vektløfting, gymnastikk, basketball, volleyball, fotball;
- korrigering av profesjonelle egenskaper, unngå langvarig stående, hyppig huking, regelmessig gange opp og ned trapper;
- gjennomgå kostholdet ditt, unngå sult, unngå fet og monoton mat, sørg for at kroppen får i seg viktige mikroelementer og vitaminer.
Treningsterapi bør kun utføres under tilsyn av en lege. Riktig trening skal ikke belaste muskel- og skjelettsystemet, men gjenopprette styrke og elastisitet i leddene, akselerere blodsirkulasjonen og forbedre metabolske prosesser.
Etter anbefaling fra en lege kan du praktisere massasjeøkter for forskjellige muskelgrupper.
Prognose
Osteochondritis dissecans er et utfordrende ortopedisk problem fordi det er vanskelig å både identifisere og behandle, selv om det har dukket opp nye utviklinger på dette området.
Prognosen for sykdommen kan avhenge av hvilken type behandling som brukes (medisinsk, kirurgisk), modenheten til vekstsonene, lokaliseringen, stabiliteten og størrelsen på det separerte elementet, og bruskens integritet. I barndommen er utfallet av sykdommen stort sett gunstig: osteochondritis dissecans responderer godt på behandling hos barn. I voksen alder er tidlig diagnose av patologien viktig, noe som direkte påvirker den langsiktige prognosen. Det mest ugunstige utfallet observeres hos pasienter med komplikasjoner, samt med patologi i femurs laterale kondyle.

