Medisinsk ekspert av artikkelen
Nye publikasjoner
Leukoplaki i blæren
Sist anmeldt: 04.07.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
Urinsystemet er et av de mest sårbare i menneskekroppen. I tillegg til blærekatarr og andre inflammatoriske sykdommer, kan smertefulle strukturelle prosesser utvikle seg, som for eksempel leukoplaki i blæren. Dette er en patologisk keratinisering av organets epitel, det vil si transformasjonen av overgangsepitelvev til flatt vev. Som et resultat oppstår det keratiniseringsfokus på slimvevet som ikke utfører den nødvendige beskyttende funksjonen, noe som snart fører til utvikling av kronisk betennelse i blæren.
Leukoplaki forveksles ofte med vanlig blærekatarr, som imidlertid ikke responderer på konvensjonell behandling. Tilstrekkelig behandling kan bare foreskrives etter en riktig diagnose som bekrefter den snikende sykdommen. [ 1 ]
Epidemiologi
Kroniske betennelsesprosesser i den nedre delen av urinveiene hos kvinnelige pasienter er svært vanlige. De er den vanligste grunnen til at kvinner oppsøker en urolog, gynekolog og terapeut.
Vannlatingsforstyrrelser «bringer» årlig omtrent 3 millioner amerikanske kvinner til legen. I det postsovjetiske rommet er forekomsten anslått til omtrent 15–20 tusen tilfeller per 1 million pasienter. Hver to av ti kvinner lider av betennelsessykdom i blæren minst én gang i livet, hvorav én kvinne lider av en kronisk form for betennelse.
Tilbakefall er typisk for leukoplaki i blæren. Det er fastslått at annenhver kvinne opplever en gjentatt episode av sykdommen etter at den inflammatoriske prosessen avtar i løpet av året, og 50 % av forverringene av blærekatarr forekommer mer enn tre ganger i året.
I følge ulike data diagnostiseres leukoplaki i blæren under cystoskopi i 64–100 % av tilfellene ledsaget av vedvarende vannlatingsforstyrrelser og kroniske bekkensmerter. Den vanligste lokaliseringen av patologiske foci er organhalsen og blæretrekanten.
Til tross for sykdommens utbredelse, regnes leukoplaki fortsatt som en av de minst studerte patologiene i blærens slimvev. [ 2 ]
Fører til leukoplaki i urinblæren
Til tross for en rekke studier er årsaken til blæreleukoplaki fortsatt et mysterium for forskere. Den vanligste teorien er at leukoplaki er en konsekvens av noen intrauterine anomalier. Det vil si at under intrauterin utvikling dannes visse defekte foci i veggene i urinsystemet. Denne teorien støttes av det faktum at sykdommen oftest oppdages hos personer som lider av utviklingsforstyrrelser i urinveiene. I tillegg har risikofaktorer, som vi vil beskrive litt senere, også en viss innflytelse. Det vanligste faktum er infeksiøs påvirkning: cellulær transformasjon begynner sin utvikling etter en infeksiøs patologi. [ 3 ]
Utviklingen av leukoplaki provoseres av følgende infeksjon:
- gonokokker;
- klamydia;
- trichomonas;
- herpesvirus;
- papillomavirus.
En annen infeksjon kan også komme inn i blæren gjennom blod- og lymfestrømmen:
- stafylokokker;
- streptokokker;
- E. coli, osv.
Risikofaktorer
Følgende faktorer øker sannsynligheten for å utvikle leukoplaki i blæren:
- Endokrine patologier som påvirker funksjonen til hypofysen og hypothalamus, samt parede kvinnelige kjønnskjertler - eggstokkene. Med en økning i østrogennivåer blir epitelet sårbart og utsatt for transformasjon. Hos noen pasienter begynner leukoplaki å utvikle seg etter langvarig behandling med hormonelle midler;
- inflammatoriske prosesser i blæren eller i organer lokalisert i nærheten av den. Leukoplaki utvikler seg ofte mot bakgrunn av kronisk blærekatarr, urolithiasis, traumatiske lesjoner i blæren, penetrering av fremmedlegemer i hulrommet;
- kroniske patologiske prosesser i kroppen – for eksempel kronisk betennelse i mandlene, tannråte, pyelonefritt, etc.;
- langvarig og alvorlig nedgang i immunforsvaret.
Utbruddet av leukoplaki i blæren kan forekomme mot bakgrunn av promiskuøse seksuelle forhold uten barrierebeskyttelse, med hyppig stress og hypotermi. [ 4 ]
Patogenesen
Hvis det ikke er noen problemer med blæren, vil epitellaget produsere polymere karbohydrat-protein-komplekser – mukopolysakkarider. Deres formål er å forhindre at mikrobielle celler fester seg til organveggene. Disse kompleksene gir også cellulær beskyttelse mot ødeleggelse under påvirkning av syrer.
Ved patologisk transformasjon av epitelet opphører slik cellulær beskyttelse å være pålitelig, og patogene mikroorganismer trenger inn i cellestrukturene nesten uhindret. Pasienten utvikler en kronisk inflammatorisk prosess. En særegen syklus oppstår: blærekatarr forverrer leukoplakiens forløp, som igjen opprettholder aktiviteten til den inflammatoriske reaksjonen.
Mikrobiell infeksjon trenger inn i urinsystemet hovedsakelig via oppadgående rute, nemlig fra overflaten av det ytre kjønnsområdet. Infeksjonen kan også overføres med blod eller lymfevæske, men dette alternativet er relativt sjeldent. I denne situasjonen kan bakterier trenge inn fra organer som nyrer, nedre fordøyelseskanal, livmor, osv. [ 5 ]
Epiteltransformasjon i området rundt blæretrekanten er innenfor normalområdet. Denne tilstanden utvikler seg hos kvinner under påvirkning av østrogener. Hvis disse endringene ikke er utsatt for
Symptomer leukoplaki i urinblæren
De grunnleggende symptomene på leukoplaki i blæren er svært like de ved akutt blærekatarr. Pasienter rapporterer smerter i kjønnshårområdet, hyppig trang til å urinere, skjærende og brennende følelser i den siste fasen av vannlatingen, ubehag under samleie. Lette flak og til og med blodtråder kan visuelt oppdages i urinen.
Første tegn på et problem:
- hyppig trang til å tømme blæren;
- avbrudd i urinstrømmen under vannlating;
- ubehag, smerte og andre ubehagelige opplevelser under vannlating;
- en ubehagelig følelse i nedre del av magen, en trekkfølelse i korsryggen;
- forverring av generell velvære, apati, nedsatt arbeidsevne;
- en følelse av utilstrekkelig tømming av blæren.
Urininkontinens er et symptom som ikke forekommer hos alle pasienter. Det er karakteristisk for såkalt cervikal leukoplaki (når lesjonen er lokalisert i blærehalsen), eller det oppdages i avanserte former av denne sykdommen. Inkontinens kan ha varierende grad: hos noen pasienter oppstår den mot bakgrunn av en relativt full blære, mens hos andre kan lekkasje observeres så tidlig som 15–20 minutter etter fullstendig tømming av organet. [ 6 ]
Symptomene som er angitt er uspesifikke og kan indikere ikke bare leukoplaki, men også en forverring av blærekatarr eller andre problemer med urinveiene. Den endelige diagnosen vil aldri bli stilt kun basert på beskrivelsen av det kliniske bildet. En grundig diagnose med cystoskopi og biopsi er nødvendig.
Leukoplaki i blæren hos kvinner
Leukoplaki i blæren kan ramme både mannlige og kvinnelige pasienter. Kvinner er imidlertid mer utsatt for å oppleve denne sykdommen, hovedsakelig på grunn av visse anatomiske trekk.
En kort urinrørskanal gjør at smittestoffet lett kan trenge inn i pasientens blære. Og svekket immunitet, stress i kombinasjon med andre faktorer tillater rask utvikling av patologiske prosesser.
Oftest kommer infeksjonen inn i urinveiene i en stigende retning fra det ytre kjønnsområdet.
Ved leukoplaki i blæren omdannes det normale epitellaget til et flatt lag, med dannelse av keratiniserte foci. Sykdommen diagnostiseres enten tilfeldig eller under langvarig og ineffektiv behandling av blærekatarr. I dette tilfellet er grunnlaget for korrekt diagnose en biopsi med påfølgende histologi av de valgte materialene.
Hos kvinner kan leukoplaki ikke bare påvirke blæren, men også livmorhalsen. Denne patologien forekommer hos mange pasienter i fertil alder. Sykdommen er vanligvis preget av et kronisk forløp.
Leukoplaki i blæren og graviditet
Med leukoplaki i blæren kan graviditet være betydelig komplisert - først og fremst på grunn av den høye sannsynligheten for tilbakefall av sykdommen. Hvis sykdommen forverres i første trimester av svangerskapet, er det risiko for spontan avslutning av svangerskapet eller forekomst av utviklingsdefekter hos den ufødte babyen.
En forverring i tredje trimester skaper en risiko for for tidlig morkakeløsning, intrauterin infeksjon hos fosteret og for tidlig fødsel.
Ved forverring av leukoplaki under graviditet utsettes antibiotikabehandling. Antibiotika foreskrives imidlertid fortsatt ved betydelige og intense symptomer. Hele behandlingsforløpet utføres etter barnets fødsel.
Pasienter som lider av leukoplaki bør ta grep for å eliminere sykdommen før graviditet. Selv om en kvinne lider av hyppig blærekatarr, kronisk blærekatarr, må hun gjennomgå forebyggende behandling på forhånd. [ 7 ]
Stages
Leukoplaki i blæren går gjennom flere stadier eller faser i løpet av forløpet:
- Plateepiteltransformasjon. Denne fasen er preget av omorganisering av overgangslaget av epitelvev til flerlags plateepitelvev. Når det gjelder selve cellene, endres de ikke.
- Utskifting av plateepitelceller. Dette stadiet er det første skrittet mot celledød ettersom de gradvis gjennomgår patologiske forandringer i det degenererte flerlagsvevet.
- Dannelse av fokale fortykkelser mot bakgrunnen av cellulære keratiniseringsprosesser. [ 8 ]
Ved leukoplaki i blæren oppstår en rekke sklerotiske prosesser som påvirker hulrommets indre vegger. Over tid kan ikke organet lenger trekke seg sammen tilstrekkelig, noe som igjen fører til inkontinens av urinvæske. En slik komplikasjon er karakteristisk for leukoplaki: ved blærekatarr observeres ikke et slikt symptom. [ 9 ]
Skjemaer
Det finnes tre typer leukoplaki i blæren:
- flat leukoplaki;
- vorteaktig leukoplaki med uttalte områder med keratinisering;
- erosiv leukoplaki med tilstedeværelse av ulcerøse lesjoner i slimvevet.
Den flate typen leukoplaki forekommer ofte nesten asymptomatisk, og bare ved store lesjoner observeres et karakteristisk klinisk bilde.
Vortete og erosive varianter av patologi er ledsaget av uttalte smertefulle symptomer. Leukoplaki i blærehalsen er preget av spesielt intense symptomer: etter hvert som den patologiske prosessen sprer seg, forverres pasientens tilstand kraftig, og symptomer på akutt blærekatarr oppstår. Medikamentell behandling gir ofte ikke synlig lindring.
Komplikasjoner og konsekvenser
Selv etter et fullstendig behandlingsforløp for leukoplaki i blæren, må pasienten gjennomgå systematisk forebyggende diagnostikk for å forhindre tilbakefall av sykdommen, samt for å forhindre komplikasjoner som:
- malignitet, utvikling av en ondartet prosess i blærens vegger;
- forstyrrelse av urinveienes normale funksjon, tap av blærens kontraktilitet, urinlekkasje og inkontinens;
- nyresvikt med påfølgende forstyrrelse av vann, elektrolytt, nitrogen og andre typer metabolske prosesser;
- blødning, hematuri.
Tilbakefall av leukoplaki i blæren etter medikamentell behandling er ganske vanlig, siden konservativ behandling ikke eliminerer sykdommen for alltid. Etter mer radikalt kirurgisk inngrep kommer sykdommen tilbake i omtrent 7–12 % av tilfellene. Det er mulig at tilbakefall kan skyldes ufullstendig fjerning av den patologiske sonen, siden det i noen områder kan være nødvendig med en dypere innvirkning. Hvis slike trekk ikke tas i betraktning, oppstår forutsetninger for ufullstendig fjerning av patologien, noe som blir grunnlaget for gjenutvikling av leukoplaki. Det minste antallet tilbakefall observeres etter radiofrekvenseksisjonsprosedyren. [ 10 ]
Diagnostikk leukoplaki i urinblæren
Diagnosen leukoplaki i blæren kan ikke stilles kun på grunnlag av pasientklager og resultatene av en objektiv undersøkelse. En omfattende diagnose med obligatorisk histologisk undersøkelse av vevspartiklene i organhulen er nødvendig.
Hele spekteret av undersøkelser er omtrent som følger:
- Innsamling av anamnestiske data (frekvens og intensitet av anfall, tilstedeværelse av andre patologier og predisponerende faktorer).
- Vaginal undersøkelse av kvinner (nødvendig både for differensialdiagnose og for å vurdere den generelle helsen til pasientens reproduksjonssystem).
- Laboratorietester: fullstendig blodtelling, urinanalyse, vaginal og uretral celleprøve, blodbiokjemi, måling av kreatinin- og ureanivåer, urinkultur.
- PCR- og ELISA-diagnostikk for påvisning av latent infeksjon.
- Instrumentell diagnostikk: ultralydundersøkelse av nyrer og organer i bekkenet, urodynamiske diagnostiske prosedyrer (urometri, cystoskopi), endoskopi. [ 11 ]
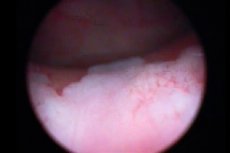
Cystoskopi av blæren er nødvendigvis ledsaget av en biopsi – en prosedyre for å klemme vevsmateriale for videre histologisk undersøkelse. For leukoplaki anses denne metoden som den mest informative, da den gir en mulighet til å vurdere sykdommens art, dens form og graden av skade. Under cystoskopi ser leukoplaki-fokus ut som flate hvitaktige soner, eller små erosjoner, eller gulaktige plakk. [ 12 ]
For å avklare diagnosen leukoplaki i blæren utføres ultralyd av alle bekkenorganer, samt av nyrene. En slik studie viser plasseringen, formen, strukturelle trekk og størrelsen på de aktuelle organene. Under diagnosen kan også ekkopositive formasjoner oppdages - for eksempel steiner eller svulster som kan reflektere ultralydstrømmen.
For å bekrefte diagnosen leukoplaki i blæren er histologisk deteksjon av metaplastiske transformasjoner i cellulære strukturer viktig, selv i tilfeller der det foreligger et klart endoskopisk bilde av sykdommen.
Differensiell diagnose
Differensialdiagnostikk inkluderer plateepitelpapillom og i noen tilfeller en ondartet prosess i blæren. Blæreleukoplaki og kreft kan ha lignende symptomer, men riktig diagnostikk i form av urincytologi og cystoskopi med biopsi avklarer vanligvis situasjonen. Sannsynligheten for å oppdage karsinom lettes ved prosedyren cystoskopi med blått lys, etter intrakavitær instillasjon av heksylaminolevulinat. Noen ganger er det behov for ytterligere biopsi, med prøvetaking av muskelvev.
Kvinner kan også ha cervikal leukoplaki samtidig med blæreskader. Kombinasjonen av disse patologiene er imidlertid sjelden og krever ulike diagnostiske og terapeutiske tilnærminger.
Hvem skal kontakte?
Behandling leukoplaki i urinblæren
Muligheten for å behandle leukoplaki uten hjelp fra en kirurg vurderes av en lege etter å ha stilt en nøyaktig diagnose og bestemt graden av kompleksitet i patologien. Den konservative metoden innebærer bruk av medisinske effekter på den smittsomme komponenten av sykdommen.
For å gjøre dette er det nødvendig å bruke følgende medisiner:
- antimikrobielle legemidler for å ødelegge patogen flora;
- betennelsesdempende legemidler;
- midler for å styrke immunforsvaret;
- multivitaminpreparater.
For å gjenopprette blæreveggene som er skadet av den patologiske prosessen, brukes vanninger med spesielle midler, som er analoger av naturlige glykosaminoglykaner. Takket være slike prosedyrer er det mulig å gjenopprette det skadede vevet.
Fysioterapi og diettbehandling er passende som et supplement til behandlingen.
Kirurgisk behandling tyr til dersom konservativ behandling ikke gir det nødvendige positive resultatet. [ 13 ]
Medisiner som en lege kan foreskrive
Ved en smittsom prosess er det nødvendig å foreskrive spesifikke legemidler som virker direkte på patogenet. En foreløpig analyse av urinvæsken med bakteriologisk undersøkelse og en vurdering av følsomheten til patogen flora for antibiotika utføres.
Trichomonas cystitt krever resept på Macmiror, Metronidazol, Furamag.
For soppbetennelse er Pimafucin, Itrakonazol og Flukonazol foreskrevet.
Acyklovir og interferoner brukes til å behandle herpes og cytomegalovirus.
Et kurs med immunstimulerende midler er nødvendig - for eksempel tinktur av echinacea, Cycloferon.
I forbindelse med antibiotikabehandling brukes Bifidumbacterin og Lactobacterin for å støtte immunforsvaret.
Legemidlene Kanefron eller Nefrosten, som tas over lengre tid, er nyttige.
Monurel |
Tranebærekstrakt, det såkalte naturlige antimikrobielle legemidlet. Ta én gang daglig, før du legger deg: løs opp 1 pose granulat i 100 ml vann. Mulige bivirkninger: diaré, halsbrann, hudutslett. |
Kanefron |
Et urtepreparat, et aktivt vanndrivende middel med smertestillende og antimikrobielle effekter. Forsterker effekten av antibiotikabehandling. Ta 2 tabletter (eller 50 dråper) tre ganger daglig med tilstrekkelig mengde væske. Kvalme, diaré og allergiske reaksjoner kan forekomme under behandlingen. |
Urolesan |
Et urtemiddel med krampestillende, betennelsesdempende, smertestillende og antimikrobielle effekter. Legemidlet fjerner smerte og normaliserer vannlating. Urolesan tas oralt med mat, 1 kapsel tre ganger daglig, i opptil én måned (legemidlet kan også tas i form av dråper eller sirup). Bivirkninger: dyspepsi, allergiske reaksjoner, svimmelhet, endringer i blodtrykket. |
Nevigramon |
Uroseptisk, hvis virkning er basert på tilstedeværelsen av nalidixinsyre. Legemidlet tas 1 g 4 ganger daglig i en uke (dosen kan justeres av behandlende lege). De mest sannsynlige bivirkningene: dyspepsi, kolestase, hodepine, synshemming, allergi. |
Nolitsin |
Et bredspektret antibakterielt middel, en andre generasjons fluorokinolon. Tablettene tas mellom måltidene, med rikelig med vann (for å sikre stabil diurese). Dosering og administrasjonshyppighet velges individuelt. Mulige bivirkninger: halsbrann, kvalme, gulsott, økt angst, arytmi, hypotensjon. |
Kanefron for leukoplaki i blæren
Canephron foreskrives oftest for behandling av blærekatarr og pyelonefritt, men dette legemidlet er også egnet for leukoplaki i blæren. Hva brukes det til?
Canephron takler bakteriell infeksjon, akselererer fjerningen av væske og salter fra kroppen og beskytter vevet i urinveiene mot skade. Hvis pasienten skal gjennomgå kirurgisk fjerning av leukoplaki-foci, kan man heller ikke klare seg uten Canephron: legemidlet vil bidra til å stoppe den inflammatoriske prosessen og forberede pasienten på operasjon.
Standardmessig tas Kanefron ved leukoplaki i blæren enten som dråper (50 dråper tre ganger daglig) eller som tabletter (2 tabletter tre ganger daglig). Administrasjonsvarigheten er 2–3 måneder, noen ganger lenger, etter legens skjønn.
Denne behandlingen suppleres med bruk av medisinsk urologisk samling, drikker basert på tranebær og nyper.
Vitaminer
For å behandle og forebygge forverring av leukoplaki i blæren, anbefaler de fleste leger å iverksette tiltak for å styrke kroppens forsvar og øke motstanden mot infeksjoner. For alle pasienter er multivitaminkomplekser med mineraler et godt tillegg til behandlingen.
Høykvalitets komplekse og biologisk aktive preparater finnes på de fleste apotek. Og den behandlende legen vil hjelpe deg med å velge det nødvendige optimale vitaminalternativet, for eksempel:
- Solgar, naturlig tranebær med vitamin C;
- Nephrocaps, Elite-Pharm;
- Cystimin, Vivasan;
- Uva Ursi, Natures Way, Bearberry;
- Vitamax, Aloe tranebærkonsentrat, konsentrert aloe vera og tranebærjuice;
- GoLess, Landsbyliv, Blærehelse;
- D-Formula, Altera Holding;
- Rensept, Kunstliv.
Vitaminpreparater tas vanligvis over lengre tid. Dosering - i henhold til instruksjonene for et spesifikt komplekst produkt.
Fysioterapibehandling
Fysioterapimetoder brukes ofte til å behandle leukoplaki i blæren:
- laserbehandling i kombinasjon med kortpulsende elektroanalgesi;
- laserbehandling med magnetisk terapi;
- kortpulserende elektroanalgesi med magnetisk terapi;
- mikrobølgeterapi;
- ultrahøyfrekvent terapi;
- eksponering for sinusformede modulerte strømmer;
- endovesikal fonoforese.
I forbindelse med fysioterapeutisk behandling anbefales det å supplere bruken av sinusformede modulerte strømmer med elektroforese. Takket være denne kombinasjonen er det mulig å blokkere forstyrrede impulser fra organet som er skadet av sykdommen.
Bruk av oppvarmingsprosedyrer for blæreleukoplaki er upassende. Dessuten gir varmeprosedyrer utført hjemme (bad, varmeputer osv.) optimale forhold for rask reproduksjon av infeksjon.
Ozonbehandling for leukoplaki i blæren
For noen pasienter med leukoplaki i blæren brukes en kombinasjonsbehandling med Tamsulosin 0,4 mg om morgenen og intravenøs ozonisert saltvann med en ozonkonsentrasjon på 6 mg/liter. Ozonbehandlingen består av fem daglige intravenøse injeksjoner, hvoretter det tas en dags pause og en femdagers kur gjentas. Varigheten av hver infusjon er fra en halvtime til femti minutter.
Kriteriet for effektiviteten av ozonterapi anses å være stabilisering av urinveiene, forsvinningen av kliniske symptomer på sykdommen, forbedring av laboratorie- og funksjonsindikatorer. Som regel observeres de første tegnene på forbedring etter 1-2 prosedyrer.
Ozonbehandling er ikke ledsaget av negative bivirkninger eller allergiske prosesser. Teknikken er ganske enkel og tilgjengelig, og kan brukes både på sykehus og poliklinisk behandling.
Folkemedisiner
Folkemedisiner er dessverre ikke i stand til å kurere en person fullstendig fra leukoplaki i blæren. De kan imidlertid fungere som en tilleggsfaktor i den komplekse behandlingen som legen foreskriver.
- I stedet for te drikker de ferskpresset gulrot- og rødbetjuice.
- Påfør gasbind dynket i nype- og havtornolje på de ytre kjønnsorganene.
- Tygg propolis flere ganger om dagen hver dag.
- Om kveldene, behandle de ytre kjønnsorganene med gåsefett, kokos- eller palmeolje.
- Drikk 250 ml fersk melk med brus oppløst i den (1/2 ts) daglig.
En god effekt finnes også når man tilsetter naturlige urtepreparater tilberedt på basis av medisinske urter.
Urtebehandling
- Drikk et glass avkok av unge grannåler hver morgen (1 ss råmateriale per 250 ml kokende vann). Hvis det tolereres godt, kan avkoket konsumeres oftere - for eksempel to eller tre ganger om dagen.
- Ta hemlock-infusjon: hell 100 g planteblomsterstander med 0,5 l vodka, oppbevar i tre uker på et kjølig sted. Filtrer og start behandlingen. Drikk 1 dråpe tinktur med 100 ml vann den første dagen. Øk antall dråper med én hver dag, og bring det til 40 dråper per dag.
- Vask daglig med kamilleinfusjon (1 teskje per 200 ml vann).
- Ta en apotekstinktur av ginseng - tre ganger om dagen, 1 teskje, i et par uker.
Husk: enhver folkebehandling må avtales med legen din!
Homeopati
Homeopatisk behandling foreskrives alltid mot bakgrunn av konservativ terapi: kombinasjonen av metoder diskuteres personlig med den behandlende legen. Siden leukoplaki i blæren er en ganske alvorlig patologi, er det svært viktig at behandlingen er kompetent og begrunnet: valget av homeopatisk medisin bør overlates til en erfaren og kunnskapsrik spesialist som er kjent med alle detaljene ved en bestemt sykdom og har all nødvendig informasjon om pasienten.
Det er nødvendig å ta hensyn til at helt i begynnelsen av homeopatisk behandling, avhengig av reseptordningen, er det mulig å utvikle den såkalte "primære forverringen". Varigheten og alvorlighetsgraden er alltid forskjellig, og det er umulig å gjette dem. Imidlertid bør tilstanden normalisere seg innen få dager.
I den komplekse behandlingen av pasienter som lider av blæreleukoplaki, er det mulig å bruke følgende homøopatiske preparater i individuelt valgte doser:
- Actea racemosa (svart kråkefot);
- Causticum;
- Agaricus muscarius (fluesopp);
- Cocculus indicus (muskelnøtt);
- Conium maculatum (skarntyde);
- Kalium carbonicum;
- Kaliumfosforicum;
- Lachesis (klapperslange);
- Plantago major (stor plantain);
- Rumex crispus (krøllete dokke);
- Stafysagria.
Det er også tillatt å bruke kombinasjonsmedisiner Berberis Homaccord, Belladonna Homaccord, Populus Compositum, etc.
Midlene velges både i samsvar med de dominerende symptomene på leukoplaki i blæren og under hensyntagen til pasientens konstitusjonelle egenskaper.
Kirurgisk behandling
Hvis medikamentell behandling ikke gir ønsket resultat, foreslår legen at pasienten søker hjelp hos en kirurg. Indikasjoner for kirurgisk inngrep er:
- vedvarende inflammatorisk prosess, som oppstår med forstyrrelser i funksjonen til blærekontraksjon;
- leukoplaki av andre eller tredje grad, bekreftet av histologi;
- intenst smertesyndrom som ikke kan lindres med medisiner;
- diagnostisk bekreftet tilstedeværelse av atypiske cellulære strukturer, som er et tegn på en precancerøs tilstand.
Ved leukoplaki i blæren kan legen vurdere følgende kirurgiske behandlingsalternativer:
- TUR er en transuretral reseksjon av blæren. Inngrepet innebærer å fjerne patologisk endrede områder av slimvev ved hjelp av et spesielt løkkeinstrument. Løkken settes inn i urinrørskanalen ved hjelp av endoskopimetoden. Denne prosedyren anses som skånsom og medfører ingen skade på organet.
- Kauterisering av blæreleukoplaki utføres ved termisk virkning av høyfrekvent strøm som tilføres vev ved hjelp av rettet ionisert argonplasma. Intervensjonsanordningen består av en kilde til gassformet argon og en kilde til høyfrekvent strøm. Vevets koagulasjon skjer ved oppvarming. Virkningsdybden avhenger av varigheten, maskinvareinnstillingene og den innstilte effekten. Metoden tillater ikke bare å fjerne patologiske foci, men også å nøytralisere patogen flora i det subepiteliale laget.
- Laserkoagulering av blæreleukoplaki resulterer i dannelsen av et klart definert homogent karboniseringsområde: strålingen absorberes fullstendig, noe som forårsaker punktfordampning av vevet. Dybden av laserens "arbeid" er ubetydelig mot bakgrunnen av en sterk hemostatisk effekt, noe som er et positivt moment når man utfører kirurgi på blærevev mettet med blodkar. Laserkoagulering regnes som en av de svært effektive metodene for behandling av leukoplaki. De utvilsomme fordelene er minimal invasivitet, god grad av hemostase, nesten fullstendig fravær av kirurgiske komplikasjoner og minimalt mulig sykehusopphold for pasienten. Rehabiliteringsperioden er kort: blæreslimhinnen er fullstendig renset for skorper innen 3-4 uker.
- Laserablasjon av blæreleukoplaki innebærer bruk av en laserpuls, som sikrer hemostase av høy kvalitet, minimalt kirurgisk traume, ingen postoperative komplikasjoner og en kort restitusjonsperiode. Fjerning av blæreleukoplaki skjer i to hovedfaser:
- penetrasjon i urinrøret ved hjelp av spesielle instrumenter;
- utføre en operasjon ved fordampning. [ 14 ]
Under operasjonen kan kirurgen kontrollere hele prosessen ved å endre bølgelengden, varigheten og frekvensen til pulsene.
- Plasmakinetisk fordampning av blæreleukoplaki bidrar til å oppnå fullstendig devitalisering av det skadede laget av blæren, med minimal påvirkning på omkringliggende og underliggende vev. Den postoperative perioden, inkludert antibiotikabehandling, sikrer utryddelse av bakterier og hemmer utviklingen av en ny bølge av den inflammatoriske prosessen. Inkludering av glykosaminoglykananaloger i det terapeutiske opplegget bidrar til å skape et beskyttende skall over det opererte området: dette forhindrer adhesjon av uropatogener og forhindrer penetrering av urinpartikler i slimhinnen. Dette faktum akselererer regenereringsprosessen betydelig.
Den postoperative perioden etter kirurgisk behandling er vanligvis relativt kort: en antibiotikakur og andre støttende og gjenopprettende legemidler foreskrives:
- Legemidlet Vesicare foreskrives etter turbulent utløsning av blæreleukoplaki for å forhindre utvikling av blærehyperaktivitetssyndrom. Vesicare er et m-antikolinergisk legemiddel, det tas med 5 mg daglig i 2-3 måneder. I tillegg er det mulig å kombinere legemidlet Tamsulosin, samt fysioterapi.
- Orale prevensjonsmidler, inkludert legemidler med antiandrogen effekt, anbefales ikke for histologisk bekreftet leukoplaki. Imidlertid kan de samme legemidlene - for eksempel Jess etter leukoplaki i blæren - tas etter 3-4 måneder, i fravær av tilbakefall av sykdommen. Hormonell erstatningsterapi er passende i overgangsalderen - for å forbedre tilstanden til slimvevet.
- Antibiotika og betennelsesdempende legemidler foreskrives både for å forhindre utviklingen av den inflammatoriske prosessen og for å akselerere vevsgjenoppretting. For eksempel er akutt ukomplisert mikrobiell blærekatarr oftest provosert av bakterier som Escherichia coli, enterokokker, Klebsiella, Proteus. Noen ganger oppdages den samme Klebsiella etter leukoplaki i blæren, noe som kan kreve en gjentatt kur med antimikrobielle legemidler.
Kosthold for leukoplaki i blæren
For å bli kvitt blæreleukoplaki på kortest mulig tid, er det nødvendig å justere kostholdet i tillegg til behandling. Retter og produkter som er inkludert i dem, bør velges basert på prinsippet om deres skånsomme effekt på fordøyelsesorganene. Det er å foretrekke å dampe, koke eller bake mat.
Produkter anbefalt for pasienter med blæreleukoplaki:
- frisk frukt;
- ferske og kokte grønnsaker (unntatt kål, tomater, løk og hvitløk, reddiker);
- ikke for fet fisk, hvitt kjøtt;
- fermenterte melkeprodukter;
- kornblandinger.
Det er nødvendig å drikke omtrent to liter vann per dag. Dette er nødvendig for naturlig skylling av blæren og reduksjon av konsentrasjonen av urinsyre, som har en irriterende effekt på slimhinnen i organet. I tillegg til vanlig rent vann anbefales det å drikke urtete, usøtet grønn te, bærbaserte kompotter og tranebærgelé.
Følgende produkter er forbudt:
- krydder, krydder, chilipepper, sennep, pepperrot;
- alkoholholdige drikker;
- marinader, salt;
- fisk, kjøttkraft;
- røkt og stekt mat;
- sterk kaffe, sterk svart te, kullsyreholdige drikker;
- chips, snacks, krutonger osv.
Kostholdet er basert på følgende prinsipp: maten bør være så naturlig som mulig, uten kjemiske tilsetningsstoffer, uten krydder, med minst mulig salt (og enda bedre, uten det i det hele tatt). Jo færre irritanter som er tilstede i maten, desto raskere vil den etterlengtede bedringen komme.
Forebygging
Forebyggende tiltak inkluderer forebygging av seksuelt overførbare sykdommer, hormonelle forstyrrelser og smittsomme prosesser i hele kroppen. Det er viktig å behandle metabolske forstyrrelser, smittsomme og inflammatoriske sykdommer i tide.
Det anbefales å slutte å røyke helt, begrense forbruket av alkoholholdige drikker, varme krydder og krydder.
Alle tiltakene ovenfor må kombineres med nøye overholdelse av regler for personlig og intim hygiene. Vitaminbehandling, inkludert B-vitaminer, vitamin A, kalsium og koenzymer, må utføres over en lengre periode.
Spesiell oppmerksomhet bør rettes mot tilstanden og styrkingen av immunforsvaret. For å opprettholde det nødvendige immunitetsnivået er det nødvendig å spise riktig og fullt, leve en aktiv livsstil, ofte være i frisk luft og unngå stress.
Blæreområdet bør beskyttes mot skade, og hvis det oppstår mistenkelige symptomer, er det best å søke legehjelp så snart som mulig.
Prognose
Prognosen for blæreleukoplaki kan være gunstig dersom rettidig og kompetent behandling gis, noe som bør utføres før irreversibel skade begynner å oppstå i organets vegger. Det mest gunstige resultatet forventes dersom pasienten gjennomgår endoskopisk inngrep med reseksjon av de berørte epitelområdene. Imidlertid kan ingen lege garantere hundre prosent at sykdommen aldri vil minne om seg selv med et tilbakefall. Gjentatte utviklinger av leukoplaki observeres ofte, noe som krever et nytt behandlingsforløp.
Med intensiv sykdomsprogresjon, som er ledsaget av krymping av urinveiene og tap av elastisitet, blir prognosen vanskelig å fastslå. Pasienten foreskrives langvarig vedlikeholdsbehandling for å normalisere velværet. Hvis slik behandling ikke utføres, er det høy risiko for at leukoplaki i blæren kompliseres av nyresvikt. Og dette kan allerede føre til døden.

