Medisinsk ekspert av artikkelen
Nye publikasjoner
Behandling av lårhalsbrudd
Sist anmeldt: 29.06.2025

Alt iLive-innhold blir gjennomgått med medisin eller faktisk kontrollert for å sikre så mye faktuell nøyaktighet som mulig.
Vi har strenge retningslinjer for innkjøp og kun kobling til anerkjente medieområder, akademiske forskningsinstitusjoner og, når det er mulig, medisinsk peer-evaluerte studier. Merk at tallene i parenteser ([1], [2], etc.) er klikkbare koblinger til disse studiene.
Hvis du føler at noe av innholdet vårt er unøyaktig, utdatert eller ellers tvilsomt, velg det og trykk Ctrl + Enter.
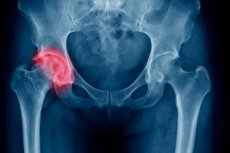
Det største og tykkeste av alle de lange rørformede beinene i skjelettet vårt er lårbenet. Øverst ender beinet i et avrundet leddhode eller epifyse, forbundet med beinkroppen (diafysen) via halsen. Dette er det smaleste stedet på lårbenet, og et brudd på denne lokaliseringen er en ganske vanlig skade, spesielt hos eldre, som skyldes aldersrelatert reduksjon i beinstyrke. Behandling av lårhalsbrudd er oftest kirurgisk og ledsages av langvarig rehabilitering - i gjennomsnitt tar denne perioden seks måneder fra operasjonsøyeblikket. I tilfeller der skadens art tillater å unngå kirurgisk inngrep og pasientens alder tilsier at lårhalsen vil gro av seg selv, kan konservativ behandling brukes.
Behandling uten kirurgi er imidlertid forbundet med langvarig tvungen immobilitet hos pasienten, noe som fører til utvikling av komplikasjoner. Hos eldre inkluderer disse trykksår, psykoemosjonelle lidelser, dyp venetrombose og hypostatisk lungebetennelse, som kan forårsake pasientens død. I tillegg er det høy risiko for manglende beinheling hos eldre pasienter. Derfor brukes kirurgisk behandling av lårhalsbrudd, spesielt hos eldre ofre som kunne gå før skaden, ved vitale indikasjoner.
Hos unge og middelaldrende pasienter er langvarig sengeleie også vanskelig å tolerere, og konservativ behandling fører ofte ikke til ønsket resultat og er bare en utsettelse av operasjonen. Dessuten er bruddene hos unge pasienter oftere komplekse og skyldes betydelige traumatiske effekter, som fall fra stor høyde eller bilulykker. Derfor er kirurgisk behandling den foretrukne metoden i de fleste tilfeller av lårhalsbrudd hos pasienter i alle aldre.
Rettidig legehjelp (umiddelbart etter et brudd) er nøkkelen til vellykket behandling. Ved komplekse brudd i lårhalsen kan personen ikke gå, har sterke smerter opptil sjokk, og skaden er i slike tilfeller vanligvis forårsaket av et høyenergisk støt, noe som gjør det nødvendig å søke hjelp umiddelbart.
Hos eldre pasienter med sparsomt beinvev kan imidlertid et brudd oppstå selv ved en uheldig velting i sengen, en plutselig bøyning eller et mindre støt, for eksempel på kanten av et bord. Symptomatologien i slike tilfeller er svak, og pasienten antar ikke at det foreligger et brudd. Han fortsetter å gå, halter, behandles for radikulitt eller osteokondrose med folkemedisiner, og i løpet av denne tiden forverres tilstanden til lårbensleddet - det oppstår en forskyvning, til slutt forstyrres blodtilførselen og det utvikles aseptisk nekrose i leddhodet. Derfor, i tilfelle plutselig opptreden av nye sensasjoner i hofteleddsområdet, er det bedre å vise bekymring og umiddelbart gjennomgå en undersøkelse.
Følgende symptomer bør varsle: ikke for sterke, men konstante smerter i lyskeområdet, som øker når man prøver å gå raskere, gå i trapper eller tråkke på hælen; knasende følelse og vanskeligheter med å vri underkroppen i liggende stilling; i samme stilling kan man merke en forkortelse av lengden på det berørte benet og en merkbar vridning av foten med tåen utover (yttersiden av foten berører sengens plan). Typisk er symptomet på en "fast" hæl, når pasienten ikke kan rive den fra den horisontale overflaten i liggende stilling, men er i stand til å bøye og rette ut kneet. I tillegg kan man selv, med hjelp fra sine nærmeste, utføre verifiseringstester: be noen om å trykke eller banke på hælen - slike handlinger reagerer vanligvis med smerter i lysken eller bekkenområdet. Det oppstår også når man palperer hofteleddet på den berørte siden. Man bør være oppmerksom på plutselig forekomst av et hematom - når et brudd er skadet på kar som ligger i dypet, slik at blodet ikke trenger inn i hudoverflaten umiddelbart, men etter en stund, og forekomsten av et blåmerke ikke innledes direkte av et slag. Disse tegnene – en grunn til umiddelbar undersøkelse. Tiden jobber mot deg. [ 1 ]
Når legen velger behandlingsmetoder for lårhalsbrudd, tar legen hensyn til mange faktorer: type og lokalisering av beinskade, pasientens alder, helsetilstand og graden av neglisjering av problemet. Først etter en omfattende undersøkelse og en fullstendig innsamling av anamnese avgjøres spørsmålet om den foretrukne behandlingstaktikken.
Klassifisering av lårhalsfrakturer utføres i henhold til flere kriterier som gjenspeiler skadens kliniske natur. I henhold til plasseringen av halsbenbruddslinjen i forhold til epifysen, er de delt inn i basicervikal (i den nedre delen av halsen, ved basen, basen), transcervikal (omtrent i midten), subcapital (over, under selve hodet). Denne egenskapen indikerer graden av risiko for aseptisk nekrose - jo høyere bruddlinjen er, desto mer forstyrret er den epifysiske blodtilførselen og mindre sannsynlighet for at beinet smelter sammen uavhengig, dvs. Hasteoperasjon er mer relevant.
Sjansene for bedring avhenger også av vinkelen på bruddlinjen i forhold til den vertikale aksen (Powels-klassifisering). Den minst gunstige plasseringen er når denne vinkelen er mindre enn 30° (bruddkompleksitetsgrad I). Lårhalsen anses som mer levedyktig når vinkelen er mellom 30° og 50° (grad II). Nær horisontal plassering av bruddlinjen er den mest prognostisk gunstige (III. grad, vinkel på mer enn 50°).
Subkapitale, de farligste bruddene i lårhalsen, klassifiseres igjen i henhold til Garden i fire typer. Den mest komplekse er den fjerde, komplette (fullstendige) bruddet med forskyvning av fragmentene, i hvilket tilfelle de er fullstendig separert; den tredje typen inkluderer fullstendige brudd med delvis retensjon av fragmentene og delvis forskyvning; den andre typen inkluderer komplette brudd uten forskyvning; den første typen inkluderer ufullstendige brudd, såkalte beinsprekker, som har formen av en grønn kvist. Sistnevnte er godt mottakelige for konservativ behandling ved rettidig behandling, men i forsømte tilfeller, hvis pasienten tolererer ubehag og fortsetter å gå, går de over i et komplett brudd.
I tillegg, i henhold til typen forskyvning av epifysefragmentene, er det varus (nedover og innover), valgus (oppover og utover) og innebygd, hvori (et halsfragment faller inni et annet). Sistnevnte kan forveksles med et ufullstendig brudd på røntgen. Computertomografi brukes for eksempel til å skille mellom de to. Et lårhalsbrudd er komplett, men det har en gunstig prognose og kan kureres konservativt med rettidig behandling.
Behandling av parelom i lårhalsen med kirurgi
Kirurgisk behandling er den foretrukne metoden for alle typer brudd. Det er den mest effektive metoden. Skaden er alvorlig, og beinfusjon hos en pasient i alle aldre, selv med en gunstig prognose, er fortsatt tvilsom. Derfor, hvis pasienten kunne gå før bruddet og helsetilstanden hans tillater ham å gjennomgå en større operasjon, og hvis osteosyntese brukes - to, siden metallstrukturene fjernes etter 1,5-2 år, er kirurgisk behandling å foretrekke.
Det finnes to hovedteknikker som brukes i kirurgisk behandling av brudd – osteosyntese og endoprotese. Valget mellom de to handler mindre om bruddtypen og mer om pasientens alder og fysiske aktivitetsnivå før skaden. Hos yngre og friskere pasienter, i gjennomsnitt opp til 60 år, brukes osteosyntese for å bevare alle de naturlige komponentene i hofteleddet. Hos eldre og senile personer er blodtilførselen til beinvevet allerede svekket, samt evnen til å gjenopprette dets integritet, så endoprotese anses som den foretrukne operasjonen. Det er for eldre pasienter at en slik operasjon er den eneste sjansen til å gjenopprette motorisk aktivitet. [ 2 ]
Kontraindikasjoner for kirurgi inkluderer:
- Dårlig somatisk eller psykisk helse, utmattelse, dvs. Det er stor sannsynlighet for at pasienten ikke vil tolerere operasjonen;
- Indre blødninger, koagulasjonsproblemer;
- Infeksjon i det kirurgiske området;
- Venøs insuffisiens i det berørte lemmet;
- Systemisk beinsykdom;
- Alvorlige kroniske og akutte patologier (diabetes mellitus, nylig hjerteinfarkt eller hjerneslag, alvorlige muskel- og skjelettplager, etc.).
Hvis pasienten ikke kunne gå før bruddet, vurderes ikke engang kirurgi som et behandlingsalternativ. Hvis pasienten er overvektig, kan kirurgi også være en hindring. [ 3 ]
Osteosyntese
Denne teknikken består i å gjenopprette hofteleddets integritet ved hjelp av ulike fikseringsstrukturer. Benfragmentene plasseres i riktig posisjon og festes godt med fiksatorer (pinner, skruer, plater) laget av inerte materialer til fullstendig sammensmelting.
I fravær av fragmenter og forskyvning utføres osteosyntesen i en lukket metode - gjennom et lite snitt uten å åpne leddkapselen under kontroll av et radiologisk apparat og en elektronoptisk omformer, eller i komplekse brudd som krever full tilgang - åpen. Under operasjonen er pasienten under narkose, generell eller spinal.
For tiden brukes osteosyntese sjelden. Dette skyldes først og fremst at de fleste pasienter med denne skaden er eldre. Osteosyntese er egnet for yngre pasienter, fordi hofteprotesen har en holdbarhetstid, hvoretter den må byttes ut. Og dette er en ny operasjon, og jo yngre pasienten er, desto mer må de gjøre i fremtiden. Hvis lårhalsbruddet oppsto i barndommen eller ungdomsårene, prøver de også å redde det naturlige leddet, som fortsatt vil vokse. [ 4 ]
Indikasjoner for osteosyntesekirurgi er: lårhalsfragmentbrudd, forekomst av forskyvninger, brudd av kompleksitetsgrad I, en kombinasjon av brudd og dislokasjon, ineffektivitet av konservativ behandling eller tidligere kirurgisk inngrep, og også tatt i betraktning:
- Vevslevedyktighet i lårbenshodet;
- Pasientens alder (i gjennomsnitt opptil 60 år);
- Hans aktivitet og mobilitet før skaden;
- Manglende evne til å tilpasse en protese.
Osteosyntesemetoden brukes hovedsakelig til behandling av embedded, transcervikale og basale frakturer, men også for subkapitale frakturer hos unge pasienter.
Benfragmenter sammenføyes ved hjelp av to metoder: intraossøs (intramedullær) og periosteal (ekstramedullær). Ved komplekse frakturer kombineres disse to metodene. Fikseringsstrukturene plasseres på en slik måte at det sikres en fast kontakt mellom frakturene i en anatomisk korrekt posisjon. Festemidler velges i henhold til arkitekturen til hofteleddets bein, de er stive eller semi-elastiske, noe som gjør det mulig å fikse flere små fragmenter. Moderne festemidler er laget av inerte, biologisk kompatible legeringer basert på stål eller titan.
Intramedullær (immersions) osteosyntese er mer vanlig brukt, der pinner settes inn gjennom medullære kanaler i de distale og proksimale fragmentene for å koble dem sammen. Endene av pinnene har vanligvis skruehull eller er bøyd på en bestemt måte for å skape en stabil immobilisert struktur. Noen ganger bores kanalen ut for å sette inn pinnen.
Etter beinfusjon fjernes alle fikseringsanordninger. Operasjonen for å fjerne dem er vanligvis ikke forbundet med komplikasjoner.
Den ekstramedullære (periosteale) metoden består av å plassere ringer på den ytre overflaten av beinet, en plate festet med skruer og suturere fragmentene med serclage-suturer.
Intramedullære fiksatorer samt periosteale suturer og ringer krever vanligvis ytterligere fikseringstiltak som lemgipsing. Ekstramedullære plater gir stabilitet i seg selv. [ 5 ]
Osteosyntesekirurgi bør utføres så snart som mulig, helst innen den første dagen etter bruddet. Undersøkelse av pasienten gjøres i henhold til et akselerert program. Det inkluderer laboratorie- og instrumentstudier. Selve operasjonen utføres under generell eller spinal anestesi. Under kirurgisk inngrep utføres kirurgisk røntgenkontroll i leddets anteroposterior og aksiale projeksjon.
Umiddelbart etter operasjonen foreskrives pasienten en kur med antibakterielle legemidler, siden det ble utført et dypt invasivt inngrep. Denne taktikken bidrar til å forhindre infeksjonskomplikasjoner. Smertestillende midler, vitaminer, kalsiumholdige legemidler og legemidler for å aktivere blodsirkulasjonen foreskrives også. Avhengig av den spesifikke situasjonen kan antikoagulantia, immunmodulatorer, ikke-steroide antiinflammatoriske legemidler og glukokortikosteroider foreskrives. [ 6 ]
Pasienten aktiveres fra den andre dagen etter operasjonen – han begynner å gå ved hjelp av krykker.
I tillegg til infeksjon kan følgende komplikasjoner oppstå etter osteosyntesekirurgi:
- Stabilitet av fiksering, separasjon av fragmentene;
- Intraartikulært hematom;
- Problemer med blodtilførselen, og som en konsekvens av dette smelter lårhalsen og lårbenshodet aldri sammen, sistnevnte ødelegges (aseptisk nekrose);
- Dannelsen av et falskt ledd;
- Osteomyelitt;
- Leddgikt/leddgikt i hofteleddet;
- Dyp venetrombose i det berørte benet;
- Lungeemboli;
- Hypostatisk lungebetennelse.
Minimering av sannsynligheten for komplikasjoner forenkles ved en tydelig implementering av rehabiliteringsprogrammet. [ 7 ]
Endoproteser
I dag anbefales hofteprotese oftere for eldre og eldre pasienter med lårhalsbrudd. Denne operasjonen gir den skadde muligheten til å bevege seg fullt ut. En indikasjon for kirurgi er pasientens høye alder, noe som tyder på at bruddet ikke vil gro på grunn av nedsatt blodtilførsel. Behandling av lårhalsbrudd med forskyvning hos eldre pasienter med endoprotese er viktig og gjør det mulig å forhindre funksjonshemming, spesielt hvis det er en markant forskyvning av fragmenter og et stort antall fragmenter, aseptisk nekrose, degenerative-dystrofiske forandringer i leddet, betennelse, osv. I tillegg tar restitusjon etter endoprotese kortere tid enn etter osteosyntese.
Kontraindikasjoner, vanlige for operasjoner for å gjenopprette mobiliteten til TBS (hofteleddet), når det er nødvendig å erstatte det "naturlige" leddet med et implantat, vurderes individuelt.
Valg av protese avhenger av mange faktorer. Den viktigste er pasientens mobilitet før skaden og tilstanden til knoklene. For de som har forlatt huset og beveget seg fritt uten spesielle restriksjoner, anbefales det å installere bipolare (totale) endoproteser, som innebærer å erstatte ikke bare lårbenets hode og hals, men også acetabulum. Hos eldre pasienter (i gjennomsnitt over 75 år), som før skaden hadde begrenset mobilitet, enten i en leilighet eller ikke langt hjemmefra, anbefales unipolare (subtotale) endoproteser, som kun erstatter lårbenets hode og hals, som er plassert i det naturlige acetabulum. [ 8 ]
Det kunstige implantatet gjentar fullstendig formen og dimensjonene til det naturlige leddet og er laget av slitesterkt inert materiale: koppen (acetabulum) er vanligvis metall med et keramisk eller polymerinnlegg; epifysen (hodet) er laget av en metalllegering med et polymerbelegg; halsen, som går over i stilken, som den mest belastede delen, er også laget utelukkende av slitesterke legeringer.
Følgende metoder for fiksering av endoproteser brukes:
- Sementfritt - implantat med et porøst belegg, tett festet på plass, med påfølgende beinvekst i det;
- Sementert - festet på plass med en spesiell sement laget av et polymermateriale;
- Kombinert - beinhodet er sementfritt og stammen er sementert, eller hos unge pasienter med bipolar protese er koppen som erstatter acetabulum i tillegg festet med skruer.
Eldre pasienter med osteoporose sementeres vanligvis med protese.
Kort fortalt foregår operasjonen i etapper. Pasienten legges under narkose. Etter at leddet er kirurgisk tilgjenglig, fjernes delene som skal byttes ut, protesen installeres og festes, et dreneringsrør for væskeutstrømning installeres, deretter sys muskel- og hudlagene sammen, med start fra det dypeste, og en myk bandasje påføres. I gjennomsnitt varer en endoprotetisk kirurgi to til tre timer. [ 9 ]
Umiddelbart etter operasjonen får pasienten foreskrevet antibiotika og smertestillende midler, andre medisiner og prosedyrer - i henhold til symptomer.
I tillegg til infeksjon og helbredelsesproblemer inkluderer komplikasjoner ved hofteprotese sjeldne tilfeller som implantatavstøting og periprostetisk femurfraktur, som oppstår under nivået der protesen settes inn og er forårsaket av innsettingsfeil. Personer med sparsomt beinvev (osteoporose) har større sannsynlighet for å lide av den andre komplikasjonen. [ 10 ]
Levetiden til en tibiaprotese av høy kvalitet er vanligvis mer enn 10–12 år, men den må likevel byttes ut på et tidspunkt. Protesens bevegelige deler utsettes for slitasje forårsaket av friksjon. Dette er den største ulempen med endoproteser.
På andre måter har denne operasjonen en rekke fordeler fremfor osteosyntese: raskere rehabilitering (i gjennomsnitt tar det 2–3 måneder), generelt sett – færre komplikasjoner. [ 11 ]
Behandling av lårhalsbrudd uten kirurgi (konservativ behandling)
Kirurgisk behandling er den foretrukne metoden for alle lårhalsbrudd for pasienter i alle aldre. Etter kirurgisk inngrep kommer en person seg definitivt raskere, kommer seg på beina igjen og begynner å gå.
Teoretisk sett kan behandling av lårhalsbrudd uten forskyvning utføres med konservative metoder, og det har også blitt gjort tidligere, men behandling uten kirurgi har ikke rettferdiggjort seg. Det er ikke lett for en ung, frisk person, og for eldre kan konsekvenser som liggesår, tromboembolisme, hypostatisk lungebetennelse og depresjon føre til for tidlig død.
Likevel er en viss gruppe pasienter kontraindisert av helsemessige årsaker. Dette er personer med alvorlige systemiske patologier, som ikke tåler anestesi. Det gir ingen mening å operere pasienter som ikke kunne gå før bruddet. Noen ganger nekter selv unge mennesker med lårhalsbrudd av ulike årsaker operasjon eller har kontraindikasjoner for det.
Konservativ behandling kan være effektiv dersom bruddet er inkomplett eller bruddlinjen ligger ved nakkebunnen og er nesten horisontal, det ikke er noen forskyvning, pasienten er ung nok, og det ikke er problemer med blodtilførselen til det proksimale fragmentet.
Ikke-kirurgisk behandling av et ikke-dislokert lårhalsbrudd uten forskyvning kan også være vellykket.
Rettidig behandling er viktig, og består av skjelettstraksjon av den skadde lemmen og immobilisering ved å påføre gips. Behandlingsforløpet inkluderer også medisiner foreskrevet av legen, massasje, puste- og terapeutiske øvelser, og bruk av apparatfysiske metoder.
Behandling av medial lårhalsfraktur (dvs. intraartikulær) uten endoprotese har sjelden en gunstig prognose, og enda mindre konservativ behandling. Når frakturlinjen er lokalisert i midten og øvre del av lårhalsen, er det stor sannsynlighet for fullstendig opphør av blodtilførsel til lårbenshodet og påfølgende nekrose. Selv osteosyntese anbefales sjelden for denne typen fraktur.
Som følge av langvarig konservativ behandling, selv hos unge pasienter, forekommer ikke ekte fusjon i de fleste tilfeller. Det dannes en bindevevskallus i bruddområdet, som holder fragmentene sammen. Selv etter osteosyntese smelter ofte ikke beinene sammen, men de holdes sammen av en sterkere struktur. Leddets funksjon forblir derfor svekket i varierende grad.
Men dersom pasienten har kategoriske kontraindikasjoner for kirurgi (nevnt ovenfor), spiller typen brudd ingen rolle. Uansett må pasienten foreskrives og behandles, med hovedformål å forebygge og eliminere komplikasjoner forbundet med langvarig immobilitet: trykksår, muskelatrofi, tromboembolisme, hypostatisk lungebetennelse. Sykehusoppholdet ved behandling av et ikke-kirurgisk lårhalsbrudd er vanligvis minst tre måneder.
Dersom den skaddes alder og beintilstand gir håp om at beinene vil smelte sammen, brukes følgende behandlingstaktikker. Først utføres skjelettstraksjon på den skadde lemmen. Prosedyren har forskjellige mål avhengig av bruddtype: ved splintbrudd – reposisjonering av fragmentene, ved innstøpt brudd – lar det beinet falle på plass og forhindrer forkorting av beinet. Traksjon kan være henholdsvis hovedbehandlingsmetoden eller et tillegg før immobilisering av lemmet, og varigheten av dette stadiet kan variere – fra ti dager til to eller flere måneder.
Hovedbehandlingsmetoden brukes ved lårhalsbrudd: strekk utføres umiddelbart etter skaden. Benet bedøves og plasseres i en spesiell Belair-skinne, som en vekt på omtrent tre kilo er festet til. Pasientens ben løftes og flyttes bort fra kroppens midtlinje. Pasientens hode løftes også. Etter omtrent to måneder fjernes strekkkraften. Pasienten får bevege seg med krykker uten å lene seg på det berørte benet. Etter ytterligere to måneder, under tilsyn av en lege, begynner pasienten å forsiktig bruke det berørte lemmet når han går. Hele behandlingsperioden tar omtrent 6-8 måneder.
Immobilisering brukes ved basocervikale frakturer. Skjelettstraksjon påføres det berørte lemmet når det er en dislokasjon av fragmentene i ti dager eller to uker (ved ikke-dislokasjon av fraktur utføres fiksering umiddelbart). Hofteleddet fikseres deretter med gips i en periode på tre måneder eller mer: et korsett påføres mageområdet og en gips for det brukne beinet festes (coxit-bandasje). Den fikseres i en posisjon litt til siden. Noen ganger må gipsen brukes i mer enn seks måneder. Etter at gipsen er fjernet, kan pasienten gå på krykker uten å lene seg på beinet. En derotasjonsstøvel brukes til å fikse det såre beinet og redusere ømhet. Når røntgenbildet viser at beinet har smeltet sammen, kan man begynne å gradvis belaste det.
Slike metoder for beinfusjon brukes sjelden, da de er forbundet med langvarig immobilitet og de mange komplikasjonene det forårsaker. For å forhindre dem, får immobiliserte pasienter foreskrevet pusteøvelser, fysioterapi og massasje fra de aller første dagene. Det er nødvendig å jobbe som et sykt ben, så vel som et friskt. Det anbefales å aktivt trene føtter og tær, spenne musklene i lår og ankel, utføre bøyer og vendinger av hode og overkropp, og sitte på huk i sengen. Tidlig aktivering av pasienten forenkles av en Balkan-ramme for behandling av lårhalsbrudd, som vanligvis er utstyrt med en seng på ortopedisk avdeling. Det er en enhet som lar pasienten trekke seg opp på armene og sitte på huk uavhengig i sengen, samt å gjøre noen øvelser innen terapeutisk gymnastikk.
Svake eldre pasienter som er kontraindisert for kirurgi av helsemessige årsaker behandles uten smertefulle prosedyrer som skjelettstraksjon, immobilisering og reposisjonering av fragmenter. Såkalt funksjonell behandling brukes. Pasienten legges inn på sykehus, hovedmetoden - sengeleie. I ryggleie legges en rulle under kneet for å holde det i en hevet stilling, noe som begrenser rotasjonen av beinet. Smertestillende midler foreskrives.
Bokstavelig talt fra de første dagene utføres pasientens tidlige aktiveringstaktikker: han eller hun blir plassert i sengen ved hjelp av en Balkan-ramme, snudd på siden og lært å gå på krykker eller med rullator. Knoklene hos disse pasientene vokser ikke sammen, lemmet forkortes, utadrotasjonen forblir, og de må gå på krykker resten av livet. Men fordi de forblir aktive, utvikler de ikke livstruende komplikasjoner.
Rehabilitering
Restitusjonsperioden starter umiddelbart etter operasjonen, og ved konservativ behandling er det vanskelig å skille den fra behandling i det hele tatt. For tiden foretrekkes tidlig aktivering av pasienter, da passiv liggende livsstil fører til muskelatrofi og utvikling av alvorlige komplikasjoner.
Rehabiliteringstiltak inkluderer medikamentell rehabiliteringsterapi, terapeutiske øvelser, massasje, apparatfysioterapi (elektro- og magnetoterapi direkte gjennom gipsavstøpningen), et bestemt kosthold, hygieniske prosedyrer, forebygging av trykksår og tetthet.
Både ved konservativ behandling og etter operasjon foreskrives pasienten vitamin- og mineralkomplekser for å akselerere fusjon, dannelse av bein- og bindevevskallus, gjenopprette nedsatt blodtilførsel og forebygge degenerative-dystrofiske leddforandringer. Det finnes ingen spesifikke legemidler for TBS, kompleksene velges individuelt, men de obligatoriske elementene er kalsium, vitamin D, kondroitin og glukosamin.
Brudd kan være ledsaget av smerte. I dette tilfellet foreskrives ikke-narkotiske smertestillende midler fra gruppen NSAIDs, som også lindrer hevelse, fortynner blodet og kontrollerer betennelse. Pasienter som er utsatt for trombose anbefales å ta antikoagulantia, de som lider av ødem - antiødemmidler.
Immunstimulerende midler kan foreskrives for åpne brudd og eldre med redusert immunitet. Homeopati, fytoterapi og bioaktive kosttilskudd brukes også for å akselerere helbredelse.
Legemiddelkomplekset bør foreskrives individuelt av legen. Pasienten bør følge anbefalingene som mottas, ikke være amatørmessig, følg inntaksreglene, da interaksjonen mellom noen legemidler enten kan svekke effekten eller føre til uønskede resultater.
Terapeutisk massasje foreskrives umiddelbart etter radikale tiltak (kirurgi, skjelettstraksjon, immobilisering), og fortsetter selv etter at fikseringsbandasjen er fjernet. På sykehuset utføres den av en kvalifisert spesialist. Masser pasienten ikke bare den skadde lemmen og korsryggen over gipsen, men også brystet (forebygging av kongestiv lungebetennelse), friske ben (forebygging av atrofisk prosess), føtter og leggben. Generell massasje forbedrer blodsirkulasjonen, noe som bidrar til å akselerere helbredelsen av skaden.
Terapeutiske øvelser. Det utføres også i utgangspunktet under veiledning av en fysioterapeut, instruktør eller behandlende ortopedisk lege. Øvelser for pasienter som ikke er for mobile velges på en slik måte at nesten alle muskelgrupper er involvert. Dette er hodedreininger i forskjellige retninger, øvelser med vekter på hendene, bevegelser av føtter og tær (strekk, kompresjon, rotasjon), et friskt ben kan simulere sykkeltur, bøye og strekke det, spenne musklene i lemmer, setemuskulaturen og magemusklene. Det er bevist at selv mentalt utførende øvelser forårsaker blodstrøm til de involverte organene og trener dem.
Pusteøvelser utføres også: vanlig munter sang, oppblåsing av ballonger, utpust av luft i et glass vann gjennom et rør, osv. Pusteøvelser forhindrer tetthet i lungene og utvikling av hypostatisk lungebetennelse. Belastninger ved utførelse av fysiske øvelser bør være mulige, pasienten bør ikke overanstrenge seg, men passivitet er ikke velkommen.
Pasientens kosthold bør inneholde en optimal mengde proteiner, fett og karbohydrater, og vitaminer, spesielt kalsium (bananer, fermenterte melkeprodukter) og vitamin D (fisk, egg, torskelever), inneholde nok fiber (rå frukt og grønnsaker, fullkornsbrød) for å aktivere tarmperistaltikken. Gi pasienten helst små porsjoner 5-6 ganger om dagen. Gi pasienten rikelig med væske. Foretrekk å retter som er stuet, dampet eller stekt i ovnen. Begrens krydret, fet, stekt mat, utelukk alkohol og søte kullsyreholdige drikker. Kort sagt, følg de generelle reglene for sunt kosthold.
For å forhindre trykksår brukes spesielt ortopedisk sengetøy, og det overholdes god hygiene for kropp, klær og sengetøy. Huden på steder med trykk og friksjon behandles med spesielle preparater eller bare kamferalkohol.
Nøye observert hygiene i munnhulen, intime områder, hele kroppen - pasienten børstes, vaskes, vaskes, assisteres i tannpuss, serveres med et kar eller byttes bleier.
Etter at pasienten er utskrevet fra hjemmet, fortsetter alle rehabiliteringsaktiviteter.
Rehabiliteringstiden avhenger av mange faktorer: type brudd, tidspunktet for førstehjelp, valgt behandlingsmetoden, den skaddes alder, tilstanden til beinvevet og dets evne til å regenerere, den generelle medisinske statusen, ønsket om å komme seg og aktiv og bevisst deltakelse i rehabiliteringsprosessen.
Pasienter som har gjennomgått endoproteseprotese er de raskeste til å komme seg etter lårhalsbrudd og har generelt færre komplikasjoner. Bare svært milde brudd kan bli fullstendig friske med konservative metoder, i de fleste tilfeller er det ingen fullstendig bedring. Osteosyntese inntar en mellomposisjon mellom de to metodene. I gjennomsnitt tar det seks måneder fra bruddtidspunktet til fullstendig bedring, men hos pasienter med kroniske sykdommer kan det ta ett år eller halvannet år. Risikoen for komplikasjoner øker hos diabetikere, kreftpasienter, personer med skjoldbruskkjertelproblemer, røykere og alkoholikere, dårlig kosthold, osteoporose og andre degenerative bein- og leddprosesser. Dette er på ingen måte en fullstendig liste over risikoer. Mye avhenger av pasientens humør: noen ganger blir en pasient i svært høy alder fullstendig frisk, og en yngre, men passiv, pessimistisk holdning og går med stokk, haltende. Generelt sett bruker imidlertid yngre pasienter kortere tid på å bli friske enn eldre pasienter.
Et lårhalsbrudd er ikke en dom. Moderne medisin og ønsket om å komme seg, samt hjelp fra folk som står deg nær, kan gjøre underverker. Forebygging av TBS-skader, spesielt i alderdommen, er også viktig. Spesielt hvis det allerede har vært en hofteskade. Slike personer må være forsiktige når de går i trapper - hold deg til rekkverket, bruk sklisikre sko om vinteren, prøv å ikke forlate huset i isen. Det vil også bidra til å unngå skader å holde vekten innenfor normale grenser og moderat fysisk aktivitet, et balansert kosthold, fravær av dårlige vaner, ta vitamin- og mineraltilskudd beriket med kalsium og vitamin D, samt legemidler som forhindrer bevissthetstap, fordi mange i alderdommen lider av koronar hjertesykdom, cerebrovaskulær sykdom og blodtrykkssvingninger.
Litteratur brukt
Vygovskaya ON Prinsipper for behandling av lårhalsbrudd, Novosibirsk, 2016
Dmitry Naidenov: 99 tips for hoftehalsbrudd, Nevsky Prospect, 2011
Sergei Ivannikov, Nikolay Sideshow, Yusef Gamdi. Frakturer i lårhalsen, 2005

